 Con “palpitazioni” o “cardiopalmo” o ancora “cardiopalma” in medicina si intende la percezione del proprio battito cardiaco. In condizioni normali, infatti, l’individuo non ha percezione della contrazione del Continua a leggere
Con “palpitazioni” o “cardiopalmo” o ancora “cardiopalma” in medicina si intende la percezione del proprio battito cardiaco. In condizioni normali, infatti, l’individuo non ha percezione della contrazione del Continua a leggere
Archivi tag: tachicardia
Holter cardiaco (ECG dinamico) 24 ore: lettura risultati, valori, costo
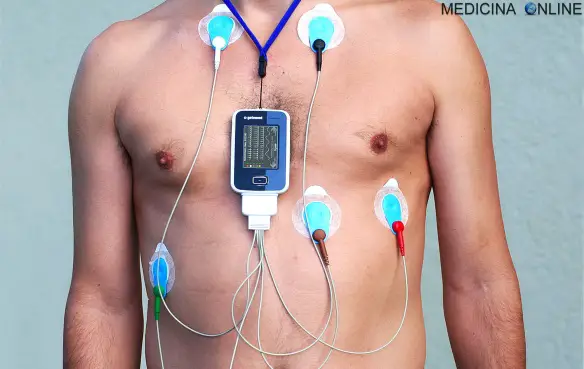 L’Holter cardiaco o elettrocardiogramma dinamico completo secondo Holter o ECG 24h, spesso chiamato semplicemente “Holter” è un esame diagnostico non Continua a leggere
L’Holter cardiaco o elettrocardiogramma dinamico completo secondo Holter o ECG 24h, spesso chiamato semplicemente “Holter” è un esame diagnostico non Continua a leggere
Differenza tra tachicardia e fibrillazione atriale e ventricolare
 Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo e per raggiungere tale obiettivo si contrae in maniera adeguata grazie ad un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Tale contrazione è regolata, dal punto di vista temporale:
Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo e per raggiungere tale obiettivo si contrae in maniera adeguata grazie ad un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Tale contrazione è regolata, dal punto di vista temporale:
- nella frequenza (cioè nel numero di contrazioni al minuto);
- nel ritmo (cioè nella pari distanza temporale tra un battito ed il successivo, rispetto a tutti gli altri battiti, che si traduce nella regolarità delle contrazioni).
Normalmente la frequenza cardiaca varia tra i 60 e i 100 battiti al minuto e le contrazioni si susseguono in modo regolare e ritmico (ad esempio distanziate sempre da un secondo una dall’altro nel caso di una frequenza di 60 battiti al minuto), con solo leggere variazioni fisiologiche legate alla respirazione (i battiti tendono a rallentare durante una espirazione profonda). Alterazioni fisiologiche o ritardi/blocchi dell’impulso elettrico che si verificano in varie patologie, vanno ad alterare uno od entrambi questi fattori, determinando appunto aritmia. L’aritmia cardiaca è quindi un disturbo:
- della frequenza cardiaca aumentata (tachicardia) in cui la frequenza supera i 100 battiti al minuto a riposo;
- della frequenza cardiaca diminuita (bradicardia) in cui la frequenza è inferiore ai 60 battiti al minuto a riposo.
- del ritmo cardiaco, in cui i battiti non sono ritmici (ad esempio: fibrillazione atriale o ventricolare).
Tali alterazioni sono riscontrabili semplicemente grazie al polso radiale o un elettrocardiogramma (ECG). E’ importante ricordare che non tutte le aritmie sono determinate da patologie. Un aumento fisiologico della frequenza cardiaca si verifica ad esempio compiendo un grosso sforzo o durante la gravidanza, mentre è abbastanza frequente riscontrare una bradicardia fisiologica in atleti e sportivi particolarmente allenati.
Con “fibrillazione atriale” in medicina si intende una aritmia cardiaca, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), che origina dagli atri del cuore. È una complessa patologia elettrica degli atri che presenta costantemente tre caratteristiche principali:
- l’attivazione elettrica rapida ed apparentemente caotica del tessuto atriale, che provoca il caratteristico sintomo di cuore “palpitante” ed è riscontrabile con un comune elettrocardiogramma (ECG);
- la diminuita efficienza dell’attività di pompa del cuore (diminuzione della gittata cardiaca);
- se la fibrillazione atriale si prolunga nel tempo determina l’aumento del rischio tromboembolico, causato dal rallentamento del flusso ematico nel cuore che porta ad aumentato rischio di coagulazione. L’eventuale formazione di embolo può portare a ictus cerebrale o infarto del miocardio.
La fibrillazione atriale è il risultato di un gran numero di disordini cardiaci ed extracardiaci: da malattie strutturali, come le valvulopatie e le cardiomiopatie, all’ipertensione arteriosa, a malattie genetiche ereditarie, a ernia iatale, patologie della tiroide, ai distiroidismi, fino ai casi in cui non è possibile determinare la causa, detti idiopatici.
Leggi anche:
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
Con “fibrillazione ventricolare” (FV o VF) in medicina si intende una gravissima aritmia che si caratterizza per un ritmo cardiaco rapidissimo, caotico e disorganizzato che origina dai ventricoli. La rapidità e la disorganizzazione dell’impulso elettrico rendono il cuore incapace di espellere il sangue all’interno del circolo arterioso, portando ad un arresto cardiaco. I tessuti corporei e cerebrali, durante un arresto cardiaco, non sono più perfusi da sangue ed ossigeno: questo comporta una veloce perdita di coscienza e delle capacità respiratorie. Un arresto cardiaco è una urgenza medica: se non si interviene immediatamente con la rianimazione cardiopolmonare e con un defibrillatore, nel giro di pochissimi minuti provoca danni permanenti al cervello e – successivamente – il decesso del paziente. L’arresto cardiaco improvviso è una delle principali cause di morte nel mondo industrializzato, dove la maggior parte delle volte è secondario ad infarto miocardico acuto.
Da quanto detto entrambi i tipi di fibrillazione sono aritmie – una ad origine dagli atri, l’altra ad origine dai ventricoli, entrambe ben visibili con un elettrocardiogramma – tuttavia la differenza è sostanziale: mentre la fibrillazione atriale, pur di lunga durata, può rappresentare un problema di aumentato rischio di formazione di emboli, è la fibrillazione ventricolare ad essere estremamente più grave dal momento che in essa la capacità del cuore di pompare sangue è totalmente inefficiente (mentre nella fibrillazione atriale è – pur se in parte – conservata). La fibrillazione ventricolare porta di fatto ad un arresto cardiaco che è una urgenza medica: il mancato ritorno ad un ritmo sinusale (tramite cardioversione con defibrillatore, massaggio cardiaco o pugno precordiale) porta al decesso del paziente.
Dovrebbe ora essere anche chiara la differenza tra “aritmia” ed i tue tipi di fibrillazione: questi ultimi sono un tipo particolare di aritmia. Tutte le fibrillazioni (atriali e ventricolari) sono aritmie, ma non tutte le aritmie sono fibrillazioni.
Leggi anche:
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Flutter atriale: cause, terapie, cosa fare, cura, ablazione e sintomi
- Differenza tra fibrillazione atriale e flutter
- Differenza tra fibrillazione atriale ed extrasistole
- Differenza tra fibrillazione atriale ed aritmia
- Differenza tra fibrillazione atriale e fibrillazione ventricolare
- Sapresti riconoscere un infarto del miocardio? Impara ad identificarlo e salverai una vita (anche la tua)
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Com’è fatto il cuore, a che serve e come funziona?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Differenza tra cardioversione spontanea, elettrica e farmacologica
- Il defibrillatore non funziona: muore a 51 anni per un infarto
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Quanto pesa e quanto sangue contiene un cuore?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
- Differenza tra sintomo e segno con esempi
- Cos’è un infarto e quanti tipi di infarto conosci?
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Come si muove il sangue all’interno del cuore?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
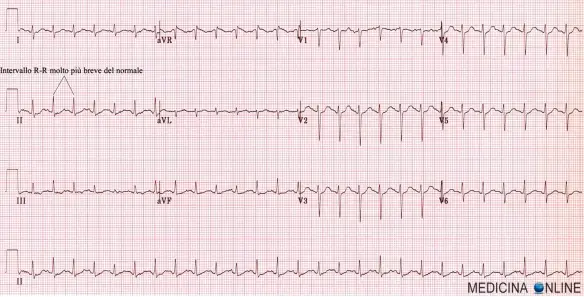
Un tracciato ECG che mostra un ritmo sinusale tachicardico
“Ritmo sinusale” è tipicamente presente nei referti degli elettrocardiogrammi. Un esempio è “Tracciato caratterizzato dalla presenza di ritmo sinusale”. Questo non deve assolutamente spaventare il paziente, anzi è un buon segno. Vediamo perché.
Ritmo sinusale: cos’è?
Con “ritmo sinusale” in medicina ci riferisce al fisiologico ritmo con cui si contrae il muscolo cardiaco. Il termine “sinusale” deriva dal nodo del seno atriale, cioè una parte del cuore sede del pacemaker fisiologico, quella parte che determina l’origine dell’impulso cardiaco che – propagandosi lungo il cuore – regola la frequenza e la ritmicità delle contrazioni di atrio e ventricolo cardiaco. L’alterazione del nodo senoatriale è la causa dell’insorgenza di vari tipi di aritmie cardiache, caratterizzate dalla scomparsa del ritmo sinusale, chiaramente rilevabile con un elettrocardiogramma (ECG). Per approfondire, leggi anche: Come si muove l’impulso elettrico cardiaco nel cuore?
Quando il ritmo non è sinusale?
Il ritmo NON è sinusale in alcuni tipi di aritmia cardiaca, ad esempio nella fibrillazione atriale o quella ventricolare, condizioni che possono mettere a rischio la vita del paziente sia indirettamente (ad esempio l’aumentata coagulabilità del sangue in una fibrillazione atriale cronica espone il paziente ad aumento di rischio di embolia e quindi di infarto del miocardio ed ictus cerebrale) che direttamente (arresto cardiaco nella fibrillazione ventricolare).
Ritmo sinusale: quando è normale e quando non lo è?
Un ritmo sinusale viene considerato “normale” quando ha una frequenza di compresa tra i 60 e i 100 battiti al minuto. Sono possibili due tipi di alterazioni della frequenza:
- tachicardia: ritmo sinusale con frequenza sopra i 100 battiti al minuto;
- bradicardia: ritmo sinusale con frequenza sotto i 60 battiti al minuto.
Ovviamente tachicardia e bradicardia non sono da soli indice di malattia. E’ ad esempio assolutamente normale, anche per un soggetto sano, avere tachicardia transitoria quando esegue grossi sforzi tipici o quando ha una forte emozione improvvisa. Anche la bradicardia può essere normale, ad esempio durante il sonno o quando siamo estremamente rilassati, ad esempio durante lo yoga, inoltre è abbastanza frequente in atleti professionisti. In altri casi però queste alterazioni della frequenza cardiaca – specie se NON sono transitorie – possono essere campanelli d’allarme di una patologia o possono essi stessi causare una patologia, ad esempio una bradicardia severa può non permettere al cuore di pompare adeguate quantità di sangue in circolo.
Leggi anche:
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
Tachicardia sinusale e patologie
Il ritmo sinusale aumenta e diventa tachicardico in conseguenza di varie condizioni e patologie, come:
- shock,
- ischemia miocardica,
- anemia grave,
- ipertensione arteriosa,
- embolia polmonare,
- insufficienza cardiaca.
Queste patologie sono potenzialmente gravi e mortali, e rendono necessario l’uso di specifiche terapie farmacologiche. Il ritmo sinusale aumentato può essere determinato anche da:
- alcuni farmaci,
- alcol,
- fumo di sigaretta,
- abuso di caffè, tè e bevande contenenti caffeina,
- alcuni integratori alimentari eccitanti (ginseng, ginko biloba, guaranà…).
I sintomi che tipicamente indicano una tachicardia sinusale sono le palpitazioni, a volte associate ad ansia e dispnea, se ad esse si associa dolore e senza di costrizione al petto, è importante contattare assistenza medica al più presto. Per risolvere uno stato tachicardico cronico si ricorre a farmaci beta-bloccanti, antiaritmici e calcio-antagonisti.
Bradicardia sinusale
Esistono svariate patologie che possono determinare bradicardia sinusale, ad esempio:
- ipotiroidismo,
- ipotermia,
- infarto del miocardio,
- anoressia nervosa,
- aumento della pressione intracranica,
- sindrome di Roemheld.
Assieme alla bradicardia sinusale, possono altri sintomi quali, ad esempio, vertigini, giramento di testa, dolore al petto, dispnea, edema e cianosi. Inoltre, l’abbassamento del ritmo sinusale provoca pallore in viso e le estremità, come mani e piedi, risultano freddi. Nei più gravi casi di bradicardia sinusale si ha edema polmonare, cianosi, riduzione dello stato di coscienza e shock. Lo stato di shock arriva in seguito al peggioramento della circolazione periferica. In genere, non è necessario intervenire con una terapia farmacologica se il ritmo sinusale è naturalmente basso. In presenza, invece, di ipotiroidismo si devono assumere degli ormoni per sostenere le mancanze della tiroide. Invece, se la bradicardia sinusale deriva da uno stato di ipotermia è necessario riscaldare gradualmente il corpo.
Leggi anche:
- Com’è fatto il cuore, a che serve e come funziona?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Differenza tra cardioversione spontanea, elettrica e farmacologica
- Il defibrillatore non funziona: muore a 51 anni per un infarto
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Quanto pesa e quanto sangue contiene un cuore?
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra sintomo e segno con esempi
- Cos’è un infarto e quanti tipi di infarto conosci?
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Come si muove il sangue all’interno del cuore?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
 La tachicardia è una aritmia caratterizzata da aumento della frequenza dei battiti cardiaci e pulsazioni sopra i 100 battiti al minuto quando il soggetto è a riposo. La tachicardia non indica necessariamente la presenza Continua a leggere
La tachicardia è una aritmia caratterizzata da aumento della frequenza dei battiti cardiaci e pulsazioni sopra i 100 battiti al minuto quando il soggetto è a riposo. La tachicardia non indica necessariamente la presenza Continua a leggere
Manovra di Valsalva in otorinolaringoiatria, cardiologia e neurologia: tecniche di esecuzione e indicazioni
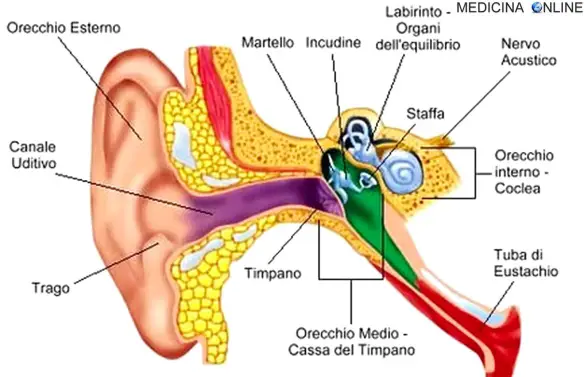 La manovra di Valsalva è una manovra di compensazione forzata dell’orecchio medio, utilizzata principalmente in medicina, specialmente in campo otorinolaringoiatrico e cardiologico, ma anche in campo subacqueo, nei casi in cui si desideri aprire forzatamente la tuba di Eustachio, il piccolo condotto che collega il rinofraringe (e quindi il naso e la bocca) con l’orecchio medio e che a riposo è Continua a leggere
La manovra di Valsalva è una manovra di compensazione forzata dell’orecchio medio, utilizzata principalmente in medicina, specialmente in campo otorinolaringoiatrico e cardiologico, ma anche in campo subacqueo, nei casi in cui si desideri aprire forzatamente la tuba di Eustachio, il piccolo condotto che collega il rinofraringe (e quindi il naso e la bocca) con l’orecchio medio e che a riposo è Continua a leggere
Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
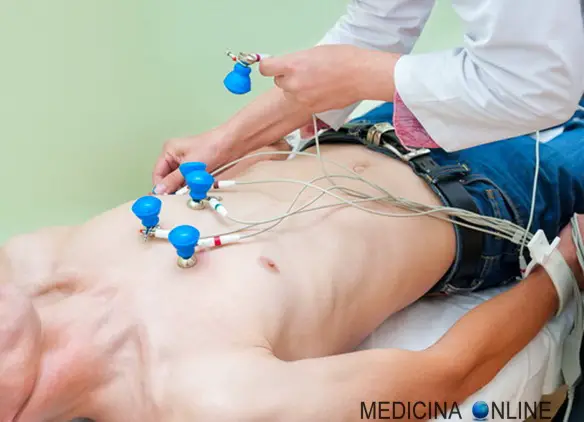 Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo. In esso è presente un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Normalmente la frequenza cardiaca varia tra i 60 e i 100 battiti al minuto e le contrazioni si susseguono in modo regolare e ritmico, con solo leggere variazioni fisiologiche legate alla respirazione (i battiti tendono a rallentare durante una espirazione profonda).
Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo. In esso è presente un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Normalmente la frequenza cardiaca varia tra i 60 e i 100 battiti al minuto e le contrazioni si susseguono in modo regolare e ritmico, con solo leggere variazioni fisiologiche legate alla respirazione (i battiti tendono a rallentare durante una espirazione profonda).
L’aritmia cardiaca è un disturbo:
- del ritmo cardiaco, in cui i battiti non sono ritmici (ad esempio: fibrillazione atriale);
- della frequenza cardiaca aumentata (tachicardia) in cui la frequenza supera i 100 battiti al minuto a riposo;
- della frequenza cardiaca diminuita (bradicardia) in cui la frequenza è inferiore ai 60 battiti al minuto a riposo.
L’aritmia cardiaca si verifica quando si ha un ritardo o un blocco dei segnali elettrici che controllano il battito cardiaco. Ciò accade quando le speciali cellule nervose che producono i segnali elettrici non lavorano correttamente o se il segnale non viaggia in modo normale attraverso il cuore. A tal proposito leggi: Come si muove l’impulso elettrico cardiaco nel cuore?
Un’ aritmia può verificarsi anche in seguito alla produzione di un segnale elettrico all’interno del cuore, che si aggiunge al segnale prodotto dalle cellule nervose deputate.
CAUSE E FATTORI DI RISCHIO
Tra i fattori di rischio più ricorrenti di un’aritmia, vi sono:
- fumo;
- abuso di alcol;
- abuso di caffè o tè;
- uso di droghe (es. cocaina e amfetamine);
- effetti collaterali legati all’uso di alcuni farmaci;
- disturbi digestivi;
- BPCO (bronco pneumopatia cronico ostruttiva);
- un forte stress emozionale (paura, tristezza, ira…)
- un incremento dei valori della pressione sanguigna
- il rilascio di particolari ormoni dello stress;
- un infarto cardiaco;
- condizioni mediche pregresse (ipertensione, patologie coronariche, disfunzioni tiroidee che portano all’iperproduzione o all’ipoproduzione di ormone tiroideo, patologie reumatiche del cuore).
In alcune forme di aritmia (es. la Sindrome di Wolff-Parkinson-White) possono essere convolti fattori di malfunzionamento cardiaco di tipo congenito, quindi presenti dalla nascita.
Leggi anche:
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
SINTOMI
Le diverse forme di aritmia si manifestano con sintomi simili: palpitazioni, senso di debolezza, affanno e, in caso di fibrillazione atriale, sensazione particolare al petto, descritto come “tuffo al cuore” o “cuore che salta”. La sincope (perdita di coscienza di breve durata) sopraggiunge in caso di insufficiente irrorazione sanguigna del cervello (brachicardia con meno di 20 battiti al minuto o tachicardia improvvisa con una frequenza superiore a 200 battiti al minuto). Il paziente, se coricato con gambe sollevate, riacquista rapidamente conoscenza. Se però non riprende i sensi, si tratta di emergenza con pericolo di arresto cardiaco, in quel caso si rendono necessarie misure d’urgenza per salvare la vita: massaggio cardiaco, respirazione artificiale, defibrillazioni ecc. quindi potrebbe essere di vitale importanza recarsi immediatamente al pronto soccorso.
DIAGNOSI
Per una diagnosi precisa, il cardiologo ha la disponibilità di alcuni esami medici. Gli esami del sangue (marker cardiaci) misurano l’eventuale danno del cuore, i livelli di zuccheri (glicemia) e di ormoni tiroidei (TSH, T3 e T4). Nelle donne giovani, infatti, l’aritmia cardiaca può essere causata dalla tiroide che funziona troppo (ipertiroidismo) o dall’anemia. L’elettrocardiogramma (ECG) registra gli impulsi elettrici del cuore e serve per capire di quale tipo di artrite si soffre. Se le aritmie sono frequenti, il medico può chiedere di indossare un ECG portatile (Holter) per 24 ore consecutive. L’ecocardiogramma con gli ultrasuoni evidenzia le dimensioni del cuore e delle valvole cardiache; mentre una radiografia del torace aiuta a scoprire se la causa dell’aritmia cardiaca è un problema legato ai polmoni. Se l’aritmia cardiaca inizia durante o dopo l’attività fisica, il medico può prescrivere un test da sforzo, che valuta come reagisce il cuore all’affaticamento fisico. L’attività cardiaca è registrata mentre si è sopra una cyclette o su un tapis roulant. Se l’artrite compare durante il test, significa che al cuore non arriva abbastanza sangue e bisogna verificare la salute delle arterie.
CURA
Le aritmie non disturbanti di solito non necessitano di trattamenti. Se però il disturbo è frequente, si può optare per una terapia: in caso di extrasistoli, con farmaci leggermente sedativi. Se non si ottengono risultati, si procede con farmaci antiaritmici. Le tachicardie sopraventricolari si cerca di interromperle quando si sono già manifestate con farmaci antiaritmici o con l’esecuzione di manovre particolari come l’immersione del volto in acqua gelata o somministrando stimoli elettrici, cercando di prevenire la ricomparsa in futuro sempre con farmaci antiaritmici. Per le tachicardie ventricolari si usano farmaci che controllano il ritmo, anche se in alcuni casi essi non sono in grado di farlo, per cui si utilizzano piccoli sondini nel cuore collegati ad un piccolo congegno elettronico in grado di capire quando è in corso la tachicardia e di inviare stimoli elettrici che la interrompono. Le brachicardie si curano impiantano un pacemaker (stimolatore cardiaco) che sostituisce i circuiti cardiovascolari rivelatisi insufficienti, in grado di variare la frequenza cardiaca in basa a quella che la persona necessita.
Altri articoli che potrebbero interessarti:
Semeiotica del cuore:
- Esame obiettivo cardiovascolare: guida completa all’esecuzione
- Semeiotica del cuore: i focolai di auscultazione cardiaca
- Semeiotica del cuore: i 4 toni cardiaci ed i toni aggiunti
- Semeiotica del cuore: i soffi cardiaci sistolici e diastolici
- Semeiotica del cuore: l’esame obiettivo cardiaco completo
- Elettrocardiogramma: posizionamento degli elettrodi dell’ECG
- Manovra di Valsalva in medicina (tachicardia e nervo vago)
- Differenza tra sintomo e segno con esempi
- Esame obiettivo generale: come farlo, importanza ed esempi
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Auscultazione nell’esame obiettivo: cos’è ed a che serve?
Leggi anche:
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Com’è fatto il cuore, a che serve e come funziona?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Come, dove e quando si misura la frequenza cardiaca?
- Frequenza cardiaca normale, alta, bassa, a riposo e sotto sforzo
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Quanto pesa e quanto sangue contiene un cuore?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Differenza tra tachicardia, aritmia, bradicardia e alloritmia
- Differenza tra sintomo e segno con esempi
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Come si muove il sangue all’interno del cuore?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Fame d’aria, svenimento e palpitazioni: riconoscere i sintomi cardiaci
 Per la maggior parte dei sintomi che potrebbero essere il campanello d’allarme di problemi al cuore, sia quelli apparentemente banali sia quelli potenzialmente più pericolosi, è molto importante la storia raccontata dal paziente. Se il paziente riesce a mantenersi razionale e a identificare quelle che potrebbero essere le spie caratteristiche del suo disturbo, fornisce al cardiologo una descrizione precisa dei sintomi che, per lo specialista attento, assumono un’importanza spesso maggiore rispetto a esami complessi, prolungati e talora fastidiosi per il paziente.
Per la maggior parte dei sintomi che potrebbero essere il campanello d’allarme di problemi al cuore, sia quelli apparentemente banali sia quelli potenzialmente più pericolosi, è molto importante la storia raccontata dal paziente. Se il paziente riesce a mantenersi razionale e a identificare quelle che potrebbero essere le spie caratteristiche del suo disturbo, fornisce al cardiologo una descrizione precisa dei sintomi che, per lo specialista attento, assumono un’importanza spesso maggiore rispetto a esami complessi, prolungati e talora fastidiosi per il paziente.
La dispnea
Un sintomo tipico delle cardiopatie è la mancanza di fiato o, in linguaggio medico, la dispnea. Quando un paziente lamenta la mancanza di fiato, è necessario riuscire a capire se tale sintomo dipende da un problema cardiaco, respiratorio o neurologico, psicologico o metabolico (per esempio l’anemia o una malattia della tiroide). Il racconto del paziente, se accurato e dettagliato, può offrire buone indicazioni. La dispnea di origine cardiaca si presenta, generalmente, se si fanno sforzi fisici o in posizione distesa (in questo caso si definisce ortopnea). Il caso tipico è quello del paziente che accusa mancanza di fiato dopo aver fatto un piano di scale, un percorso in salita o che deve dormire con due cuscini per stare un po’ sollevato e respirare meglio.
Normalmente la dispnea cardiaca è legata a un deficit di funzionamento del muscolo cardiaco, che può sopperire ai bisogni dell’organismo a riposo ma non riesce a fornirgli sangue a sufficienza in caso di aumentate richieste come, per esempio, uno sforzo fisico. È possibile che si verifichi la condizione in cui il sangue in eccesso, non potendo essere spinto verso la parte bassa del corpo, ristagni a monte del cuore, a livello dei polmoni, e trasudando all’interno degli alveoli può causare una malattia molto pericolosa come l’edema polmonare acuto. La dispnea cardiaca può essere più comunemente causata da malattie valvolari (per es. la stenosi o l’insufficienza della valvola mitrale), oppure a una malattia del muscolo cardiaco (cardiomiopatia dilatativa, ossia il cuore aumenta le proprie dimensioni, talora in conseguenza di un grosso infarto), o ancora a un deficit di irrorazione coronarica. In quest’ultimo caso, la dispnea rappresenta un equivalente anginoso, ciò significa che alcuni pazienti, a causa di un restringimento delle coronarie, invece che accusare il classico dolore toracico di cui abbiamo parlato in precedenza, accusano mancanza di fiato.
Leggi anche:
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra atri e ventricoli
- Valvole cardiache: cosa sono, quali sono ed a che servono
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
La sincope
Un altro disturbo molto importante, anch’esso comune sia ad alcune cardiopatie che a problemi neurologici, è la sincope, ossia un’improvvisa perdita di coscienza non preceduta da alcuna avvisaglia (totalmente diversa dalla “sensazione di mancamento” molto comune soprattutto nelle persone ansiose o che soffrono di pressione arteriosa bassa).
La sincope può essere dovuta a malattie valvolari o del muscolo cardiaco (per es. la stenosi aortica e la cardiomiopatia ipertrofica), ma più frequentemente è legata ad un’aritmia cardiaca.
I tipi di aritmia cardiaca che possono provocare un’improvvisa perdita di coscienza sono due:
- la bradicardia (ossia un “blocco” che si verifica in un punto del circuito elettrico che attraversa il cuore per farlo contrarre), che determina una pausa del battito cardiaco di alcuni secondi e la conseguente mancanza di afflusso di sangue al cervello oppure, al contrario,
- la tachicardia ventricolare, ossia un’aritmia potenzialmente molto pericolosa (può infatti evolvere spontaneamente verso la fibrillazione ventricolare e l’arresto cardiaco) che consiste in un battito accelerato che parte dai ventricoli, così rapido e disordinato che non consente al cuore di riempirsi adeguatamente di sangue e di pomparlo verso il cervello, apportandogli di conseguenza un ridotto afflusso di sangue e quindi di nutrimento.
Anche nel caso della sincope, il racconto del paziente è determinante per riuscire a capire se la perdita di coscienza può essere dovuta a una delle patologie sopra citate, potenzialmente letali, o più banalmente a un calo di pressione o a un attacco d’ansia o di panico.
Le palpitazioni
Infine, tra gli innumerevoli disturbi cardiaci, vi è il vasto capitolo delle “palpitazioni”, che vanno dalla sensazione di “tuffo al cuore” o di “battito mancante” propria dell’extrasistole, alla sensazione di cardiopalmo che identifica una condizione di accelerato battito cardiaco (o “tachicardia”). In questo caso, è necessario poter valutare se si tratta di una tachicardia “sinusale” o di una forma diversa (“sopraventricolare” o “ventricolare”). Nel primo caso, la tachicardia è legata ad una maggiore velocità del nodo del seno, cioè di quella struttura che già normalmente funge da “segnapassi” cardiaco (come avviene in caso di uno sforzo fisico, di uno stress emotivo o in condizioni di febbre, anemia, ipertiroidismo e altre situazioni). Nel secondo caso, si tratta di una condizione nella quale un punto del cuore differente dal nodo del seno prende il sopravvento e invia al resto del cuore una serie più o meno lunga di impulsi elettrici, finché il nodo del seno non riprende la sua normale sequenza. Nella tachicardia sinusale, l’insorgenza
Leggi anche:
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Qual è la differenza tra arteria e vena?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- La Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Non riesco a controllare la pressione arteriosa alta
- Cosa fare in caso di picco di pressione arteriosa elevato?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Pressione arteriosa: i momenti della giornata in cui è più alta
- A che ora del giorno misurare la pressione arteriosa?
- Come si misura la pressione arteriosa? Guida facile
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Cos’è l’Idropisìa?
- Idrope: cause, tipi e terapia
- Cos’è l’edema, come e perché si forma?
- Differenza tra edema localizzato, generalizzato e sistemico
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra insufficienza cardiaca e scompenso
- Differenza tra uretra e uretere
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra aorta ed arteria
- Differenza tra coronarie e arterie: miocardio e circolazione coronarica
- Vena porta e sistema portale: anatomia e funzioni della circolazione epatica
- Differenza tra cirrosi e fibrosi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
