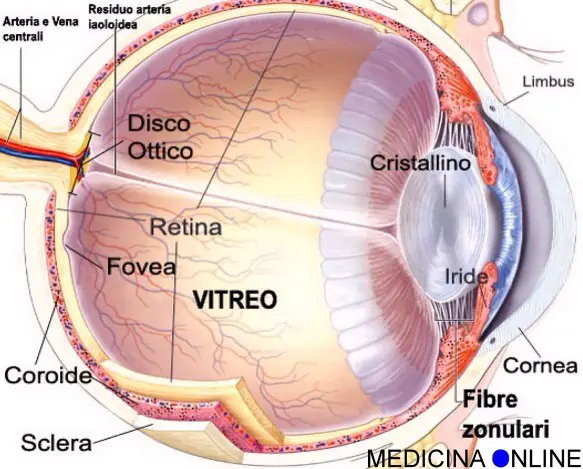
 L’umor vitreo è una sostanza gelatinosa dentro la camera vitrea del nostro occhio, che può staccarsi parzialmente o completamente dalla retina alla quale aderisce, il risultato è uno spostamento verso la parte centrale del bulbo oculare. Il distacco del vitreo è comune nelle persone sopra i 65 anni e può far parte del normale processo di invecchiamento dell’essere umano.
L’umor vitreo è una sostanza gelatinosa dentro la camera vitrea del nostro occhio, che può staccarsi parzialmente o completamente dalla retina alla quale aderisce, il risultato è uno spostamento verso la parte centrale del bulbo oculare. Il distacco del vitreo è comune nelle persone sopra i 65 anni e può far parte del normale processo di invecchiamento dell’essere umano.
COSA È IL VITREO?
Il vitreo è contenuto nella camera vitrea, il corpo vitreo o umor vitreo è una sostanza gelatinosa che fa da supporto al cristallino nella parte anteriore del nostro bulbo oculare, e nella parte posteriore è il supporto della retina. Il vitreo costituisce circa l’80% del volume oculare. Esso è composto principalmente da:
- acqua (99%),
- acido ialuronico,
- fibre di collagene.
Queste fibre hanno il compito di far aderire bene il corpo vitreo e la retina, sono infatti delle fibre di giunzione, nel copro vitreo non passa alcun vaso sanguigno.
CAUSE DEL DISTACCO DEL VITREO
Come prima citato la prima causa del distacco del Vitreo è da addebitare all’invecchiamento, la perdita in età avanzata dell’importante acido ialuronico tende a rendere più acquoso l’umor vitreo e quindi a perdere la sua consistenza gelatinosa che porta il Vitreo a ritirarsi al centro dell’occhio staccandosi dalla retina. In questo caso gli specialisti non considerano il distacco del vitreo una malattia ma un evento di invecchiamento naturale, non esistono prove di una maggiore predisposizione di alcuni soggetti rispetto ad altri. Gli altri fattori che causano questo distacco invece sono dovuti a difetti congeniti alla vista, processi infiammatori, interventi chirurgici o traumi, i più comuni sono:
- Miopia molto forte
- Uveite
- Trattamento laser intraoculare
- Microchirurgia intraoculare
- Traumi oculari di vario tipo.
SINTOMI
Nella maggior parte dei casi il distacco del vitreo è asintomatico e quindi non determina disturbi visivi apprezzabili, è infatti difficile rendersi conto di questo stato. Quando invece il distacco è sintomatico si hanno i seguenti fastidi alla vista:
- visione sfocata: il soggetto non riesce a mettere a fuoco gli oggetti in qualunque condizione di luce;
- fotopsia: visione di cerchi, lampi o linee di luce improvvisa;
- visione dei “corpi mobili” detti anche miodesopsie: dai pazienti vengono descritti come corpi mobili di varia forma, come puntini o fili di ragnatela, alcuni invece li percepiscono come delle piccole mosche. Queste anomalie della vista hanno una grandissima variabilità, alcuni le vedono piccolissime, altri grandi e di numero variabile, da poche a moltissime. Lo stesso paziente può vedere aumentare o diminuire di numero questi corpi mobili senza una ragione apparente.
Le sintomatologie descritte possono essere anche tutte presenti in un solo soggetto, non esistono regole. Il distacco del vitreo può essere a tutti e due gli occhi e quindi bilaterale, o ad un solo occhio e quindi essere monolaterale, la condizione bilaterale è tipica dell’invecchiamento.
Cosa fare se si sospetta di avere la patologia?
Se una persona vede dei lampi di luce sul campo visivo bisogna recarsi con urgenza (lo stesso giorno) in pronto soccorso. Il medico deve valutare con cura la retina centrale e periferica ed escludere eventuali lesioni retiniche o rotture che possono evolvere nel distacco della retina. In questi casi, l’oculista può consigliare un intervento urgente per evitare che il distacco peggiori.
Se il paziente rimanda l’operazione, ci sono più difficoltà di recupero.
Il 10% dei pazienti che presentano il distacco del vitreo hanno la rottura della retina (la metà di questi hanno più lesioni).
COMPLICAZIONI
Il distacco del vitreo in una percentuale del 10% dei casi può portare a lesioni della retina. Può in alcuni casi determinare una lesione come il “foro maculare”, questa condizione porta alla formazione di una apertura sulla macula che interrompe la continuità retinica. Questa rottura della retina può portarne il distacco, questo avviene secondo degli studi nel 40% dei casi.
DIAGNOSI
Il distacco del vitreo viene diagnosticato tramite l’esame del fondo oculare da parte dell’Oftalmologo. Viene utilizzata un particolare strumento detto “lampada a fessura” che permette di visionare accuratamente retina ed umor vitreo, è infatti una sorta di microscopio che emana una forte luce del tutto innocua. Prima del controllo viene applicato nell’occhio un collirio a base di atropina che provoca la dilatazione involontaria della pupilla per un ottimale esame dell’occhio, i suoi effetti si hanno in circa 30 minuti e possono persistere fino ad oltre sei ore, non è consigliabile guidare in questo frangente di tempo.
TERAPIA DEL DISTACCO DI VITREO
Nella maggior parte dei casi la migliore terapia è attendere la spontanea scomparsa dei sintomi, che di solito avviene entro i sei mesi dal distacco del vitreo. Si raccomanda una dieta bilanciata, ricca di vitamine, sali minerali ed acqua. I pazienti possono giovarsi anche di alcuni integratori alimentari, come questi:
Il distacco del corpo vitreo posteriore è pericoloso?
La maggior parte delle persone che sviluppano un distacco del vitreo posteriore non è in pericolo di ulteriori complicazioni all’occhio.
Il solo sintomo residuo può essere la persistenza di alcune mosche volanti nel campo visivo. Il 7-15% di coloro che hanno un distacco vitreo posteriore con corpi mobili, fulmini, lampi di luce (detti anche fosfeni) o calo della vista, può avere anche la rottura della retina. La rottura della retina può portare ad un distacco della retina.
Purtroppo, i sintomi di un distacco del vitreo senza una rottura retinica sono gli stessi di quelli con una lesione. La presenza di una lesione è riconosciuta solo da un oculista durante una visita con dilatazione della pupilla. I corpi volanti possono essere fastidiosi, ma sono innocui. Di solito persistono ma sono meno evidenti con il tempo perché affondano all’interno dell’occhio a causa della gravità e quindi si spostano dalla retina. I flash di solito regrediscono tra 4 e 12 settimane, ma in alcuni pazienti questo periodo può essere più lungo.
Precauzioni in caso di distacco del corpo vitreo
La maggior parte delle persone con un distacco del vitreo non deve stare a riposo. Non ci sono prove che se il paziente interrompe alcune attività impedisce al distacco del vitreo di causare una rottura della retina. Non esiste una prova che le seguenti attività possano causare problemi con il distacco del vitreo:
- sollevamento di carichi molto pesanti o attività fisica intensa;
- praticare sport di contatto come il rugby, arti marziali o boxe;
- sport estremi, come il bungee jumping;
- posizioni difficili assunte durante le attività come lo yoga o il pilates.
È possibile che alcune di queste attività rendono più evidenti i corpi mobili. Questo fenomeno è dovuto al movimento durante le attività fisiche, ma non ad un alterazione anatomica all’interno dell’occhio, quindi si consiglia di attendere che i corpi mobili e i flash tornino come prima. È possibile continuare con le attività quotidiane come:
- camminare;
- fare esercizi di ginnastica dolce;
- nuotare in maniera non agonistica;
- leggere;
- guardare la TV;
- utilizzare smartphone, tablet e computer.
Attualmente non ci sono prove scientifiche del fatto che volare con un aereo possa danneggiare il corpo vitreo o peggiorare la situazione.
Quali sono i tempi di guarigione? Prognosi del paziente con distacco del corpo vitreo
La maggior parte dei pazienti recupera completamente e risolve i sintomi. Il distacco non si ripara, ma i sintomi associati tendono a diminuire progressivamente e generalmente non ci sono complicazioni. La maggior parte dei pazienti si abitua gradualmente alle miodesopsie e le notano solo se guardano uno sfondo molto luminoso e tentano di concentrarsi. Per risolvere il disturbo serve un tempo estremamente variabile in base alle condizioni del paziente, generalmente servono alcuni mesi od anche più tempo.
I lampi o fotopsie si risolvono gradualmente quando il vitreo si scioglie completamente e smette di tirare sulla retina. Raramente i lampi sono così fastidiosi da considerare l’intervento chirurgico (vitrectomia).
Per approfondire:
Leggi anche:
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Occhi rossi, forse è congiuntivite
- Bruciore agli occhi: cause e rimedi naturali
- Cataratta primaria, secondaria, congenita: sintomi e terapie
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Come cambiare in maniera permanente il colore degli occhi
- Come difendere la salute dei nostri occhi al mare e cosa fare se si irritano?
- Come “funziona” l’abbronzatura e quali danni provoca il sole?
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Differenza diottrie, gradi e decimi
- Cosa significa “diottria”? Che significa avere 10/10 di vista?
- Differenza tra strabismo e diplopia
- I muscoli e nervi che controllano i movimenti degli occhi
- Strabismo nell’adulto: risultati dell’intervento
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra maculopatia secca ed umida
- Differenza tra maculopatia e glaucoma
- Differenza tra maculopatia e retinopatia
- Differenza tra strabismo ed occhio pigro
- Se uso gli occhiali per la presbiopia poi non ne potrò più fare a meno?
- Che vuol dire “occhio dominante”?
- Come vediamo i colori e cos’è lo spettro visibile?
- Da che dipende il colore degli occhi?
- L’occhio quando fissa è fermo? Cosa sono i movimenti saccadici?
- Nei bambini non usare gli occhiali porta ad un aggravamento della miopia?
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
Condividi questo articolo:


 Il colpo di calore, anche chiamato “ipertermia”, è una condizione patologica dell’organismo che si verifica in seguito all’esposizione prolungata a temperatura ambientale elevata ed alta umidità,
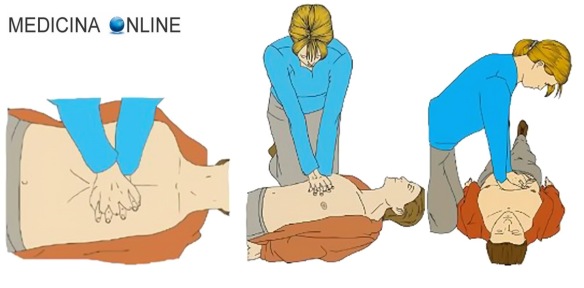
Il colpo di calore, anche chiamato “ipertermia”, è una condizione patologica dell’organismo che si verifica in seguito all’esposizione prolungata a temperatura ambientale elevata ed alta umidità,  Con “arresto cardiaco” (anche chiamato “arresto cardiocircolatorio”) si intende un gravissimo ed improvviso deficit delle funzionalità del cuore, che cessa improvvisamente di battere in modo efficace e di conseguenza interrompe la sua azione di pompaggio del sangue in tutto il corpo, mettendo a rischio la vita stessa del paziente. L’arresto cardiaco si può verificare in caso di traumi, ad esempio un forte trauma toracico in un incidente stradale, o in caso di svariate patologie.
Con “arresto cardiaco” (anche chiamato “arresto cardiocircolatorio”) si intende un gravissimo ed improvviso deficit delle funzionalità del cuore, che cessa improvvisamente di battere in modo efficace e di conseguenza interrompe la sua azione di pompaggio del sangue in tutto il corpo, mettendo a rischio la vita stessa del paziente. L’arresto cardiaco si può verificare in caso di traumi, ad esempio un forte trauma toracico in un incidente stradale, o in caso di svariate patologie. Per comprendere meglio l’argomento, leggi prima:
Per comprendere meglio l’argomento, leggi prima:  La levotiroxina sodica è il principio attivo presente nel celebre farmaco Eutirox. La levotiroxina sodica è un ormone perfettamente uguale a quello prodotto dalla ghiandola tiroidea (T4), ma è ottenuto in laboratorio per via sintetica. La T4 contenuta in Eutirox viene convertita nel nostro organismo nell’ormone triiodiotironina (T3), che regola numerose funzioni del metabolismo umano. Eutirox si usa per trattare stati di ipotiroidismo come: gozzo, ipofunzione tiroidea, flogosi della tiroide, terapia sostitutiva dopo tiroidectomia (rimozione chirurgica della tiroide).
La levotiroxina sodica è il principio attivo presente nel celebre farmaco Eutirox. La levotiroxina sodica è un ormone perfettamente uguale a quello prodotto dalla ghiandola tiroidea (T4), ma è ottenuto in laboratorio per via sintetica. La T4 contenuta in Eutirox viene convertita nel nostro organismo nell’ormone triiodiotironina (T3), che regola numerose funzioni del metabolismo umano. Eutirox si usa per trattare stati di ipotiroidismo come: gozzo, ipofunzione tiroidea, flogosi della tiroide, terapia sostitutiva dopo tiroidectomia (rimozione chirurgica della tiroide).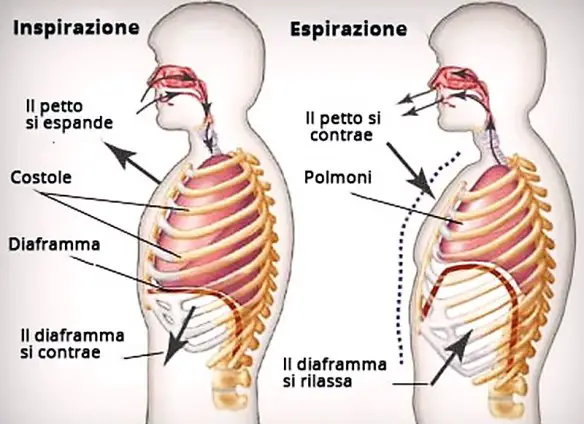 La sintomatologia dell’insufficienza respiratoria acuta (IRA) è causata da una riduzione dell’ossigeno nel sangue: difficoltà di pensiero, instabilità dei movimenti, aumento della frequenza cardiaca e della pressione, colorito bluastro delle labbra (cianosi). Con il peggioramento del quadro clinico il battito cardiaco rallenta, si hanno shock e depressione dei centri di controllo del respiro. In altri casi si manifestano sintomi dovuti all’eccesso di anidride carbonica e cioè ansia, confusione, sonnolenza, fino ad arrivare al coma e alla morte. L’insufficienza respiratoria acuta può essere originata da vari meccanismi:
La sintomatologia dell’insufficienza respiratoria acuta (IRA) è causata da una riduzione dell’ossigeno nel sangue: difficoltà di pensiero, instabilità dei movimenti, aumento della frequenza cardiaca e della pressione, colorito bluastro delle labbra (cianosi). Con il peggioramento del quadro clinico il battito cardiaco rallenta, si hanno shock e depressione dei centri di controllo del respiro. In altri casi si manifestano sintomi dovuti all’eccesso di anidride carbonica e cioè ansia, confusione, sonnolenza, fino ad arrivare al coma e alla morte. L’insufficienza respiratoria acuta può essere originata da vari meccanismi: L’umor vitreo è una sostanza gelatinosa dentro la camera vitrea del nostro occhio, che può staccarsi parzialmente o completamente dalla retina alla quale aderisce, il risultato è uno spostamento verso la parte centrale del bulbo oculare. Il distacco del vitreo è comune nelle persone sopra i 65 anni e può far parte del normale processo di invecchiamento dell’essere umano.
L’umor vitreo è una sostanza gelatinosa dentro la camera vitrea del nostro occhio, che può staccarsi parzialmente o completamente dalla retina alla quale aderisce, il risultato è uno spostamento verso la parte centrale del bulbo oculare. Il distacco del vitreo è comune nelle persone sopra i 65 anni e può far parte del normale processo di invecchiamento dell’essere umano. In caso di shock anafilattico da puntura di vespa, o anche solo di dubbio di shock anafilattico:
In caso di shock anafilattico da puntura di vespa, o anche solo di dubbio di shock anafilattico: