Per meglio comprendere l’argomento, il lettore deve avere dimestichezza con due termini:
- paresi: indica un indebolimento o una paralisi parziale (possibilità di movimento, pur se limitata);
- plegia: indica una condizione di paralisi completa (impossibilità di movimento).
Ai due termini prima citati, si associano vari prefissi (come
-emi,
-para e
-tetra) che vanno ad indicare le zone del corpo colpite.
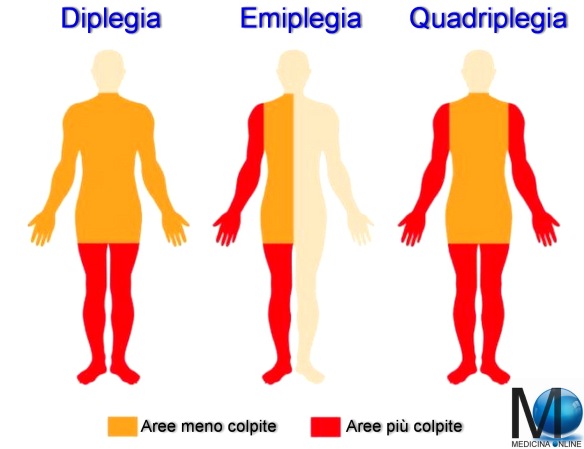
Emiplegia
L
‘emiplegia è un deficit motorio completo (paralisi completa, il movimento è impossibile) che interessa un solo
emilato, cioè solo un lato del corpo, il lato destro o il sinistro. La causa è un danno cerebrale controlaterale al deficit, ciò significa che un danno cerebrale destro determina una emiplegia sinistra e viceversa. In genere, viene lesionato il 1° motoneurone che trasporta gli input motori al midollo spinale. Il deficit assume caratteristiche di recupero diverse in base al periodo della vita in cui insorge. Per approfondire:
Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
Emiparesi
L’
emiparesi è un deficit parziale dell’attività motoria volontaria (paralisi NON completa, il movimento è possibile, pur se limitato) che interessa un solo emilato, destro o sinistro. La causa, come nel causa dell’emiplegia, è un danno cerebrale controlaterale al deficit, ciò significa che un danno cerebrale destro determina una emiparesi sinistra e viceversa. L’emiparesi riconosce le stesse cause dell’emiplegia (ad esempio ictus ischemico, emorragico, tumore…) di cui spesso rappresenta l’evoluzione. Sia emiparesi che emiplegia possono essere
reversibili o irreversibili in base alle cause specifiche che l’hanno provocata. Entrambe sono il risultato di una lesione del sistema nervoso centrale;
la differenza principale risiede nell’entità del deficit motorio, più importante quando ci si riferisce all’emiplegia (che è quindi mediamente più grave), minore nel caso di emiparesi (mediamente meno grave). Nella emiplegia si ha paralisi (perdita completa dell’attività motoria di un emilato), nell’emiparesi la perdita della funzione motoria è solo parziale. Per approfondire:
Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
Diplegia e diparesi
Con
diplegia in campo medico si intende la paralisi completa di una parte del corpo, che colpisce
due parti simmetriche del corpo, per esempio gli arti inferiori. Nella
diparesi, al contrario, la paralisi delle due parti simmetriche del corpo, è parziale. Per approfondire:
Diplegia: definizione, cause e sintomi
Paraplegia e paraparesi
Con
paraplegia in medicina si intende una condizione di
paralisi completa della parte inferiore del corpo, associata a disturbi della sensibilità ed altri disturbi funzionali (ad esempio deficit di erezione del pene). La paraplegia è un tipo di diplegia. Nella
paraparesi il deficit della parte inferiore del corpo è parziale. La paraparesi è un tipo di diparesi. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1), mentre lesioni al di sopra di T1 determinano tetraplegia (vedi immagine in basso). Per approfondire:
Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
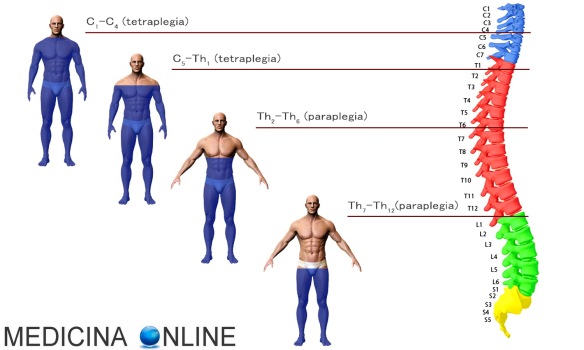
Tetraplegia o quadriplegia
Con
tetraplegia (anche chiamata
quadriplegia) si intende una
paralisi completa con perdita di sensibilità sia del torso che degli arti superiori ed inferiori, causata da svariate patologie e traumi, ad esempio in caso di incidenti stradali o sportivi. La lesione midollare che provoca tetraplegia è superiore alla prima vertebra toracica (T1) ma generalmente inferiore alla quarta vetebra cervicale (C4). Lesioni superiori a C4 in genere determinano morte del paziente o pentaplegia . Per approfondire:
Tetraplegia: significato, cause, cure e riabilitazione
Tetraparesi o quadriparesi
I termini “
tetraparesi” o “
quadriparesi” indicano che tutti e quattro gli arti sono colpiti da paralisi parziale.
Pentaplegia
Il termine “
pentaplegia” (in inglese “
pentaplegia“) in medicina indica la
paralisi completa dei quattro arti (entrambe le braccia ed entrambe la gambe)
e del busto con contemporanea presenza di
paralisi completa del diaframma e degli altri muscoli respiratori. La paralisi degli arti, come anche quella dei muscoli respiratori, è
permanente e il
paziente, per sopravvivere, sarà costretto ad usare per il resto della sua vita, il
ventilatore meccanico, un macchinario che gli permette di respirare. La pentaplegia è causata da lesioni alla colonna vertebrale
superiori al livello della quarta vertebra cervicale (C4). Alcuni pazienti con lesioni superiori a C4, non sopravvivono e – prima della possibilità di usare respiratori meccanici – tutti i pazienti con lesioni superiori a C4 erano destinati a morte certa. Si dice “
pentaplegico” un paziente che è affetto da pentaplegia. Se i muscoli respiratori funzionano in modo autonomo, si parla invece di “
tetraplegia” o “
quadriplegia“: il paziente tetraplegico ha una paralisi completa dei quattro arti, ma può respirare in modo autonomo, senza l’ausilio dei macchinari come invece avviene nel pentaplegico. In aggiunta, sia nella tetraplegia che nella pentaplegia si verifica la e
perdita di sensibilità sia del torso che degli arti superiori ed inferiori, inoltre si perdono altre importanti funzioni corporee, come ad esempio la perdita dell’erezione del pene nel maschio. Generalmente, sia nella tetraplegia che nella pentaplegia, i movimenti di testa e collo, come anche la possibilità di parlare o deglutire, sono preservati in modo più o meno limitato, secondo il livello di coinvolgimento dei muscoli facciali, delle corde vocali e di altre strutture anatomiche, ma possono anche essere completamente assenti. Per approfondire:
Pentaplegia e pentaparesi: cause, caratteristiche e terapie
Pentaparesi
Il termine “
pentaparesi” (in inglese “
pentaparesi“) in medicina indica la
paralisi parziale dei quattro arti e del busto con contemporanea presenza di
paralisi parziale del diaframma e degli altri muscoli respiratori. Al contrario di quanto avviene nella pentaplegia, dove la paralisi è completa”, il paziente pentaparesico conserva in parte la mobilità di arti e busto e potrebbe non essere costretto ad usare per sempre il ventilatore meccanico.
Leggi anche:
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Differenza tra paraplegico e tetraplegico
- Differenza tra paraplegia e diplegia
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Classificazione generale delle paresi e delle plegie
- Differenza tra paralisi e paresi
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra ictus ischemico ed emorragico
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Coma da emorragia cerebrale: quanto può durare?
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Condividi questo articolo:
 Una ricerca dell’Università di Leuven (Belgio) e di quella Michigan (USA) è arrivata a concludere che guardare in modo compulsivo le serie tv danneggia il sonno, lo rende peggiore come qualità, aumenta il senso di affaticamento e l’insonnia, ciò a causa del senso di allerta cognitiva provocato dalle maratone televisive, al fatto cioè che il cervello rimane attivo troppo a lungo. Per giungere a tali conclusioni i ricercatori hanno preso in esame 423 giovani, di età compresa tra 18 e 25 anni, il 74% per cento dei quali erano studenti. È stato chiesto loro di rispondere a un questionario online, e dai risultati è emerso che oltre l’80% dei partecipanti si sono identificati come spettatori compulsivi di serie tv, con il 20,2% che affermava di esserlo stato almeno un paio di volte alla settimana nel mese precedente.
Una ricerca dell’Università di Leuven (Belgio) e di quella Michigan (USA) è arrivata a concludere che guardare in modo compulsivo le serie tv danneggia il sonno, lo rende peggiore come qualità, aumenta il senso di affaticamento e l’insonnia, ciò a causa del senso di allerta cognitiva provocato dalle maratone televisive, al fatto cioè che il cervello rimane attivo troppo a lungo. Per giungere a tali conclusioni i ricercatori hanno preso in esame 423 giovani, di età compresa tra 18 e 25 anni, il 74% per cento dei quali erano studenti. È stato chiesto loro di rispondere a un questionario online, e dai risultati è emerso che oltre l’80% dei partecipanti si sono identificati come spettatori compulsivi di serie tv, con il 20,2% che affermava di esserlo stato almeno un paio di volte alla settimana nel mese precedente.
 L’insonnia e la Sindrome da apnea notturna, possono triplicare il rischio di incidenti stradali durante il giorno, ma non solo: chi riposa male presenta una maggiore prevalenza di malattie cardiovascolari, diabete, depressione e disturbi respiratori.
L’insonnia e la Sindrome da apnea notturna, possono triplicare il rischio di incidenti stradali durante il giorno, ma non solo: chi riposa male presenta una maggiore prevalenza di malattie cardiovascolari, diabete, depressione e disturbi respiratori. Mese del parto, durata della gravidanza e anestesia influiscono sul rischio di avere la depressione post partum. Le probabilità di soffrirne sono minori infatti per le donne che partoriscono in inverno o primavera, che arrivano alla fine della durata prevista della gravidanza e se gli viene somministrata l’anestesia, come l’epidurale, durante il travaglio. Lo suggerisce uno studio del Brigham & Women’s Hospital di Boston presentato al Congresso in corso della Società americana di anestesiologia. In particolare, in inverno e primavera si attiverebbe nella madre un meccanismo protettivo per il piacere di fare attività dentro casa con il proprio piccolo. Quando invece non si riceve l’analgesia, spiegano i ricercatori, c’è il rischio di vivere un travaglio traumatico, oppure, ipotizzano, è possibile che chi rifiuta l’anestesia abbia delle caratteristiche personali che la rendono più vulnerabile a questo tipo di disturbo.
Mese del parto, durata della gravidanza e anestesia influiscono sul rischio di avere la depressione post partum. Le probabilità di soffrirne sono minori infatti per le donne che partoriscono in inverno o primavera, che arrivano alla fine della durata prevista della gravidanza e se gli viene somministrata l’anestesia, come l’epidurale, durante il travaglio. Lo suggerisce uno studio del Brigham & Women’s Hospital di Boston presentato al Congresso in corso della Società americana di anestesiologia. In particolare, in inverno e primavera si attiverebbe nella madre un meccanismo protettivo per il piacere di fare attività dentro casa con il proprio piccolo. Quando invece non si riceve l’analgesia, spiegano i ricercatori, c’è il rischio di vivere un travaglio traumatico, oppure, ipotizzano, è possibile che chi rifiuta l’anestesia abbia delle caratteristiche personali che la rendono più vulnerabile a questo tipo di disturbo. Con il termine “anoressia” si intende in medicina un disagio in cui la persona coinvolta si rifiuta di mangiare del cibo, che si verifica nel momento di alimentarsi. Nell’uso comune il termine “anoressia” è spesso usato come sinonimo di “anoressia nervosa” anche se ciò è errato.
Con il termine “anoressia” si intende in medicina un disagio in cui la persona coinvolta si rifiuta di mangiare del cibo, che si verifica nel momento di alimentarsi. Nell’uso comune il termine “anoressia” è spesso usato come sinonimo di “anoressia nervosa” anche se ciò è errato. Quando una persona ha una forte perdita di peso rispetto al peso forma, potrebbe in alcuni casi essere portata a chiedersi se è sottopeso o anoressica. Nel caso della donna che vedete nella foto in alto, è difficile essere nel dubbio: quando il dimagrimento è davvero eccessivo, è anoressia nervosa. Ma se il dimagrimento è più sfumato, come capire se si è “solo” sottopeso o se siamo anoressici? Tutte le persone in sottopeso sono anoressiche? Facciamo chiarezza.
Quando una persona ha una forte perdita di peso rispetto al peso forma, potrebbe in alcuni casi essere portata a chiedersi se è sottopeso o anoressica. Nel caso della donna che vedete nella foto in alto, è difficile essere nel dubbio: quando il dimagrimento è davvero eccessivo, è anoressia nervosa. Ma se il dimagrimento è più sfumato, come capire se si è “solo” sottopeso o se siamo anoressici? Tutte le persone in sottopeso sono anoressiche? Facciamo chiarezza. Per meglio comprendere l’argomento, il lettore deve avere dimestichezza con due termini:
Per meglio comprendere l’argomento, il lettore deve avere dimestichezza con due termini:

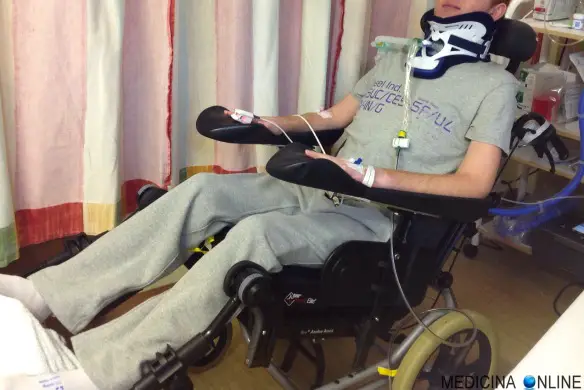 Con tetraplegia (anche chiamata quadriplegia) si intende una paralisi sia del torso che degli arti superiori ed inferiori, causato da svariate patologie e traumi, ad esempio in caso di incidenti stradali o sportivi. Anche una lesione cerebrale in età infantile precoce (paralisi cerebrale infantile) o in epoche successive della vita possono provocare una tetraplegia nel caso vengano danneggiate estesamente le aree encefaliche deputate al controllo della motilità volontaria. Questa grave patologia, che fa perdere forza e sensibilità alle parti colpite, viene provocata da lesioni o traumi del midollo spinale e delle arterie vertebrali , in modo particolare delle prime sette vertebre cervicali che sorreggono il cranio, identificate con le sigle C1- C2 – C3 – C4 – C5 – C6 – C7.
Con tetraplegia (anche chiamata quadriplegia) si intende una paralisi sia del torso che degli arti superiori ed inferiori, causato da svariate patologie e traumi, ad esempio in caso di incidenti stradali o sportivi. Anche una lesione cerebrale in età infantile precoce (paralisi cerebrale infantile) o in epoche successive della vita possono provocare una tetraplegia nel caso vengano danneggiate estesamente le aree encefaliche deputate al controllo della motilità volontaria. Questa grave patologia, che fa perdere forza e sensibilità alle parti colpite, viene provocata da lesioni o traumi del midollo spinale e delle arterie vertebrali , in modo particolare delle prime sette vertebre cervicali che sorreggono il cranio, identificate con le sigle C1- C2 – C3 – C4 – C5 – C6 – C7. Con paraplegia in medicina si intende una condizione di diplegia in cui la parte inferiore del corpo è affetta da paralisi motoria e/o carenza funzionale parziali o totali, associati a disturbi della sensibilità. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Si distingue dalla tetraplegia che interessa tutti e quattro gli arti e si verifica in caso di lesione cervicale del midollo spinale.
Con paraplegia in medicina si intende una condizione di diplegia in cui la parte inferiore del corpo è affetta da paralisi motoria e/o carenza funzionale parziali o totali, associati a disturbi della sensibilità. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Si distingue dalla tetraplegia che interessa tutti e quattro gli arti e si verifica in caso di lesione cervicale del midollo spinale.