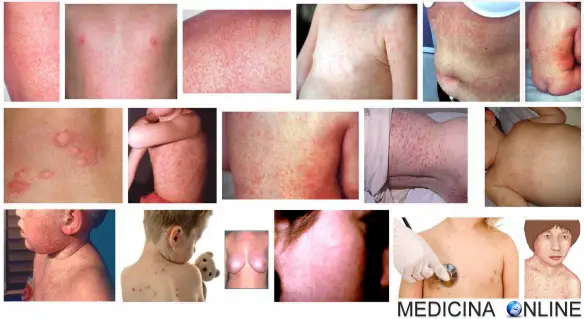
 Oggi parliamo di una malattia infettiva, estremamente contagiosa, di origine virale. E’ una malattia che molti di noi hanno avuto da bambini e che non desta particolari problemi a meno che non sia contratta durante la gravidanza, specialmente nel primo trimestre. Sto parlando della rosolia.
Oggi parliamo di una malattia infettiva, estremamente contagiosa, di origine virale. E’ una malattia che molti di noi hanno avuto da bambini e che non desta particolari problemi a meno che non sia contratta durante la gravidanza, specialmente nel primo trimestre. Sto parlando della rosolia.
Cos’è la rosolia?
La rosolia, come anche il morbillo e la varicella, è una malattia esantematica, cioè un tipo di malattia che causa appunto l’esantema (termine derivante dal greco εξανθέω che significa “sbocciare”) noto anche come rash (dal francese antico rasche, che significa “grattare”), che si manifesta come una eruzione cutanea di pustole, vescicole e bolle; molto spesso – però – la rosolia non si presenta con segni clinici evidenti e con una sintomatologia ben definita, per cui le infezioni possono passare del tutto inosservate; questo può essere particolarmente rischioso nel caso di un’infezione contratta durante la gravidanza. La rosolia è causata da un virus appartenente al genere Rubivirus, famiglia Togaviridae, che si localizza in vari organi e tessuti. Precedentemente alla introduzione dei vaccini antirosolia, almeno l’80% delle persone venivano infettate dal virus della rosolia prima dei 20 anni.
La rosolia è, come il morbillo, una malattia endemo-epidemica: essa è cioè sempre presente nelle collettività con picchi epidemici ogni 7 anni e più.
La rosolia, sia in forma clinicamente evidente che di infezione inapparente, lascia un’immunità (protezione nei confronti di successive infezioni) che dura per tutta la vita. Anche l’immunità indotta dal vaccino è di lunga durata.
Leggi anche: Vaccini: servono davvero? Tutte le verità scientifiche
Come si trasmette la rosolia?
La rosolia è una malattia molto contagiosa, anche se non raggiunge i livelli di diffusività del morbillo. Il virus della rosolia viene trasmesso per via aerea, attraverso le goccioline di saliva emesse con la tosse, gli starnuti o anche semplicemente parlando. Il virus della rosolia passa attraverso la placenta e, per questa via, infetta il prodotto del concepimento.
Per quanto tempo si è contagiosi?
Il periodo di contagiosità, in cui la malattia può essere trasmessa dalle persone infette (con o senza sintomi manifesti) a quelle suscettibili, va da una settimana prima a 4 giorni dopo la comparsa dell’esantema, che però a volte può mancare del tutto.
I bambini affetti da sindrome da rosolia congenita possono eliminare il virus e quindi, rimanere infettanti per molti mesi dopo la nascita.
Chi è a rischio?
Praticamente tutti, tranne i vaccinati o coloro che sono immuni per avere già contratto la malattia.
Nel caso delle donne in gravidanza, il rischio si estende, con conseguenze che possono essere drammatiche, al prodotto del concepimento (come vedremo in seguito).
Quanto dura l’incubazione?
Il periodo di incubazione può variare da un minimo di 12 ad un massimo di 23 giorni (solitamente però è di 16-18 giorni). Durante l’incubazione il soggetto è asintomatico (non ha sintomi della malattia) ma è comunque in grado di contagiare altre persone.
Leggi anche: Che significa incubazione? Cos’è il periodo di incubazione di virus e batteri?
Quali sono i sintomi della rosolia?
Dopo il periodo di incubazione si ha comparsa di febbre, mal di testa, dolori alle articolazioni, raffreddore e gonfiore dei linfonodi posti ai lati delle orecchie e dietro la nuca.
Sul viso e sul collo compaiono macchioline leggermente sollevate, di colore roseo o rosso pallido, molto meno fitte di quelle del morbillo e senza alcuna tendenza a confluire tra loro.
Tale eruzione cutanea, sotto forma di esantema, si estende successivamente al resto del corpo e scompare nel giro di due o tre giorni.
Un bagno o una doccia caldi rendono più evidente l’esantema, che non compare affatto in circa il 40% dei casi, mentre nel 20-25% dei casi compaiono soltanto la febbre e la tumefazione dei linfonodi. La rosolia, quindi, si manifesta in modo conclamato soltanto nel 50% circa dei casi. Ricapitolando:
- eruzione cutanea consistente in piccole macchie rosa che compaiono prima dietro le orecchie, poi sulla fronte e su tutto il corpo e durano 2-3 giorni;
- febbre lieve e mal di testa;
- leggeri gonfiori dei linfonodi alla base della nuca, sul retro del collo e dietro le orecchie;
- dolori articolari;
- diminuzione del numero di globuli bianchi nel sangue;
- occhi arrossati e lacrimosi.
Le complicanze
La rosolia è considerata una malattia ad evoluzione benigna, tuttavia complicazioni come artriti acute e artralgie sono frequenti, soprattutto nel caso di rosolia contratta in età adulta.
Complicazioni meno frequenti della rosolia sono la trombocitopenia (anche detta “piastrinopenia“, cioè la diminuzione del numero delle piastrine, elementi del sangue fondamentali per il processo della coagulazione) e l’encefalite, che si manifesta in circa un caso su 6.000. L’encefalite da rosolia può essere mortale. Le complicanze sono più gravi se ad essere colpito è un adulto.
Leggi anche: Piastrinopenia lieve e grave: valori, cura, farmaci, autoimmune, cosa fare
Quali sono le complicanze in gravidanza?
Se la rosolia viene contratta da una donna durante la gravidanza, tutti gli organi ed i tessuti fetali sono coinvolti e gli effetti sul prodotto del concepimento possono essere molto gravi: aborto spontaneo; morte intrauterina del feto; malformazioni e lesioni di tipo infiammatorio, principalmente a carico del sistema nervoso, dell’apparato cardiocircolatorio, degli organi di senso, con ritardato sviluppo fisico e psichico (Sindrome da rosolia congenita). Il rischio di avere gravi malformazioni nel feto quando la rosolia viene contratta in gravidanza è massimo nel primo trimestre (85% nelle prime 8 settimane, 52% dalla nona alla dodicesima settimana di gestazione), mentre le infezioni contratte dopo la ventesima settimana raramente provocano malformazioni congenite.
Le donne che intendano intraprendere una gravidanza, non vaccinate o non immuni in seguito alla malattia, dovrebbero sottoporsi, prima del concepimento, ad una ricerca degli anticorpi antirosolia ed eventualmente alla vaccinazione (il test è offerto gratuitamente secondo il Decreto ministeriale 10 settembre 1998 per la tutela della maternità).
Come si cura la rosolia?
Al momento non esiste una terapia specifica della rosolia, a parte l’uso di paracetamolo per abbassare la febbre. Il riposo a letto, insieme con una dieta leggera ma ricca di zuccheri e liquidi, costituiscono la base per il trattamento della rosolia. Per alleviare i sintomi dell’artrite il medico curante potrà prescrivere la terapia sintomatica più adatta. In caso di dolore possono essere usati FANS (farmaci antinfiammatori non steroidei, come l’ibuprofene).
Leggi anche: Il paracetamolo (Tachipirina) è un antinfiammatorio non steroideo (FANS)?
Come funziona la vaccinazione?
L’arma migliore contro la malattia è la vaccinazione preventiva con il vaccino vivo attenuato, con un’efficacia > 95% e che garantisce immunità a vita. Non si tratta di una vaccinazione obbligatoria, ma altamente consigliata, e gratuita, sia per tutti i bambini che per le ragazze non immunizzate dopo la pubertà e per tutti gli operatori che svolgono mansioni a contatto con bambini e/o con donne in età riproduttiva. Per i nuovi nati, si consiglia una prima dose verso i 12-15 mesi di età, e un richiamo verso i 5-6 anni. Fino al 1999, in Italia veniva eseguita solo la vaccinazione sulle bambine in età pre-puberale, verso i 12-13 anni. Analogamente a quanto osservato in altre nazioni, questa strategia si è però rivelata insufficiente, in quanto l’elevata circolazione del virus in tutti i soggetti non vaccinati ha comportato una persistenza del rischio di infezione. La strategia attuale, in linea con quella attuata in altri paesi, è dunque quella di vaccinare tutti i bambini nel secondo anno di vita con il vaccino trivalente, contro morbillo, parotite e rosolia, di somministrarne una seconda dose entro i 5-6 anni di età. Contemporaneamente, è indispensabile vaccinare tutte le ragazze e le donne che non sono state vaccinate da bambine.
Come per tutti vaccini vivi attenuati, la vaccinazione non viene praticata negli individui con deficit immunitario o sotto terapia immunosoppressiva (corticoidi, antineoplastici, antirigetto), nelle donne gravide o che desiderano esserlo nel mese successivo (per sicurezza, anche se non si sono mai verificati problemi correlati). Il vaccino è invece consigliato alle persone infette da Hiv che non hanno sviluppato Aids.
Come comportarsi nel sospetto che una donna in gravidanza possa avere contratto la rosolia?
Nel caso che si sospetti che una donna in gravidanza possa avere contratto l’infezione, è opportuno eseguire immediatamente la ricerca degli anticorpi antirosolia su un campione di sangue conservando una parte del campione utilizzato per l‘esame, in modo da poterlo confrontare con campioni prelevati successivamente. La presenza di anticorpi della classe IgG nel campioni è segno di un’infezione avvenuta nel passato e, quindi, di immunità nei confronti di infezioni successive, mentre la presenza di anticorpi della classe IgM indica infezioni in atto. Se nel campione non si riscontrano anticorpi, è necessario ripetere l’esame a distanza di circa un mese. La positività nel secondo campione è segno di infezione recente o in atto; se anche il secondo campione risulta negativo, il test deve essere nuovamente ripetuto dopo 6 settimane dall’esposizione al contagio. La persistenza della negatività indica che l’infezione non è avvenuta.
Leggi anche:
- Vaccini anti meningite: quanti sono, quando farli, quali sono indispensabili, effetti collaterali
- Febbre dopo vaccino: come curarla e quanto dura?
- Il calendario delle vaccinazioni obbligatorie per i vostri figli
- Cos’è il vaccino esavalente? Quando, come e perché farlo?
- Differenza tra vaccino e profilassi con esempi
- Differenza tra vaccino Salk e Sabin
- Differenza tra vaccino ed immunoglobuline
- Differenza tra vaccino trivalente, quadrivalente ed esavalente
- Differenza tra profilassi e prevenzione
- Differenza tra profilassi diretta e indiretta con esempi
- Differenza tra immunizzazione attiva e passiva
- Differenza tra profilassi attiva e passiva con esempi
- Cos’è la poliomielite? Importanza del vaccino e controindicazioni
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Meningite batterica e virale: sintomi, profilassi, cura e vaccini
- Differenza tra allele dominante e recessivo
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Valentina Vassilyeva è la mamma di tutte le mamme. A lei appartiene il record mondiale di tutti i tempi di figli: tra il 1707 e il 1765 ebbe 69 figli, frutto di 16 parti gemellari, 7 trigemini e 4 quadrigenimi, per un totale di 27 travagli; 67 dei suoi 69 figli raggiunsero l’età adulta.Valentina Vassilyeva era una contatina russa che abitava nella cittadina di Šuja, in Russia, ed ebbe tutti questi figli con Fëdor Vasil’ev. Il record di donna vivente con più figli appartiene invece a Leontina Albina che a 90 anni, con 55 eredi a carico, è la donna più prolifica del mondo attualmente in circolazione. La signora vive in Cile, a Sant’Antonio, ed è oggetto di grandi discussioni perché, mentre lei giura sui propri figli di averne 64, i documenti ufficiali ne contano 9 in meno. Il passaparola ci avrà messo del suo, ma il numero è comunque impressionante e difficilmente eguagliabile. Basti pensare che la seconda donna più feconda del pianeta, senza parti gemellari sul curriculum, ha una prole composta “solo” da 18 elementi. Si tratta della rumena Livia Ionce, 44 anni. In pratica ha passato un terzo della sua vita con il pancione.
Valentina Vassilyeva è la mamma di tutte le mamme. A lei appartiene il record mondiale di tutti i tempi di figli: tra il 1707 e il 1765 ebbe 69 figli, frutto di 16 parti gemellari, 7 trigemini e 4 quadrigenimi, per un totale di 27 travagli; 67 dei suoi 69 figli raggiunsero l’età adulta.Valentina Vassilyeva era una contatina russa che abitava nella cittadina di Šuja, in Russia, ed ebbe tutti questi figli con Fëdor Vasil’ev. Il record di donna vivente con più figli appartiene invece a Leontina Albina che a 90 anni, con 55 eredi a carico, è la donna più prolifica del mondo attualmente in circolazione. La signora vive in Cile, a Sant’Antonio, ed è oggetto di grandi discussioni perché, mentre lei giura sui propri figli di averne 64, i documenti ufficiali ne contano 9 in meno. Il passaparola ci avrà messo del suo, ma il numero è comunque impressionante e difficilmente eguagliabile. Basti pensare che la seconda donna più feconda del pianeta, senza parti gemellari sul curriculum, ha una prole composta “solo” da 18 elementi. Si tratta della rumena Livia Ionce, 44 anni. In pratica ha passato un terzo della sua vita con il pancione.
 La parola “farmaco” viene dal greco ” ϕάρμακον” che si può tradurre anche con la parola veleno. I farmaci sono in effetti – se non assunti in modo consapevole e sotto stretto controllo medico – dei veri e propri veleni. Ciò è ancora più vero durante gravidanza ed allattamento, periodi della vita di una donna in cui la maggior parte dei farmaci sono il più possibile vietati, per non danneggiare la salute del nascituro. Il paracetamolo rappresenta una eccezione.
La parola “farmaco” viene dal greco ” ϕάρμακον” che si può tradurre anche con la parola veleno. I farmaci sono in effetti – se non assunti in modo consapevole e sotto stretto controllo medico – dei veri e propri veleni. Ciò è ancora più vero durante gravidanza ed allattamento, periodi della vita di una donna in cui la maggior parte dei farmaci sono il più possibile vietati, per non danneggiare la salute del nascituro. Il paracetamolo rappresenta una eccezione.
 Oggi parliamo di una malattia infettiva, estremamente contagiosa, di origine virale. E’ una malattia che molti di noi hanno avuto da bambini e che non desta particolari problemi a meno che non sia contratta durante la gravidanza, specialmente nel primo trimestre. Sto parlando della rosolia.
Oggi parliamo di una malattia infettiva, estremamente contagiosa, di origine virale. E’ una malattia che molti di noi hanno avuto da bambini e che non desta particolari problemi a meno che non sia contratta durante la gravidanza, specialmente nel primo trimestre. Sto parlando della rosolia.
 Uno dei primissimi segni di gravidanza, oltre la mancata mestruazione, è l’inturgidimento del seno dovuto all’ingrossamento dei dotti galattofori, gli stessi che dopo il parto faranno fluire il latte e renderanno possibile l’allattamento. Sin dalle primissime settimane il seno appare indolenzito, duro e doloroso. Per molte donne, soprattutto quelle alla seconda o terza gravidanza, questo rappresenta il primo segnale che la fecondazione è avvenuta. Man mano che i mesi si susseguono, il seno diventa sempre più grande fino a quando, a partire dal secondo trimestre e per tutto il terzo trimestre, le vene superficiali risultano visibili per effetto della maggiore irrorazione del sangue e della riduzione dello strato adiposo.
Uno dei primissimi segni di gravidanza, oltre la mancata mestruazione, è l’inturgidimento del seno dovuto all’ingrossamento dei dotti galattofori, gli stessi che dopo il parto faranno fluire il latte e renderanno possibile l’allattamento. Sin dalle primissime settimane il seno appare indolenzito, duro e doloroso. Per molte donne, soprattutto quelle alla seconda o terza gravidanza, questo rappresenta il primo segnale che la fecondazione è avvenuta. Man mano che i mesi si susseguono, il seno diventa sempre più grande fino a quando, a partire dal secondo trimestre e per tutto il terzo trimestre, le vene superficiali risultano visibili per effetto della maggiore irrorazione del sangue e della riduzione dello strato adiposo. Omkari Panwar aveva 70 anni al momento del parto, il che ha fatto di lei la mamma più vecchia del mondo. Se già è difficile e pericoloso partorire un figlio alla sua età, ancor più pericolosa è l’impresa della donna, che ha addirittura dato alla luce due gemelli nati prematuri di un mese. I coniugi hanno dovuto fare parecchi sacrifici per sostenere i costi del parto e per mantenere i neonati. Il padre Charan Singh Panwar, 77 anni, ha dovuto infatti vendere i suoi bufali, ipotecare la sua terra, dilapidare i suoi risparmi di una vita e chiedere un prestito. La signora Omkari ha dichiarato: “A volte, è necessario affrontare il dolore, se si desidera qualcosa di buono”. Mentre suo marito ha aggiunto: “Finalmente abbiamo un figlio ed erede. Abbiamo pregato a Dio, siamo andati a santi e visitato luoghi religiosi a pregare per un erede. Il trattamento mi è costato una fortuna, ma la nascita di un figlio rende tutto l’utile. Posso morire un uomo felice e un padre orgoglioso”. Oggi sono passati poco più di 6 anni da quel lontano 2008 ma i coniugi Panwar continuano a prendersi cura del loro adorato figlio che ha già iniziato ad aiutarli nel lavoro e nelle faccende domestiche.
Omkari Panwar aveva 70 anni al momento del parto, il che ha fatto di lei la mamma più vecchia del mondo. Se già è difficile e pericoloso partorire un figlio alla sua età, ancor più pericolosa è l’impresa della donna, che ha addirittura dato alla luce due gemelli nati prematuri di un mese. I coniugi hanno dovuto fare parecchi sacrifici per sostenere i costi del parto e per mantenere i neonati. Il padre Charan Singh Panwar, 77 anni, ha dovuto infatti vendere i suoi bufali, ipotecare la sua terra, dilapidare i suoi risparmi di una vita e chiedere un prestito. La signora Omkari ha dichiarato: “A volte, è necessario affrontare il dolore, se si desidera qualcosa di buono”. Mentre suo marito ha aggiunto: “Finalmente abbiamo un figlio ed erede. Abbiamo pregato a Dio, siamo andati a santi e visitato luoghi religiosi a pregare per un erede. Il trattamento mi è costato una fortuna, ma la nascita di un figlio rende tutto l’utile. Posso morire un uomo felice e un padre orgoglioso”. Oggi sono passati poco più di 6 anni da quel lontano 2008 ma i coniugi Panwar continuano a prendersi cura del loro adorato figlio che ha già iniziato ad aiutarli nel lavoro e nelle faccende domestiche. C’è chi crede che la posizione delle stelle al momento della nostra nascita influenzi quello che siamo. A differenza di ciò che sostengono gli astrologi e i fan degli oroscopi, gli scienziati hanno scoperto che a determinare il nostro umore negli anni a venire non sono le congiunzioni astrali ma la stagione in cui veniamo messi al mondo. “Il mese di nascita influenza il nostro umore e il nostro temperamento”, hanno spiegato gli studiosi presentando la ricerca all’European College of CNP Congress di Berlino. Ma non solo: “La stagione può anche aumentare la possibilità di soffrire di alcuni disturbi psicologici man mano che si cresce”.
C’è chi crede che la posizione delle stelle al momento della nostra nascita influenzi quello che siamo. A differenza di ciò che sostengono gli astrologi e i fan degli oroscopi, gli scienziati hanno scoperto che a determinare il nostro umore negli anni a venire non sono le congiunzioni astrali ma la stagione in cui veniamo messi al mondo. “Il mese di nascita influenza il nostro umore e il nostro temperamento”, hanno spiegato gli studiosi presentando la ricerca all’European College of CNP Congress di Berlino. Ma non solo: “La stagione può anche aumentare la possibilità di soffrire di alcuni disturbi psicologici man mano che si cresce”.