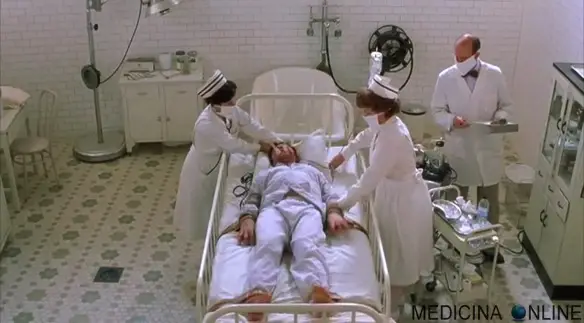
Immagine tratta dal film “A beautiful mind”
Con “elettroshock“, anche chiamata “terapia elettroconvulsivante” o “TEC” si intende una tecnica terapeutica basata sul provocare convulsioni nel paziente grazie alla somministrazione ed al passaggio di una corrente elettrica attraverso il cervello. Viene effettuato applicando alle tempie del paziente due elettrodi collegati ad un generatore di corrente. Le mandibole del paziente vengono bloccate, e viene applicata una corrente per un periodo di tempo di pochi secondi. Il passaggio della corrente attraverso il cervello provoca immediatamente un intenso attacco convulsivo, identico ad un grave attacco di epilessia, che dura più o meno 30 secondi. L’effetto terapeutico è dovuto alla crisi convulsiva, il passaggio di corrente elettrica è solamente il metodo più sicuro per ottenere le convulsioni: la corrente elettrica in sé non ha infatti alcun effetto terapeutico.
Storia dell’elettroshock
La TEC ha origini italiane: fu sviluppata e introdotta negli anni trenta dai neurologi italiani Ugo Cerletti e Lucio Bini. Come molte altre terapie psichiatriche, nella fase iniziale l’elettroshock è stato usato in maniera grossolana, francamente pericolosa e talora utilizzata più per controllare i pazienti scomodi che per ragioni effettivamente terapeutiche. Ma dai tempi di Cerletti e Bini, la metodologia dell’ECT (per usare l’acronimo inglese di “electroconvulsant therapy”) si è evoluta e perfezionata ed oggi la pratica psichiatrica effettua quella che viene chiamata terapia elettroconvulsivante unilaterale“, così detta perché coinvolge solamente uno degli emisferi cerebrali.
Elettroshock quanto dura il trattamento?
La durata della cura è variabile; generalmente il ciclo terapeutico comprende da sei a dodici trattamenti somministrati al ritmo di tre volte a settimana. Secondo studi le sedute devono essere separate da almeno un giorno.
Elettroshock: come funziona?
Il meccanismo di azione dell’elettroshock non è attualmente del tutto chiaro, ma diverse ricerche hanno dimostrato che la ripetuta applicazione del trattamento influisce su due livelli:
- modulazione dei neurotrasmettitori: la TEC sembra sensibilizzare due sottotipi di recettori per la serotonina (5-HT), aumentando la trasmissione del segnale. Inoltre la TEC riduce l’efficacia della norepinefrina e della dopamina inibendo gli auto-recettori rispettivamente nel locus coeruleus e nella substantia nigra, causando il rilassamento di molti pazienti;
- modulazione dei circuiti nervosi: la TEC sembrerebbe intervenire nel riassestamento degli assoni che modifica l’architettura dei circuiti nervosi riportandola ad uno stato precedente ossia annullando le modifiche intervenute nel corso dei mesi precedenti al trattamento (e quindi ad eventuali eventi traumatici subiti).
Elettroshock: a cosa serve ed in quali patologie viene usata?
L’elettroshock è una terapia medica che attualmente viene usata per curare svariate patologie psichiatriche gravi, prevalentemente nel trattamento della depressione grave cronica, in particolare nelle forme complicate da psicosi. Può essere impiegata anche in casi di depressione grave in cui la terapia con antidepressivi ripetuta e/o la psicoterapia non si sono rivelati efficaci, nei casi in cui queste terapie siano inapplicabili o quando il tempo a disposizione è limitato (per esempio nei casi di tendenze suicide). La TEC laddove possibile è utilizzata in un caso come presidio di urgenza: nella sindrome neurolettica maligna (overdose di psicofarmaci neurolettici) qualora la gravità ne costituisca un pericolo di morte, l’applicazione immediata della TEC ha mostrato scongiurare questo rischio. Altre indicazioni specifiche si hanno nei casi di depressione associata a malattie o gravidanza, in cui la somministrazione di antidepressivi può essere rischiosa per la madre o per lo sviluppo del feto. In questi casi, dopo avere attentamente valutato il rapporto costo/benefici, alcuni psichiatri ritengono la terapia elettroconvulsivante la soluzione migliore per la depressione grave. In alcuni casi la TEC è anche usata per trattare le fasi maniacali del disturbo bipolare e condizioni non comuni di catatonia.
Leggi anche:
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Schizofrenia: sintomi iniziali, violenza, test, cause e terapie
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
L’elettroshock funziona davvero?
L’effettiva utilità e opportunità di questa tecnica è tutt’oggi molto dibattuta: alcune tipologie di pazienti presentano oggettivi miglioramenti in seguito al trattamento, in altri casi la TEC ha creato effetti indesiderati nei pazienti cui è stata somministrata. Il dizionario medico Larousse nell’edizione del 1974 riporta: «la maggior parte degli psichiatri pensano che nessuna terapia ha ancora dato in psichiatria risultati comparabili alla TEC». La terapia ha comunemente una fama negativa, a causa sia dell’abuso e della pratica aggressiva che se ne è fatta in taluni casi, sia della presentazione che ne è stata a volte data in letteratura e cinematografia.
Tecnica terapeutica
Per indurre le convulsioni viene fatta passare per una frazione di secondo una corrente elettrica continua (tipicamente 0,9 Ampere) attraverso il cervello per mezzo di due elettrodi applicati in specifici punti della testa, previa apposizione di un gel, una pasta o una soluzione salina per evitare bruciature della pelle. La TEC bilaterale è più efficace di quella unipolare. Poiché nelle moderne apparecchiature viene somministrata la corrente continua, la tensione varia fino a un massimo che tipicamente è di 450 volt, ma solitamente si colloca a valori pari a circa la metà. Il dizionario medico Larousse riporta i valori sperimentati e utilizzati da Cerletti: 125-135 volt, 0,3-0,6 ampere, per 1/10 di secondo; specifica anche che la crisi si ottiene anche con soli 60 volt (assenza epilettica o infra-crisi); più è alto il voltaggio, più la crisi è intensa, e con essa l’effetto terapeutico. Gli apparecchi usati prendono il nome di “apparecchio di Lapipe e Rondepierre” e “apparecchio di Delmas-Marsalet”. Spesso le macchine sono programmabili in joule, in modo che il neurologo possa somministrare la minima energia possibile, riducendo la durata dello shock. Il manifestarsi delle convulsioni viene constatato con un monitoraggio elettroencefalografico (non sempre lo stato convulsivo si presenta con manifestazioni fisiche). Le convulsioni indotte dalla corrente elettrica, se non modificate tramite adeguamento del voltaggio, sono più intense di quelle prodotte durante una crisi epilettica. L’induzione di adeguate convulsioni generalizzate è necessaria per produrre l’effetto terapeutico.
Leggi anche:
- I 20 disturbi psichiatrici più strani che abbiate mai visto
- Sindrome di Stoccolma: psicologia, in amore, casi, cura e film in cui è presente
- Differenza tra Sindrome di Stoccolma, Lima, Helsinki e Stendhal
- Sindrome di Stendhal in psicologia, musica e film
Cosa succede al termine del trattamento?
Terminate le convulsioni si ha un periodo di tempo durante il quale l’attività corticale è sospesa e il tracciato elettroencefalografico è piatto. Alcuni psichiatri oppositori della TEC affermano che questa fase equivalga alla morte cerebrale e sia causa di danno cellulare, tuttavia non esistono prove certe al riguardo. Al risveglio i pazienti non hanno alcun ricordo delle convulsioni e dei momenti precedenti la sessione, anche se si sentono stanchi e senza forze. Alcuni medici hanno paragonato la TEC e il meccanismo terapeutico che offre al reset dei computer.
Elettroshock: rischi ed effetti collaterali
I rischi maggiori presentati dalla TEC sono quelli dovuti all’anestesia generale, che viene somministrata a chi vi viene sottoposto. Non ci sono altri gravi rischi che ne precludano l’uso. I principali effetti collaterali sono confusione e perdita della memoria degli eventi prossimi al periodo del trattamento. Entrambi gli effetti scompaiono generalmente nell’arco di un’ora dal risveglio. Un effetto indesiderato minore è il dolore muscolare sofferto al risveglio a causa dei rilassanti muscolari. Gli effetti persistenti sulla memoria sono variabili. Tipicamente, nel trattamento bilaterale, con gli elettrodi posti cioè ai due lati del cranio, si può avere una parziale perdita di memoria per gli eventi accaduti nel periodo delle sessioni terapeutiche e nei sei mesi precedenti, con difficoltà a memorizzare nuove informazioni per un periodo di due mesi dopo il trattamento. Alcuni studi di neuropsicopatologia hanno mostrato un ritorno alla normalità delle capacità di memorizzazione ed apprendimento dopo diversi mesi, sebbene l’entità del danno alla memoria ed il recupero sia molto variabile da individuo ad individuo. I timori che la TEC possa indurre danni cerebrali strutturali non trovano conferma in decenni di ricerche effettuate sia sugli esseri umani sia su animali. Altri studi al contrario suggeriscono che il trattamento TEC a lungo termine sembra proteggere il cervello dagli effetti dannosi della depressione. La TEC incrementa l’espressione di fattori neurotrofici cerebrali nel sistema limbico, stimolando la crescita e proteggendo i neuroni dall’atrofizzazione indotta dalla depressione.
Leggi anche:
- Mark Sloan e il recupero fittizio: il mistero del cervello pochi attimi prima di morire
- Farmaci antidepressivi: cosa sono, a cosa servono e quali tipi esistono
- Sostanze naturali ad azione antidepressiva
- Cosa sente chi è in coma?
Elettroshock oggi in Italia e secondo la legge italiana
L’elettroshock viene attualmente usata in Italia, anche se in casi selezionati. Nel nostro Paese la TEC deve essere somministrata in condizioni controllate e da personale specializzato, come prescritto da diverse legislazioni relative alla salute mentale. In Italia il riferimento principale è la circolare del Ministero della Salute del 15 febbraio 1999. La circolare stabilisce che la TEC deve essere somministrata esclusivamente nei casi di “episodi depressivi gravi con sintomi psicotici e rallentamento psicomotorio“, dopo avere ottenuto il consenso informato scritto del paziente, al quale devono essere esposti i rischi ed i benefici del trattamento e le possibili alternative.
In Italia tale orientamento è stato ulteriormente statuito dalla Regione Piemonte con la Legge Regionale 14/2002:
Art. 1. La Regione Piemonte, ai sensi degli articoli 2, 4 e 6 dello Statuto, persegue la finalita’ di:
a) indirizzare e guidare lo sviluppo sociale del Piemonte verso obbiettivi di progresso civile e democratico;
b) organizzare gli strumenti più efficaci per un preciso intervento a tutela della salute dei cittadini.
Art. 2. La Regione Piemonte, per le finalita’ di cui all’articolo 1, aderisce ai deliberati delle Nazioni Unite, del Consiglio d’Europa e alle disposizioni della Repubblica italiana in materia di diritti umani.
Art. 3. 1. Nella Regione Piemonte la terapia elettroconvulsivante (T.E.C.) puo’ essere praticata solo quando il paziente esprime un consenso libero, consapevole, attuale e manifesto. A tal fine occorre che lo psichiatra interessato fornisca, sia oralmente che in forma scritta, oltre che ai vantaggi attesi, esaurienti informazioni in ordine agli effetti collaterali eventuali, ai possibili trattamenti alternativi ed alle modalita’ di somministrazione. L’assenso del paziente deve essere scritto ed allegato alla cartella clinica e va ripetuto ad ogni applicazione.
2. Nei casi in cui esista una limitazione della capacita’ del paziente nel comprendere l’informazione e nell’esprimere il consenso, si applica la vigente normativa civilistica in tema di capacita’ di agire delle persone.
Art. 4. 1. E’ fatto divieto di utilizzare in tutte le strutture regionali la T.E.C. sui bambini e gli anziani. Per le donne in gravidanza viene posto il medesimo divieto a meno che l’applicazione della T.E.C. venga espressamente richiesta dalla paziente e autorizzata anche dal coniuge e dai familiari diretti della paziente, secondo le modalita’ espresse dall’articolo 3. Viene fatto divieto di utilizzare in tutte le strutture regionali la lobotomia prefrontale e trasorbitale, ed altri simili interventi di psicochirurgia.
Art. 5. E’ eliminato ogni riferimento che possa contemplare una responsabilita’ professionale del medico che decida di non ricorrere alla T.E.C., alla lobotomia prefrontale e transorbitale e ad altri simili interventi di psicochirurgia, salvo rispondere dei propri atti nei termini previsti dalla normativa sulla responsabilita’ professionale.
Art. 6. Tutte le T.E.C. sono corredate da dati analitici che permettano di avviare rigorosi studi clinici. I pazienti vengono sottoposti a verifiche e controlli sanitari generali periodici per un lungo periodo di tempo successivo allo shock. A tal fine l’Assessorato regionale alla sanita’ mettera’ in atto procedure di valutazione e revisione periodica delle applicazioni della T.E.C. su scala regionale attraverso una Commissione composta da professionisti esterni e rappresentanti locali, professionalmente qualificati, delle associazioni di settore.
L’applicazione dello shock deve avvenire in narcosi e spasmolisi ossia su paziente incosciente per l’effetto di anestetici e trattato con rilassanti muscolari per controllare le contrazioni muscolari. Esistono casi in cui la validità del consenso informato è dubbia a causa dello stato mentale del paziente. Questi casi impongono gravi problemi decisionali, in cui contrastano tra loro la salute del paziente, la sua capacità decisionale, la responsabilità del medico e la relazione medico-paziente. La legislazione e la giurisprudenza delle diverse nazioni che si trovano ad affrontare il problema sono in progressiva evoluzione.
Leggi anche:
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- Differenza tra sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Quanti caffè devi bere in un giorno per morire?
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Differenza tra sinapsi elettrica e chimica
- Differenza tra neuroni e nervi
- Differenza tra assoni e dendriti
- Differenza tra neuroni e gangli
- Barriera ematoencefalica: dove si trova, funzioni, quali sostanze la attraversano
- Rivivere ogni giorno una esperienza drammatica: il Disturbo post-traumatico da stress
- Le dieci cose che sicuramente non sai sui sogni
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Uno studio pubblicato alcuni giorni fa sulla rivista
Uno studio pubblicato alcuni giorni fa sulla rivista  Non seguire le cure ufficiali della scienza medica in favore di tecniche alternative, può comportare gravissimi rischi per la salute. L’ha imparato a sue spese una donna con cancro al seno che ha cercato di curare il tumore dimagrendo trenta chili, secondo la teoria – del tutto anti-scientifica – che “affamando il corpo si affama anche il tumore”, inoltre ha usato argilla come antinfiammatorio, posizionandola sulle mammelle. La donna di 65 anni, madre di tre figli, è arrivata in condizioni disperate nel reparto di chirurgia del seno dell’ospedale di Santarcangelo di Romagna, in provincia di Rimini, a causa di cure anti-cancro alternative, quest’ultime sempre più rischiose perché danno al paziente un falso senso di terapia e ritardano le cure ufficiali che – nel caso del cancro – più passa il tempo e meno sono efficaci.
Non seguire le cure ufficiali della scienza medica in favore di tecniche alternative, può comportare gravissimi rischi per la salute. L’ha imparato a sue spese una donna con cancro al seno che ha cercato di curare il tumore dimagrendo trenta chili, secondo la teoria – del tutto anti-scientifica – che “affamando il corpo si affama anche il tumore”, inoltre ha usato argilla come antinfiammatorio, posizionandola sulle mammelle. La donna di 65 anni, madre di tre figli, è arrivata in condizioni disperate nel reparto di chirurgia del seno dell’ospedale di Santarcangelo di Romagna, in provincia di Rimini, a causa di cure anti-cancro alternative, quest’ultime sempre più rischiose perché danno al paziente un falso senso di terapia e ritardano le cure ufficiali che – nel caso del cancro – più passa il tempo e meno sono efficaci. Con “fibrillazione atriale” in medicina si intende una aritmia cardiaca, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), che origina dagli atri del cuore. È una complessa patologia elettrica degli atri che presenta costantemente tre caratteristiche principali:
Con “fibrillazione atriale” in medicina si intende una aritmia cardiaca, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), che origina dagli atri del cuore. È una complessa patologia elettrica degli atri che presenta costantemente tre caratteristiche principali: Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo e per raggiungere tale obiettivo si contrae in maniera adeguata grazie ad un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Tale contrazione è regolata, dal punto di vista temporale:
Il cuore è un muscolo che ha come compito fondamentale quello di far circolare il sangue in tutto il corpo e per raggiungere tale obiettivo si contrae in maniera adeguata grazie ad un circuito elettrico, detto sistema eccito-conduzione, che attiva e regola la contrazione cardiaca. Tale contrazione è regolata, dal punto di vista temporale: Con “fibrillazione atriale” in medicina si intende una aritmia cardiaca, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), che origina dagli atri del cuore. È una complessa patologia elettrica degli atri che presenta costantemente due caratteristiche principali:
Con “fibrillazione atriale” in medicina si intende una aritmia cardiaca, cioè una alterazione del ritmo cardiaco normale (ritmo sinusale), che origina dagli atri del cuore. È una complessa patologia elettrica degli atri che presenta costantemente due caratteristiche principali: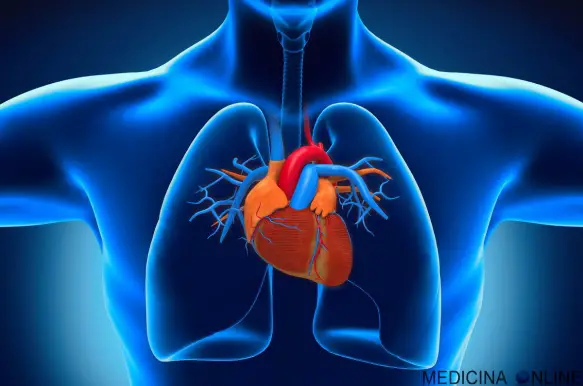 Con “flutter atriale” si intende una “aritmia ectopica sopraventricolare” cioè una:
Con “flutter atriale” si intende una “aritmia ectopica sopraventricolare” cioè una: