Una volta esisteva solo il Bancomat, ora invece esistono carte di credito, carte di debito, carte prepagate, carte conto tascabili… C’è indubbiamente il rischio di confondersi e non sfruttarne tutte le potenzialità, quindi proviamo oggi a spiegarvi la differenza tra le tipologie di carte più utilizzate.
Una volta esisteva solo il Bancomat, ora invece esistono carte di credito, carte di debito, carte prepagate, carte conto tascabili… C’è indubbiamente il rischio di confondersi e non sfruttarne tutte le potenzialità, quindi proviamo oggi a spiegarvi la differenza tra le tipologie di carte più utilizzate.
Carta di debito (Bancomat)
Questa tipologia di carta, definita anche carta di pagamento, o più comunemente Bancomat (dal nome del circuito che utilizza in Italia), consente al suo possessore di utilizzare due servizi principali: il prelievo di denaro presso sportelli automatici e il pagamento del denaro presente nel conto, presso gli esercenti autorizzati. Con questa carta la spesa viene effettuata con la formula pay now, ossia la cifra spesa (o prelevata in contanti) viene addebitata immediatamente sul conto corrente o conto deposito al quale è associata la carta. Ciò significa che l’acquisto non è possibile laddove non ci sia disponibilità della cifra in conto o l’importo superi il massimale previsto dalla carta.
Carta di credito
Contrariamente alla tipologia precedente, con la carta di credito è possibile effettuare acquisti di importi superiori alla effettiva disponibilità del conto. Ciò in quanto il pagamento è regolato dalla formula pay later, ossia l’addebito in conto avviene in un momento successivo all’utilizzo della carta. Le carte di credito comuni (carta di credito a saldo) permettono di posticipare l’addebito alla metà del mese successivo all’acquisto, mentre le carte di credito revolving permettono di dilazionare l’addebito in più rate.
Differenza tra carta di debito e di credito
La principale differenza tra le due tipologie è dovuta quindi al momento in cui viene addebitata la spesa: con la carta di debito spendiamo del denaro di cui siamo già in possesso, con la carta di credito spendiamo non solo una cifra che già possediamo, ma anche una cifra che ipotizziamo di avere disponibile in un prossimo futuro, ma di cui non abbiamo possesso al momento dell’acquisto, fatto che potrebbe risultare un problema quando si soffre di shopping compulsivo. Esistono altre differenze tra i due prodotti: tipicamente la carta di credito è dotata di massimali più elevati, funziona su circuiti di pagamento diversi, e viene richiesta come cauzione per la fruizione di determinati servizi (noleggio auto, prenotazione hotel, ecc). Servizi di credito di questa tipologia prevedono dei costi (così come il fatto di disporre di denaro “in prestito”), tipicamente compresi in un canone annuo, una commissione sulle spese o una commissione sulla rateizzazione del pagamento, laddove previsto, mentre invece una carta di debito ha generalmente costo zero o comunque più basso.
Carta prepagata ricaricabile
È un mezzo di pagamento concesso dall’emittente (banca o società di credito) a fronte di un esborso iniziale da parte del cliente. La caratteristica fondamentale è che l’utente potrà spendere solo il contante precedentemente caricato sulla card. Per comprendere al meglio tale aspetto è utile fare un esempio pratico:
Se l’utente acquista una carta pregata ed effettua una ricarica di 500 euro, potrà completare acquisti per un valore minore o uguale del budget considerato. Se ad esempio l’utente compra abbigliamento per un valore complessivo di 700 euro l’operazione non andrà a buon fine!
Questo ci fa capire come tale strumento sia adatto soprattutto ad una clientela giovane: ad esempio studenti fuori sede che ricevono una ricarica periodica sulla propria carta per far fronte alle spese quotidiane. Fin dal momento della loro introduzione, le prepagate hanno riscontrato un largo successo in tutto il mondo: la clientela privata prima ed aziendale dopo continuano a preferire tale strumento di pagamento alle più costose carte di credito o bancomat visti i costi di gestione praticamente nulli ed un’operatività elevata. Le carte prepagate hanno infatti i costi di gestione più bassi di tutti gli altri sistemi elettronici di pagamento. Esempi di carte ricaricabili sono Postepay e PayPal.
Leggi anche:
- Differenza tra congelato e surgelato
- Differenza tra minerale, roccia, cristallo, vetro, metallo, elemento chimico
- Differenza tra mito, fiaba e favola: esempi e caratteristiche
- Differenza tra tornado, tromba d’aria, uragano, ciclone e tifone
- Differenza tra bosco e foresta
- Differenza tra rischio e pericolo
- Differenza tra polpo e polipo in cucina ed in medicina
- Differenza tra pianura ed altopiano
- Differenza tra bassa ed alta pressione in meteorologia
- Differenza tra diamante, brillante, zircone, grafite e cristallo
- Differenza tra hotel e motel
- Differenza tra ostello e hotel
- Differenza tra ortogonale e perpendicolare
- Differenza tra glucosio e glicemia
- Differenza tra re ed imperatore
- Differenze tra l’inglese e l’americano
- Differenza tra ansia ed attacchi di panico
- Differenza tra mare ed oceano
- Differenza tra ostetrico e ginecologo in medicina
- Differenza tra surrene e rene
- Differenza tra rene policistico e multicistico
- Differenza tra rene destro e sinistro
- Differenza tra anuria e ritenzione urinaria
- Differenza tra anuria ed oliguria
- Differenza tra cellula aploide e diploide con esempi
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra insufficienza cardiaca e scompenso
- Differenza tra nefrologo ed urologo: patologie specifiche e comuni
- Differenza tra osteopata e fisioterapista
- Differenze tra neurologo e psichiatra
- Differenza tra balcone e terrazzo
- Differenza tra carabinieri e polizia
- Differenza tra cc e ml
- Differenza tra ratto e topo
- Differenza tra popolo e popolazione
- Differenza tra agnello ed abbacchio
- Differenza tra DOC, DOP ed IGP in cucina
- Differenza tra iniezione e assunzione orale di un farmaco
- Differenza tra arma da fuoco ed arma da sparo con esempi
- Differenza tra arma automatica e semiautomatica con esempi
- Differenza tra morte assistita (suicidio assistito), eutanasia e testamento biologico
- Differenza tra prosciutto di Parma e San Daniele
- Differenza tra prosciutto e culatello
- Differenza tra prosciutto crudo e speck
- Differenza tra prosciutto cotto, crudo ed affumicato
- Differenza tra culatello e coppa
- Differenze tra merluzzo, nasello, baccalà o stoccafisso
- Differenza tra vino rosso, bianco e rosato
- Differenze tra noci ed arachidi: calorie ed idee in cucina
- Differenza tra pepe nero e peperoncino: proprietà, calorie ed idee in cucina
- Differenza tra pizza e piadina: calorie ed idee in cucina
- Differenza tre Parmigiano Reggiano e Pecorino Romano: calorie ed idee in cucina
- Differenze tra parmigiano e grana: colesterolo, valori nutrizionali e dieta
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte corporale e secunda
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra omicidio volontario, colposo e preterintenzionale
- Differenza tra domicilio, residenza e dimora
- Differenza tra inumazione, tumulazione, cremazione, imbalsamazione e mummificazione
- Differenza tra grassi animali e vegetali
- Differenza tra proteine animali e vegetali: quali sono le migliori?
- Differenza tra grassi ed oli con esempi
- Differenza grassi saturi, monoinsaturi e polinsaturi
- Differenza tra omega 3, omega 6 ed omega 9: quale integratore scegliere?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Il mercato delle stampanti ci offre oggi soluzioni molto diversificate per quanto riguarda la stampa, sia in fatto di tecnologia che di prezzo, per non parlare delle nuove stampanti 3D che stanno pian piano entrando anche nelle case di utenti “comuni”. Attualmente la scelta principale è tra stampanti a laser o inkjet (“a getto d’inchiostro”).
Il mercato delle stampanti ci offre oggi soluzioni molto diversificate per quanto riguarda la stampa, sia in fatto di tecnologia che di prezzo, per non parlare delle nuove stampanti 3D che stanno pian piano entrando anche nelle case di utenti “comuni”. Attualmente la scelta principale è tra stampanti a laser o inkjet (“a getto d’inchiostro”).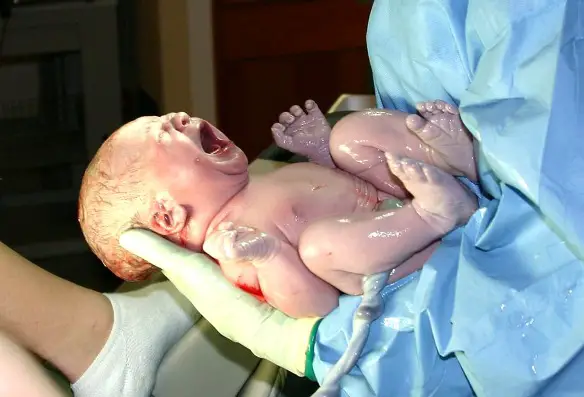 Alcuni giorni fa una donna italiana di 56 anni ha dato alla luce una bimba, con parto naturale e dopo una gravidanza avvenuta senza procreazione assistita. La donna, già madre di altre due figlie, di 34 e 28 anni, risiede a Casale sul Sile, in provincia di Treviso. La bimba – riferiscono i quotidiani locali – è nata all’ospedale all’Angelo di Mestre, a fine dicembre, con un peso di oltre 3 chili e gode di ottima salute.
Alcuni giorni fa una donna italiana di 56 anni ha dato alla luce una bimba, con parto naturale e dopo una gravidanza avvenuta senza procreazione assistita. La donna, già madre di altre due figlie, di 34 e 28 anni, risiede a Casale sul Sile, in provincia di Treviso. La bimba – riferiscono i quotidiani locali – è nata all’ospedale all’Angelo di Mestre, a fine dicembre, con un peso di oltre 3 chili e gode di ottima salute.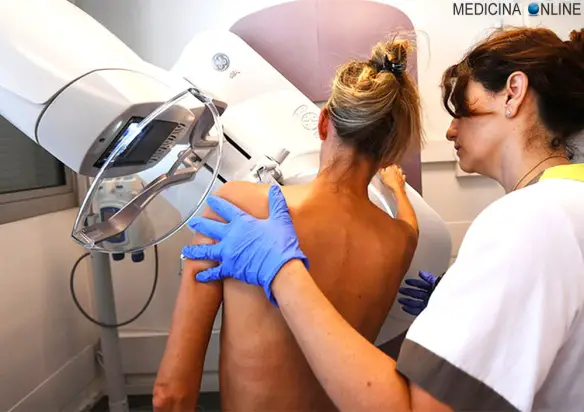 I BRCA (Breast Related Cancer Antigens) 1 e 2, sono due geni che intervengono nel controllo del ciclo cellulare e codificano per la “proteina per la suscettibilità al carcinoma mammario”. Una loro mutazione aumenta di circa 8 volte il rischio di cancro alla mammella. I BRCA sono diventati “famosi” presso il grande pubblico nel 2013 per via della doppia mastectomia a cui si è sottoposta la famosa attrice statunitense Angelina Jolie. L’attrice ha infatti dichiarato di avere la mutazione del gene BRCA1 e secondo i medici aveva l’87% di rischio di sviluppare il cancro alla mammella e il 50% di rischio di sviluppare il cancro alle ovaie, dato che la madre, la nonna e la zia erano morte per la stessa causa e che ora, grazie all’asportazione delle mammelle, le probabilità sono calate al 5%.
I BRCA (Breast Related Cancer Antigens) 1 e 2, sono due geni che intervengono nel controllo del ciclo cellulare e codificano per la “proteina per la suscettibilità al carcinoma mammario”. Una loro mutazione aumenta di circa 8 volte il rischio di cancro alla mammella. I BRCA sono diventati “famosi” presso il grande pubblico nel 2013 per via della doppia mastectomia a cui si è sottoposta la famosa attrice statunitense Angelina Jolie. L’attrice ha infatti dichiarato di avere la mutazione del gene BRCA1 e secondo i medici aveva l’87% di rischio di sviluppare il cancro alla mammella e il 50% di rischio di sviluppare il cancro alle ovaie, dato che la madre, la nonna e la zia erano morte per la stessa causa e che ora, grazie all’asportazione delle mammelle, le probabilità sono calate al 5%. L’Arnica montana, spesso chiamata semplicemente “arnica” è una pianta erbacea perenne della famiglia delle Composite che cresce spontaneamente nelle regioni alpine e prealpine: la si trova sulle Alpi del Trentino, nel Parco Nazionale dello Stelvio, e sulle Dolomiti, ma non solo. I fiori, completamente gialli e a forma di margherita sono la parte utilizzata in fitoterapia e in erboristeria, con lo scopo principale di contrastare il dolore osteo-articolare.
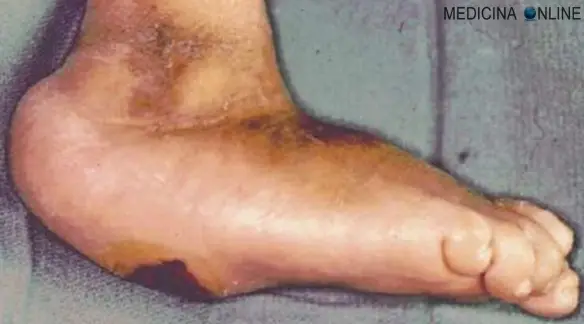
L’Arnica montana, spesso chiamata semplicemente “arnica” è una pianta erbacea perenne della famiglia delle Composite che cresce spontaneamente nelle regioni alpine e prealpine: la si trova sulle Alpi del Trentino, nel Parco Nazionale dello Stelvio, e sulle Dolomiti, ma non solo. I fiori, completamente gialli e a forma di margherita sono la parte utilizzata in fitoterapia e in erboristeria, con lo scopo principale di contrastare il dolore osteo-articolare.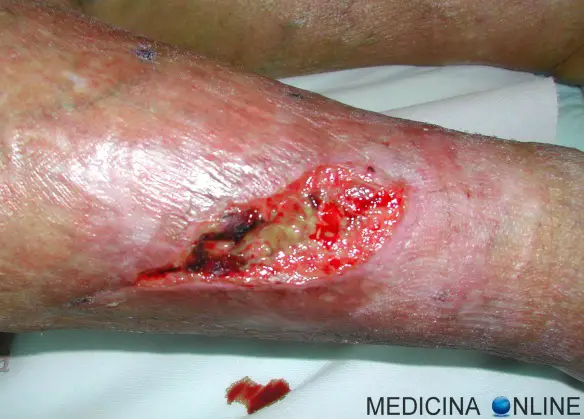 Il termine “ulcera” in medicina indica una soluzione di continuo (cioè una interruzione) del rivestimento mucoso di un tessuto/organo, di diametro maggiore di 3 mm e di forma generalmente rotondeggiante od ovalare con margini più o meno netti. La lesione ulcerosa ha inoltre tre caratteristiche:
Il termine “ulcera” in medicina indica una soluzione di continuo (cioè una interruzione) del rivestimento mucoso di un tessuto/organo, di diametro maggiore di 3 mm e di forma generalmente rotondeggiante od ovalare con margini più o meno netti. La lesione ulcerosa ha inoltre tre caratteristiche: L’ecografia della mammella è una tecnica diagnostica basata sugli ultrasuoni, pertanto innocua ed indolore, in grado di produrre immagini delle componenti della mammella, della parete toracica e delle stazioni linfonodali satelliti, in modo da analizzare l’eventuale presenza di lesioni benigne e maligne, come fibroadenomi, cisti e cancro, specie in pazienti giovani e/o con componente adiposa limitata. L’esame ecografico della mammella usa una sonda ad elevata frequenza (10 Mhz ed oltre), è di solito svolto durante la visita senologica, ed è completato da una accurata anamnesi, dalla
L’ecografia della mammella è una tecnica diagnostica basata sugli ultrasuoni, pertanto innocua ed indolore, in grado di produrre immagini delle componenti della mammella, della parete toracica e delle stazioni linfonodali satelliti, in modo da analizzare l’eventuale presenza di lesioni benigne e maligne, come fibroadenomi, cisti e cancro, specie in pazienti giovani e/o con componente adiposa limitata. L’esame ecografico della mammella usa una sonda ad elevata frequenza (10 Mhz ed oltre), è di solito svolto durante la visita senologica, ed è completato da una accurata anamnesi, dalla