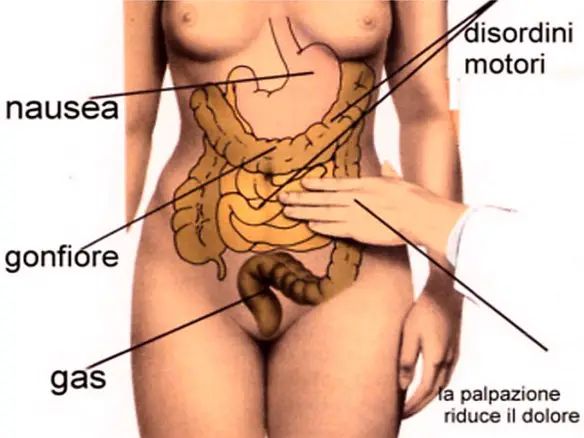
 La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.
La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.
Solitamente la stipsi è anche caratterizzata dalla durezza e dalla secchezza delle feci, che ne rende difficile l’espulsione: questo stato delle feci può essere dovuto a eccessivo assorbimento di acqua da parte del colon e spesso specie nella stipsi cronica è legato a episodiche o ricorrenti coprostasi ma non è obbligatoriamente connesso a questa: il soggetto può infatti avvertire difficoltà ad evacuare a prescindere dalla lentezza del traffico fecale che caratterizza la coprostasi.
Leggi anche:
Classificazione e fisiopatologia
La stipsi è il risultato di un’alterazione nella propulsione del bolo fecale e/o della evacuazione dello stesso. I disturbi della progressione possono essere correlati ad una ridotta massa fecale (diete incongrue, scarso introito di fibre, alterazioni elettrolitiche), ad affezioni organiche del colon che meccanicamente impediscono il passaggio del bolo fecale, oppure ad alterazioni funzionali intestinali, quali la stipsi cronica a lento transito o l’atonia coli. I disturbi della evacuazione sono anche correlabili ad alterazioni organiche della regione ano-rettale (ragadi, fistole, emorroidi, neoplasie ano-rettali, m. di Hirschsprung, tubercolosi intestinale) o ad alterazioni funzionali, quali la dischezia rettale o la sindrome del perineo discendente. La malattia celiaca può presentarsi con stipsi (i primi lavori inglesi sulla malattia celiaca evidenziarono che il sintomo più frequente di questa malattia era la stipsi e non la diarrea). Nei bambini una causa frequente di stipsi è l’intolleranza alimentare.
La stipsi (sia acuta che cronica) è in media connotata da difficoltà e dolori nel transito degli escrementi ed è usualmente accompagnata da scarsi stimoli all’evacuazione. La stitichezza dà sintomi locali, come modesti dolori locali o diffusi, che possono riacutizzarsi fino a diventare una colica, alcune volte possono portare a modificazioni dell’alvo con encopresi.
La stitichezza può influire sullo stato generale: mal di testa, cardiopalmo, insonnia, alitosi. Possono comparire difficoltà digestive e una diminuzione dell’appetito. Sono frequenti le dermatosi (orticaria, eczema, acne), causate probabilmente da autointossicazione dovuta all’assorbimento di sostanze che avrebbero dovuto essere eliminate, ma che invece permangono troppo a lungo nell’intestino.
Secondo recenti statistiche su un campione consistente di soggetti attenzionati il 40 % della popolazione mondiale soffre o ha sofferto di stipsi almeno una volta nella vita.
La stipsi può essere primitiva o secondaria. È secondaria se generata da fattori terzi, temporanei o stabili che siano. Ad es. febbre, farmaci, invalidità psicofisica, etc… La stipsi acuta (quindi temporanea e facilmente regredibile) è quasi sempre secondaria.
Stispi cronica
La Stipsi cronica va distinta dalla semplice stipsi generica (acuta o saltuaria), in quanto a differenza da quest’ultima costituisce una condizione a tutti gli effetti clinica e perché il trattamento iniziale di questa con modificazioni dietetiche, uso di fibre, tentativi di regolarizzare l’alvo e lo stile di vita non è sostenuto da solide evidenze cliniche ed è spesso causa di notevole frustrazione da parte dei pazienti. Costituisce infatti una falsa convinzione che questa condizione, anche nelle sue forme più severe, sia una variante fisiologica, più o meno mal sopportata, dello stato di salute e non una condizione clinica che, quando di grado severo, può essere incapacitante. La Stipsi cronica in media è autodiagnosticata dal paziente, talvolta incontrando difficoltà perché i non specialisti possono attribuirne i sintomi ad altre patologie o sindromi.
Leggi anche:
Identificazione e classificazione
La stipsi cronica clinicamente è divisibile in:
- stipsi silente
- stipsi complicata
- stipsi riferita
Inizialmente questa sarebbe stata definita dagli stessi pazienti, secondo criteri soggettivi, in termini di ridotta frequenza dell’alvo e disturbi addominali imputati ad una difficoltosa ed insufficiente evacuazione (stitichezza quantitativa). Alcuni studiosi indicarono il criterio di 3 evacuazioni per settimana (il 98° percentile della frequenza dell’alvo statisticamente riportata dalla popolazione adulta) come frequenza minima per non considerarsi affetti dal disturbo. Il punto è che evacuare ogni 2-3 giorni è potenzialmente ancora considerabile normale e il 60% di coloro che si definiscono stitici hanno un’attività apparentemente in termini di frequenza più regolare della norma (una volta al giorno), accusando i sintomi di una stitichezza fisiologica sulla base di un malessere esclusivamente soggettivo. Oggi si procede alla diagnosi in base ai Criteri di Roma III. Per esser definita cronica la stipsi:
- deve presentare almeno alcune caratteristiche (ad es. sforzo, sensazione di incompleto svuotamento, meno di 3 evacuazioni a settimana, …) negli ultimi 3 mesi con un esordio da almeno 6 mesi
- le cosiddette “feci non formate” si presentano raramente senza lassativi
- non deve rientrare nella diagnosi di Sindrome dell’intestino irritabile
Primitiva o secondaria
La stipsi cronica può essere primitiva o secondaria. E’ secondaria se generata da fattori terzi, ad es. farmaci, invalidità psicofisica, etc… cioè può essere secondaria a numerose condizioni morbose, nosologicamente determinate, in cui il sintomo è quindi ciò che si manifesta di una patologia organica gastrointestinale o extraintestinale. Nella maggior parte dei casi la stipsi cronica è primitiva o idiopatica, rappresenta cioè un’entità autonoma che, in assenza di lesioni organiche o biochimiche, è ricollegabile a patologia cosiddetta «funzionale» della motilità del viscere. Nella pratica clinica si distingue nelle forme di stipsi idiopatica:
- la stipsi cronica idiopatica semplice, che risponde ai comuni trattamenti medici
- la stipsi cronica idiopatica intrattabile, che non risponde ai comuni presidi terapeutici di tipo medico ed è suscettibile di approccio chirurgico.
Caratteristiche e sintomi
Le dosi fecali sono scarse e spesso hanno un aspetto molto secco e duro; la defecazione non è mai completa. Come esame complementare si può usare la manometria colica delle 24 ore e clisma opaco ed eventualmente la defecografia. Può essere utile per monitorizzare nel tempo la consistenza delle feci e i miglioramenti ottenuti con la terapia l’uso della Bristol stool scale. Il quadro clinico della stipsi cronica non è però dato solo dalla frequenza e difficoltà con cui si va al bagno ma anche da una serie di sintomi spesso associati (ad es. gonfiore e dolore addominale) e dal come tutto questo interagisce con l’esistenza e la quotidianità psicosociale della persona.
Leggi anche:
Terapie della stipsi
La diagnosi è multifattoriale e talvolta complessa, quindi le terapie possono variare. In media tra i farmaci utilizzati c’è in via preferenziale il macrogol, in via secondaria il prucalopride. Nei casi in cui la stipsi cronica sia effetto e parte della Sindrome dell’Intestino Irritabile negli ultimi anni è emerso che un notevole miglioramento sia dato dalle diete a basso contenuto di Fodmap. Per approfondire leggi: Stitichezza o stipsi acuta e cronica: terapie farmacologiche
Cause
La stipsi specie quella cronica essendo un sintomo e una sindrome può essere causata da numerosi fattori (di cui un tot sono di matrice ambientale psicologica e persino soggettiva) tra cui anche – ma assolutamente non per forza o solo – da coprostasi (movimento troppo lento del materiale digerito attraverso il colon, che determina una eccessiva quantità di acqua assorbita dall’intestino) che a sua volta può essere dovuta a molti fattori (insufficiente assunzione di liquidi, stati di decubito prolungato).
Cause primarie
Funzionali
- idiopatica;
- malattia di Hirschsprung;
- pseudo-ostruzione intestinale;
- malattia di Chagas;
- miopatia congenita dello sfintere anale;
- iperglanglionosi;
- Iipogangliosi;
- inertia coli;
- anismo o dissinergia pelvica;
Ostruttive
- Stenosi (derivate da malattie infiammatorie croniche intestinali, neoplasie o disfunzioni anatomiche)
- Outlet obstruction (prolasso mucoso,sindrome del perineo discendente…)
Ginecologiche
- Rettocele;
- Rilassamento pelvico.
Cause secondarie
Malattie connettivali
- Amiloidosi;
- Sclerosi sistemica.
Malattie batteriche
Stile di vita
- Disidratazione;
- Scarsa assunzione di fibre alimentari;
- Sedentarietà;
- Soppressione o posposizione volontaria della defecazione.
Farmaci
- Antiacidi;
- Anticolinergici;
- Anticonvulsivanti o Antiepilettici;
- Antidepressivi;
- Antistaminici;
- Antiparkinsoniani;
- Antipsicotici;
- Calcio-Antagonisti;
- Calcio supplementi;
- Diuretici;
- Terapia marziale;
- Lassativi per usi cronici (specie con gli stimolanti/irritanti p.e.: Antrachinonici);
- Antinfiammatori FANS;
- Oppiodi Maggiori;
- Oppiodi minori;
- Antitussigeni;
- Codeino simili;
Malattie metaboliche
- Diabete Mellito;
- Avvelenamento da metalli pesanti;
- Avvelenamento da mercurio
- Ipercalcemia;
- Ipokaliemia;
- Ipotiroidismo;
- Ipomagniesemia;
- Porfiria;
- Uremia.
Malattie neurologiche
- Neuropatia autonomica;
- Sclerosi multipla;
- Neuropatie paraneoplastiche;
- Morbo di Parkinson.
Leggi anche:
Disturbi psichiatrici
- Disturbi del comportamento alimentare;
- Stress situazionale.
Rimedi
Nei casi di stipsi lieve e saltuaria (ed escludendo i casi in cui la stitichezza dipende da fattori patologici gravi) si indicano le seguenti misure:
- Camminare di più o realizzare un’altra attività che ponga in movimento il corpo. Normalmente aiutano 20 minuti di movimento al giorno a ritmo accelerato e per tonificare la muscolatura addominale e stimolare quella intestinale; svolgere, lontano dai pasti, un’intensa attività fisica di tipo “cardio” è sicuramente un valido aiuto contro la stitichezza.
- In determinati casi maggior quantità di fibre alimentari: legumi, verdura cotta e soprattutto cruda, cereali, e in generale tutti gli alimenti ricchi di fibre vegetali: psillio, crusca.
- Assumere maggior quantità di liquidi: acqua (a digiuno), brodo, latte, succo di frutta.
- Evitare invece di assumere fibre nei casi in cui la stipsi sia dovuta da patologie funzionali come morbo di Hirschsprung, da problemi motori come la pseudo ostruzione intestinale oppure da problemi anatomici come le stenosi.
I migliori prodotti per la salute dell’apparato digerente
Qui di seguito trovate una lista di prodotti di varie marche per il benessere del vostro apparato digerente, in grado di combattere stipsi, fecalomi, meteorismo, gonfiore addominale, acidità di stomaco, reflusso, cattiva digestione ed alitosi. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
Leggi anche:
- Feci nere e melena: cause e cure in adulti e neonati
- Fare un clistere evacuativo: procedura semplice con peretta
- Microclisma: cos’è e come si usa in adulti e neonati
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Qual è la differenza tra risonanza magnetica aperta e chiusa?
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Cause di pancia gonfia: alimentazione ed emozioni
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Clistere: dopo quanto fa effetto?
- Differenze tra clistere ed enteroclisma
- Clistere: quanto tempo va trattenuto affinché agisca?
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
- Fecaloma ed ostruzione intestinale: quando chiamare il medico
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Manovre ed altri accorgimenti per facilitare l’evacuazione
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
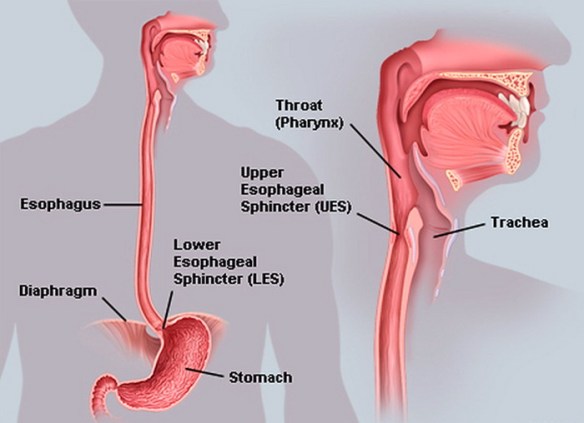 Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori (tipicamente l’esofago) subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.
Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori (tipicamente l’esofago) subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie.
 Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori, subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie;
Con il termine “disfagia” (in inglese “dysphagia“) si intende la difficoltà del corretto transito del cibo nelle vie digestive superiori, subito dopo averlo ingerito, quindi anche le difficoltà a deglutire rientrano nel campo delle disfagie; I farmaci usati nel trattamento della stipsi sono diversi: antrachinoni, lassativi di volume, emollienti/lubrificanti, anticolinesterasici (o para-simpaticomimetici), lassativi salini.
I farmaci usati nel trattamento della stipsi sono diversi: antrachinoni, lassativi di volume, emollienti/lubrificanti, anticolinesterasici (o para-simpaticomimetici), lassativi salini. La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.
La stitichezza è un disturbo frequente che consiste nella difficoltà – obiettivamente osservabile e/o soggettivamente percepita – nell’atto della defecazione, cioè l’insieme degli atti fisiologici, volontari ed involontari, che determinano l’espulsione delle feci, raccolte nell’intestino crasso, attraverso l’ano, necessario per svuotare in tutto od in parte l’intestino.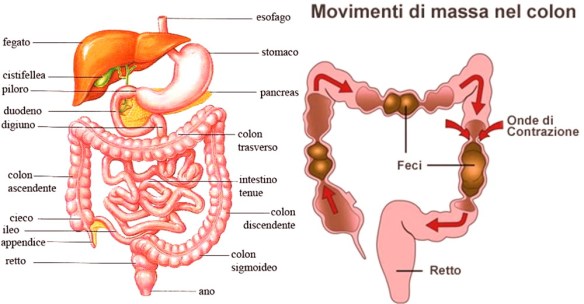 Tempo fa un paziente mi ha fatto questa domanda:
Tempo fa un paziente mi ha fatto questa domanda: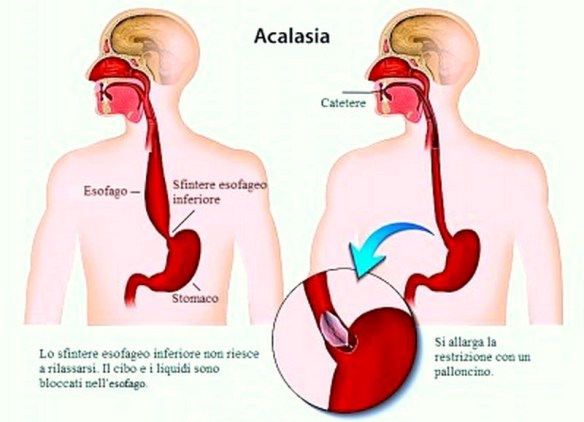 L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale.
L’acalasia esofagea è una rara patologia dell’esofago a eziologia non nota caratterizzata da un disturbo della motilità esofagea che si esprime con un ipertono dello sfintere esofageo inferiore (che si rilascia incompletamente e in modo non coordinato con passaggio del cibo) e con l’assenza della peristalsi fisiologica a livello del corpo esofageo. Ne derivano disfagia (difficoltà a deglutire), rigurgito, scialorrea, calo ponderale e dolore toracico; inoltre la condizione determina generalmente la comparsa di una dilatazione dell’esofago che può assumere una forma cosiddetta “sigmoidea” caratterizzata da curvature nel tratto sovradiaframmatico, con possibili lesioni al tratto terminale.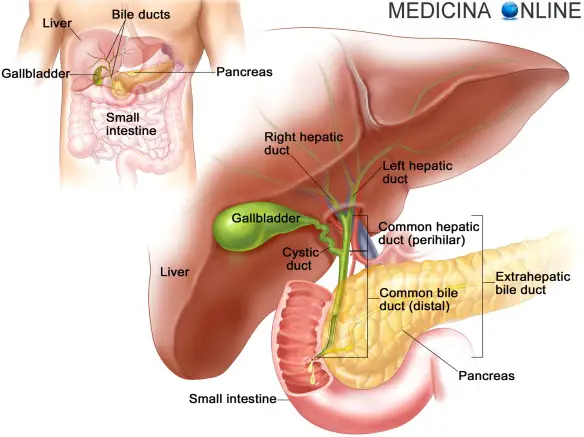 La cistifellea (chiamata anche colecisti o vescicola biliare, oppure gallbladder in inglese) è un organo sito nell’addome, al di sotto del fegato, di modeste dimensioni che supporta la digestione immagazzinando la bile prodotta dal fegato.
La cistifellea (chiamata anche colecisti o vescicola biliare, oppure gallbladder in inglese) è un organo sito nell’addome, al di sotto del fegato, di modeste dimensioni che supporta la digestione immagazzinando la bile prodotta dal fegato.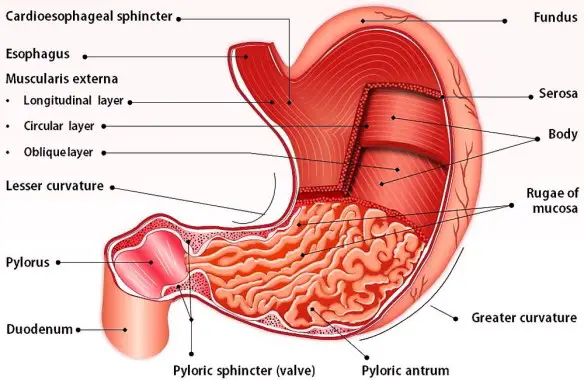 Cosa succede al cibo nello stomaco dopo averlo ingerito? Cerchiamo oggi di capirlo.
Cosa succede al cibo nello stomaco dopo averlo ingerito? Cerchiamo oggi di capirlo.