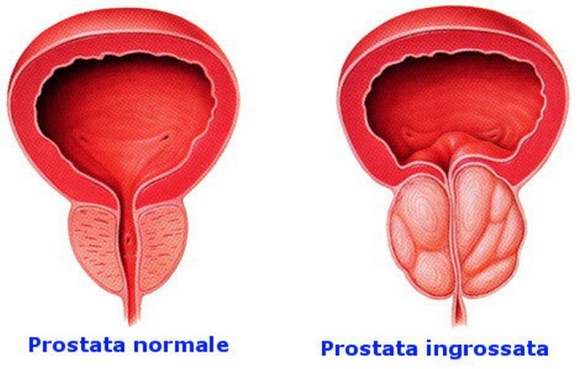
 Quando la prostata è infiammata o ingrossata per diversi motivi, come ad esempio nel caso di una iperplasia prostatica benigna, si avverto sintomi molto fastidiosi, come la pollachiuria (aumentata frequenza nell’urinare), la nicturia (cioè un aumentato bisogno di urinare durante la notte), l’urgenza di urinare (la necessità di svuotare la vescica non può essere rimandata) e il bruciore durante la minzione.
Quando la prostata è infiammata o ingrossata per diversi motivi, come ad esempio nel caso di una iperplasia prostatica benigna, si avverto sintomi molto fastidiosi, come la pollachiuria (aumentata frequenza nell’urinare), la nicturia (cioè un aumentato bisogno di urinare durante la notte), l’urgenza di urinare (la necessità di svuotare la vescica non può essere rimandata) e il bruciore durante la minzione.
Consigli per evitare l’infiammazione
Per ridurre il rischio di infiammazione della prostata, può essere molto utile seguire – oltre a quelli che vi darà il vostro medico – anche questi consigli:
- Segui uno stile di vita adeguato. L’infiammazione della prostata molto spesso dipende o viene aggravata da un alterato stile di vita. L’attenta osservanza dei consigli di seguito riportati è indispensabile per attenuare i fastidiosi sintomi causati dalla prostatite e per evitare le recidive, che sono molto frequenti.
- Evita alcuni cibi dannosi per il basso tratto urinario. Ad esempio: birra, insaccati, spezie, pepe, peperoncino, superalcolici, caffè, cioccolato, formaggi grassi, pesci grassi (anguilla, tonno, sgombro ), molluschi, frutti di mare, crostacei (gamberi, aragosta).
Tutti gli alimenti elencati presentano spiccate proprietà irritanti sul basso tratto urinario (prostata e vescica). - Preferisci i cibi che contengono: Vitamina A(carote, albicocche, spinaci, broccoli, pomodori), Vitamina C (ribes, kiwi agrumi, fragole, cavolfiori, peperoni), Vitamina E (olio d’oliva, oli vegetali, germe di grano), Licopene (pomodori rossi), Selenio (carne, noci, tuorlo d’uovo), Zinco (carni rosse, noci, fegato), Manganese (cereali integrali, tè nero, verdure a foglie verdi). Tutti gli alimenti elencati presentano spiccate proprietà antiossidanti per cui aiutano a ridurre l’infiammazione sul basso tratto urinario (prostata e vescica).
- Bevi almeno 1.5/2 litri di acqua al giorno. Per ridurre il peso specifico delle urine ed evitare le infezioni urinarie, che sono molto frequenti nel paziente prostatico, bere almeno 1.5/2 litri di acqua oligominerale tiepida, a piccoli sorsi, frequentemente nel corso della giornata. E’ però indicato ridurre l’introito di liquidi 2-3 ore prima di coricarsi, onde evitare di alzarsi di notte per urinare a causa di un’aumentata diuresi.
Integratori alimentari per il benessere della prostata
Qui di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di diminuire infiammazioni e bruciori e migliorare la salute della prostata:
- Saw Palmetto: https://amzn.to/2RVEOAm
- Ortica: http://amzn.to/2iYLcBu
- Equilibra Top Prostata: http://amzn.to/2j0qNfJ
- Arginina: https://amzn.to/2xbksro
- Ornitina: https://amzn.to/2sjpXj8
- Citrullina: https://amzn.to/3T3nDYd
- ZMA (Zinco/Magnesio/Vitamina B6): https://amzn.to/3zp7W3P
- Damiana: https://amzn.to/3MCflSH
La valutazione del PSA può essere effettuata anche a casa, usando un test pratico ed affidabile come quello consigliato dal nostro Staff: https://amzn.to/3xsesr0
Leggi anche:
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
Consigli per la salute della prostata
Altri consigli utili per mantenere la prostata in salute, sono:
- Regolarizza la tua funzione intestinale. La funzione dell’intestino deve essere regolare. Sia la stipsi cronica che la diarrea possono determinare fenomeni di passaggio di batteri tra intestino e prostata (circolo entero-urinario). Per migliorare la regolarità intestinale è consigliata una dieta ricca di fibre.
- Evita una prolungata astinenza sessuale. L’attività sessuale non è nociva, anzi, se praticata con regolarità e senza esagerazione, ha effetti benefici. L’astinenza prolungata provoca infatti ristagno di secrezioni nella ghiandola prostatica ed una possibile infezione seminale; a tale proposito leggi anche: Masturbarsi regolarmente ti protegge dal cancro alla prostata
- Evita di praticare il coito interrotto. Quando sopraggiunge lo stimolo eiaculatorio, questo va sempre assecondato e mai interrotto volontariamente, onde evitare fastidiosi fenomeni di reflusso intraprostatico del liquido seminale.
- Pratica frequentemente attività fisica. Tutte le attività fisiche e sportive di tipo aerobico riducono la congestione della prostata e stimolano la circolazione pelvica.
- Modera l’uso di mezzi a due ruote, come moto, scooter, bicicletta e cyclette. I microtraumi perineali possono essere responsabili di processi infiammatori prostatici. L’impiego di selle imbottite è in grado solo parzialmente di ridurre tali fenomeni.
- Evita la masturbazione compulsiva. La masturbazione compulsiva, attuata spessissimo nella dipendenza da video pornografici su internet, può determinare una infiammazione cronica della prostata. Per approfondire: Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
E’ importante, specie dopo aver compiuto i 50 anni di età, effettuare una visita medica di controllo della prostata almeno una volta all’anno. Ogni visita deve essere preceduta dal dosaggio del PSA nelle sue tre frazioni (totale, libero e rapporto libero/totale), oltre ad essere completata dall’esecuzione dell’esplorazione rettale digitale e, se occorre, dell’ecografia specialistica della prostata (con sonda transrettale); a tale proposito leggi: Esplorazione rettale digitale della prostata: fa male? A che serve?
Nei soggetti a rischio (con familiari di primo grado affetti da cancro della prostata) lo screening va iniziato più precocemente (40 anni) e va effettuato ad intervalli più frequenti.
Leggi anche:
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Uroflussometria: indicazioni, preparazione, come si esegue
- Prostata: anatomia, dimensioni, posizione e funzioni in sintesi
- Un uomo può avere un orgasmo senza eiaculare sperma?
- Differenza tra poliuria e polidipsia
- Differenza tra anuria ed oliguria
- Differenza tra anuria e ritenzione urinaria
- Differenza tra poliuria e pollachiuria
- Peperoncino, sesso, testosterone e prostata: qual è il legame?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- Micropene: quanto misura, complicazioni, c’è una cura?
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Fino a che età un uomo può avere figli?
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Prostata: ogni quanto tempo fare il controllo del PSA?
- Tumore maligno della prostata (carcinoma prostatico): cause, sintomi e terapie
- Due eiaculazioni consecutive sono possibili? Come funziona una eiaculazione?
- Finasteride per ipertrofia prostatica ed alopecia androgenetica
- Finasteride e disfunzione erettile: la Sindrome post finasteride
- Propecia (Finasteride): collaterali e foglietto illustrativo
- Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
- Cos’è il perineo maschile e femminile, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi Punto G maschile: trovare e stimolare il punto L per provare orgasmi più intensi ed aumentare la forza dell’eiaculazione
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Cosa accade e cosa si prova quando si frattura il pene?
- Pepe nero: proprietà, calorie, controindicazioni ed usi in cucina
- I vari tipi di pepe e le loro caratteristiche e proprietà
- Pepe di Cayenna, proprietà, calorie ed usi in cucina e per il mal di denti
- Pepe bianco: proprietà, calorie, usi in cucina, fa male?
- Pepe verde: proprietà, controindicazioni, fa male?
- Priapismo: quando l’erezione dura più di quattro ore
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Prima di iniziare la lettura di questo articolo, ti consiglio di leggere:
Prima di iniziare la lettura di questo articolo, ti consiglio di leggere:  Prima di iniziare la lettura di questo articolo, ti consiglio di leggere:
Prima di iniziare la lettura di questo articolo, ti consiglio di leggere:  L’eiaculazione retrograda (di cui abbiamo parlato in questo articolo:
L’eiaculazione retrograda (di cui abbiamo parlato in questo articolo: 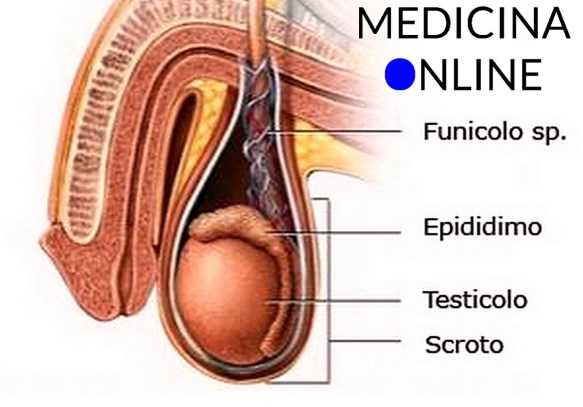 Prima di iniziare la lettura, ti consiglio di leggere questo articolo:
Prima di iniziare la lettura, ti consiglio di leggere questo articolo: 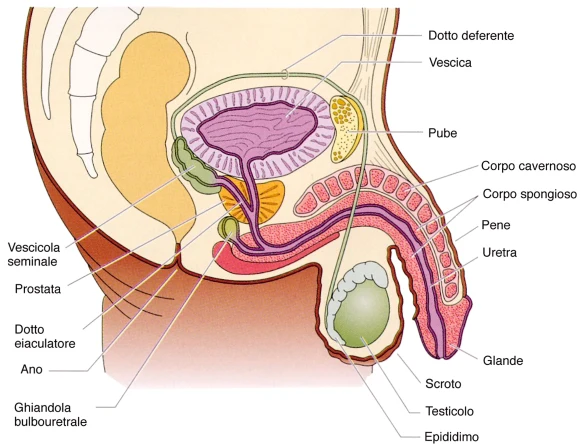 Cos’è il liquido seminale?
Cos’è il liquido seminale?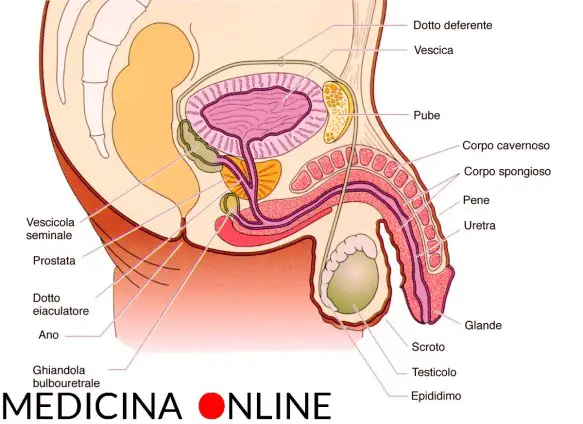 Prima di iniziare la lettura dell’articolo, vi consiglio di leggere:
Prima di iniziare la lettura dell’articolo, vi consiglio di leggere: