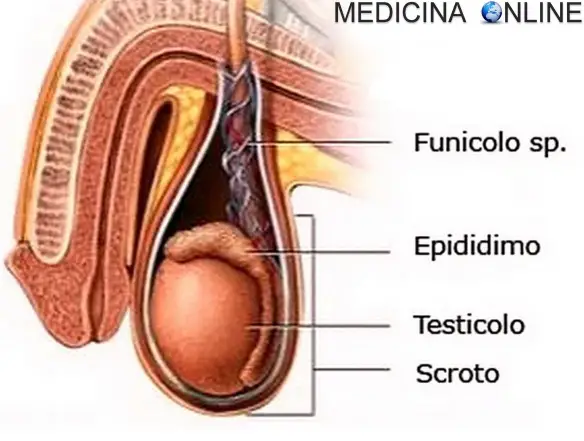
 Il testicolo fa parte dell’apparato genitale maschile, è contenuto nello scroto ed ha la funzione principale di produrre gli spermatozoi (la parte dello sperma deputata alla fecondazione) ed alcuni ormoni fra i quali il testosterone. Il testicolo è costituito dalla tunica albuginea e dalle sue dipendenze, da un parenchima costituito dai tubuli seminiferi, e dallo stroma che circonda i tubuli seminiferi e contenente quest’ultimo le cellule di Leydig a funzione endocrina. Per approfondire l’anatomia e le funzioni di testicoli e scroto, vi invitiamo a leggere questo articolo: Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Il testicolo fa parte dell’apparato genitale maschile, è contenuto nello scroto ed ha la funzione principale di produrre gli spermatozoi (la parte dello sperma deputata alla fecondazione) ed alcuni ormoni fra i quali il testosterone. Il testicolo è costituito dalla tunica albuginea e dalle sue dipendenze, da un parenchima costituito dai tubuli seminiferi, e dallo stroma che circonda i tubuli seminiferi e contenente quest’ultimo le cellule di Leydig a funzione endocrina. Per approfondire l’anatomia e le funzioni di testicoli e scroto, vi invitiamo a leggere questo articolo: Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Quali sono le dimensioni di un testicolo normale?
I testicoli hanno grossolanamente la forma di un ovale e misurano mediamente:
- 5 centimetri circa di lunghezza;
- 3 centimetri circa di larghezza;
- 3 centimetri circa di profondita.
Il peso dei testicoli – dopo la pubertà – è di circa 17-23 grammi l’uno, compreso l’epididimo, che da solo può pesare 4-5 grammi. I due testicoli non sono simmetrici: il testicolo sinistro è lievemente più basso del destro, la ragione di questo fatto è dovuto all’anatomia delle vene genitali ed è anche correlato alla possibile formazione di varicocele.
Leggi anche: Varicocele: sintomi, operazione ed effetti sull’erezione
Quali sono le cause di testicolo piccolo?
I testicoli possono essere più piccoli rispetto alle misure appena citate, tuttavia – parimenti a quello che succede con il pene – dimensioni ridotte non significano necessariamente che i testicoli non riescano a svolgere adeguatamente le due funzioni (spermatogenesi e produzione di ormoni androgeni). Il nostro staff ha avuto pazienti con testicoli più piccoli della media, ma comunque fertili e che hanno avuto uno o più figli. Le misure ridotte di uno o entrambi i testicoli possono essere presenti alla nascita o essere secondarie ad una patologia:
- Atrofia testicolare: il testicolo esiste, ma è atrofizzato, ossia è molto piccolo e le sacchetta scrotale appare vuota. Spesso il testicolo atrofico è la conseguenza di una torsione del testicolo avvenuta durante la vita fetale. Il testicolo atrofico è un organo senza alcuna funzione, che rischia nel tempo una degenerazione neoplastica, pertanto si consiglia in genere di asportarlo chirurgicamente.
- Ipogonadismo: i testicoli sono più piccoli del normale a causa di una inadeguata secrezione di ormoni sessuali (ad esempio testosterone ed estrogeni) da parte delle gonadi (ovaio o del testicolo). Ne esiste una forma primaria anche detta ipogonadismo ipergonadotropico in cui si ha difetto di produzione ormonale della gonade e una forma secondaria anche detta ipogonadismo ipogonadotropo causata da difetto ipotalamico di produzione di GnRH o da una impossibilità dell’ipofisi di secernere LH e FSH.
- La sindrome di Klinefelter: è una malattia genetica caratterizzata da un’anomalia cromosomica in cui un individuo di sesso maschile possiede un cromosoma X soprannumerario. Normalmente le donne possiedono due cromosomi sessuali XX e gli uomini uno X e uno Y: gli individui affetti dalla sindrome di Klinefelter hanno almeno due cromosomi X e almeno un cromosoma Y. Perciò gli individui con tale cariotipo sono solitamente indicati come “maschi XXY” o “47,XXY”.
- Sindrome di Kallmann: è una malattia genetica nella quale, a causa di una difetto dei cromosomi, l’ipotalamo e l’ipofisi non controllano correttamente la secrezione degli ormoni e non si ha lo sviluppo sessuale del soggetto.
- Varicocele. Un’altra possibile causa di testicoli piccoli è il varicocele, una dilatazione delle vene dello scroto, la sacca in cui si trovano i testicoli. Questa patologia colpisce per lo più l’uomo dai 15 ai 25 anni, mentre è raro che si presenti durante la crescita e in età avanzata. Il varicocele può essere primario, se la causa è un malfunzionamento delle valvole della vena testicolare, o secondario se dipende da altre patologie, come un tumore pelvico o addominale.
Se i vostri testicoli sono solo leggermente più piccoli della media, ma completamente sani, allora c’è una buona notizia per voi: secondo uno studio della Emory University di Atlanta, in Georgia, gli uomini con i testicoli più piccoli sarebbero dei padri migliori. Pare infatti che, probabilmente a causa del minore testosterone in circolo, questi papà siano più dolci e passino più tempo coi loro bambini.
Leggi anche:
- Come cambiano i testicoli e lo scroto con l’età?
- Poliorchidismo: l’uomo nato con tre testicoli [FOTO]
- Scroto: dimensioni, anatomia e funzioni in sintesi
- L’autopalpazione del testicolo ti salva dal cancro testicolare
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Impianto di protesi testicolare: quando, come e perché si effettua
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
- Come cambia lo sperma negli anni? Quantità, consistenza ed altre caratteristiche
- Testicolo ritenuto (criptorchidismo): terapia e complicazioni
- Il pene si accorcia o no con l’età? Come le misure cambiano negli anni
- Com’è fatto il pene al suo interno?
- Micropene: quanto misura, complicazioni, c’è una cura?
- Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
- Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
- Impianto di protesi testicolare: quando, come e perché si effettua
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- Come distinguere un vero orgasmo femminile da uno “finto”
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Cos’è il liquido emesso da una donna durante l’orgasmo?
- Posso mettere incinta una donna dopo una vasectomia?
- Dopo una vasectomia si eiacula ancora?
- Vasectomia: dopo quanto avere rapporti e rischio di gravidanza
- La vasectomia è reversibile?
- La vasectomia protegge da HIV ed altre malattie sessualmente trasmissibili?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

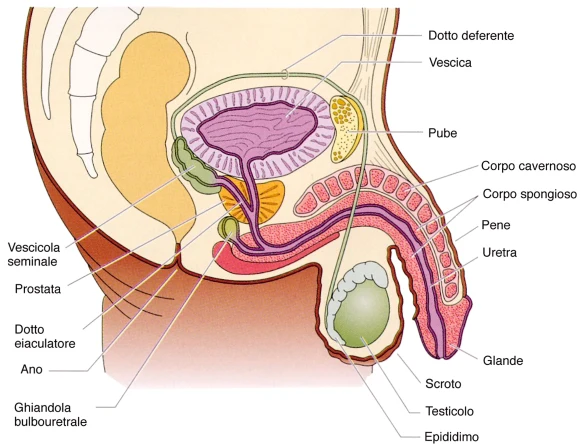 I testicoli sono due strutture anatomiche che rappresentano le gonadi maschili ed hanno due funzioni: la produzione degli spermatozoi dal momento della pubertà sino alla morte, e la produzione degli ormoni sessuali maschili chiamati androgeni, tra i quali il testosterone è il più importante.
I testicoli sono due strutture anatomiche che rappresentano le gonadi maschili ed hanno due funzioni: la produzione degli spermatozoi dal momento della pubertà sino alla morte, e la produzione degli ormoni sessuali maschili chiamati androgeni, tra i quali il testosterone è il più importante. In uno studio premiato con l’Ig Nobel, il premio ironico dedicato alle ricerche più inutili, Chris McManus dello University College di Londra ha accertato che, in 107 sculture di epoca classica, quasi sempre il testicolo sinistro era scolpito più grande e più in basso di quello destro, come conferma anche il David di Michelangelo che vedete in alto (
In uno studio premiato con l’Ig Nobel, il premio ironico dedicato alle ricerche più inutili, Chris McManus dello University College di Londra ha accertato che, in 107 sculture di epoca classica, quasi sempre il testicolo sinistro era scolpito più grande e più in basso di quello destro, come conferma anche il David di Michelangelo che vedete in alto ( Perché spesso lo scroto, cioè il “sacchetto” che contiene i testicoli, è così rugoso? E’ solo una questione estetica? In realtà no: nel nostro corpo qualsiasi cosa, anche quella apparentemente più banale, ha una funzione specifica.
Perché spesso lo scroto, cioè il “sacchetto” che contiene i testicoli, è così rugoso? E’ solo una questione estetica? In realtà no: nel nostro corpo qualsiasi cosa, anche quella apparentemente più banale, ha una funzione specifica. Con testicolo ritenuto o criptorchidismo (dal greco “cripto”, nascosto) ci si riferisce ad una malformazione urologica, caratterizzata dalla mancata discesa del testicolo nel sacco scrotale. Il criptorchidismo può associarsi ad altre anomalie del tratto genito-urinario (es: ipospadia) e nel 70% dei casi riguarda il testicolo destro. Il testicolo anomalo si può trovare in un punto qualsiasi del tragitto che normalmente compie durante la vita fetale dal polo inferiore del rene allo scroto attraversando il canale inguinale. L’interruzione di questo cammino fisiologico porta ad avere il testicolo in una posizione diversa da quella normale che è quella costituita dallo scroto.
Con testicolo ritenuto o criptorchidismo (dal greco “cripto”, nascosto) ci si riferisce ad una malformazione urologica, caratterizzata dalla mancata discesa del testicolo nel sacco scrotale. Il criptorchidismo può associarsi ad altre anomalie del tratto genito-urinario (es: ipospadia) e nel 70% dei casi riguarda il testicolo destro. Il testicolo anomalo si può trovare in un punto qualsiasi del tragitto che normalmente compie durante la vita fetale dal polo inferiore del rene allo scroto attraversando il canale inguinale. L’interruzione di questo cammino fisiologico porta ad avere il testicolo in una posizione diversa da quella normale che è quella costituita dallo scroto.
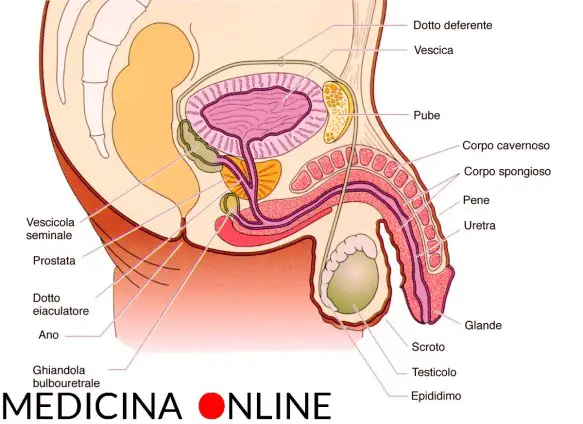 Prima di iniziare la lettura dell’articolo, vi consiglio di leggere:
Prima di iniziare la lettura dell’articolo, vi consiglio di leggere: 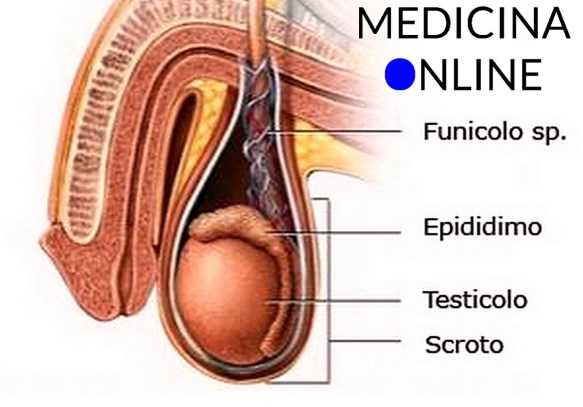 Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.
Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.