 La paralisi del sonno, anche chiamata “paralisi nel sonno”, “paralisi ipnagogica” o Sleep paralysis, è un disturbo che si manifesta nella fase di addormentamento o di risveglio, nel quale per un certo lasso di tempo risulta inibito il movimento dei muscoli volontari: in pratica il soggetto è sveglio e cosciente ma non riesce a muoversi né a parlare per un periodo di tempo limitato e variabile da pochi secondi a qualche minuto. Una volta terminato l’attacco di paralisi del sonno, il soggetto riacquista la capacità di muoversi e parlare in maniera solitamente improvvisa. Fisicamente l’individuo sta bene, ma psicologicamente può essere invaso da un profondo stato di paura e di ansia, specialmente se era la prima volta che provava la paralisi del sonno e non conosceva il fenomeno.
La paralisi del sonno, anche chiamata “paralisi nel sonno”, “paralisi ipnagogica” o Sleep paralysis, è un disturbo che si manifesta nella fase di addormentamento o di risveglio, nel quale per un certo lasso di tempo risulta inibito il movimento dei muscoli volontari: in pratica il soggetto è sveglio e cosciente ma non riesce a muoversi né a parlare per un periodo di tempo limitato e variabile da pochi secondi a qualche minuto. Una volta terminato l’attacco di paralisi del sonno, il soggetto riacquista la capacità di muoversi e parlare in maniera solitamente improvvisa. Fisicamente l’individuo sta bene, ma psicologicamente può essere invaso da un profondo stato di paura e di ansia, specialmente se era la prima volta che provava la paralisi del sonno e non conosceva il fenomeno.
Da cosa è causata la paralisi del sonno?
Questo stato di paralisi è dovuto ad un prolungamento eccessivo della fase di sonno REM, oppure a un suo inizio anticipato. A causare questo anticipo/prolungamento è il rilascio anomalo di quegli ormoni che determinano la paralisi e il rilassamento muscolari, tipici della fase REM. In altre parole, i meccanismi ormonali che caratterizzano la fase REM, anziché interrompersi al momento del risveglio, proseguono ancora per qualche istante, tanto che l’individuo sofferente è vigile, ma immobilizzato. Poiché la paralisi del sonno può verificarsi anche prima di addormentarsi, in tali frangenti i processi ormonali delle fasi di sonno si instaurano con leggero anticipo, nonostante la persona sia ancora sveglia. L’errata sincronia dei tempi in cui avviene il rilascio ormonale si verifica soprattutto in determinate circostanze, che potrebbero definirsi elementi favorenti (o fattori di rischio). Queste sono:
- L’età compresa tra gli anni dell’adolescenza e i 40 anni circa.
- Dormire meno del dovuto. E’ probabile che chi dorme poco, nel corso della vita, manifesti fenomeni di paralisi.
- Sonno irregolare, inteso come andare a letto e svegliarsi a orari sempre diversi. È il caso, per esempio, di chi lavora facendo i turni di notte.
- Narcolessia. Spesso, gli individui narcolettici accusano paralisi del sonno e diversi altri disturbi durante le fasi di sonno e durante la giornata.
- Storia familiare. Sembra che chi ha un familiare sofferente di paralisi del sonno, sia più portato a manifestare fenomeni simili. Tuttavia, la ricerca scientifica, in questo campo, è ancora agli inizi e merita ulteriori approfondimenti.
Leggi anche:
La paralisi del sonno indica un danno cerebrale?
No, ma può essere legata a narcolessia o a cattivo riposo notturno. Importante notare come circa il 50% delle persone narcolettiche soffre anche di paralisi del sonno.
Quanto sono frequenti le paralisi del sonno?
Sono eventi abbastanza rari nella popolazione (circa il 5% della popolazione industrializzata riferisce di aver vissuto almeno un attacco), inoltre chi è soggetto a questi attacchi, tende mediamente a subirli poche volte nella vita, di solito tre o quattro in tutto.
Cosa sono le allucinazioni ipnagogiche?
Nel corso della paralisi ipnagogica si possono provare anche allucinazioni visive ed uditive, dette allucinazioni ipnagogiche o ipnopompiche:
- allucinazioni ipnagogiche: si verificano nel passaggio dalla veglia al sonno, quindi prima di addormentarsi;
- allucinazioni ipnopompiche: si verificano nel passaggio dal sonno alla veglia, quindi al risveglio.
Le persone sperimentano tre tipi fondamentali di allucinazioni durante paralisi del sonno:
- la presenza di un intruso vicino a sé;
- una pressione sul petto a volte accompagnata da esperienze di aggressioni fisiche e/o sessuale;
- esperienze di levitazione e di uscita dal proprio corpo.
Leggi anche:
Chi sono i soggetti a rischio?
Le persone più suscettibili sono, di solito, quelle che dormono poco e male; tuttavia, non è escluso che all’origine ci sia una patologia grave, come la narcolessia. L’analisi delle frequenze in gruppi specifici ha messo in evidenza che il gruppo più facilmente a rischio di sperimentare questo fenomeno è quello delle persone che soffrono del disturbo da attacchi di panico, in cui il 35 per cento dei soggetti riferisce di aver vissuto simili esperienze. A seguire c’è la popolazione dei pazienti psichiatrici in generale in cui la prevalenza è del 32 per cento, e quindi quella dei giovani sotto i 18 anni con una prevalenza del 28 per cento. Donne e uomini sono, in ugual misura, tutti possibili bersagli.
Diagnosi della paralisi del sonno
Per effettuare la diagnosi, il medico procede con l’anamnesi, chiedendo al paziente:
- Come evolvono e quanto durano le paralisi
- Se si hanno allucinazioni di qualche tipo
- Se si ricorda quando è stato vittima, per la prima volta, di una paralisi e se c’è stato un cambiamento delle abitudini notturne precedentemente a quell’episodio.
- Se soffre, durante la giornata, di improvvise perdite di controllo dei muscoli (cataplessia) o di comportamento automatico, cioè la continuazione inesorabile e senza sosta delle attività in cui ci si sta cimentando.
Questi due ultimi aspetti, la cataplessia e il comportamento automatico, sono molto importanti ai fini diagnostici, in quanto, se denunciati dal paziente, potrebbero significare che la paralisi del sonno è frutto di una patologia ben più grave: la narcolessia.
In questi casi, la situazione diventa patologica e va trattata con contromisure appropriate e immediate: si pensi, infatti, al pericolo che corre un paziente narcolettico alla guida di un veicolo o impegnato in lavori pericolosi.
Cura non farmacologica della paralisi del sonno
La terapia viene stabilita in base alla severità e al numero degli episodi di paralisi denunciati da un individuo. Quasi sempre, è sufficiente aumentare il numero di ore dedicate al sonno e migliorare la qualità del riposo notturno. L’aiuto psicoterapico può essere utile per superare l’ansia legata a ripetuti attacchi di paralisi del sonno con allucinazioni.
Cura farmacologica della paralisi del sonno
La terapia farmacologica della paralisi del sonno viene prescritta solo nei casi più gravi, quando cioè gli episodi sono cronici. Essa consiste principalmente nell’assunzione di farmaci antidepressivi. Il farmaco più utilizzato è, solitamente, la clomipramina, un antidepressivo triciclico che deve essere prescritto su indicazione del medico curante, non scevro da importanti effetti collaterali. Il motivo per cui si somministrano questi preparati è il seguente: essi riducono l’intensità con cui avviene il rilassamento muscolare notturno e la profondità del sonno, in particolare della fase REM.
La durata del trattamento può variare da un mese a due; in ogni caso, sono i miglioramenti del paziente, e soprattutto il consulto medico, a stabilire se interrompere o meno la terapia.
La paralisi del sonno è pericolosa per la salute?
Le paralisi del sonno non sono pericolose per la salute, inoltre – come prima visto – sono decisamente rare. Tuttavia, per qualche soggetto, può diventare un fenomeno ricorrente, tanto da richiedere ulteriori accertamenti relativi allo stato di salute generale o alle abitudini giornaliere e notturne, allo scopo di ricercare eventuale narcolessia o motivi di cattivo riposo notturno. Il vero pericolo è rappresentato più a livello psicologico: il ripetersi delle paralisi può determinare stati d’ansia e, nei casi più gravi, depressione.
Leggi anche:
Le allucinazioni ipnagogiche sono pericolose?
Non lo sono, ma in alcuni casi possono peggiorare la qualità della vita del soggetto. Alcune persone provano sensazioni piacevoli durante questi episodi, ma molti altri – dopo aver sperimentato una allucinazione ipnagogica spiacevole – sono addirittura spinti ad evitare di dormire per evitare di riprovarla e questo porta un notevole peggioramento della loro qualità della vita.
Curiosità sulle allucinazioni ipnagogiche
A tali allucinazioni si potrebbero attribuire, sostiene Brian A. Sharpless, ricercatore alla Penn State e all’Università della Pennsylvania, esperienze come quelle extracorporee, i “rapimenti” da parte di alieni, e le classiche possessioni da incubi e succubi della tradizione medievale. Anche nel famoso processo alle streghe di Salem avrebbe avuto un certo peso un’anomala diffusione di questo disturbo, della cui descrizione – osserva Sharpless – si trova traccia anche in Moby Dick, laddove il protagonista Ismaele una notte sente una presenza malefica nella stanza.
Paralisi nel sonno al cinema
Si fa riferimento alla paralisi nel sonno nel film horror del 2017 “Slumber – Il demone del sonno“, diretto da Jonathan Hopkins, con Maggie Q e Sylvester McCoy. Un altro film thriller horror in cui la paralisi del sonno è centrale nella trama è “Mara” del 2018, diretto da Clive Tonge, con Olga Kurylenko come protagonista.
Melatonina: il migliore integratore selezionato per voi
Per dormire bene, è utile assumere 1 mg di melatonina circa mezz’ora prima di mettersi a letto. Il miglior integratore di melatonina, selezionato, usato e raccomandato dal nostro Staff di esperti, lo potete trovare qui: http://amzn.to/2yax2CB Questo prodotto è veramente molto efficace anche perché oltre alla melatonina, contiene melissa, tiglio, valeriana, passiflora e papavero californiano, piante le cui proprietà sono perfette per farci addormentare e riposare bene.
Rimedi pratici per smettere di russare e riposare meglio
Chi russa può risolvere il problema con dei dispositivi che migliorano il flusso d’aria e consentono di riposare meglio, come:
Leggi anche:
- Che cos’è un “sogno lucido”?
- Allucinazioni lillipuziane e Sindrome di Alice nel Paese delle Meraviglie
- Come rilassarsi velocemente la sera subito prima di dormire in 20 passi
- Colpo di sonno improvviso alla guida: cause, conseguenze, rimedi
- Ipersonnia primaria e secondaria: cause, sintomi e rimedi
- Cosa si prova a vivere il proprio funerale?
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Differenza tra inumazione, tumulazione, cremazione, imbalsamazione e mummificazione
- Differenza tra delirio ed allucinazione con esempi
- Differenza tra allucinazioni semplici e complesse
- Insonnia familiare fatale: diagnosi, trasmissione, cause, cure
- Differenza tra allucinazione, allucinosi ed illusione visiva
- Mal d’auto, di mare, d’aereo: cinetosi, rimedi e farmaci per bambini ed adulti
- Jet lag: cos’è, quanto dura, sintomi, rimedi e melatonina
- I 5 disturbi ossessivo compulsivi attualmente più diffusi
- Disturbi bipolari e Sindrome maniaco depressiva: sintomi e cure
- Delirio persecutorio, erotomane, di gelosia… Tutti i deliri della psichiatria
- Inserzione del pensiero: quando quelli che pensi proviene da un altro
- Sindrome di Lasègue-Falret e Disturbo psicotico condiviso: quando la follia è “a due”
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Differenze tra fase REM e NON REM del sonno
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Le patologie che possono colpire l’ipotalamo o l’ipofisi sono molte e differenti ma portano tutte alla medesima situazione : una iperfunzione o una ipofunzione del sistema ipotalamo-ipofisi.
Le patologie che possono colpire l’ipotalamo o l’ipofisi sono molte e differenti ma portano tutte alla medesima situazione : una iperfunzione o una ipofunzione del sistema ipotalamo-ipofisi.
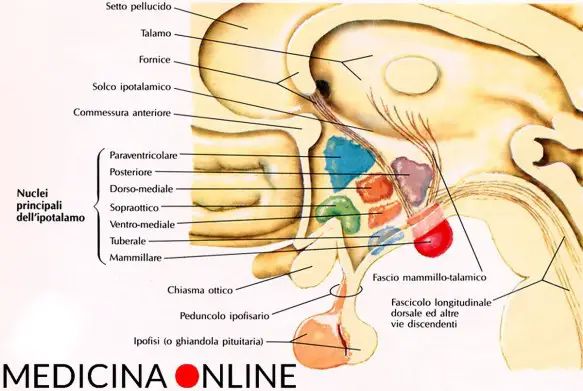 L’ipotalamo e l’ipofisi sono due strutture anatomiche, strettamente collegate fra loro, situate alla base del cranio. Si tratta di due strutture che rappresentano la più importante area di interconnessione fra il sistema nervoso e il sistema endocrino da cui partono gli impulsi e gli stimoli ormonali che governano l’intero sistema endocrino.
L’ipotalamo e l’ipofisi sono due strutture anatomiche, strettamente collegate fra loro, situate alla base del cranio. Si tratta di due strutture che rappresentano la più importante area di interconnessione fra il sistema nervoso e il sistema endocrino da cui partono gli impulsi e gli stimoli ormonali che governano l’intero sistema endocrino.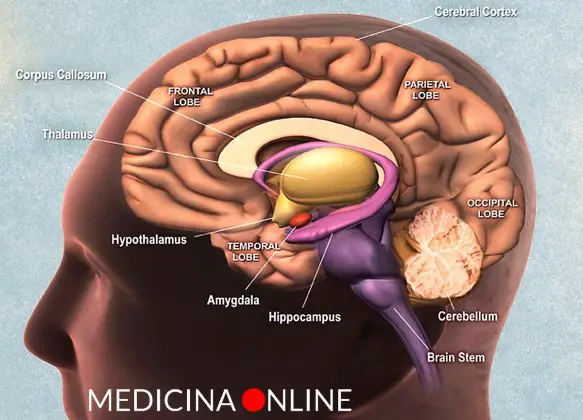 L’ipotalamo (hypothalamus in inglese) è una struttura del SNC (sistema nervoso centrale), situata nella zona centrale interna ai due emisferi cerebrali, e costituisce la parte ventrale del diencefalo. L’ipotalamo comprende molti nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche tra cui:
L’ipotalamo (hypothalamus in inglese) è una struttura del SNC (sistema nervoso centrale), situata nella zona centrale interna ai due emisferi cerebrali, e costituisce la parte ventrale del diencefalo. L’ipotalamo comprende molti nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche tra cui: La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con
La narcolessia (narcolepsy) è un disturbo neurologico cronico che si manifesta con 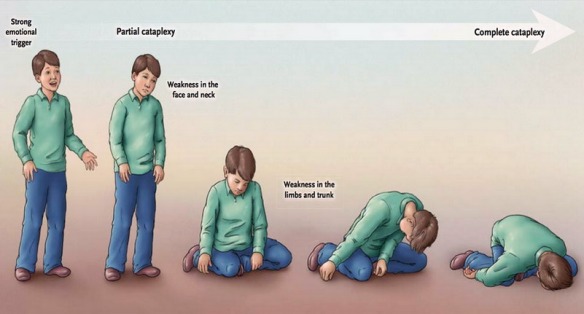 La cataplessia è un disturbo neurologico raro, ma comune nei soggetti affetti da narcolessia (si verifica in circa il 70% dei casi). Può manifestarsi con una serie di cambiamenti fisici, parziali o generalizzati: dalla difficoltà nell’articolare le parole (disartria), alla debolezza delle ginocchia, fino alla completa atonia. Durante un attacco cataplettico, il soggetto perde il controllo volontario dei muscoli e può cadere a terra, ma rimane sempre cosciente e vigile. Gli episodi possono durare pochi minuti e sono spesso innescati da uno stimolo emotivo come il riso, la paura, la rabbia, la sorpresa o l’eccitazione. Il trattamento prevede l’uso di farmaci anticataplettici (sodio oxibato o antidepressivi).
La cataplessia è un disturbo neurologico raro, ma comune nei soggetti affetti da narcolessia (si verifica in circa il 70% dei casi). Può manifestarsi con una serie di cambiamenti fisici, parziali o generalizzati: dalla difficoltà nell’articolare le parole (disartria), alla debolezza delle ginocchia, fino alla completa atonia. Durante un attacco cataplettico, il soggetto perde il controllo volontario dei muscoli e può cadere a terra, ma rimane sempre cosciente e vigile. Gli episodi possono durare pochi minuti e sono spesso innescati da uno stimolo emotivo come il riso, la paura, la rabbia, la sorpresa o l’eccitazione. Il trattamento prevede l’uso di farmaci anticataplettici (sodio oxibato o antidepressivi). La cataplessia è un disturbo neurologico raro, ma comune nei soggetti affetti da narcolessia (si verifica in circa il 70% dei casi). Può manifestarsi con una serie di cambiamenti fisici, parziali o generalizzati: dalla difficoltà nell’articolare le parole (
La cataplessia è un disturbo neurologico raro, ma comune nei soggetti affetti da narcolessia (si verifica in circa il 70% dei casi). Può manifestarsi con una serie di cambiamenti fisici, parziali o generalizzati: dalla difficoltà nell’articolare le parole (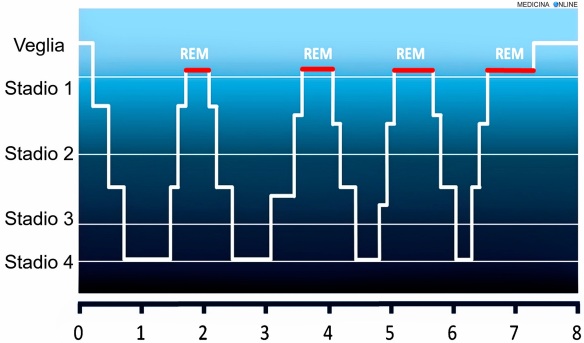
 La paralisi del sonno, anche chiamata “paralisi nel sonno”, “paralisi ipnagogica” o Sleep paralysis, è un disturbo che si manifesta nella fase di addormentamento o di risveglio, nel quale per un certo lasso di tempo risulta inibito il movimento dei muscoli volontari: in pratica il soggetto è sveglio e cosciente ma non riesce a muoversi né a parlare per un periodo di tempo limitato e variabile da pochi secondi a qualche minuto. Una volta terminato l’attacco di paralisi del sonno, il soggetto riacquista la capacità di muoversi e parlare in maniera solitamente improvvisa. Fisicamente l’individuo sta bene, ma psicologicamente può essere invaso da un profondo stato di paura e di ansia, specialmente se era la prima volta che provava la paralisi del sonno e non conosceva il fenomeno.
La paralisi del sonno, anche chiamata “paralisi nel sonno”, “paralisi ipnagogica” o Sleep paralysis, è un disturbo che si manifesta nella fase di addormentamento o di risveglio, nel quale per un certo lasso di tempo risulta inibito il movimento dei muscoli volontari: in pratica il soggetto è sveglio e cosciente ma non riesce a muoversi né a parlare per un periodo di tempo limitato e variabile da pochi secondi a qualche minuto. Una volta terminato l’attacco di paralisi del sonno, il soggetto riacquista la capacità di muoversi e parlare in maniera solitamente improvvisa. Fisicamente l’individuo sta bene, ma psicologicamente può essere invaso da un profondo stato di paura e di ansia, specialmente se era la prima volta che provava la paralisi del sonno e non conosceva il fenomeno.