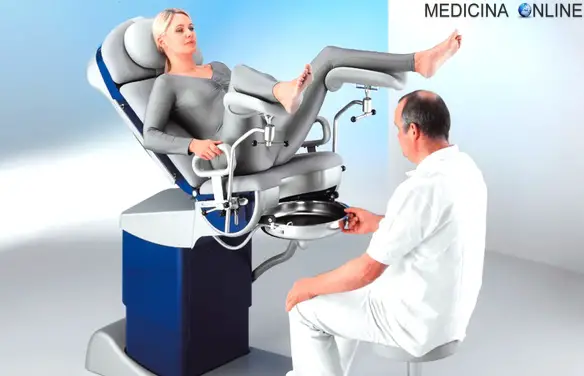
 La visita ginecologica consiste nella valutazione dell’apparato genitale femminile sia dei genitali esterni che di quelli interni, con lo scopo di valutare lo stato di normalità dell’apparato genitale femminile ed escludere la presenza di patologie. Durante la visita ginecologica la paziente si siede sul lettino ginecologico a gambe divaricate ed il medico esegue l’esplorazione visiva della vulva e introduce in vagina un piccolo divaricatore in plastica monouso, che permette di visualizzare il collo dell’utero ed eseguire il Pap test. Rimosso il divaricatore, si procede all’esplorazione vaginale: il medico, attraverso un dito in vagina, valuta le caratteristiche dell’utero e delle ovaie. Nel seguente video viene mostrata una visita ginecologica completa (la visita vera e propria inizia intorno al settimo minuto).
La visita ginecologica consiste nella valutazione dell’apparato genitale femminile sia dei genitali esterni che di quelli interni, con lo scopo di valutare lo stato di normalità dell’apparato genitale femminile ed escludere la presenza di patologie. Durante la visita ginecologica la paziente si siede sul lettino ginecologico a gambe divaricate ed il medico esegue l’esplorazione visiva della vulva e introduce in vagina un piccolo divaricatore in plastica monouso, che permette di visualizzare il collo dell’utero ed eseguire il Pap test. Rimosso il divaricatore, si procede all’esplorazione vaginale: il medico, attraverso un dito in vagina, valuta le caratteristiche dell’utero e delle ovaie. Nel seguente video viene mostrata una visita ginecologica completa (la visita vera e propria inizia intorno al settimo minuto).
Il video può essere visionato in QUESTO LINK (il video inizia dopo 35 secondi di nero).
Leggi anche:
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [2° VIDEO] Attenzione: immagini sessualmente esplicite
- Visita ginecologica completa [3° VIDEO] Attenzione: immagini sessualmente esplicite
- Correzione chirurgica di seno asimmetrico [VIDEO]
- Come avviene l’eiaculazione maschile [VIDEO] Attenzione: immagini sessualmente esplicite
- Ispezione del seno durante visita senologica [VIDEO]
- Ecografia del seno [VIDEO]
- Sesso: il sexy robot femminile e quello maschile con pene “bionico” [VIDEO]
- Parto naturale: il momento della fuoriuscita del bambino [VIDEO]
- Contrazioni vaginali durante l’orgasmo femminile [VIDEO] Attenzione: immagini sessualmente esplicite
- Esame vaginale e rettale femminile [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Visita senologica e palpazione della mammella femminile [VIDEO]
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- Erezione di clitoride [VIDEO] Attenzione: immagini sessualmente esplicite
- Erezione clitoride: come funziona [IMMAGINI]
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Autopalpazione della mammella: come farla nel modo giusto [VIDEO]
- Come si fa a capire se una ragazza è vergine o no?
- Come si fa a capire se un ragazzo è vergine o no? E come si comporta?
- Differenza tra clitoride e punto G
- Il punto G esiste davvero o non esiste? Lo hanno tutte le donne?
- Come si chiama il punto G in inglese, francese, spagnolo e tedesco?
- La ragazza fruttariana che beve la sua urina
- Quanto è lungo il clitoride più grande del mondo?
- Qual è la lunghezza media di clitoride e glande clitorideo?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Perché i calci e gli urti sui testicoli fanno così male?
- Perché lo scroto che contiene i testicoli è così rugoso?
- Quanto a lungo può durare una erezione del pene?
- Non riesco a trovare il punto G: come fare?
- Come distinguere un vero orgasmo femminile da uno “finto”
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Sintomi di eccitazione sessuale femminile e maschile
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
- Come smettere di masturbarsi e di guardare porno online
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Non accorgersi di essere incinta fino al momento del parto? Diciamo che è altamente improbabile, a meno che non si tratti di una persona fortemente obesa e alla prima gravidanza. Per i primi 3-4 mesi ci possono essere delle perdite ematiche, scambiate per un ciclo mestruale poco abbondante, che in taluni casi possono invece essere minacce d’aborto. Ma dopo il quarto mese si interrompono. Particolare è il caso del neonato morto a Torino alcuni giorni fa: la madre ha raccontato ai carabinieri che non pensava di essere incinta perché aveva il ciclo mestruale.
Non accorgersi di essere incinta fino al momento del parto? Diciamo che è altamente improbabile, a meno che non si tratti di una persona fortemente obesa e alla prima gravidanza. Per i primi 3-4 mesi ci possono essere delle perdite ematiche, scambiate per un ciclo mestruale poco abbondante, che in taluni casi possono invece essere minacce d’aborto. Ma dopo il quarto mese si interrompono. Particolare è il caso del neonato morto a Torino alcuni giorni fa: la madre ha raccontato ai carabinieri che non pensava di essere incinta perché aveva il ciclo mestruale. Le superfici apicali delle cellule epiteliali possono presentare 3 tipi di specializzazioni:
Le superfici apicali delle cellule epiteliali possono presentare 3 tipi di specializzazioni: Con il termine “ectopia” si intende in medicina la localizzazione di un organo o di un tessuto in una sede anatomicamente diversa rispetto a quella fisiologica, dovuta ad un’anomalia congenita che porta a malformazione creatasi durante lo sviluppo dell’embrione. Il fenomeno può colpire differenti sedi e, in base a queste, se ne possono distinguere varie tipologie. I sintomi dipendono dall’organo interessato e quindi dalla localizzazione del problema. Le cure sono differenti e, in alcuni casi, è necessario ricorrere ad un intervento chirurgico.
Con il termine “ectopia” si intende in medicina la localizzazione di un organo o di un tessuto in una sede anatomicamente diversa rispetto a quella fisiologica, dovuta ad un’anomalia congenita che porta a malformazione creatasi durante lo sviluppo dell’embrione. Il fenomeno può colpire differenti sedi e, in base a queste, se ne possono distinguere varie tipologie. I sintomi dipendono dall’organo interessato e quindi dalla localizzazione del problema. Le cure sono differenti e, in alcuni casi, è necessario ricorrere ad un intervento chirurgico.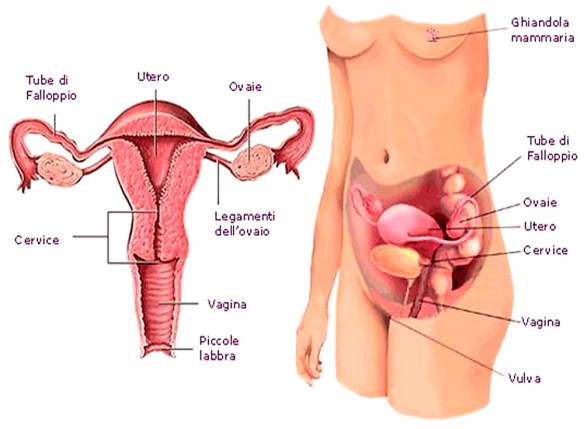 L’isterectomia è l’intervento chirurgico mediante il quale viene asportato l’utero; l’isterectomia può essere totale o subtotale:
L’isterectomia è l’intervento chirurgico mediante il quale viene asportato l’utero; l’isterectomia può essere totale o subtotale: In passato quando una coppia non riusciva ad avere figli, si pensava subito che il problema dipendesse dalla donna e raramente il primo ad essere messo sul “banco degli imputati” era l’uomo. Ciò rappresenta un errore, dal momento che ben un terzo di tutte le infertilità dipendono dal partner maschile. Se si sospetta che l’infertilità dipenda dall’uomo si procederà con uno spermiogramma (analisi del liquido seminale), per analizzare la qualità degli spermatozoi, la mobilità e la forma. Inoltre si può anche effettuare un dosaggio ormonale del testosterone. Il liquido seminale consta di una parte cellulata (spermatozoi) e di una parte liquida; gli spermatozoi vengono prodotti a livello testicolare mentre la parte liquida deriva principalmente dall’attività della prostata e delle vescicole seminali. Il fattore determinante ai fini della fertilità è rappresentato dalle caratteristiche degli spermatozoi: questi ultimi devono essere in numero adeguato (più di 20 milioni per ml) e soprattutto devono essere dotati di corretta motilità; devono quindi avere una buona motilità rettilinea sia rapida che lenta.
In passato quando una coppia non riusciva ad avere figli, si pensava subito che il problema dipendesse dalla donna e raramente il primo ad essere messo sul “banco degli imputati” era l’uomo. Ciò rappresenta un errore, dal momento che ben un terzo di tutte le infertilità dipendono dal partner maschile. Se si sospetta che l’infertilità dipenda dall’uomo si procederà con uno spermiogramma (analisi del liquido seminale), per analizzare la qualità degli spermatozoi, la mobilità e la forma. Inoltre si può anche effettuare un dosaggio ormonale del testosterone. Il liquido seminale consta di una parte cellulata (spermatozoi) e di una parte liquida; gli spermatozoi vengono prodotti a livello testicolare mentre la parte liquida deriva principalmente dall’attività della prostata e delle vescicole seminali. Il fattore determinante ai fini della fertilità è rappresentato dalle caratteristiche degli spermatozoi: questi ultimi devono essere in numero adeguato (più di 20 milioni per ml) e soprattutto devono essere dotati di corretta motilità; devono quindi avere una buona motilità rettilinea sia rapida che lenta. Problemi all’utero possono condurre a problemi di infertilità, dal momento che esso permette all’embrione di svilupparsi. Durante questo processo l’utero si ricopre di una mucosa (l’endometrio) che permette all’embrione di annidarsi nell’utero.
Problemi all’utero possono condurre a problemi di infertilità, dal momento che esso permette all’embrione di svilupparsi. Durante questo processo l’utero si ricopre di una mucosa (l’endometrio) che permette all’embrione di annidarsi nell’utero.