La BBE, acronimo di “barriera emato-encefalica” (in inglese “blood-brain barrier”) è struttura anatomica composta dalle cellule endoteliali che compongono i vasi del sistema nervoso centrale.
Funzioni della barriera emato-encefalica
La BBE ha principalmente una funzione di protezione del tessuto cerebrale dagli elementi nocivi (per esempio chimici) presenti nel sangue, pur tuttavia permettendo il passaggio di sostanze necessarie alle funzioni metaboliche.
Da cosa è composta la barriera emato-encefalica?
La BBE è composta da cellule endoteliali che danno origine ad un endotelio continuo e non fenestrato, ossia senza spazi tra una cellula endoteliale e l’altra. Le cellule endoteliali sono poi unite tra di loro da giunzioni cellulari occludenti (altrimenti dette tight junction): questa maggiore compattezza impedisce il passaggio di sostanze idrofile o con grande peso molecolare dal flusso sanguigno all’interstizio (e quindi ai neuroni) con una capacità di filtraggio molto più selettiva rispetto a quella effettuata dalle cellule endoteliali dei capillari di altre parti del corpo. Un ulteriore fattore che contribuisce alla formazione è costituito dalle proiezioni delle cellule astrocitarie, chiamati peduncoli astrocitari (conosciuti anche come “limitanti gliali”), che circondano le cellule endoteliali della BEE, determinando un’ulteriore “barriera”.
Quali sostanze riescono ad attraversare la barriera emato-encefalica?
Le sostanze che riescono a passare la BBE devono presentare caratteristiche specifiche come:
- PM basso (più le molecole sono piccole, più riescono a passare);
- Alta lipofilia;
- Legame alle proteine plasmatiche;
- Il farmaco dev’essere in forma libera;
- Stereospecificità (perché il trasporto è mediato da carriers).
Le sostanze tossiche non riescono generalmente ad attraversare la BBE, ma non tutte vengono bloccate: è il caso delle sostanze da abuso, che presentano un’elevata lipofilia e come tali riescono ad attraversare senza problemi la BBE.
Altre “barriere”
A livello sistema nervoso centrale ci sono due tipi di barriere. La prima è la BEE, oggetto di questo articolo, che come abbiamo visto impedisce alle sostanze presenti nel sangue arterioso di passare nel liquido extracellulare cerebrale, quindi di raggiungere il tessuto nervoso. La seconda è la barriera emato-liquorale, che impedisce il passaggio delle sostanze dai capillari cerebrali di tipo arterioso al liquor cerebrospinale. Questi due tipi di barriere hanno diversa permeabilità ed è molto più facile oltrepassare la barriera emato-liquorale rispetto alla barriera emato-encefalica. Una data sostanza può passare direttamente attraverso la BEE solo se presenta caratteristiche specifiche, essendo la BEE molto selettiva lascia infatti passare solamente sostanze o metaboliti indispensabili, bloccando di riflesso tutte le altre sostanze.
Esiste anche un altro tipo di barriera: la barriera emato-retinica (composta dai capillari non fenestrati della circolazione retinica e dalle giunzioni occludenti tra le cellule retiniche epiteliali) che impedisce invece il passaggio di grandi molecole dai vasi coriocapillari nella retina.
Per approfondire, leggi anche:
- Differenza tra sinapsi elettrica e chimica
- Differenza tra neuroni e nervi
- Differenza tra assoni e dendriti
- Differenza tra neuroni e gangli
- Sinapsi chimica ed elettrica: cosa sono ed a che servono?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Giunzione neuromuscolare (placca motrice) cos’è ed a che serve?
- Dopammina: biosintesi, rilascio nello spazio sinaptico e degradazione
- Quali sono le funzioni della Dopammina?
- Sistema dopamminergico: i circuti nervosi della dopammina
- Cervello maschile e femminile: quali sono le differenze?
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Differenza tra emicrania con aura ed emicrania senza aura
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

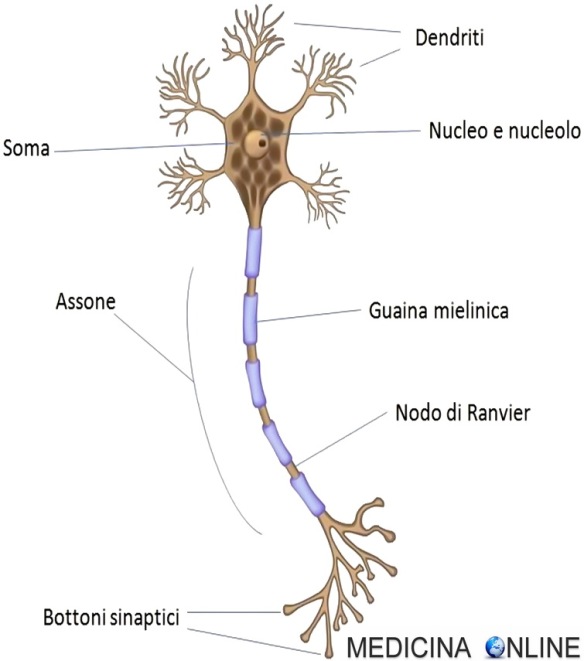 Dal corpo cellulare del neurone (la principale cellula del sistema nervoso) hanno origine prolungamenti citoplasmatici, detti neuriti, che sono i dendriti e l’assone. I dendriti, che hanno diramazioni simili a un albero, ricevono segnali da neuroni afferenti e lo propagano in direzione centripeta (verso il pirenoforo, dove risiede il nucleo del neurone). La complessità dell’albero dendritico rappresenta uno dei principali determinanti della morfologia neuronale e del numero di segnali ricevuti dal neurone. A differenza dell’assone i dendriti non sono dei buoni conduttori dei segnali nervosi i quali tendono a diminuire di intensità. Inoltre i dendriti si assottigliano fino al punto terminale e contengono poliribosomi. L’assone conduce invece il segnale in direzione centrifuga (verso altre cellule). Ha un diametro uniforme ed è un ottimo conduttore grazie agli strati di mielina.
Dal corpo cellulare del neurone (la principale cellula del sistema nervoso) hanno origine prolungamenti citoplasmatici, detti neuriti, che sono i dendriti e l’assone. I dendriti, che hanno diramazioni simili a un albero, ricevono segnali da neuroni afferenti e lo propagano in direzione centripeta (verso il pirenoforo, dove risiede il nucleo del neurone). La complessità dell’albero dendritico rappresenta uno dei principali determinanti della morfologia neuronale e del numero di segnali ricevuti dal neurone. A differenza dell’assone i dendriti non sono dei buoni conduttori dei segnali nervosi i quali tendono a diminuire di intensità. Inoltre i dendriti si assottigliano fino al punto terminale e contengono poliribosomi. L’assone conduce invece il segnale in direzione centrifuga (verso altre cellule). Ha un diametro uniforme ed è un ottimo conduttore grazie agli strati di mielina. Gli inibitori selettivi della ricaptazione della serotonina (noti anche con la sigla abbreviata SSRI, dall’inglese selective serotonin reuptake inhibitors) sono una classe di psicofarmaci che rientrano nell’ambito degli antidepressivi. Si ritiene che siano in grado di modificare la concentrazione nel cervello di alcuni neurotrasmettitori responsabili della regolazione del tono dell’umore (in particolare aumentando quella della serotonina) bloccando il principale processo biologico di eliminazione di questa dal vallo sinaptico (reuptake). Vengono perciò utilizzati per un’ampia varietà di disturbi psicologici quali depressione maggiore, disturbi d’ansia (attacchi di panico, ansia generalizzata, disturbo ossessivo-compulsivo), disturbi dell’alimentazione (bulimia, binge-eating), disturbo post traumatico da stress: rappresentano attualmente gold standard della medicina psichiatrica, grazie anche alla minore incidenza di effetti collaterali (transitori ed in caso di overdose) rispetto a classi di farmaci più vecchi come i triciclici.
Gli inibitori selettivi della ricaptazione della serotonina (noti anche con la sigla abbreviata SSRI, dall’inglese selective serotonin reuptake inhibitors) sono una classe di psicofarmaci che rientrano nell’ambito degli antidepressivi. Si ritiene che siano in grado di modificare la concentrazione nel cervello di alcuni neurotrasmettitori responsabili della regolazione del tono dell’umore (in particolare aumentando quella della serotonina) bloccando il principale processo biologico di eliminazione di questa dal vallo sinaptico (reuptake). Vengono perciò utilizzati per un’ampia varietà di disturbi psicologici quali depressione maggiore, disturbi d’ansia (attacchi di panico, ansia generalizzata, disturbo ossessivo-compulsivo), disturbi dell’alimentazione (bulimia, binge-eating), disturbo post traumatico da stress: rappresentano attualmente gold standard della medicina psichiatrica, grazie anche alla minore incidenza di effetti collaterali (transitori ed in caso di overdose) rispetto a classi di farmaci più vecchi come i triciclici. Disturbo tipico dell’età pediatrica, il terrore notturno, (chiamato anche Pavor Nocturnus), si caratterizza per un parziale risveglio dal sonno profondo (fasi 3 e 4 Non REM), accompagnato, il più delle volte, da grida, agitazione intensa, pallore, sudorazione, tachicardia (cuore che batte molto veloce), tachipnea (respiro accelerato), aumento della pressione arteriosa e aumento del tono muscolare. Il bambino appare inconsolabile, poco responsivo agli stimoli ambientali e, se svegliato, è confuso, disorientato e non riconosce le persone vicine. A volte può scendere dal letto, camminare, e/o urlare per la casa terrorizzato. Infatti, spesso, le manifestazioni del terrore notturno si sovrappongono a quelle del sonnambulismo da cui si differenzia per l’attivazione del sistema nervoso autonomo (palpitazioni, sudorazione, tremore, rossore) e l’espressione di terrore. Una caratteristica fondamentale è la totale amnesia dell’episodio al mattino. Gli episodi, si verificano di solito nel primo terzo della notte, e la durata dell’episodio va dai 30 secondi ai 5 minuti. Il disturbo mostra una graduale e spontanea remissione nel tempo.
Disturbo tipico dell’età pediatrica, il terrore notturno, (chiamato anche Pavor Nocturnus), si caratterizza per un parziale risveglio dal sonno profondo (fasi 3 e 4 Non REM), accompagnato, il più delle volte, da grida, agitazione intensa, pallore, sudorazione, tachicardia (cuore che batte molto veloce), tachipnea (respiro accelerato), aumento della pressione arteriosa e aumento del tono muscolare. Il bambino appare inconsolabile, poco responsivo agli stimoli ambientali e, se svegliato, è confuso, disorientato e non riconosce le persone vicine. A volte può scendere dal letto, camminare, e/o urlare per la casa terrorizzato. Infatti, spesso, le manifestazioni del terrore notturno si sovrappongono a quelle del sonnambulismo da cui si differenzia per l’attivazione del sistema nervoso autonomo (palpitazioni, sudorazione, tremore, rossore) e l’espressione di terrore. Una caratteristica fondamentale è la totale amnesia dell’episodio al mattino. Gli episodi, si verificano di solito nel primo terzo della notte, e la durata dell’episodio va dai 30 secondi ai 5 minuti. Il disturbo mostra una graduale e spontanea remissione nel tempo. Frequento palestre da quando avevo tredici anni ed ho capito una cosa: nel caso in cui voleste avere lo spettacolo di un gran numero di “malati mentali” che
Frequento palestre da quando avevo tredici anni ed ho capito una cosa: nel caso in cui voleste avere lo spettacolo di un gran numero di “malati mentali” che  Nonostante molte persone sostengano di non sognare, secondo gli studi di alcuni psicanalisti, effettuati con strumenti sofisticati in grado di captare i movimenti delle palpebre, tutti indistintamente abbiamo un’attività onirica mentre dormiamo.
Nonostante molte persone sostengano di non sognare, secondo gli studi di alcuni psicanalisti, effettuati con strumenti sofisticati in grado di captare i movimenti delle palpebre, tutti indistintamente abbiamo un’attività onirica mentre dormiamo. La neurite ottica è una patologia del nervo ottico che comprende quadri clinici simili a livello di segni e sintomi, ma molto diversi come eziologia. Non sempre, infatti, le cause di questa malattia oculare sono di natura infiammatoria, ma anche demielinizzante, degenerativa o tossica. Nei pazienti ultracinquantenni si presenta spesso come neuropatia ottica ischemica, nella forma arteritica o non arteritica: queste due forme si differenziano tra loro principalmente per i valori della VES che, nel primo caso, risultano molto più elevati. Sia la forma arteritica che quella non arteritica sono caratterizzate da una perdita della visione repentina e, purtroppo, spesso molto invalidante. Inoltre, nella forma arteritica spesso possono coesistere sintomi come mal di testa, fastidio o dolore del cuoio capelluto, dolore alla masticazione o alle articolazioni, assieme a segni come la palpabilità dell’arteria temporale.
La neurite ottica è una patologia del nervo ottico che comprende quadri clinici simili a livello di segni e sintomi, ma molto diversi come eziologia. Non sempre, infatti, le cause di questa malattia oculare sono di natura infiammatoria, ma anche demielinizzante, degenerativa o tossica. Nei pazienti ultracinquantenni si presenta spesso come neuropatia ottica ischemica, nella forma arteritica o non arteritica: queste due forme si differenziano tra loro principalmente per i valori della VES che, nel primo caso, risultano molto più elevati. Sia la forma arteritica che quella non arteritica sono caratterizzate da una perdita della visione repentina e, purtroppo, spesso molto invalidante. Inoltre, nella forma arteritica spesso possono coesistere sintomi come mal di testa, fastidio o dolore del cuoio capelluto, dolore alla masticazione o alle articolazioni, assieme a segni come la palpabilità dell’arteria temporale. Un team di psichiatri americani ha recentemente pubblicato uno studio su JAMA (Hirschtritt et al. 2017) che ha esaminato i lavori scientifici, pubblicati negli ultimi cinque anni, riguardanti il trattamento del disturbo ossessivo compulsivo.
Un team di psichiatri americani ha recentemente pubblicato uno studio su JAMA (Hirschtritt et al. 2017) che ha esaminato i lavori scientifici, pubblicati negli ultimi cinque anni, riguardanti il trattamento del disturbo ossessivo compulsivo.