 Stimolare la produzione naturale di testosterone è sicuramente l’opzione migliore per aumentare la produzione di questo ormone in modo sicuro, specie quando, dai 30 anni in poi, la sua produzione cala dell’1% ogni anno. Per farlo si cercano di eliminare le sostanze chimiche che bloccano la produzione oppure si supporta la capacità endogena del proprio corpo di produrre più testosterone. Ecco alcune sostanze utili per aumentare naturalmente il testosterone.
Stimolare la produzione naturale di testosterone è sicuramente l’opzione migliore per aumentare la produzione di questo ormone in modo sicuro, specie quando, dai 30 anni in poi, la sua produzione cala dell’1% ogni anno. Per farlo si cercano di eliminare le sostanze chimiche che bloccano la produzione oppure si supporta la capacità endogena del proprio corpo di produrre più testosterone. Ecco alcune sostanze utili per aumentare naturalmente il testosterone.
1) ZINCO
È noto che la deficienza di zinco può portare a un malfunzionamento dei testicoli e di conseguenza l’abbassamento dei livelli di testosterone. La prostata maschile è uno degli organi del corpo a maggiore concentrazione di zinco, un dato che indica quanto sia importante per l’apparato riproduttore maschile. Inoltre, l’attività fisica sia in uomini normalmente sedentari che negli atleti, può portare a una carenza di testosterone e ormone tiroideo, che può essere facilmente attenuata dall’integrazione di zinco. È stato inoltre scoperto che lo zinco protegge dai danni causati dal cadmio (un metallo pesante) a quella parte di dna che influisce sulla capacità dei testicoli di produrre testosterone. Una ricerca sugli animali indica che lo zinco può migliorare la funzione erettile e ottimizzare i livelli di prolattina e testosterone.
Bisogna però tenere a mente che i minerali nel corpo necessitano di un certo equilibrio. Un eccesso di zinco può infatti provocare a una carenza di rame e viceversa. È quindi importante lavorare con professionisti qualificati per individuare le eventuali carenze e colmarle senza causare effetti collaterali. Nel dubbio, è sempre meglio reintegrare i minerali con l’alimentazione, e questo diminuisce il rischio di squilibri. Per cercare i cibi con un alto contenuto della sostanza nutritiva che si vuole integrare, è possibile consultare l’elenco del Dipartimento dell’Agricoltura degli Stati Uniti d’America.
2) VITAMINA C
Uno dei metodi migliori per ottimizzare i livelli di testosterone è preservare la sua attività e rigenerarlo quando si converte naturalmente in un ormone metabolita transitorio. Una ricerca preliminare indica che la vitamina C, nota vitamina donatrice di elettroni, possa aumentare la produzione di testosterone e ridurre i livelli del suo metabolita tossico.
3) MAGNESIO
I livelli di magnesio sono fortemente correlati negli anziani, e in modo indipendente, a due ormoni anabolici: il testosterone e l’ IGF-1, il fattore di crescita insulino-simile. Questo indica che il magnesio, coinvolto in numerose reazioni chimiche che interessano oltre 300 enzimi, possa regolare positivamente l’ equilibrio anabolico-catabolico spesso interrotto nelle persone anziane. C’è un meccanismo di base che lo rende un minerale importante nell’aumento dei livelli di testosterone; il magnesio inibendo infatti il legame tra il testosterone (Tt) e le globuline leganti gli ormoni sessuali (Shgb), provoca un aumento del testosterone biodisponibile.
4) PALMETTO/ASTAXANTINA
Uno dei modi migliori per aumentare l’ormone sessuale maschile in modo naturale è bloccare la sua trasformazione in diidrotestosterone ed estrogeno (estradiolo). Questo può avvenire attraverso gli inibitori dell’enzima aromatase e gli inibitori dell’alfa-5 reduttasi. L’alfa-5 reduttasi è un enzima che converte il testosterone in diidrotestosterone mentre l’enzima aromatasi converte il testosterone in estradiolo. Uno studio promettente del 2009 ha rivelato che nei maschi sani di età compresa tra i 37 e i 70 anni, una combinazione di queste due sostanze dà come risultato un rapporto straordinario: più testosterone e meno estrogeno e diidrotestosterone.
5) FOSFATIDILSERINA
Questo componente, estremamente importante della membrana cellulare, si trova maggiormente nella carne, nel pesce, nei latticini ma anche nella lecitina di soia e girasole. Si è riscontrato che a seguito di una moderata attività fisica negli atleti, la fosfatidilserina riesca ad abbassare i livelli di cortisolo e aumentare quelli di testosterone.
Qui di seguito trovate una lista di altri integratori alimentari acquistabili senza ricetta, potenzialmente in grado di migliorare la prestazione sessuale sia maschile che femminile a qualsiasi età e trarre maggiore soddisfazione dal rapporto, aumentando la quantità di sperma disponibile, potenziando l’erezione e procurando un aumento di libido sia nell’uomo che nella donna. Ogni prodotto viene periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Integratore completo per aumentare la potenza sessuale: https://amzn.to/2rkiezX
- Estratto di radice di Maca peruviana: http://amzn.to/2AVOn7P
- Integratore completo per aumentare il testosterone: https://amzn.to/2GGi1BK
- Ossido Nitrico: https://amzn.to/2IHSTr2
- Arginina: https://amzn.to/2xbksro
- Ornitina: https://amzn.to/2sjpXj8
- Citrullina: https://amzn.to/2IKiRKR
- ZMA (Zinco/Magnesio/Vitamina B6): http://amzn.to/2BgYpRg
- Catuaba: https://amzn.to/2rTneN7
- Ginkgo Biloba: http://amzn.to/2j0EdvE
- Ginseng: https://amzn.to/2kkzKRA
- Guaranà: https://amzn.to/2GGOuTH
- Zinco: http://amzn.to/2iupUvz
- Integratore completo di arginina, zinco e vitamine: https://amzn.to/2HppPoE
- Tribulus Terrestris: http://amzn.to/2nu4kt9
- Muira Puama: http://amzn.to/2jZ8cAM
- Fieno greco: http://amzn.to/2AVrdhJ
- Cordyceps Sinensis: http://amzn.to/2B6TTVK
- Carnitina: https://amzn.to/2x4e5Gy
- Taurina: http://amzn.to/2AU6lrp
- Vitamine e sali minerali: http://amzn.to/2iXrBW4
- Acido folico: http://amzn.to/2ycaCRA
- Allicina: http://amzn.to/2ATNLzJ
- Saw Palmetto: http://amzn.to/2AxY7FT
- Calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Omega 3: http://amzn.to/2AdJXtx
ECCO 5 SOSTANZE DA EVITARE:
1) FARMACI CONTENENTI STATINE
Nella letteratura biomedica non esistono categorie di farmaci che inibiscono la produzione di testosterone e/o la libido negli uomini meglio rispetto a quelli contenenti statine. Questi farmaci non solo vengono erroneamente ritenuti dei salvavita per le malattie cardiovascolari, ma contribuiscono all’insorgenza di circa 200 effetti collaterali dannosi per la salute. Chiunque intenda preservare la propria produzione di testosterone dovrebbe evitare di assumere questi farmaci.
2) BISFENOLO A
Questa sostanza che altera il sistema endocrino è estremamente diffusa. Si trova infatti in plastiche, cibi inscatolati e nella carta termica delle ricevute fiscali. È stato dimostrato che riesce a interrompere la produzione di testosterone nei testicoli e che presenta dei potenziali effetti estrogenici femminilizzanti. Bisogna inoltre fare attenzione e non farsi ingannare dai cosiddetti prodotti ‘bisfenolo A free’ in quanto potrebbero contenere altri bisfenoli altrettanto tossici.
3) FTALATI
Usati soprattutto nelle plastiche per renderle più flessibili (plastificanti), ma anche nell’industria farmaceutica come eccipienti e nei prodotti cosmetici, inibiscono la produzione di testosterone.
4) PARABENI
Un altro tipo di sostanze petrolchimiche estremamente diffuse; utilizzati come conservanti in un’ampia gamma di prodotti, specialmente nella produzione di cosmetici e prodotti per la cura del corpo, interferiscono con i livelli di testosterone.
5) GLIFOSATO
Questa sostanza chimica, che blocca la produzione di testosterone, si trova praticamente ovunque in quelle zone in cui predomina la coltivazione di prodotti geneticamente modificati. Per essere conservati più a lungo, i prodotti ogm vengono spruzzati con glifosato e risultano quindi contaminati e anche prodotti non esplicitamente ogm come l’avena vengono spruzzati con questa sostanza essiccante prima del raccolto. Pertanto, il modo migliore per evitare l’esposizione a questa sostanza è di consumare prodotti biologici certificati al 100 per cento.
Leggi anche:
- La melatonina diminuisce testosterone, libido e quantità di sperma?
- Come varia il testosterone in caso di astinenza dall’eiaculazione
- I vantaggi del non masturbarsi: le rivelazioni di un ex masturbatore cronico
- Come avere la più potente erezione della tua vita senza farmaci
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Il maschio sempre più femminile: pene più corto e sterilità raddoppiata
- Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri del masturbatore cronico
- La masturbazione fa bene o fa male?
- La masturbazione compulsiva non è un vizio: è una tossicodipendenza
- Come smettere di masturbarsi e di guardare porno online
- Come capire se soffro di masturbazione compulsiva?
- Pornografia e masturbazione compulsiva danneggiano il cervello: la Sindrome frontale
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Mappa mondiale della lunghezza del pene: gli italiani quale posizione occupano?
- Esercizi per allungamento del pene (massaggio Jelqing): funzionano? Tecnica e rischi
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- Micropene: quanto misura, complicazioni, c’è una cura?
- I lati positivi del caldo: il sole estivo aumenta il testosterone
- Le lacrime femminili riducono l’eccitazione sessuale maschile
- Alcol, testosterone e sessualità: bere rende impotenti
- Disturbo da desiderio sessuale ipoattivo: quando la libido scompare
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere: 
 Come si fa a capire se il vostro partner è pronto per una relazione? A volte capita che la persona è quella giusta ma il momento invece non lo è, e allora anche se apparentemente va tutto bene, anche se ci si vuole bene, non basta, gli intoppi e i problemi superano i momenti felici e non si può far altro che dirsi addio… o arrivederci.
Come si fa a capire se il vostro partner è pronto per una relazione? A volte capita che la persona è quella giusta ma il momento invece non lo è, e allora anche se apparentemente va tutto bene, anche se ci si vuole bene, non basta, gli intoppi e i problemi superano i momenti felici e non si può far altro che dirsi addio… o arrivederci. I muscoli perineali superficiali sono importanti per l’erezione degli organi femminili e maschili:
I muscoli perineali superficiali sono importanti per l’erezione degli organi femminili e maschili: 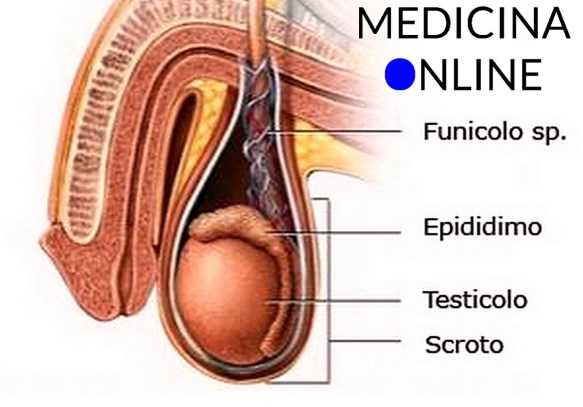 Il varicocele (in inglese “varicocele”) è una patologia varicosa che interessa le vene del testicolo ed è caratterizzata dalla dilatazione ed incontinenza delle vene testicolari (o spermatiche) che decorrono lungo il funicolo spermatico e che hanno il compito di drenare il sangue dal testicolo: ciò spesso provoca un gonfiore in corrispondenza del testicolo interessato. Quando queste vene sono dilatate si verifica un reflusso di sangue dall’alto verso il testicolo, che provoca un suo aumento di temperatura e una condizione ambientale sfavorevole per una normale spermatogenesi.
Il varicocele (in inglese “varicocele”) è una patologia varicosa che interessa le vene del testicolo ed è caratterizzata dalla dilatazione ed incontinenza delle vene testicolari (o spermatiche) che decorrono lungo il funicolo spermatico e che hanno il compito di drenare il sangue dal testicolo: ciò spesso provoca un gonfiore in corrispondenza del testicolo interessato. Quando queste vene sono dilatate si verifica un reflusso di sangue dall’alto verso il testicolo, che provoca un suo aumento di temperatura e una condizione ambientale sfavorevole per una normale spermatogenesi. Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche:
Prima di iniziare la lettura, per meglio comprendere l’argomento, leggi anche:  La pioggia è la più comune precipitazione atmosferica e si forma quando gocce separate di acqua cadono al suolo dalle nuvole. La quantità di pioggia caduta viene misurata dai pluviometri in millimetri di accumulo. A tale misura, detta anche altezza pluviometrica, corrispondono altrettanti litri d’acqua piovana su una superficie di un metro quadrato. I millimetri di pioggia caduti in un’ora definiscono quella che viene chiamata dai meteorologi intensità della pioggia; in base a ciò la pioggia viene distinta in vari tipi:
La pioggia è la più comune precipitazione atmosferica e si forma quando gocce separate di acqua cadono al suolo dalle nuvole. La quantità di pioggia caduta viene misurata dai pluviometri in millimetri di accumulo. A tale misura, detta anche altezza pluviometrica, corrispondono altrettanti litri d’acqua piovana su una superficie di un metro quadrato. I millimetri di pioggia caduti in un’ora definiscono quella che viene chiamata dai meteorologi intensità della pioggia; in base a ciò la pioggia viene distinta in vari tipi: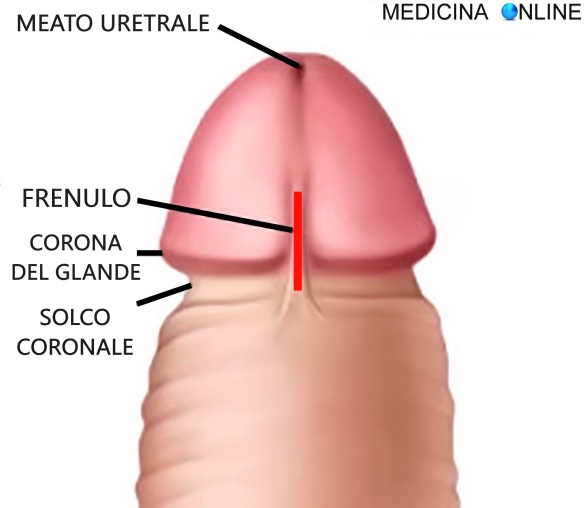 Un “frenulo” (in inglese “frenulum“) in anatomia è un tessuto che collega due o più parti anatomiche, permettendone la trattenuta ed anche, in alcuni casi, il movimento. Esempi di frenuli sono: frenulo labiale, linguale, del pene, del clitoride, del velo midollare superiore.
Un “frenulo” (in inglese “frenulum“) in anatomia è un tessuto che collega due o più parti anatomiche, permettendone la trattenuta ed anche, in alcuni casi, il movimento. Esempi di frenuli sono: frenulo labiale, linguale, del pene, del clitoride, del velo midollare superiore.