 Lo strano record sembrerebbe essere stato registrato dall’austriaco Horst Schultz, raggiungendo, con una eiaculazione, una distanza di 6 m. Nella stessa occasione è stato segnato anche il record di velocità per uno schizzo di sperma, pari a 69 km/h.
Lo strano record sembrerebbe essere stato registrato dall’austriaco Horst Schultz, raggiungendo, con una eiaculazione, una distanza di 6 m. Nella stessa occasione è stato segnato anche il record di velocità per uno schizzo di sperma, pari a 69 km/h.
Integratori alimentari efficaci nel migliorare quantità di sperma, erezione e libido maschile e femminile
Qui di seguito trovate una lista completa di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di migliorare la prestazione sessuale sia maschile che femminile a qualsiasi età e trarre maggiore soddisfazione dal rapporto. Ogni prodotto viene periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Estratto di radice di Maca peruviana: http://amzn.to/2AVOn7P
- Ginkgo Biloba: http://amzn.to/2j0EdvE
- Ginseng coreano: http://amzn.to/2iZiZP1
- Ossido Nitrico: http://amzn.to/2iXspKA
- Arginina: http://amzn.to/2yc70Pv
- Saw Palmetto: http://amzn.to/2AxY7FT
- Citrullina: http://amzn.to/2ybVQtR
- Guaranà: http://amzn.to/2AXfXl9
- Tribulus Terrestris: http://amzn.to/2BEbSPl
- Muira Puama: http://amzn.to/2jZ8cAM
- Fieno greco: http://amzn.to/2AVrdhJ
- Cordyceps Sinensis: http://amzn.to/2B6TTVK
- Carnitina: http://amzn.to/2islmFV
- Zinco: http://amzn.to/2iupUvz
- Taurina: http://amzn.to/2AU6lrp
- Vitamine e sali minerali: http://amzn.to/2iXrBW4
- Acido folico: http://amzn.to/2ycaCRA
- Allicina: http://amzn.to/2ATNLzJ
- Damiana: http://amzn.to/2AVPSmp
- Calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Omega 3: http://amzn.to/2AdJXtx
Leggi anche:
- Qual è il record mondiale di masturbazione maschile?
- Prima volta e sesso: consigli su come introdurre il pene in vagina
- Quanto è lungo il clitoride più grande del mondo?
- Qual è la lunghezza media di clitoride e glande clitorideo?
- Erezione di clitoride [VIDEO] Attenzione: immagini sessualmente esplicite
- Erezione clitoride: come funziona [IMMAGINI]
- Mappa europea della lunghezza del pene: italiani fuori dal podio
- Differenza tra clitoride e punto G
- Il punto G esiste davvero o non esiste? Lo hanno tutte le donne?
- Come si chiama il punto G in inglese, francese, spagnolo e tedesco?
- Vacanze erotiche per donne, l’approccio del gigolò: “Hai mai provato con un nero?”
- Quanto tempo devo lasciare riposare il pene per avere la maggior eiaculazione possibile?
- Dopo quanti giorni di astinenza le scorte di sperma sono le massime possibili?
- Si inserisce un cavo USB nel pene per provare piacere ma finisce al pronto soccorso
- Pene: più si è alti e più si accorcia, crolla la fertilità
- Il motore di ricerca Microsoft ha un pene nello sfondo
- L’ex ministro ubriaco ha mostrato il pene e strizzato i genitali agli invitati
- Forma del pene: la scienza svela come lo vogliono le donne
- Torte di sperma e biscotti col grasso umano da liposuzione: il primo corso “cucinare con lo sperma”
- La ragazza fruttariana che beve la sua urina
- Ecco come cucinare e preparare i cocktail con lo sperma
- Libri di cucina con ricette a base di sperma
- Che cos’è e quanto dura il periodo refrattario dopo l’orgasmo?
- Sbagliata l’operazione al pene: 17enne denuncia il chirurgo
- Si fascia i genitali per sembrare donna: pene amputato
- Orgasmi multipli maschili: come avere due eiaculazioni di seguito
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Un mese senza guardare porno, ecco com’è andata e cosa ho imparato
- Erezione: come allenare i muscoli di pene e clitoride con gli esercizi di Kegel
- Se odi i gay, sei omosessuale: gli omofobi sono attratti dai gay
- Julio Iglesias dedica un brano al suo pene: “è il mio alleato, il mio amico fedele”
- Si spoglia, si taglia il pene ed inveisce contro i passanti
- L’auto grande è davvero il prolungamento di un pene piccolo?
- I 10 motivi per cui è stressante avere il pene, che le donne non possono capire
- Muore perché voleva avere un pene più grande
- Da oggi puoi usare la foto del tuo pene come password
- Alla guida con un pene di gomma e urina sintetica
- Sindrome del pene piccolo: quando si può parlare di patologia?
- Lunghezza media pene a 15 anni: quando il pene raggiunge la massima lunghezza possibile?
- Storia e psicologia della masturbazione
- Fino a che eta l’uomo può avere erezioni?
- Di quanto si allunga il pene durante l’erezione
- I farmaci per la disfunzione erettile sono pericolosi per il cuore?
- Il varicocele può avere conseguenze sulla attività sessuale?
- Esistono cibi in grado di migliorare davvero la prestazione sessuale?
- Quali farmaci possono danneggiare l’erezione?
- Fumo ed alcool causano disfunzione erettile (impotenza)?
- I farmaci contro l’impotenza comprati su internet sono sicuri?
- Ciclismo e bicicletta possono causare disfunzione erettile?
- Le dimensioni del pene determinano il grado di piacere femminile?
- L’eiaculazione precoce è un sintomo di disfunzione erettile?
- Astenospermia: spermiogramma, spermatozoi deboli e fattori che influenzano la loro motilità
- Quante calorie contiene lo sperma?
- Com’è fatto il pene al suo interno?
- Come funziona una eiaculazione? Due eiaculazioni consecutive sono possibili?
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Da cosa dipende l’odore dello sperma ed a che serve?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

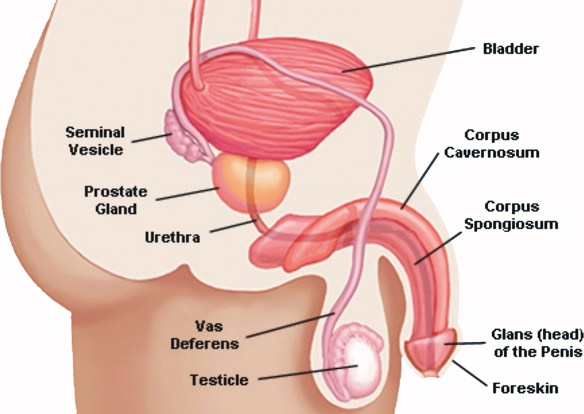
 L’eiaculazione retrograda (di cui abbiamo parlato in questo articolo:
L’eiaculazione retrograda (di cui abbiamo parlato in questo articolo: 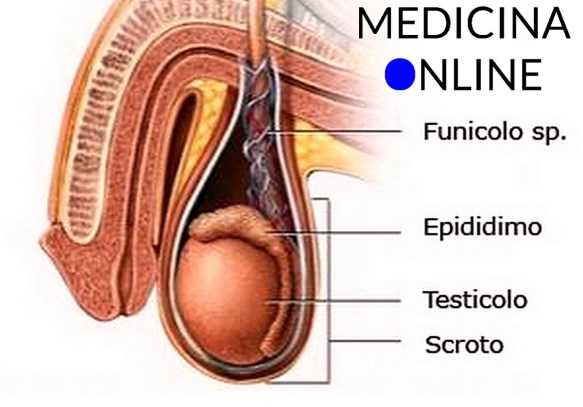 Prima di iniziare la lettura, ti consiglio di leggere questo articolo:
Prima di iniziare la lettura, ti consiglio di leggere questo articolo: 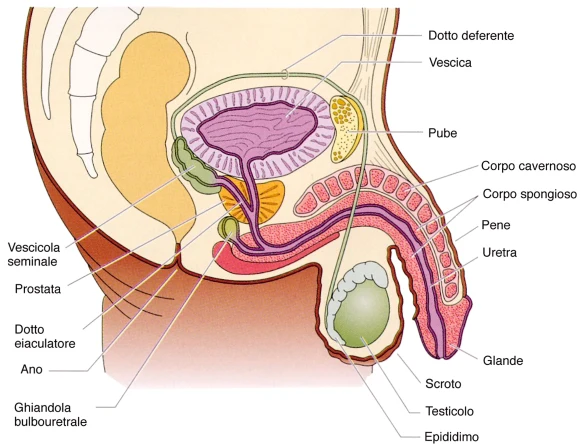 Cos’è il liquido seminale?
Cos’è il liquido seminale? Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere questo articolo:  Lo smegma (dal greco σμῆγμα che significa “sapone”) è un prodotto di secrezione dei genitali maschili e femminili, cui si associano cellule epiteliali esfoliate provenienti dalle mucose, sebo, sporcizia, residui di sperma dopo una eventuale eiaculazione e materiali umidi, in genere di provenienza urinaria.
Lo smegma (dal greco σμῆγμα che significa “sapone”) è un prodotto di secrezione dei genitali maschili e femminili, cui si associano cellule epiteliali esfoliate provenienti dalle mucose, sebo, sporcizia, residui di sperma dopo una eventuale eiaculazione e materiali umidi, in genere di provenienza urinaria.
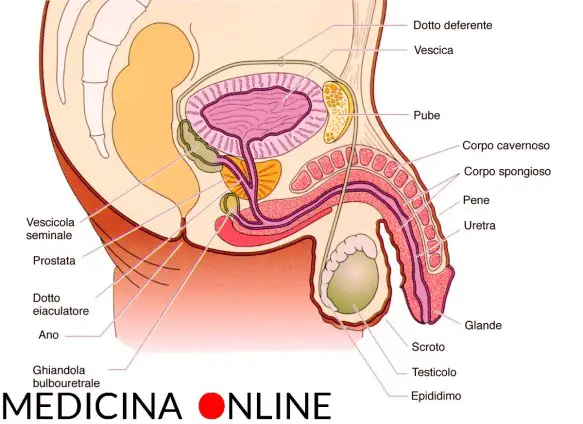 Prima di iniziare la lettura dell’articolo, vi consiglio di leggere:
Prima di iniziare la lettura dell’articolo, vi consiglio di leggere: