 L’erezione peniena è il processo che porta all’aumento del turgore e delle dimensioni del pene e rappresenta un evento involontario. Tale fenomeno, che rispecchia lo stato di eccitazione sessuale maschile, è sostenuto dall’integrazione di stimoli di varia natura. Per mantenere una erezione a lungo è importante che lo stimolo sessuale che l’ha provocata duri a lungo e che sia intenso. E’ importante che tale impulso non sia solo potente, bensì sia rinnovato di tanto in tanto: l’erezione stabile viene resa più duratura da stimoli mediamente eccitanti rinnovati nel tempo (ad esempio cambiando posizione durante l’amplesso), piuttosto che da un solo stimolo altamente eccitante ma che non viene rinnovato. Di seguito, ecco alcuni consigli per alzare le possibilità di prolungare al massimo la durata delle tue erezioni, ovviamente nessuno di essi è una “pillola miracolosa”, tuttavia vi posso assicurare che sono gli unici che danno realmente risultati sul medio periodo, specie se seguiti simultaneamente. In fondo a questo articolo sono elencati anche alcuni ausili che permettono l’allungamento della lunghezza del pene senza chirurgia, utili anche per facilitare l’erezione.
L’erezione peniena è il processo che porta all’aumento del turgore e delle dimensioni del pene e rappresenta un evento involontario. Tale fenomeno, che rispecchia lo stato di eccitazione sessuale maschile, è sostenuto dall’integrazione di stimoli di varia natura. Per mantenere una erezione a lungo è importante che lo stimolo sessuale che l’ha provocata duri a lungo e che sia intenso. E’ importante che tale impulso non sia solo potente, bensì sia rinnovato di tanto in tanto: l’erezione stabile viene resa più duratura da stimoli mediamente eccitanti rinnovati nel tempo (ad esempio cambiando posizione durante l’amplesso), piuttosto che da un solo stimolo altamente eccitante ma che non viene rinnovato. Di seguito, ecco alcuni consigli per alzare le possibilità di prolungare al massimo la durata delle tue erezioni, ovviamente nessuno di essi è una “pillola miracolosa”, tuttavia vi posso assicurare che sono gli unici che danno realmente risultati sul medio periodo, specie se seguiti simultaneamente. In fondo a questo articolo sono elencati anche alcuni ausili che permettono l’allungamento della lunghezza del pene senza chirurgia, utili anche per facilitare l’erezione.
1) Migliora la tua alimentazione
Alcuni cibi, come quelli grassi, fritti, contenenti zuccheri e trasformati, possono rallentare la circolazione sanguigna in tutto l’organismo e impedirti di mantenere l’erezione. Pertanto, aumenta il consumo di frutta, verdura, cereali integrali e grassi sani per migliorare la circolazione del sangue e mantenere l’erezione più a lungo; a tal proposito leggi: Esistono cibi in grado di migliorare davvero la prestazione sessuale?
2) Pensa più a te stesso
Molti uomini, durante la prestazione sessuale, si preoccupano più del fatto se la donna stia o no provando piacere: ciò genera ansia e può determinare una diminuzione dell’erezione. Impara a pensare di più al tuo piacere! A tal proposito leggi: Vincere l’ansia da prestazione sessuale con il sano egoismo
3) Fai attività fisica regolarmente
L’esercizio fisico può aiutare a migliorare la circolazione del sangue, ridurre, naturalmente, l’ipertensione e il colesterolo, ristabilire l’equilibrio ormonale, ma anche a dimagrire. Tutti questi fattori ti permetteranno di combattere la disfunzione erettile e, quindi, mantenere l’erezione; a tal proposito leggi: Vuoi aumentare il testosterone e combattere l’impotenza? Iscriviti in palestra
4) Mantieni il tuo equilibrio ormonale
La maggior parte degli uomini comincia ad avvertire un calo di testosterone intorno all’età di 50. Lo squilibrio ormonale può dipendere da molteplici motivi, come l’aumento di peso, la cattiva alimentazione e la mancanza di esercizio fisico. Consulta il tuo medico per sottoporti a un controllo dei livelli ormonali e discutere dei trattamenti che possono consentirti di aumentare i livelli di testosterone. A tal proposito leggi: Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
5) Allena il tuo muscolo pubococcigeo
Per mantenere una erezione potente più a lungo, sono molto utili gli esercizi di Kegel, a tal proposito leggi: Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
6) Mantieni una buona igiene orale
Una serie di studi medici hanno dimostrato che la disfunzione erettile è legata alle malattie gengivali. Quindi, usa ogni giorno il filo interdentale e lava i denti almeno due volte al giorno in modo da ridurre il rischio di questa patologia e migliorare la tua capacità di mantenere l’erezione; a tal proposito leggi: Hai mal di denti? Rischi l’impotenza
7) Smetti di assumere steroidi anabolizzanti
Gli steroidi anabolizzanti, di cui alcuni atleti abusano frequentemente, possono causare ipogonadismo (restringimento dei testicoli) e diminuire i livelli di testosterone; a tal proposito leggi anche: Steroidi anabolizzanti: effetti collaterali fisici e psicologici in uomo e donna
8) Impara a gestire lo stress
Le tensioni psicologiche possono aumentare i livelli di cortisolo e adrenalina all’interno dell’organismo, procurando uno squilibrio ormonale e la costrizione dei vasi sanguigni. Se sei una persona stressata, cerca qualche modo per eliminare dalla tua vita i fattori che sono fonte di tensioni o trova un altro modo più sano di gestire lo stress. Pratica la respirazione profonda e lo yoga, ascolta musica oppure dedica più tempo alle tue attività preferite; a tal proposito leggi: Tecniche mentali per sconfiggere l’ansia da prestazione sessuale
9) Consulta il medico riguardo all’assunzione dei farmaci che possono aiutarti a curare la disfunzione erettile
Viagra, Cialis e Levitra sono tutti farmaci che possono aiutarti a combattere questo problema e ti consentono di mantenere l’erezione per periodi di tempo più lunghi; a tal proposito leggi anche: Meglio Viagra, Cialis, o Levitra per trattare la disfunzione erettile? Un utile confronto tra i tre farmaci
10) Consulta il medico per capire se dei farmaci che assumi determinano disfunzioni sessuali
Alcuni farmaci possono ridurre libido e prestazione sessuale, a tal proposito leggi: Quali farmaci possono danneggiare l’erezione?
11) Evita la masturbazione compulsiva
La masturbazione compulsiva con video pornografici online, può determinare difficoltà nel mantenere erezione e disfunzione erettile; a tal proposito leggi:
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Come capire se soffro di masturbazione compulsiva?
12) Considera la possibilità di rivolgerti a uno psicoterapeuta per trattare la disfunzione erettile
Se il medico sospetta che i tuoi problemi di erezione siano di natura psicologica – oppure se sei tu ad avere un simile dubbio – valuta l’opportunità di avvalerti della consulenza di un professionista della salute mentale. Un bravo psicologo può aiutarti a superare i problemi di disfunzione erettile.
13) Prova diverse posizioni sessuali per migliorare la circolazione del sangue
Se stai sopra la tua partner o in piedi durante un rapporto sessuale, hai la possibilità di aumentare l’afflusso di sangue al pene e mantenere l’erezione.
14) Indossa il preservativo per ridurre la sensibilità
In alcuni casi, potresti avere difficoltà di questo genere se soffri di ipersensibilità durante i momenti di intimità con la tua partner.
15) Usa integratori alimentari
Alcuni integratori (come ginseng, guaranà, ginko biloba ed ossico nitrico), possono aiutarti a mantenere una erezione più potente e duratura. Qui di seguito trovate una lista di integratori acquistabili senza ricetta, potenzialmente in grado di migliorare la prestazione sessuale sia maschile che femminile a qualsiasi età e trarre maggiore soddisfazione dal rapporto. Ogni prodotto viene periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Estratto di radice di Maca peruviana: http://amzn.to/2AVOn7P
- Integratore completo per aumentare il testosterone: https://amzn.to/2GGi1BK
- Ossido Nitrico: http://amzn.to/2iXspKA
- Arginina: http://amzn.to/2yc70Pv
- Citrullina: http://amzn.to/2ybVQtR
- ZMA (Zinco/Magnesio/Vitamina B6): http://amzn.to/2BgYpRg
- Ginkgo Biloba: http://amzn.to/2j0EdvE
- Ginseng coreano: http://amzn.to/2iZiZP1
- Guaranà: http://amzn.to/2AXfXl9
- Zinco: http://amzn.to/2iupUvz
- Integratore completo di arginina, zinco e vitamine: https://amzn.to/2HppPoE
- Tribulus Terrestris: http://amzn.to/2nu4kt9
- Muira Puama: http://amzn.to/2jZ8cAM
- Fieno greco: http://amzn.to/2AVrdhJ
- Cordyceps Sinensis: http://amzn.to/2B6TTVK
- Carnitina: http://amzn.to/2islmFV
- Taurina: http://amzn.to/2AU6lrp
- Vitamine e sali minerali: http://amzn.to/2iXrBW4
- Acido folico: http://amzn.to/2ycaCRA
- Ossido Nitrico: http://amzn.to/2iXspKA
- Allicina: http://amzn.to/2ATNLzJ
- Saw Palmetto: http://amzn.to/2AxY7FT
- Calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Omega 3: http://amzn.to/2AdJXtx
16) Bevi alcolici con moderazione
Il consumo eccessivo e frequente di alcol può interferire con le normali funzioni corporee, tra cui la capacità di mantenere l’erezione. Consulta il tuo medico per determinare la quantità di alcol che dovresti limitare in base alle tue condizioni di salute. Preferibilmente evita completamente di assumere alcolici (birra, vino, superalcolici…).
17) Smetti di fumare
Il fumo può restringere i vasi sanguigni e compromettere la circolazione del sangue, causando problemi di erezione. Pertanto, smetti di fumare il prima possibile e segui un programma di disintossicazione dal fumo che ti aiuti a sbarazzarti definitivamente di questo vizio. Leggi anche: Fumo ed alcool causano disfunzione erettile (impotenza)?
18) Parla apertamente col tuo partner delle preoccupazioni relative ai tuoi problemi di erezione
È probabile che abbia idee o suggerimenti su come aiutarti quando fate sesso. Può essere utile se sospetti che le tue difficoltà dipendano dai vostri rapporti sessuali; a tal proposito leggi anche: Mancata erezione da ansia da prestazione: 24 modi per combatterla
19) Rivolgiti al medico
Se l’impossibilità di mantenere una erezione efficace per il tempo necessario ad un normale rapporto, prendi in considerazione anche il consultare un medico che saprà aiutarti nel capire innanzitutto se il problema è solo psicologico (in tal caso uno psicoterapeuta potrà fare al caso tuo) o se coinvolge anche la sfera organica. La disfunzione erettile può essere causata dal diabete di tipo 2, ipertensione, determinati farmaci, stress e anche dal sovrappeso. Per risolvere questo problema, il medico ti consiglierà il trattamento più corretto e adatto al tuo quadro clinico.
Aumentare la lunghezza del pene con ausili meccanici
Esistono due tipi di strumenti per l’allungamento del pene: le pompe a vuoto e gli estensori. Le pompe a vuoto per l’allungamento penieno sono costituite da un cilindro in cui infilare il pene e di un meccanismo di pompaggio che fa espandere il pene oltre le sue normali capacità. Le pompe a vuoto, pur non fornendo guadagni macroscopici delle dimensioni, in alcuni soggetti potrebbero aumentare circonferenza e lunghezza del pene. Esempi di pompe a vuoto tecnicamente ben costruite, sono:
- Hydromax X30 Bathmate: http://amzn.to/2nIaFlC
- Hydromax X40 Bathmate: http://amzn.to/2E7KWNN
Un prodotto più economico, ma comunque caratterizzato da buona costruzione, è questo: http://amzn.to/2HRt3Ah
Un estensore penieno è una struttura composta da due anelli (uno da fissare alla base del pene, l’altro appena sotto il glande) uniti da aste metalliche ai lati, che vengono regolate in modo da tenere in trazione il pene, “stirandolo”, per ottenere un suo allungamento non chirurgico. Esempi di estensori tecnicamente ben costruiti, sono:
- Andro Extender dispositivo medico di Classe 1 (93/42 / EC): http://amzn.to/2FVre4h
- Male Edge penis enlargement: http://amzn.to/2E7ovZ2
Leggi anche:
- Erezione maschile: durata media con e senza stimolazione
- Erezione maschile: quando avviene
- Erezione del pene: come provocarla
- Differenza tra pene circonciso e normale: vantaggi e svantaggi
- L’erezione deve essere rigida dall’inizio alla fine del rapporto sessuale?
- La qualità dell’erezione del pene determina il grado di piacere femminile?
- I farmaci per la disfunzione erettile determinano subito erezione?
- Disfunzione erettile (impotenza): cause, prevenzione e cure
- Esercizi per allungamento del pene (massaggio Jelqing): funzionano? Tecnica e rischi
- Ansia da prestazione sessuale: cos’è e come combatterla
- Ansia da prestazione sessuale: come sconfiggerla per sempre?
- Ansia da prestazione femminile: perché viene e come si supera?
- Micropene: quanto misura, complicazioni, c’è una cura?
- Come distinguere un vero orgasmo femminile da uno “finto”
- Come misurare correttamente la lunghezza del pene
- Qual è il record di distanza per uno schizzo di sperma?
- Qual è il record mondiale di masturbazione maschile?
- Fino a che eta l’uomo può avere erezioni?
- I farmaci per la disfunzione erettile sono pericolosi per il cuore?
- Il varicocele può avere conseguenze sulla attività sessuale?
- I farmaci contro l’impotenza comprati su internet sono sicuri?
- Come funziona l’erezione del pene?
- Ciclismo e bicicletta possono causare disfunzione erettile?
- Erezioni del mattino: che indicano? Devono essere sempre presenti?
- Erezioni notturne involontarie, frequenti e continue: cosa indicano?
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Le dimensioni del pene determinano il grado di piacere femminile?
- L’eiaculazione precoce è un sintomo di disfunzione erettile?
- Il pene può essere allungato o no?
- Erezione di clitoride [VIDEO] Attenzione: immagini sessualmente esplicite
- Erezione clitoride: come funziona [IMMAGINI]
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Eiaculazione precoce, sintomi e cure
- Eiaculazione precoce: gli uomini la curano con alcol e droghe. E sbagliano
- Quanto è lungo il clitoride più grande del mondo?
- Mappa mondiale della lunghezza del pene: gli italiani quale posizione occupano?
- Di quanto si allunga il pene durante l’erezione
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Perché il freddo e l’ansia riducono le dimensioni del pene?
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Orgasmi multipli maschili: come avere due eiaculazioni di seguito
- Vagina troppo larga per rapporti sessuali soddisfacenti: quali le soluzioni?
- Andrew Wardle: “Sono nato senza pene ma sono stato con oltre cento donne”
- Che cos’è e quanto dura il periodo refrattario dopo l’orgasmo?
- Iniezione di acido ialuronico sul pene: il rapporto sessuale dura quattro volte di più!
- Il peperoncino e gli altri cibi che irritano la tua prostata e ti causano eiaculazione precoce
- Quali sono le forme di pene più comuni?
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Si spalma lo sperma fresco di un suo amico sul viso [VIDEO]
- La ragazza vegana che beve sperma fresco ogni giorno
- L’uomo con il pene più grande del mondo:”Faccio sesso orale da solo e da morto donerò il mio pene a…”
- Cosa NON devi assolutamente fare prima di un rapporto sessuale
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti ed i loro consigli per avere un pene più bello
- La vagina è uguale in tutte le donne?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

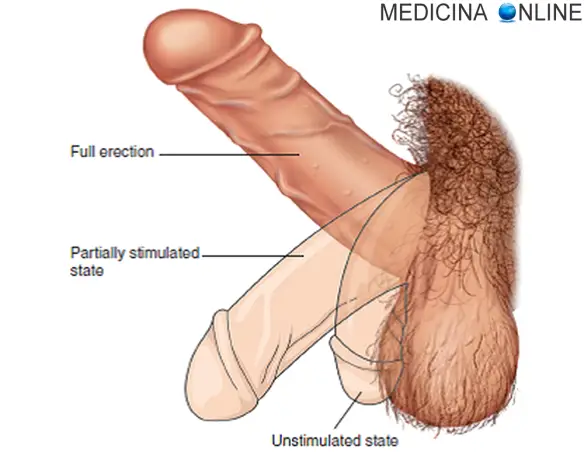
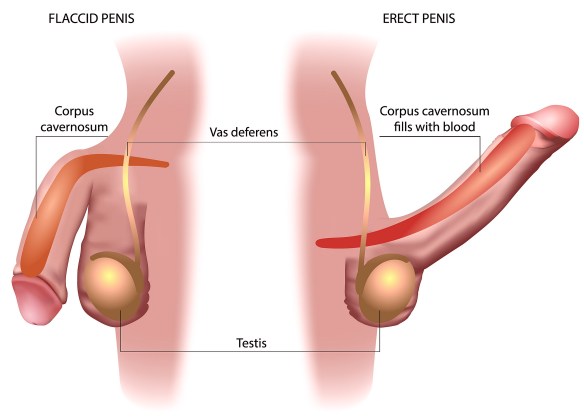 Il termine “erezione” si riferisce all’aumento di volume e all’indurimento di organi o tessuti erettili (pene, clitoride, capezzoli) dovuto ad una massiccia vasodilatazione; in questo articolo ci concentreremo sull’erezione peniena. Cominciamo col dire che l’erezione del pene è il secondo passaggio del ciclo di risposta sessuale maschile che comprende le seguenti fasi:
Il termine “erezione” si riferisce all’aumento di volume e all’indurimento di organi o tessuti erettili (pene, clitoride, capezzoli) dovuto ad una massiccia vasodilatazione; in questo articolo ci concentreremo sull’erezione peniena. Cominciamo col dire che l’erezione del pene è il secondo passaggio del ciclo di risposta sessuale maschile che comprende le seguenti fasi: L’erezione deve avere le stesse caratteristiche di rigidità dall’inizio alla fine del rapporto sessuale per un rapporto soddisfacente per entrambi i partner? Ovviamente non è così. Un rapporto sessuale è soddisfacente anche se il pene non è al massimo della sua erezione, anche perché è impossibile che essa si mantenga al 100% della rigidità massima per tutta la durata del rapporto, specie quando quest’ultimo si prolunga.
L’erezione deve avere le stesse caratteristiche di rigidità dall’inizio alla fine del rapporto sessuale per un rapporto soddisfacente per entrambi i partner? Ovviamente non è così. Un rapporto sessuale è soddisfacente anche se il pene non è al massimo della sua erezione, anche perché è impossibile che essa si mantenga al 100% della rigidità massima per tutta la durata del rapporto, specie quando quest’ultimo si prolunga.
 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, ti consiglio di leggere:  I muscoli perineali superficiali sono importanti per l’erezione degli organi femminili e maschili:
I muscoli perineali superficiali sono importanti per l’erezione degli organi femminili e maschili: 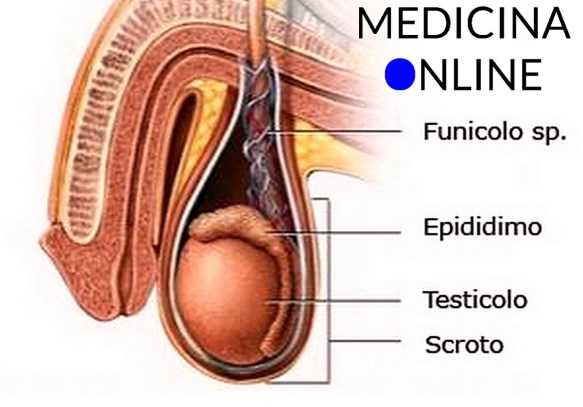 Il varicocele (in inglese “varicocele”) è una patologia varicosa che interessa le vene del testicolo ed è caratterizzata dalla dilatazione ed incontinenza delle vene testicolari (o spermatiche) che decorrono lungo il funicolo spermatico e che hanno il compito di drenare il sangue dal testicolo: ciò spesso provoca un gonfiore in corrispondenza del testicolo interessato. Quando queste vene sono dilatate si verifica un reflusso di sangue dall’alto verso il testicolo, che provoca un suo aumento di temperatura e una condizione ambientale sfavorevole per una normale spermatogenesi.
Il varicocele (in inglese “varicocele”) è una patologia varicosa che interessa le vene del testicolo ed è caratterizzata dalla dilatazione ed incontinenza delle vene testicolari (o spermatiche) che decorrono lungo il funicolo spermatico e che hanno il compito di drenare il sangue dal testicolo: ciò spesso provoca un gonfiore in corrispondenza del testicolo interessato. Quando queste vene sono dilatate si verifica un reflusso di sangue dall’alto verso il testicolo, che provoca un suo aumento di temperatura e una condizione ambientale sfavorevole per una normale spermatogenesi.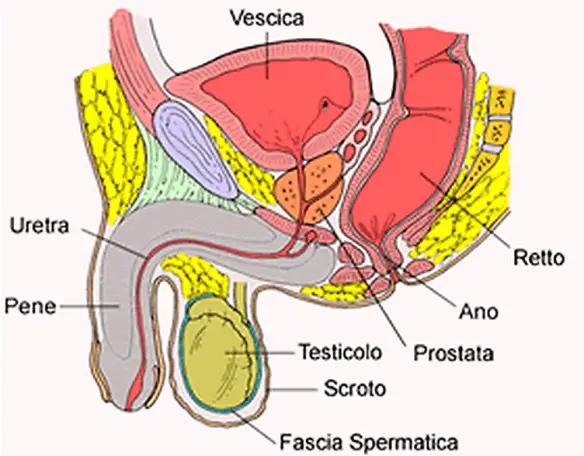 Per carcinoma della prostata si intende una categoria diagnostica che annovera le neoplasie maligne che si originano dalle cellule epiteliali della prostata, una ghiandola dell’apparato genitale maschile. Questa neoplasia può dare luogo a metastasi, con predilezione per le ossa e i linfonodi loco-regionali. Il tumore alla prostata può causare dolore, difficoltà alla minzione, disfunzione erettile e altri sintomi.
Per carcinoma della prostata si intende una categoria diagnostica che annovera le neoplasie maligne che si originano dalle cellule epiteliali della prostata, una ghiandola dell’apparato genitale maschile. Questa neoplasia può dare luogo a metastasi, con predilezione per le ossa e i linfonodi loco-regionali. Il tumore alla prostata può causare dolore, difficoltà alla minzione, disfunzione erettile e altri sintomi. Il monossido di azoto (anche chiamato “ossido nitrico” o “NO”; in inglese “nitric oxide”) è un gas incolore; nel corpo umano il monossido di azoto (NO) rappresenta un importante neurotrasmettitore con effetto vasodilatante. E’ quindi un potente vaso-dilatatore, utilizzato per la terapia dell’ipertensione polmonare, in particolare nei neonati affetti da insufficienza respiratoria ipossemica. E per questa caratteristica viene indicato come un fattore di rilascio endotelio-derivato, sigla inglese EDRF. Il NO viene sintetizzato a partire da ossigeno ed arginina grazie all’azione degli enzimi NO-sintasi ed attraverso una reazione multifasica e molto complessa.
Il monossido di azoto (anche chiamato “ossido nitrico” o “NO”; in inglese “nitric oxide”) è un gas incolore; nel corpo umano il monossido di azoto (NO) rappresenta un importante neurotrasmettitore con effetto vasodilatante. E’ quindi un potente vaso-dilatatore, utilizzato per la terapia dell’ipertensione polmonare, in particolare nei neonati affetti da insufficienza respiratoria ipossemica. E per questa caratteristica viene indicato come un fattore di rilascio endotelio-derivato, sigla inglese EDRF. Il NO viene sintetizzato a partire da ossigeno ed arginina grazie all’azione degli enzimi NO-sintasi ed attraverso una reazione multifasica e molto complessa.