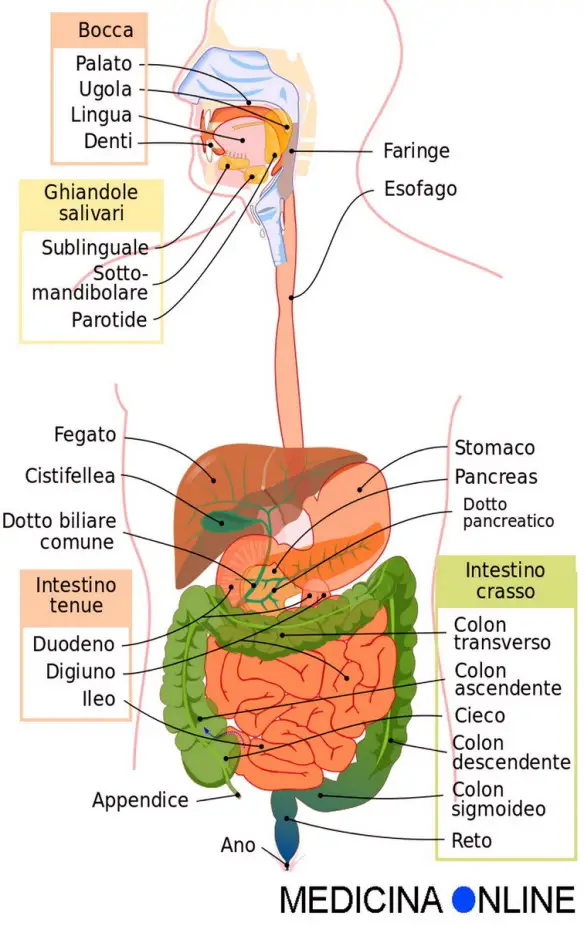
 La fegato è la ghiandola più voluminosa del corpo e pesa circa 1500 gr. E’ collocata a destra sotto la cupola del diaframma ed è coperta dalle ultime costole. Esso è fatto da una quantità enorme di lobuli risultanti da colonne cellulari disposte come tanti raggi. Tra un lobulo e l’altro è il connettivo interstiziale.
La fegato è la ghiandola più voluminosa del corpo e pesa circa 1500 gr. E’ collocata a destra sotto la cupola del diaframma ed è coperta dalle ultime costole. Esso è fatto da una quantità enorme di lobuli risultanti da colonne cellulari disposte come tanti raggi. Tra un lobulo e l’altro è il connettivo interstiziale.
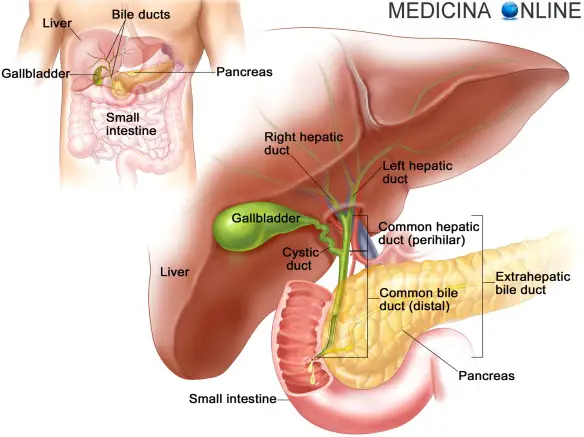
Visto in sezione, mostra una ricchissima rete di vasi sanguigni. Infatti riceve una grande quantità di sangue sia dall’arteria epatica (un ramo della aorta) che lo nutre, sia dalla vena porta che conduce sangue refluo dall’intestino, dallo stomaco e dalla milza. Dal fegato, il sangue torna alla circolazione generale attraverso la vena cava inferiore. In una struttura del fegato detta acino, costituita da cellule di forma poliedrica viene fabbricata la bile che si raccoglie nella cistifellea e viene versata nel duodeno. La cistifellea è quindi il serbatoio della bile che, prodotta dal fegato vi affluisce attraverso il dotto epatico e cistico, si concentra e ne defluisce tramite il dotto cistico e coledoco per versarsi quindi nel duodeno. La cistifellea, lunga circa 10 centimetri, ha un diametro massimo di 3,5 centimetri e una capacità di 30÷40 centimetri cubi. E’ dotata di una tunica muscolare che, per azione di stimoli nervosi e umorali, le consente di contrarsi e di spremere la bile quando gli alimenti, ridotti a chimo dallo stomaco, passano poi nel duodeno.
Leggi anche: Dove si trova il fegato ed a che serve?
Le funzioni della bile sono molteplici. Per la maggior parte sono svolte dai sali biliari sintetizzati dal fegato che favoriscono l’emulsione dei grassi nel succo duodenale e rendono solubili in acqua sostanze normalmente insolubili. La bile, inoltre, facilita l’azione di alcuni elementi digestivi, frena la moltiplicazione dei batteri nell’intestino, stimola la peristalsi intestinale e agisce sull’acidità del chimo rendendolo alcalino. Quando ricompare l’acidità del contenuto la neutralizza recando in sé una forte quantità di carbonato sodico. Nella bile sono presenti quantità notevoli di pigmenti biliari (la bilirubina, la biliverdina) che le conferiscono la sua intensa colorazione giallo-oro. Essi derivano dalla demolizione della molecola dell’emoglobina che avviene quasi totalmente nel fegato. L’emoglobina, infatti, giunge al fegato attraverso il sangue della milza che è l’organo principale dell’emocateresi, cioè della distruzione dei globuli rossi invecchiati. I pigmenti biliari e i sali biliari vengono riassorbiti nell’intestino per poi tornare al fegato dove sono nuovamente utilizzati (una delle caratteristiche del fegato è che la corrente biliare e quella sanguigna hanno direzione contraria). Di essi, una minima parte viene eliminata con l’urina sotto forma di urobilina. I sali biliari hanno una funzione precisa perché intervengono intimamente nell’emulsionamento (suddivisione in goccioline ognuna delle quali viene circondata da una membranella che ne impedisce la reciproca fusione), nella digestione e nell’assorbimento dei grassi. La secrezione della bile, importante per la digestione, è però solo una delle tante funzioni del fegato. Il fegato regola il glucosio nel sangue e lo immagazzina sotto forma di glicogeno; trasforma i grassi per renderli accettabili alle cellule; cattura gli aminoacidi con i quali fabbrica proteine semplici, urea e nucleoproteine.
Leggi anche: Cistifellea: cos’è, a cosa serve e dove si trova
Il fegato è il deposito di gran parte del ferro, il metallo che ha importanza essenziale per la fabbricazione dell’emoglobina nel midollo osseo; immagazzina vitamine tra cui la K con la quale produce la protrombina, una sostanza che svolge una funzione essenziale nella coagulazione del sangue. Inoltre regola il ricambio dell’acqua e rende innocue molte sostanze tossiche. E’ la principale fonte di calore per l’organismo a causa degli intensi processi ossidativi di cui è sede. Il fegato, insomma, si può considerare come il più complesso laboratorio chimico dell’organismo.
Il pancreas (parola che vuol dire: tutto carne) è una grossa ghiandola di colore grigio roseo e di forma irregolare, paragonabile a un martello appiattito, situata nella parte superiore della cavità addominale, sul davanti della colonna vertebrale lombare e dietro lo stomaco. Esso ha una struttura che ricorda da vicino quella delle ghiandole salivari, tanto da essere chiamato la ghiandola salivare dell’addome. Il pancreas è costituito da un’estremità destra rigonfia chiamata testa, dal corpo e da un’estremità sinistra assottigliata chiamata coda. Ha un aspetto lobulato e pesa 70÷100 grammi. Le cellule dei tubi terminali e delle dilatazioni degli stessi forniscono gli elementi della secrezione e costituiscono i così detti lobuli. Ai tubi terminali seguono i tubi collettori che confluiscono nei due condotti escretori. Tra i lobuli, qua e là, si notano isolati ammassi epiteliali che sono le isole di Langerhans.
Leggi anche: Dove si trova il pancreas ed a che serve?
Ha una forma a grappolo, e i suoi acini sono forniti di sottili canali dentro i quali versano il prodotto della loro attività che è appunto il succo pancreatico. Tali canalini confluiscono in condotti di calibro sempre maggiore fino ad arrivare alla formazione del dotto pancreatico principale che si estende dall’estremità sinistra all’estremità destra del pancreas, percorrendone l’asse. Questo condotto, insieme ad un altro detto “accessorio”, esce alfine dalla testa del pancreas, si avvicina al coledoco e con esso penetra nel duodeno sboccano nell’ampolla di Vater. La secrezione pancreatica è un atto riflesso che si determina per il contatto della mucosa duodenale con l’acido cloridrico gastrico, attraverso l’azione intermediaria della “secretina”, una sostanza di natura ormonale che eccita la secrezione del pancreas dopo aver attivato quella gastrica. Il succo pancreatico ha l’azione più energica di ogni altra nel processo digestivo e agisce su tutti i princìpi alimentari. Contiene tre importanti enzimi: la tripsina, la steapsina e l’amilopsina. La tripsina completa la trasformazione delle sostanze proteiche già iniziata nello stomaco dalla pepsina; la steapsina attacca con maggiore energia i grassi già preparati dall’azione della lipasi nello stomaco e della bile nel duodeno; l’amilopsina completa la scissione degli amidi cominciata dalla ptialina nella bocca.
Leggi anche: Bile: dove si trova, a che serve e da cosa è composta?
La tripsina è presente nel pancreas sotto forma di “prezimogeno”, inattivo, che viene attivato dalla “enterochinasi”, un fattore elaborato dalla mucosa duodenale. Se la tripsina fosse già attiva all’interno del pancreas, inizierebbe la sua azione digestiva a danno del pancreas medesimo, che andrebbe incontro ad auto digestione (autolisi). Tra gli enzimi che demoliscono i grassi alimentari nello stomaco, nel duodeno e nell’intestino, la steapsina ha l’azione più forte. E ciò avviene anche perché nel duodeno l’acidità del chimo è neutralizzata a opera di sostanze alcaline (bile e succo pancreatico). Infatti solo in ambiente alcalino può avvenire la scissione dei grassi in acidi grassi e glicerina. Nella costituzione del pancreas entrano però altri elementi ghiandolari che, sforniti di dotti escretori versano il loro prodotto direttamente nel sangue. Sono piccoli ammassi di cellule disseminati nella compagine del tessuto ghiandolare acinoso. Si chiamano isole di Langerhans e nel loro complesso formano una ghiandola a secrezione interna la quale produce un ormone detto insulina, che regola il ricambio degli zuccheri, favorendo l’accumulo di glicogeno nel fegato e nei muscoli e la combustione del glucosio a livello delle cellule.
Il pancreas è dunque una ghiandola con doppia funzione: una secrezione esterna, il succo pancreatico, prodotta dagli acini e versata nel duodeno; una secrezione interna, l’insulina, prodotta dalle così dette isole di Langerhans e versata nel sangue. Appare chiaro che nella funzione digestiva l’aspetto chimico prevale su quello meccanico della masticazione e della peristalsi. Infatti la digestione è più che altro una sequenza di reazioni chimiche di progressiva semplificazione delle sostanze alimentari per renderle accettabili alle cellule. E i grandi protagonisti di tale semplificazione sono gli enzimi, ognuno dei quali ha un’azione specifica su una determinata sostanza.
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:

 Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:  La fegato è la ghiandola più voluminosa del corpo e pesa circa 1500 gr. E’ collocata a destra sotto la cupola del diaframma ed è coperta dalle ultime costole. Esso è fatto da una quantità enorme di lobuli risultanti da colonne cellulari disposte come tanti raggi. Tra un lobulo e l’altro è il connettivo interstiziale.
La fegato è la ghiandola più voluminosa del corpo e pesa circa 1500 gr. E’ collocata a destra sotto la cupola del diaframma ed è coperta dalle ultime costole. Esso è fatto da una quantità enorme di lobuli risultanti da colonne cellulari disposte come tanti raggi. Tra un lobulo e l’altro è il connettivo interstiziale.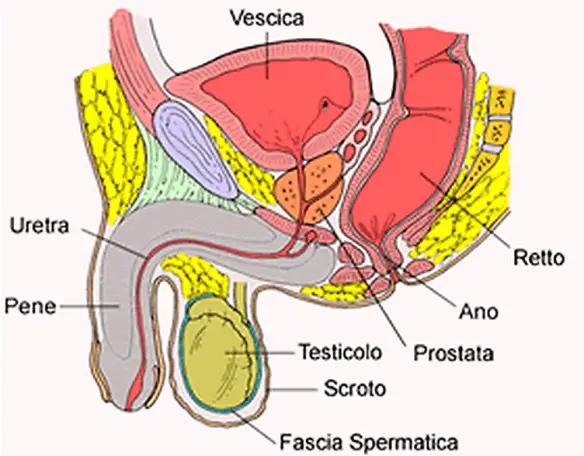 La prostata (in inglese “prostate“) o ghiandola prostatica è una ghiandola che fa parte esclusivamente dell’apparato genitale maschile. Posta al di sotto della vescica ed alla base del pene, la sua funzione principale è quella di produrre ed emettere il liquido prostatico, uno dei costituenti dello sperma, che contiene gli elementi necessari a nutrire e veicolare gli spermatozoi. La prostata differisce considerevolmente tra le varie specie di mammiferi, per le caratteristiche anatomiche, chimiche e fisiologiche. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano.
La prostata (in inglese “prostate“) o ghiandola prostatica è una ghiandola che fa parte esclusivamente dell’apparato genitale maschile. Posta al di sotto della vescica ed alla base del pene, la sua funzione principale è quella di produrre ed emettere il liquido prostatico, uno dei costituenti dello sperma, che contiene gli elementi necessari a nutrire e veicolare gli spermatozoi. La prostata differisce considerevolmente tra le varie specie di mammiferi, per le caratteristiche anatomiche, chimiche e fisiologiche. La prostata dell’uomo può essere palpata mediante esame rettale, essendo collocata circa 5 cm anteriormente al retto e all’ano.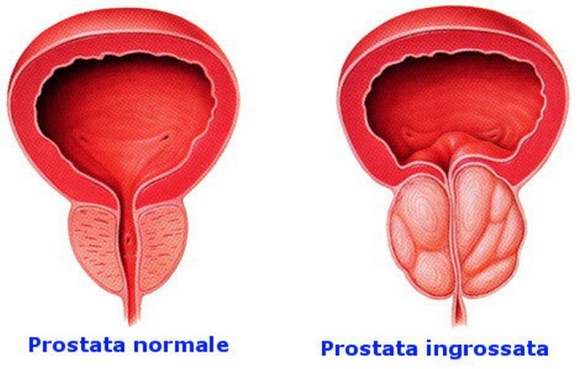 Con il termine “prostatite” (in inglese “prostatitis“) si intende l’infiammazione della prostata, ghiandola maschile che si trova sotto la vescica e annovera tra le sue funzioni la produzione di liquido seminale. Si stima che la prostatite colpisca fino al 14% della popolazione maschile, indipendentemente da età ed etnia.
Con il termine “prostatite” (in inglese “prostatitis“) si intende l’infiammazione della prostata, ghiandola maschile che si trova sotto la vescica e annovera tra le sue funzioni la produzione di liquido seminale. Si stima che la prostatite colpisca fino al 14% della popolazione maschile, indipendentemente da età ed etnia. Per meglio comprendere l’argomento trattato, leggi anche:
Per meglio comprendere l’argomento trattato, leggi anche: 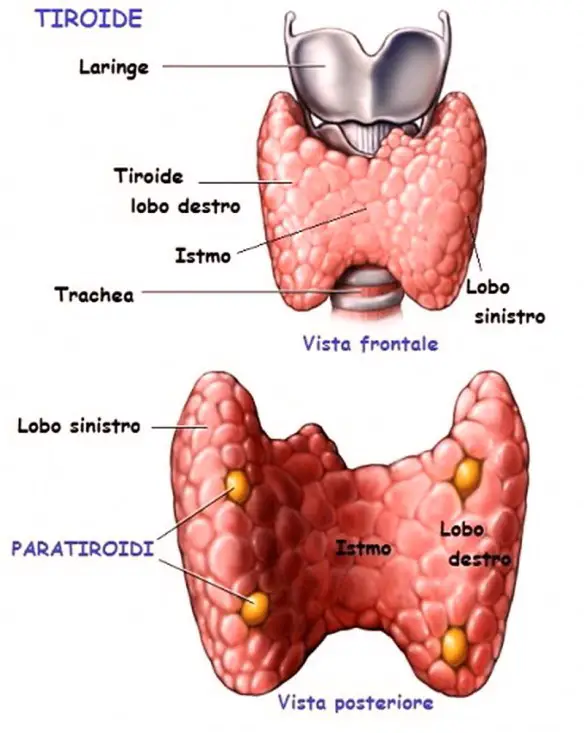 Le ghiandole paratiroidi (in inglese “parathyroid glands“) sono un gruppo di ghiandole endocrine poste nel collo in prossimità della tiroide, immerse nel parenchima di quest’ultima. Ve ne sono solitamente quattro per individuo, due superiori (o interne), situate dietro alla tiroide, e due inferiori (o esterne), tuttavia in alcuni soggetti si possono trovare anche altre ghiandole paratiroidee (paratiròidi ectopiche) in altre regioni del collo, o nel mediastino. Il nome “paratiroidi” deriva dal fatto che tale ghiandole sono situate presso la tiroide (il prefisso “para” significa infatti “presso” in greco).
Le ghiandole paratiroidi (in inglese “parathyroid glands“) sono un gruppo di ghiandole endocrine poste nel collo in prossimità della tiroide, immerse nel parenchima di quest’ultima. Ve ne sono solitamente quattro per individuo, due superiori (o interne), situate dietro alla tiroide, e due inferiori (o esterne), tuttavia in alcuni soggetti si possono trovare anche altre ghiandole paratiroidee (paratiròidi ectopiche) in altre regioni del collo, o nel mediastino. Il nome “paratiroidi” deriva dal fatto che tale ghiandole sono situate presso la tiroide (il prefisso “para” significa infatti “presso” in greco).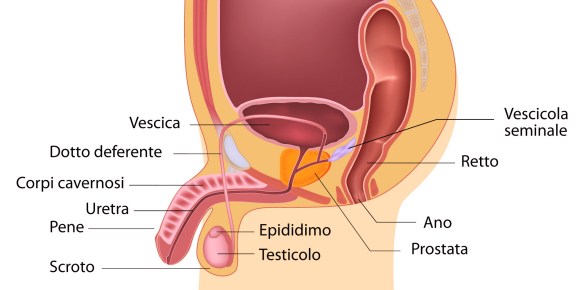 Le ghiandole bulbouretrali (o ghiandole di Cowper) sono piccole ghiandole esocrine, da 3 a 5 mm di diametro, situate alla radice del pene all’altezza dell’uretra membranosa.
Le ghiandole bulbouretrali (o ghiandole di Cowper) sono piccole ghiandole esocrine, da 3 a 5 mm di diametro, situate alla radice del pene all’altezza dell’uretra membranosa.