 Per diabete gestazionale si intende un aumento dei livelli di glucosio che si manifesta o viene rilevato per la prima volta nel periodo della gravidanza.
Per diabete gestazionale si intende un aumento dei livelli di glucosio che si manifesta o viene rilevato per la prima volta nel periodo della gravidanza.
Questa condizione si verifica nel 8% nelle donne incinte. Generalmente, il diabete gestazionale tende a scomparire al termine della gravidanza, tuttavia, le donne che ne hanno sofferto presentano un rischio più elevato di sviluppare diabete di tipo 2 in età avanzata. Esistono dei fattori di rischio come l’obesità e la familiarità con un paziente diabetico che possono accrescere sensibilmente la probabilità di andare incontro a questa forma di diabete.
Sintomi del diabete gestazionale
Il diabete gestazionale si manifesta con sintomi poco evidenti e passa spesso inosservato alle donne. Tuttavia attraverso un’attenta analisi delle condizioni della gestante è possibile intuirne la presenza.
I sintomi da controllare sono: l’aumento ingiustificato della sete, il frequente bisogno di urinare, la perdita di peso corporeo, i disturbi della vista e le infezioni frequenti, come cistiti e candidosi.
Leggi anche:
- Anestesia epidurale e parto: vantaggi, procedura e rischi
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
Terapia del diabete gestazionale
La cura del diabete durante la gravidanza avviene fondamentalmente attraverso una dieta finalizzata a garantire il giusto apporto calorico necessario alla crescita del feto, a preparare l’organismo materno al parto e all’allattamento, oltre che ad evitare episodi di ipoglicemia o iperglicemia per l’organismo della madre. Non può comunque prescindere dalla pratica dell’attività fisica.
La terapia con insulina si rende necessaria solo quando, nonostante il rispetto dell’alimentazione prescritta dal diabetologo o dal dietologo, i valori della glicemia risultano superiori ai valori ritenuti normali per la gravidanza.
Nel caso del diabete gestazionale, l’autocontrollo della glicemia è fondamentale per tenere sotto controllo l’evolversi della malattie e valutare l’efficacia della terapia.
Leggi anche:
- Diabete: che mangiare a colazione per controllare la glicemia
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Shirataki, la pasta senza carboidrati e senza glutine che non fa ingrassare e può essere consumata anche da celiaci e diabetici
Rischi per la madre e per il feto nel diabete gestazionale
Pur essendo una condizione transitoria, se non viene diagnosticato ed adeguatamente curato, può portare a delle conseguenze, sia per la madre che per il feto. In presenza di diabete gestazionale non esiste alcun rischio per la vita del bambino, ma è comunque importante controllare al meglio i valori glicemici per evitare complicanze.
Tra queste, la più conosciuta e diffusa è chiamata macrosomia, ovvero un eccessivo sviluppo del feto rispetto alla sua età gestazionale, con peso alla nascita superiore ai 4-4,5 kg.
Il motivo di questo eccesso ponderale va ricercato nella grande disponibilità di glucosio (zucchero) legata all’iperglicemia materna. Per le notevoli dimensioni, il feto può incontrare importanti difficoltà durante il passaggio nel canale del parto, richiedendo in molti casi il ricorso al parto cesareo (anche se in tal senso, il diabete gestazionale non rappresenta un indicazione assoluta). In caso di parto naturale, quindi, per la madre aumentano i rischi di lacerazione vaginale (fino all’interessamento dello sfintere anale) ed emorragie post-partum, mentre il nascituro corre un maggior rischio di frattura e distocia di spalla. Al momento del parto, inoltre, il nascituro può subire una crisi ipoglicemica, dal momento che – essendo abituato a vivere in un ambiente iperglicemico – può risentire della brusca diminuzione degli zuccheri al momento del distacco del cordone ombelicale.
Altre complicanze del diabete gestazionale
Altre possibili complicanze alla nascita sono rappresentate dall’iperbilirubinemia, dall’ipocalcemia e dalla sindrome da distress respiratorio.
Un cattivo controllo metaboilico del diabete gestazionale può dare origine a complicazioni ipertensive e facilitare l’insorgenza di diabete materno nel post-partum. Le donne affette da GDM costituiscono infatti una popolazione ad elevato rischio per lo sviluppo del diabete mellito tipo 2 negli anni successivi: per entrambe queste due forme di diabete sono infatti simili i più importanti fattori di rischio, quali obesità, distribuzione viscerale del tessuto adiposo e familiarità per diabete.
La macrosomia, al pari della condizione opposta, sembra aumentare il rischio di obesità e sue complicanze tardive (diabete di tipo II, aterosclerosi, ipertensione) nell’infanzia e nelle successive fasce di età .
Come anticipato nella parte introduttiva, il diabete gestazionale non comporta normalmente abortività o malformazioni, comunque possibili nel caso in cui l’iperglicemia cronica sia già presente al momento del concepimento ma ancora all’oscuro della gestante e dello staff medico. Tutto ciò contribuisce a sottolineare l’importanza di una visita pre-concepimento nel momento in cui la gravidanza è ancora ricercata. Sia chiaro che anche una donna diabetica può portare a termine una gravidanza con serenità e senza alcuna complicanza, ma è fondamentale che il concepimento sia preceduto da un preventivo consulto medico e da un controllo ottimale del diabete prima, durante e dopo la gravidanza. Il concepimento e le primissime settimane di gestazione, in particolare, devono avvenire in una situazione di perfetto controllo glicemico.
Leggi anche:
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Stevia: tutta la dolcezza che vuoi a “calorie zero” e senza alterare la glicemia
- Quante calorie ha il pane? Bianco o integrale: per dimagrire quale scegliere?
- Polifenoli, erbe medicinali e staminali: funzionano realmente contro il diabete?
- Con la dieta mediterranea ti difendi dal diabete
- Zucchero o aspartame: quali sono le differenze?
- Il diabetico può mangiare la marmellata o il miele?
- Diabete e dolci di Natale: il diabetico può mangiare il pandoro?
- Pandoro e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il panettone?
- Panettone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Natale: il diabetico può mangiare il torrone?
- Torrone e dieta: calorie, carboidrati e valori nutrizionali
- Diabete e dolci di Pasqua: il diabetico può mangiare la colomba?
- Colomba e dieta: calorie, carboidrati e valori nutrizionali
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Il diabetico può mangiare il riso?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Indice glicemico: perché è importante per il paziente diabetico
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e dolci
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra indice glicemico e insulinico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
- Prendere il sole al seno fa male? Come abbronzarlo in sicurezza
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Gravidanza: come indossare la cintura di sicurezza in auto?
- Gravidanza: è possibile viaggiare e prendere l’aereo o fa male al bimbo?
- Come cambia il seno in gravidanza e come proteggerlo?
- Gravidanza e bambino podalico: manipolazione ed esercizi
- Se hai il diabete puoi andare in pensione anticipata
- “Può causare cancro”: procura di Torino avvia inchiesta su farmaco anti-diabete
- Diabete e gengive infiammate: i diabetici rischiano di perdere il sorriso
- Farmaco per diabete ritirato dalle farmacie: ecco i lotti interessati
- Inverti il primo piatto con il secondo: il segreto della dieta anti-diabete
- Contenitori in plastica per il cibo e rischio diabete: studio su mamme e bimbi
- Ecco perché il kiwi è un’ottima scelta per chi soffre di diabete
- I 5 sintomi poco conosciuti del diabete
- Calore sul duodeno: una possibile cura per sconfiggere il diabete
- Diabete: impiantato in Italia nuovo sensore che monitora glicemia
- Pancreas artificiale: monitora e fornisce insulina per il paziente diabetico
- Diabete a Natale: le 10 regole da seguire per tenere sotto controllo la glicemia
- Nuova insulina rapida ‘”2×1″, iniezione più soft e più facile da trasportare
- Il cioccolato fondente protegge il cuore e previene il diabete
- Diabete: 5 regole per gestire la glicemia durante le vacanze estive
- 422 milioni di adulti con diabete nel mondo: quadruplicati dal 1980
- Punture sul dito addio, per i bimbi diabetici arriva la tecnica ‘flash’
- Chili di troppo per 27 milioni di italiani, 100 mila nuovi obesi l’anno
- Attenti agli energy drink: “Potrebbero portare al diabete”
- Troppo macho per la dieta, sempre più uomini muoiono di diabete
- I bambini italiani sono i più grassi d’Europa
- Attenti al pisolino: oltre i 40 minuti aumenta rischio diabete
- In Italia 4 milioni di diabetici, cura precoce abbatte le complicanze
- Farmaci al posto di corsa e palestra, arriva lo sport in pillole contro il diabete
- Diabete: un nuovo cerotto analizza sudore e misura glicemia
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

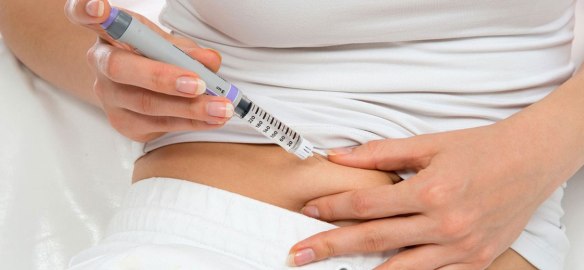 Un’iniezione più ‘soft’ e una penna con il doppio delle unità di insulina disponibili per ridurre il numero di device da gestire, semplificando così la vita dei pazienti adulti con diabete mellito. Per coloro che richiedono dosi giornaliere totali di insulina rapida superiori alle 20 unità, arriva infatti la nuova insulina lispro U200, da poco disponibile nel nostro Paese in formula ‘2×1’, cioè con una concentrazione doppia rispetto alle altre insuline rapide standard.
Un’iniezione più ‘soft’ e una penna con il doppio delle unità di insulina disponibili per ridurre il numero di device da gestire, semplificando così la vita dei pazienti adulti con diabete mellito. Per coloro che richiedono dosi giornaliere totali di insulina rapida superiori alle 20 unità, arriva infatti la nuova insulina lispro U200, da poco disponibile nel nostro Paese in formula ‘2×1’, cioè con una concentrazione doppia rispetto alle altre insuline rapide standard.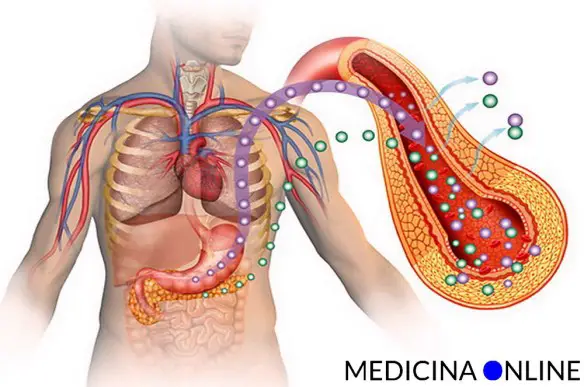 Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze.
Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze. Se ti trovi qui è probabilmente perché stai per fare la tua prima iniezione e vuoi cercare di capire qualcosa di più sullo strumento che ti accingi ad usare: in effetti sarà molto più semplice eseguire una iniezione se comprendi il meccanismo che sta alla base di ciò che stai facendo.
Se ti trovi qui è probabilmente perché stai per fare la tua prima iniezione e vuoi cercare di capire qualcosa di più sullo strumento che ti accingi ad usare: in effetti sarà molto più semplice eseguire una iniezione se comprendi il meccanismo che sta alla base di ciò che stai facendo.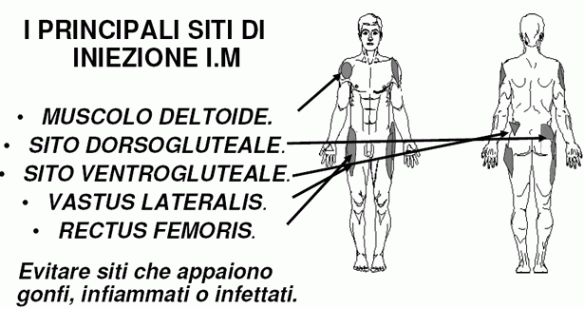 Il corpo umano ha diversi punti in cui si può somministrare un medicinale per via intramuscolare.
Il corpo umano ha diversi punti in cui si può somministrare un medicinale per via intramuscolare.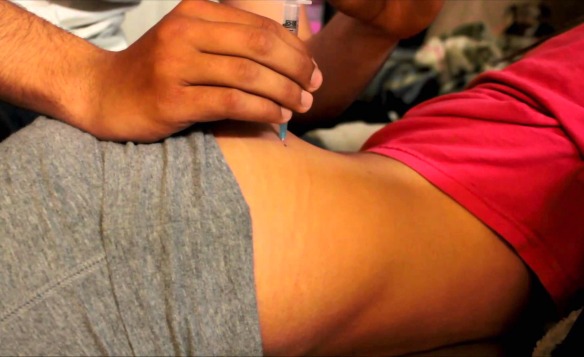 Prima di iniziare la guida vera e propria, soprattutto se è la primissima volta che esegui una iniezione, ti consiglio di imparare a conoscere due nozioni fondamentali: come è fatta una siringa e dove eseguire l’iniezione. A tale proposito ti consiglio di leggere prima:
Prima di iniziare la guida vera e propria, soprattutto se è la primissima volta che esegui una iniezione, ti consiglio di imparare a conoscere due nozioni fondamentali: come è fatta una siringa e dove eseguire l’iniezione. A tale proposito ti consiglio di leggere prima: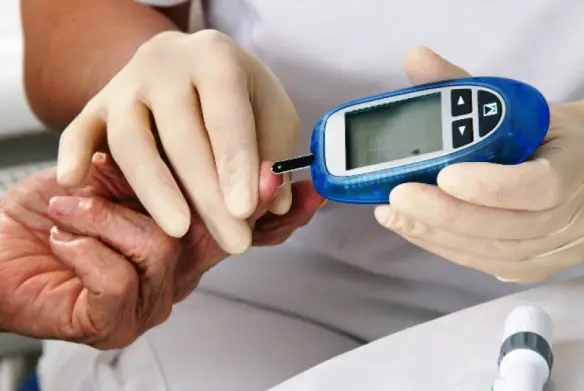 Un sensore per dire addio alla fastidiosa routine delle punturine sul dito. Da oggi i giovani diabetici europei avranno a disposizione un nuovo sistema di monitoraggio del glucosio – ‘FreeStyle Libre’, per il quale la casa farmaceutica Abbott ha annunciato di aver ottenuto il marchio CE – ora indicato anche per i bambini e i ragazzi dai 4 ai 17 anni con diabete. Chi convive con il diabete deve monitorare quotidianamente il suo stato di salute, pungendosi le dita per controllare il livello di glucosio e poter raggiungere un buon controllo della glicemia. Con il nuovo sistema, disponibile in diversi Paesi europei, la lettura del livello di glucosio viene effettuata grazie al sensore che si applica sulla parte posteriore del braccio ed elimina la necessità delle periodiche punture sul dito. Il sensore è progettato per rimanere applicato al corpo fino a 14 giorni e in un recente studio di accuratezza in bambini e ragazzi dai 4 ai 17 anni, ha dimostrato di essere preciso, stabile e affidabile nel corso dei 14 giorni di utilizzo.
Un sensore per dire addio alla fastidiosa routine delle punturine sul dito. Da oggi i giovani diabetici europei avranno a disposizione un nuovo sistema di monitoraggio del glucosio – ‘FreeStyle Libre’, per il quale la casa farmaceutica Abbott ha annunciato di aver ottenuto il marchio CE – ora indicato anche per i bambini e i ragazzi dai 4 ai 17 anni con diabete. Chi convive con il diabete deve monitorare quotidianamente il suo stato di salute, pungendosi le dita per controllare il livello di glucosio e poter raggiungere un buon controllo della glicemia. Con il nuovo sistema, disponibile in diversi Paesi europei, la lettura del livello di glucosio viene effettuata grazie al sensore che si applica sulla parte posteriore del braccio ed elimina la necessità delle periodiche punture sul dito. Il sensore è progettato per rimanere applicato al corpo fino a 14 giorni e in un recente studio di accuratezza in bambini e ragazzi dai 4 ai 17 anni, ha dimostrato di essere preciso, stabile e affidabile nel corso dei 14 giorni di utilizzo. Oggi vi parlo di una delle più efficaci armi che ho a disposizione per attaccare e distruggere cellulite e adiposità localizzate dei pazienti: la Lipodissolve. Già il nome è confortante non è vero? Ma per prima cosa bisogna spiegare cos’è la fosfatidilcolina, in modo che poi possiate capire bene in cosa consiste questa straordinaria tecnica di bellezza. La fosfatidilcolina (costituita da un gruppo fosfato, da 2 acidi grassi e dalla colina, precursore dell’acetilcolina) è un fosfolipide conosciuto e studiato da moltissimo tempo, in quanto abbondantemente rappresentato in natura ed introdotto quotidianamente attraverso i vari alimenti (ne sono particolarmente ricchi la
Oggi vi parlo di una delle più efficaci armi che ho a disposizione per attaccare e distruggere cellulite e adiposità localizzate dei pazienti: la Lipodissolve. Già il nome è confortante non è vero? Ma per prima cosa bisogna spiegare cos’è la fosfatidilcolina, in modo che poi possiate capire bene in cosa consiste questa straordinaria tecnica di bellezza. La fosfatidilcolina (costituita da un gruppo fosfato, da 2 acidi grassi e dalla colina, precursore dell’acetilcolina) è un fosfolipide conosciuto e studiato da moltissimo tempo, in quanto abbondantemente rappresentato in natura ed introdotto quotidianamente attraverso i vari alimenti (ne sono particolarmente ricchi la