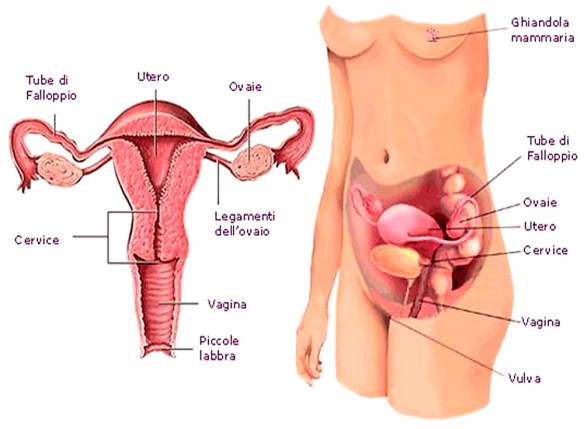
La vagina (dal latino, letteralmente “fodero” o “guaina”) è una delle parti interne dell’apparato genitale femminile ed è costituita da un canale fibromuscolare molto elastico che serve da supporto al collo dell’utero e all’uretra. Si tratta dell’organo femminile interessato nel rapporto sessuale e, come canale ultimo, nel parto. La vagina unisce l’utero con la vulva (i genitali esterni). La vagina ha una lunghezza di 8-10 centimetri e un orientamento leggermente obliquo, che dall’alto si dirige in basso e in avanti. Superiormente si inserisce nel collo dell’utero, mentre inferiormente attraversa il pavimento pelvico e si apre nel vestibolo della vulva. Anteriormente, la vagina è in rapporto con la base della vescica nel suo terzo superiore e con l’uretra nella sua parte inferiore. Posteriormente, la vagina è in rapporto con la cavità peritoneale (cavo del Douglas) nel suo terzo superiore, con il retto nella sua porzione intermedia e con il perineo nel terzo inferiore.
Funzioni della vagina
Il canale vaginale è molto distensibile; in condizioni normali è infatti collassato (appiattito in senso antero-posteriore), mentre si dilata:
- durante i rapporti sessuali, per accogliere il pene e ricevere lo sperma (organo copulatorio);
- durante il parto, per consentire il passaggio del feto e degli annessi fetali.
Altra funzione della vagina è quella di permettere il passaggio dei fluidi mestruali.
Leggi anche: Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
Anatomia
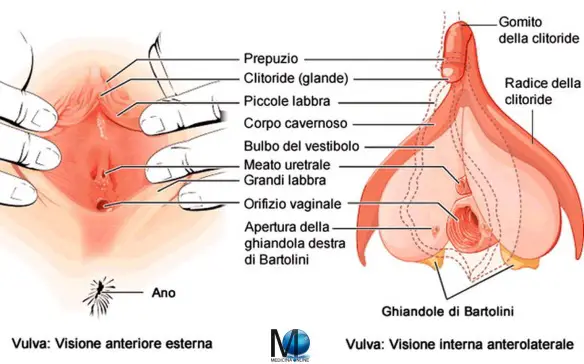
La vagina è un canale che si estende dalla cervice uterina (porzione anatomica più profonda) alla vulva (porzione anatomica superficiale), la quale ha una lunghezza da 6 a 8 cm nella parte anteriore e di 8–9 cm nella parte posteriore, dilatandosi/espandendosi in lunghezza e larghezza durante l’eccitazione sessuale. Quando la donna mantiene la stazione eretta, il condotto vaginale traccia (rispetto alla regione pelvica) una curva geometrica di orientamento superiore-posteriore che forma un angolo leggermente minore di 45 gradi con l’utero. L’apertura vaginale si trova verso l’estremità caudale della vulva, dietro l’apertura dell’uretra. Il quarto superiore della vagina è separato dal retto per mezzo del cavo rettouterino. Sopra la vagina è situato il monte di Venere. La vagina è di colore rosa vivo tendente al rosso, particolare comune alle membrane mucose interne (in condizione fisiologica) della maggior parte dei mammiferi. I solchi prodotti dalla ripiegatura della parete nel terzo esterno della vagina sono detti pieghe vaginali. Si tratta di rughe costituite da tessuto epiteliale che hanno lo scopo di offrire alla vagina un’estesa area superficiale che ne favorisce l’estensione e l’allungamento. La dilatazione è agevolata, oltre che da dette pieghe che ne aumentano l’espandibilità, pure dalla particolare lubrificazione, che avviene tramite le ghiandole di Bartolino. La membrana della parete vaginale mantiene una determinata umidità, anche se non contiene alcuna ghiandola. Prima e durante l’ovulazione, vengono prodotte diverse varianti di muco della cervice, che fornisce un ambiente favorevole alcalino nel canale vaginale per massimizzare le possibilità di sopravvivenza per gli spermatozoi. La vagina, nella donna vergine, è (di norma, ma non immancabilmente) coperta in parte dall’imene: una membrana di tessuto connettivo che può essere infranta oltre che da un rapporto sessuale, anche da alcuni tipi di esercizi, come le passeggiate a cavallo o la ginnastica, ed altresì da un esame pelvico incauto. Per converso, non necessariamente il coito determina una lacerazione dell’imene: ne consegue che la deflorazione non è un criterio affidabile per la determinazione del primo rapporto completo (specie nell’ipotesi di cosiddetto imene compiacente).
Imene
Nelle donne vergini l’orifizio vaginale è circondato in maniera più o meno importante dall’imene; si tratta di una membrana di tessuto connettivo simile ad un anello, che varia sensibilmente da una donna all’altra per dimensioni e spessore (in alcune donne arriva ad esempio a chiudere completamente l’apertura vaginale, vedi imene imperforato). La rottura dell’imene (detta deflorazione) avviene generalmente durante il primo rapporto sessuale, ma può prodursi anche facendo sport (come l’equitazione) o a seguito di traumi locali, anche durante la masturbazione.
Leggi anche: Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
Lubrificazione e rapporti sessuali
La mucosa vaginale è rivestita da un epitelio pavimentoso stratificato non cheratinizzato; tale epitelio è tipico delle regioni che devono sopportare un importante stress meccanico e che per questo sono soggette a un rapido turnover degli elementi cellulari di superficie. Oltre che nella vagina, ad esempio, ritroviamo questo epitelio nella mucosa del cavo orale e dell’esofago. Nella mucosa vaginale non sono presenti ghiandole; di conseguenza, la lubrificazione del canale vaginale è affidata al fluido che trasuda dai plessi venosi della parete vaginale; durante i rapporti sessuali, la lubrificazione è maggiore poiché i vasi venosi si dilatano in risposta all’eccitazione sessuale. A ciò si aggiunge anche l’attività lubrificante del muco cervicale, mentre per quanto riguarda la lubrificazione della vulva intervengono soprattutto le ghiandole di Bartolini. Il fluido vaginale rappresenta anche un importante difesa dai patogeni e un sostegno per l’attività degli spermatozoi.
Leggi anche: La vagina è uguale in tutte le donne?
Rughe vaginali
La mucosa della vagina presenta pieghe trasversali, disposte in serie e chiamate rughe o pieghe vaginali, più numerose e sviluppate inferiormente. La loro presenza è importante per garantire all’organo la già ricordata estensibilità, che gli permette ad esempio di adattarsi alla misura del pene durante un rapporto sessuale. In seguito alla semplice eccitazione sessuale, anche senza penetrazione, la vagina si allunga rapidamente di circa 8cm e si espande anche in larghezza. Come l’utero, anche la mucosa vaginale subisce caratteristiche e cicliche modificazioni in risposta ai livelli di estrogeni e progesterone.
Il pH vaginale
In condizioni normali, la vagina è popolata da diversi microrganismi, che tra loro si trovano in una condizione di equilibrio. I batteri più importanti nell’ecosistema vaginale sono i lattobacilli. Come avviene in altri distretti, sia i lattobacilli che l’organismo traggono vantaggi da questa reciproca convivenza. La flora lattobacillare si nutre infatti del glicogeno presente nelle trasudazioni vaginali e ricambia il favore sintetizzando acido lattico. Ed è proprio grazie all’acido lattico che l’ambiente vaginale viene mantenuto leggermente acido, ad un pH di circa 3,8-4,5. Tale acidità è particolarmente preziosa e importante per l’organismo, poiché ostacola la crescita di altri patogeni responsabili di infezioni vaginali.
Leggi anche: Quanto è profonda una vagina?
Patologie della vagina
Le principali malattie e i più comuni disturbi che interessano la vagina sono:
- vaginite: infiammazione delle pareti vaginali, spesso legata a processi infettivi dell’utero a trasmissione sessuale o per contaminazione fecale;
- vaginosi batterica: infiammazione della vagina ad eziologia polimicrobica; significa che a determinarne l’infiammazione concorre una generale alterazione della normale flora microbica;
- vaginismo: spasmo involontario dei muscoli vaginali e perivaginali nel momento della penetrazione del pene o del tentativo – reale o immaginario – di penetrazione. Il vaginismo rende dolorosi, se non addirittura impossibili, i rapporti sessuali;
prolasso vaginale: spostamento verso il basso delle pareti vaginali per cedimento delle strutture di sostegno e sospensione della vagina.
Leggi anche:
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Non riesco a rimanere incinta: colpa dell’utero
- Differenza tra infertilità e impotenza
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
- Carcinoma dell’ovaio: quali sono i sintomi da non sottovalutare?
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Come e quando fare il test di gravidanza
- Che possibilità ho di rimanere incinta?
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Ovaio: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Ho dimenticato di prendere la pillola contraccettiva, cosa faccio? Rischio di rimanere incinta?
- Come si fa a capire se una ragazza è vergine o no?
- Come si fa a capire se un ragazzo è vergine o no? E come si comporta?
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Rimanere incinta: i 30 migliori consigli alla coppia per aumentare le possibilità di gravidanza
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Capire se sono incinta: i primi sintomi di gravidanza
- Perché ho un ritardo del ciclo? Quanti giorni devono passare prima di preoccuparmi? Come mi devo comportare?
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Restare incinta vergine senza penetrazione è possibile?
- Problemi di infertilità? E’ utile effettuare il Post-coital test
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- A che velocità viaggiano sperma e spermatozoi? Quanto è lungo il loro viaggio?
- Per quanto vivono gli spermatozoi dopo un’eiaculazione in vagina e nell’ambiente?
- Come fa uno spermatozoo a fecondare un ovulo femminile?
- Com’è fatto uno spermatozoo e quanto è piccolo rispetto al gamete femminile?
- Astenospermia: spermiogramma, spermatozoi deboli e fattori che influenzano la loro motilità
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Masturbazione maschile: 10 cose che le donne non sanno
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Tecniche di masturbazione femminile: 5 errori da non fare
- “Se ti tocchi diventi cieco”: tutti i falsi miti sulla masturbazione
- Maggio è il mese della masturbazione: tutto sull’orgasmo
- Masturbazione: ecco i 10 effetti sulla salute della donna
- Come bloccare sul nascere il desiderio di masturbarti in 10 passi
- Masturbazione maschile: suggerimenti per raggiungere orgasmi incredibili
- La masturbazione secondo la Bibbia è un peccato?
- USA: in arrivo la prima legge contro la masturbazione
- 13 ragioni per cui ogni donna dovrebbe masturbarsi regolarmente
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Endometriosi: cause, sintomi e menopausa
- Estrogeni, sindrome premestruale, vampate di calore e menopausa
- Aumentare gli estrogeni naturalmente e senza farmaci
- Rimedi per la secchezza vaginale in menopausa
- La menopausa rovina la tua pelle, ecco i consigli per mantenerla giovane
- Menopausa: 8 consigli per affrontarla al meglio
- Menopausa: quali cambiamenti aspettarsi e come gestirli
- Pavimento pelvico: come cambia durante la menopausa?
- Imene: anulare, imperforato, tipologie, resistenza e funzioni
- Rottura dell’imene (deflorazione): come avviene, è dolorosa?
- Rottura dell’imene (deflorazione): si perde sangue e quanto?
- Come si fa a capire se l’imene si è davvero rotto o no?
- Rottura dell’imene (deflorazione): fa sempre male?
- Imene: dove si trova e come riconoscerlo
- A che serve l’imene?
- Imenoplastica: la ricostruzione chirurgica dell’imene lacerato
- Tornare vergine senza chirurgia, grazie all’imene finto
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Dopo un parto cesareo è necessario attendere almeno cinque settimane prima di riprendere l’attività sessuale, un tempo necessario alle strutture interessate di ritornare alla “normalità”: ricordate che il parto cesareo è una operazione chirurgica a tutti gli effetti. In ogni caso è consigliabile fare una visita dal medico prima di ricominciare l’attività sessuale.
Dopo un parto cesareo è necessario attendere almeno cinque settimane prima di riprendere l’attività sessuale, un tempo necessario alle strutture interessate di ritornare alla “normalità”: ricordate che il parto cesareo è una operazione chirurgica a tutti gli effetti. In ogni caso è consigliabile fare una visita dal medico prima di ricominciare l’attività sessuale.
 Diventare genitori è un passo importante per la coppia, che regala tanta gioia ma che determina anche privazioni e tensioni tra i neogenitori. Riprendere l’attività sessuale dopo il parto, ad esempio, non è così facile, anche per le coppie più collaudate. Dopo il parto solitamente bisogna aspettare almeno cinque settimane prima di ricominciare ad avere rapporti. Trascorso questo periodo di astinenza, riprendere l’intimità col partner non è però così semplice: dopo le variazioni ormonali della gravidanza, nel post parto si verificano cambiamenti e situazioni che fanno calare il desiderio sessuale. Quali sono queste situazioni? Eccone alcune:
Diventare genitori è un passo importante per la coppia, che regala tanta gioia ma che determina anche privazioni e tensioni tra i neogenitori. Riprendere l’attività sessuale dopo il parto, ad esempio, non è così facile, anche per le coppie più collaudate. Dopo il parto solitamente bisogna aspettare almeno cinque settimane prima di ricominciare ad avere rapporti. Trascorso questo periodo di astinenza, riprendere l’intimità col partner non è però così semplice: dopo le variazioni ormonali della gravidanza, nel post parto si verificano cambiamenti e situazioni che fanno calare il desiderio sessuale. Quali sono queste situazioni? Eccone alcune: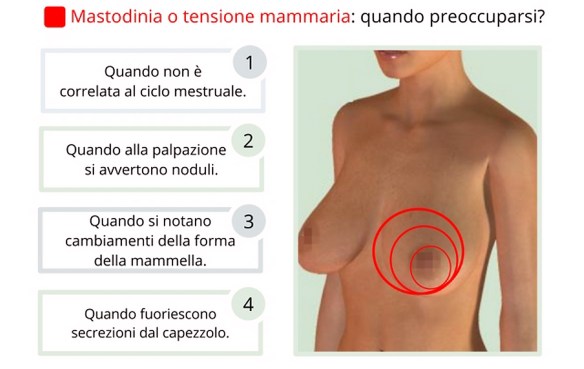 Il dolore al seno (chiamato anche “mastodinia“) può essere determinato da moltissime cause e condizioni tra cui il ciclo mestruale è sicuramente la più comune. Per tale motivo la mastodinia è comunemente classificata in due grandi blocchi:
Il dolore al seno (chiamato anche “mastodinia“) può essere determinato da moltissime cause e condizioni tra cui il ciclo mestruale è sicuramente la più comune. Per tale motivo la mastodinia è comunemente classificata in due grandi blocchi: L’ovaio policistico (o policistosi ovarica-PCOS), l’ovaio micropolicistico o multifollicolare e infine le cisti ovariche sono tre condizioni completamente diverse. Facciamo chiarezza.
L’ovaio policistico (o policistosi ovarica-PCOS), l’ovaio micropolicistico o multifollicolare e infine le cisti ovariche sono tre condizioni completamente diverse. Facciamo chiarezza.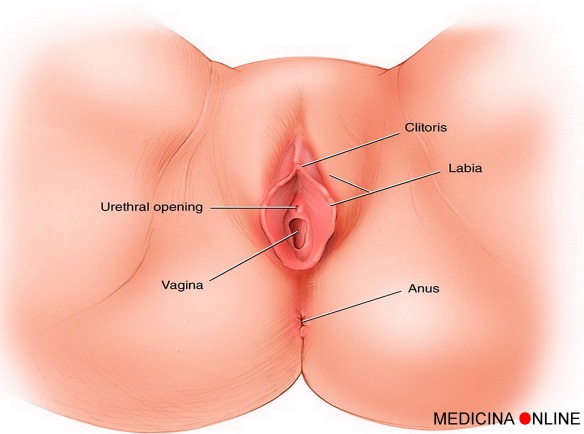
 Il progesterone (o 4-pregnen-3,20-dione) è uno è un ormone steroideo, il principale tra quelli noti come progestinici; il monitoraggio del progesterone durante il ciclo mestruale, permette, insieme con l’estradiolo, di valutare l’ovulazione.
Il progesterone (o 4-pregnen-3,20-dione) è uno è un ormone steroideo, il principale tra quelli noti come progestinici; il monitoraggio del progesterone durante il ciclo mestruale, permette, insieme con l’estradiolo, di valutare l’ovulazione.