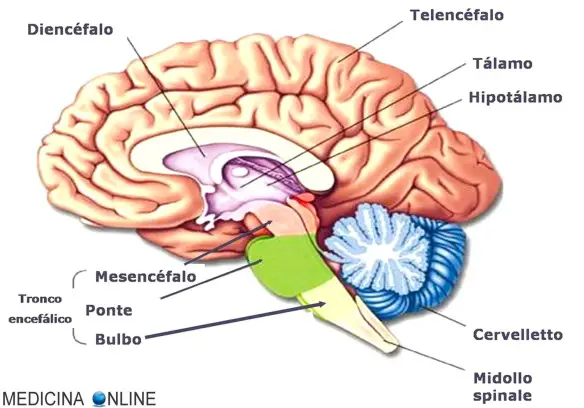
 Il diencefalo è una porzione dell’encefalo. Assieme al telencefalo (gli emisferi cerebrali più i nuclei della base) costituisce il cervello. Mediano e simmetrico, con forma di piramide tronca, è intercalato tra i centri assiali inferiori (midollo spinale, tronco encefalico) e quelli superiori (telencefalo). Al suo interno si ritrova la cavità del terzo ventricolo. Il diencefalo è situato rostralmente rispetto al mesencefalo, con il quale condivide alcune formazioni nucleari, ed è completamente rivestito dal telencefalo (ad eccezione della sua superficie ventrale, che affiora liberamente sulla superficie encefalica). Di conseguenza, esso risulta visibile solo dopo ampia demolizione degli emisferi telencefalici e della sostanza bianca che lo avvolge.
Il diencefalo è una porzione dell’encefalo. Assieme al telencefalo (gli emisferi cerebrali più i nuclei della base) costituisce il cervello. Mediano e simmetrico, con forma di piramide tronca, è intercalato tra i centri assiali inferiori (midollo spinale, tronco encefalico) e quelli superiori (telencefalo). Al suo interno si ritrova la cavità del terzo ventricolo. Il diencefalo è situato rostralmente rispetto al mesencefalo, con il quale condivide alcune formazioni nucleari, ed è completamente rivestito dal telencefalo (ad eccezione della sua superficie ventrale, che affiora liberamente sulla superficie encefalica). Di conseguenza, esso risulta visibile solo dopo ampia demolizione degli emisferi telencefalici e della sostanza bianca che lo avvolge.
Il diencefalo deriva dalla primitiva vescicola prosencefalica del tubo neurale, la quale, attorno al 32º giorno di gravidanza, si divide ulteriormente in due vescicole distinte, telencefalica e diencefalica. Da quest’ultima derivano poi il diencefalo e le altre formazioni comunicanti, quali la retina.
Posizione e rapporti
Il diencefalo si trova al centro della scatola cranica, ed è delimitato rispetto al telencefalo dalla capsula interna. Per la sua descrizione si usa suddividerlo in una faccia dorsale, una faccia ventrale o ipotalamica, due facce laterali, una faccia anteriore ed una faccia posteriore.
- La faccia dorsale del diencefalo è ricoperta dalla tela corioidea superiore, che contribuisce alla costituzione dei ventricoli laterali: questa si riflette nel punto in cui viene a contatto con la superficie diencefalica, dando luogo ad una linea molto spessa, orientata in senso sagittale, che prende il nome di tenia del talamo. All’estremo posteriore della faccia dorsale del diencefalo troviamo due formazioni, l’epifisi e l’abenula.
- La faccia ventrale o ipotalamica è l’unica porzione del diencefalo ad affiorare sulla superficie encefalica, e pertanto risulta visibile ad occhio nudo senza bisogno di demolire nessun’altra formazione. La faccia ventrale è delimitata posteriormente dal tronco encefalico (e precisamente dai peduncoli cerebrali), anteriormente dal chiasma ottico che la separa dai lobi frontali, e lateralmente dai poli temporali dei due emisferi. In direzione anteroposteriore, si riconoscono nella faccia ventrale tre strutture fondamentali assegnate all’ipotalamo, e cioè il chiasma ottico, il tuber cinereum o peduncolo ipofisario ed i corpi mammillari.
- Le facce laterali del diencefalo sono costituite dai due talami, le più voluminose delle diverse strutture che compongono il diencefalo stesso. Queste facce sono a stretto contatto con il telencefalo, dal quale sono separate solo per l’interposizione della capsula interna; dorsalmente, i talami sono invece ricoperti dal nucleo caudato, un nucleo telencefalico, per cui diventa molto difficile stabilire un confine tra queste due formazioni, ed in genere si sceglie a questo scopo il solco optostriato.
- La faccia anteriore comprende anch’essa i poli anteriori dei soli talami, ed ha un’estensione abbastanza modesta. I suoi limiti possono essere individuati dal chiasma ottico, in basso, e dai forami interventricolari (di Monro), in alto.
- La faccia posteriore del diencefalo non ha una vera e propria connotazione anatomica, e può essere individuata come un piano virtuale che si estende dalla commessura posteriore fino al limite posteriore dei corpi mammillari ipotalamici.
Struttura
Come già detto, il diencefalo contiene al suo interno la cavità del terzo ventricolo, che permette di suddividere con un piano sagittale l’intera struttura in due metà pari e simmetriche. Ciascuna di queste due metà può essere ulteriormente suddivisa in una porzione ventrale ed in una dorsale, grazie all’esistenza di un solco che attraversa in senso trasversale tutta la cavità del terzo ventricolo, e che viene denominato solco ipotalamico. La porzione ventrale, ossia quella parte di diencefalo che rimane al di sotto di tale solco, comprende:
- l’ipotalamo, una formazione impari e mediana che si estende dal chiasma ottico, anteriormente, fino ai corpi mammillari, che ne rappresentano il limite posteriore;
- il subtalamo, pari e simmetrico, localizzato lateralmente all’ipotalamo da ciascun lato, che contiene una serie di formazioni grigie e bianche in diretta continuazione con il mesencefalo sottostante.
La porzione dorsale, ossia quella che rimane al di sopra del solco ipotalamico, comprende invece:
- il talamo, la porzione più voluminosa del diencefalo, a cui sono assegnate importantissime funzioni di ricezione e ritrasmissione delle informazioni a provenienza sia periferica che centrale;
- l’epitalamo, in posizione arretrata rispetto al talamo;
- il metatalamo, situato posterolateralmente rispetto al talamo e comprendente solo i corpi genicolati mediali e laterali.
Leggi anche:
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Talamo: anatomia, struttura, nuclei e funzioni in sintesi
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Amigdala: connessioni, anatomia e funzioni in sintesi
- Perdita della coordinazione muscolare: l’atassia
- Differenza tra neocorteccia omotipica ed eterotipica
- Differenza tra memoria a breve termine ed a lungo termine
- Differenza tra nucleo genicolato mediale e laterale
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Ho sempre paura e timidezza: ipersensibilità dell’amigdala ed adrenalina
- Emozioni: cosa sono, classificazione, importanza e stress
- Rabbia: differenza tra ira passiva ed ira aggressiva
- Paura: cause, gradi, timore, ansia, fobia, panico, terrore ed orrore
- Paure fisiologiche e patologiche nei bambini
- Paura dei luoghi chiusi e claustrofobia: cos’è e come si cura
- Fobie specifiche o semplici: cosa sono ed esempi di fobia
- Terrore notturno: sintomi, diagnosi e terapia
- Sono un sonnambulo: cause, sintomi, diagnosi e terapie
- Attacchi di panico: cosa sono, come riconoscerli e curarli
- Disturbo d’ansia generalizzato: sintomi, diagnosi e terapia
- Vertigine e perdita di equilibrio: tipi, cause, diagnosi e cure
- Debolezza senza perdita completa di coscienza: la lipotimia
- Preoccuparsi troppo per la propria salute: l’ipocondria
- Quando mancano le emozioni: l’alessitimia
- Connessione tra corpo e mente: la psicosomatica
- Disturbo da somatizzazione: caratteristiche, diagnosi e decorso
- Disturbo di conversione o isteria di conversione
- Isteria: significato e visione moderna
- Psiconeuroendocrinoimmunologia
- Personalità sottomessa: caratteristiche e descrizione
- Cosa significa “andare in iperventilazione”?
- Atassia ottica: cos’è e da cosa è causata?
- Test di Romberg: cos’è, a che serve, come si esegue
- Cos’è il labirinto dell’orecchio ed a che serve?
- Ippocampo: anatomia, funzioni e ruolo nella memoria
- Nervo trigemino: anatomia, decorso, branche e funzioni
- Nervo faciale: anatomia, funzioni e patologie in sintesi
- Paralisi periferica del nervo faciale: cause e sintomi
- Quando l’occhio non riesce a lacrimare: la xeroftalmia
- Quando la bocca è secca per mancanza di saliva: la xerostomia
- Locus ceruleus: anatomia, funzioni e connessioni in sintesi
- Cortisolo: funzioni, produzione, chimica, patologie, glicemia e dieta
- Quando la malattia deperisce l’organismo: la cachessia
- Ritmo circadiano: caratteristiche, durata, luce e melatonina
- La Sindrome da abbandono: cos’è e come si supera
- Liberarsi dalla dipendenza affettiva e dalla paura dell’abbandono
- Dipendenza affettiva: riconoscerla, affrontarla e superarla
- Gelosia patologica e delirio di infedeltà: la possessività esclusiva
- Differenza tra gelosia normale e patologica
- Cervello maschile e femminile: quali sono le differenze?
- Autostima: come ritrovarla dopo un fallimento ed avere successo al tentativo successivo
- La tua vita è difficile? Ti spiego tutti i segreti per ritrovare la fiducia in te stesso ed aumentare la tua autostima
- Scopri come affronti la vita e le sue difficoltà, con il “Test del bosco”
- I dieci comportamenti che comunicano agli altri che sei una persona introversa
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Differenza tra area di Broca e Wernicke
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Demenza senile: cause, sintomi, decorso e cure
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Quanti caffè devi bere in un giorno per morire?
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Cocaina: effetti a breve e lungo termine e loro durata
- Meccanismo d’azione della cocaina: il reuptake della dopamina
- Cocaina: trattamenti psicoterapici per contrastare la dipendenza
- Cocaina in gravidanza: effetti sul feto e sul bambino
- Cocaina: trattamenti farmacologici per contrastare l’astinenza
- Differenza tra cocaina e crack
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Differenza tra acetilcolina e noradrenalina
- Noradrenalina: cos’è ed a cosa serve?
- Differenza tra dopamina e dobutamina
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Sindrome di Hikikomori, uno degli effetti della dipendenza da internet dei ragazzi tra gli 11 e i 16 anni. Un fenomeno che sta pericolosamente prendendo piede in Italia, dove 240mila ragazzini e adolescenti passano in media più di 3 ore al giorno davanti al pc. Una vera e propria web-dipendenza che porta a una sorta di isolamento sociale, prima presente solo in Giappone e per questo denominata “sindrome di Hikikomori”.
Sindrome di Hikikomori, uno degli effetti della dipendenza da internet dei ragazzi tra gli 11 e i 16 anni. Un fenomeno che sta pericolosamente prendendo piede in Italia, dove 240mila ragazzini e adolescenti passano in media più di 3 ore al giorno davanti al pc. Una vera e propria web-dipendenza che porta a una sorta di isolamento sociale, prima presente solo in Giappone e per questo denominata “sindrome di Hikikomori”. Forse siete qui perché avete appena visto il film “The Visit” del 2015, diretto da M. Night Shyamalan (da cui è tratta la foto in alto), dove questa sindrome viene menzionata, oppure è stata diagnosticata ad un vostro caro e volete saperne di più. Cerchiamo oggi
Forse siete qui perché avete appena visto il film “The Visit” del 2015, diretto da M. Night Shyamalan (da cui è tratta la foto in alto), dove questa sindrome viene menzionata, oppure è stata diagnosticata ad un vostro caro e volete saperne di più. Cerchiamo oggi  Colorare da adulti, una pratica forse abbandonata che molti di noi dovrebbero riprendere. Questo almeno è quanto suggeriscono gli scienziati, i quali sostengono che l’atto del disegnare e riempire gli spazi con i colori favorisce il benessere generale dell’essere umano ad ogni età. Da bambini era un passatempo naturale, una valvola di sfogo, ma con la crescita abbiamo abbandonato pastelli, pennarelli ed album senza quasi rendercene conto: ora sembra arrivato il momento di riprovarci. Vediamo quali sono i principali benefici che questa attività può apportare alla nostra mente e al nostro corpo.
Colorare da adulti, una pratica forse abbandonata che molti di noi dovrebbero riprendere. Questo almeno è quanto suggeriscono gli scienziati, i quali sostengono che l’atto del disegnare e riempire gli spazi con i colori favorisce il benessere generale dell’essere umano ad ogni età. Da bambini era un passatempo naturale, una valvola di sfogo, ma con la crescita abbiamo abbandonato pastelli, pennarelli ed album senza quasi rendercene conto: ora sembra arrivato il momento di riprovarci. Vediamo quali sono i principali benefici che questa attività può apportare alla nostra mente e al nostro corpo. Se dovete trovare una strada o l’abitazione di un amico è meglio chiedere informazioni e orientarvi, seguendo le indicazioni presenti sui vari cartelloni. Per quanto possiate perdervi, in questa maniera, almeno non rischiate di spegnere il vostro cervello. Questi ha a disposizione delle zone atte all’orientamento. Parti che rischiano di essere danneggiate dall’uso costante di GPS e navigatore. A dimostrare tutto ciò uno studio pubblicato su Nature Communications. Sono stati osservati alcuni automobilisti mentre camminavano per uno dei quartieri più affollati di Londra, ossia Soho. Sono state effettuate vere e proprie scansioni cerebrali. In questa maniera sono state osservate le reazioni interne all’Ippocampo e alla Corteccia Prefrontale.
Se dovete trovare una strada o l’abitazione di un amico è meglio chiedere informazioni e orientarvi, seguendo le indicazioni presenti sui vari cartelloni. Per quanto possiate perdervi, in questa maniera, almeno non rischiate di spegnere il vostro cervello. Questi ha a disposizione delle zone atte all’orientamento. Parti che rischiano di essere danneggiate dall’uso costante di GPS e navigatore. A dimostrare tutto ciò uno studio pubblicato su Nature Communications. Sono stati osservati alcuni automobilisti mentre camminavano per uno dei quartieri più affollati di Londra, ossia Soho. Sono state effettuate vere e proprie scansioni cerebrali. In questa maniera sono state osservate le reazioni interne all’Ippocampo e alla Corteccia Prefrontale. La malattia (o morbo o còrea) di Huntington è una patologia ereditaria causata dalla degenerazione di neuroni situati in specifiche aree cerebrali – striato e corteccia cerebrale – e caratterizzata da una generale atrofia del cervello. I sintomi iniziali possono essere bruschi mutamenti dell’umore, apatia, irritabilità, depressione e rabbia, difficoltà nella guida, nell’imparare cose nuove o nel prendere una decisione. Altri possono presentare cambiamenti nella scrittura e movimenti involontari delle dita, dei piedi, del viso o del tronco (chiamati “còrea” dal termine greco che significa “danza”). In altri casi possono insorgere disturbi dell’equilibrio e del coordinamento motorio con accentuato rischio di cadute. L’ordine di comparsa di questi sintomi e la gravità possono variare notevolmente da un individuo all’altro, così come l’età d’insorgenza.
La malattia (o morbo o còrea) di Huntington è una patologia ereditaria causata dalla degenerazione di neuroni situati in specifiche aree cerebrali – striato e corteccia cerebrale – e caratterizzata da una generale atrofia del cervello. I sintomi iniziali possono essere bruschi mutamenti dell’umore, apatia, irritabilità, depressione e rabbia, difficoltà nella guida, nell’imparare cose nuove o nel prendere una decisione. Altri possono presentare cambiamenti nella scrittura e movimenti involontari delle dita, dei piedi, del viso o del tronco (chiamati “còrea” dal termine greco che significa “danza”). In altri casi possono insorgere disturbi dell’equilibrio e del coordinamento motorio con accentuato rischio di cadute. L’ordine di comparsa di questi sintomi e la gravità possono variare notevolmente da un individuo all’altro, così come l’età d’insorgenza. Sappiamo che le affinità fra gemelli omozigoti sono molte: condividono in fondo lo stesso identico patrimonio genetico, e se crescono assieme spesso si influenzano vicendevolmente per quanto riguarda il comportamento. In alcuni casi hanno dei gusti marcatamente differenti; quasi sempre però mostrano una comprensione reciproca che, vista dall’esterno, può apparire straordinaria. Ma la storia delle gemelle Gibbons contiene un elemento più viscerale, inspiegabile, come se questa sintonia fosse arrivata ad un livello superiore e ancora oggi impossibile da spiegare.
Sappiamo che le affinità fra gemelli omozigoti sono molte: condividono in fondo lo stesso identico patrimonio genetico, e se crescono assieme spesso si influenzano vicendevolmente per quanto riguarda il comportamento. In alcuni casi hanno dei gusti marcatamente differenti; quasi sempre però mostrano una comprensione reciproca che, vista dall’esterno, può apparire straordinaria. Ma la storia delle gemelle Gibbons contiene un elemento più viscerale, inspiegabile, come se questa sintonia fosse arrivata ad un livello superiore e ancora oggi impossibile da spiegare.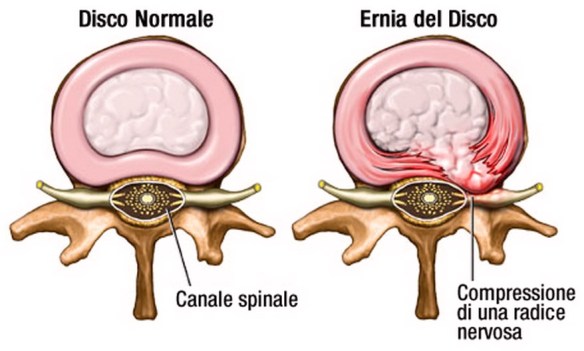 Tra le cause più comuni del mal di schiena e della sciatalgia, c’è senza dubbio l’ernia del disco (o “ernia discale”), per capire il meccanismo dietro questo disturbo bisogna prima farsi una domanda:
Tra le cause più comuni del mal di schiena e della sciatalgia, c’è senza dubbio l’ernia del disco (o “ernia discale”), per capire il meccanismo dietro questo disturbo bisogna prima farsi una domanda: