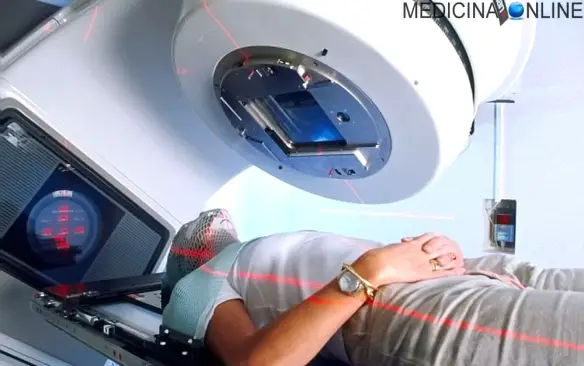
 Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti (la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari.
Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti (la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari.
Radioterapia interna ed esterna
La radiazioni possono raggiungere il sito bersaglio, tramite due tipi di somministrazione:
- radioterapia esterna (o transcutanea, o a fasci esterni) si chiama così perché la fonte di raggi è posizionata all’esterno del corpo;
- radioterapia interna si chiama così la radioterapia somministrata dall’interno del corpo. Ciò può avvenire in vari modi: mediante minuscole sonde di metallo radioattivo che vengono posizionate direttamente all’interno del tumore o molto vicino a esso (brachiterapia), oppure attraverso un liquido radioattivo da bere o da iniettare in vena, che viene captato in maniera specifica dalle cellule tumorali.
Leggi anche:
RADIOTERAPIA ESTERNA
Nella radioterapia esterna le radiazioni ionizzanti ad alta energia (raggi X, oppure irradiazioni di cobalto, oppure fasci di particelle come protoni ed elettroni), sono emesse da un apparecchio che si trova all’esterno del corpo del paziente.
Questo apparecchio non entra in contatto diretto con il corpo e non provoca alcun dolore, ma fa convergere le radiazioni nel punto preciso dove si trova il tessuto tumorale da distruggere. L’evoluzione tecnologica ha consentito di realizzare molti tipi di dispositivi e di tecniche, con caratteristiche diverse, e il radioterapista sceglierà qual è il più appropriato nel singolo paziente, a seconda del tipo di tumore e della sua localizzazione.
Per esempio, vi sono:
- la radioterapia conformazionale;
- la radioterapia a intensità modulata del fascio;
- la radioterapia stereotassica;
- la radioterapia imaging guidata;
In ogni caso, la tecnica viene scelta allo scopo di colpire il tumore con la dose più elevata di radiazioni possibile, e nel modo più omogeneo possibile, evitando allo stesso tempo di colpire i tessuti sani vicini.
Pur con alcune differenze fra una tecnica e l’altra, in sintesi si procede in questo modo:
- per prima cosa si definisce il “bersaglio”, cioè la posizione del tumore, con apposite indagini diagnostiche e ricostruzioni tridimensionali;
- in seguito, per proteggere le parti sane, si utilizzano apposite schermature personalizzate tramite lamelle, che si trovano all’interno dell’apparecchio, esse permettono quindi di dirigere il fascio di radiazioni nel modo voluto. Alcune tecniche sono perfino in grado di “aggiustare il tiro” in base ai movimenti del respiro, in modo che anche il più piccolo movimento del paziente non interferisca con il trattamento.
Quando si è sottoposti a radioterapia esterna si deve essere ricoverati in ospedale?
Di solito la radioterapia esterna non richiede un ricovero, ma si effettua in regime ambulatoriale, cioè ci si reca in ospedale ogni volta per il trattamento, terminato il quale si ritorna a casa propria. La dose complessiva di radiazioni stabilita per il trattamento viene suddivisa in dosi ridotte, chiamate “frazioni”.
In genere le sedute di radioterapia sono ogni giorno, dal lunedì al venerdì, con pausa il sabato e la domenica. In qualche caso possono invece essere due volte al giorno, o a giorni alterni. Il periodo di trattamento complessivo dura in media qualche settimana (da una a sei settimane, in qualche caso di più). Il personale di radioterapia darà tutte le indicazioni necessarie riguardo i trasporti: indicherà quali mezzi pubblici si possono utilizzare, metterà a disposizione un pass per entrare in ospedale con mezzi propri e per il parcheggio interno, oppure, per chi avesse problemi a utilizzare questi mezzi, potrà organizzare il trasposto con una navetta o con l’ambulanza. Per chi abita molto lontano dall’ospedale, per esempio proviene da un’altra città, l’ospedale può talvolta avere a disposizione degli ostelli, o indicare strutture convenzionate, o gruppi di volontariato che possono dare ospitalità. Alcuni pazienti possono invece essere ricoverati.
Quali apparecchiature si utilizzano per la radioterapia esterna?
Ci sono diversi tipi di apparecchiature per somministrare la radioterapia esterna, e il tipo da utilizzare in ogni paziente viene attentamente scelto dal team di specialisti radioterapisti. Il trattamento dura solo pochi minuti, ma occorre tempo per posizionale esattamente il paziente. È normale sentirsi agitati o preoccupati quando ci si deve sottoporre a questo trattamento: chiedere allo staff tutti i chiarimenti sulla procedura e il suo funzionamento aiuta a sgomberare il campo da dubbi e timori. Il personale di radioterapia è consapevole del fatto che i pazienti possono essere molto preoccupati, ed è ben lieto di offrire tutto il supporto possibile per farli sentire invece tranquilli e a proprio agio. Non bisogna quindi esitare a porre tutte le domande necessarie.
La radioterapia esterna è dolorosa, o provoca disturbi?
La radioterapia esterna non è dolorosa, al massimo durante la seduta si avverte un leggero fastidio nella parte irradiata, e terminata la terapia quotidiana si può tornare alle proprie attività. Nonostante si siano ricevute radiazioni, non rimane traccia di radioattività sul corpo del paziente, quindi si può avvicinare chiunque senza temere di recargli alcun danno, comprese donne in gravidanza e bambini. Grazie all’evoluzione della tecnologia, in molti dei pazienti sottoposti a radioterapia non compaiono effetti collaterali, e molti di loro continuano a svolgere le attività abituali, lavoro compreso; le persone tuttavia reagiscono in modo diverso alla cura. Qualcuno ha maggiore bisogno di riposo, e riduce quindi i propri impegni. In alcuni pazienti possono comparire effetti collaterali, cioè disturbi provocati dall’azione delle radiazioni sui tessuti sani. Si tratta di disturbi spiacevoli, che tuttavia possono essere ridotti e in parte prevenuti con appositi accorgimenti o terapie.
Come si realizza il piano di trattamento personalizzato?
Il piano di trattamento è individuale, cioè viene preparato “su misura” per ogni paziente. Per stabilirlo, il radioterapista prenderà in considerazione innanzitutto:
- il tipo di tumore;
- localizzazioni e dimensioni;
- eventuali pregressi trattamenti;
- le condizioni generali di salute, eventuali malattie verificatesi in passato o presenti (per esempio diabete, ipertensione arteriosa, ecc…);
- eventuali farmaci che si stanno assumendo.
Durante la prima visita vengono quindi raccolte tutte queste informazioni, viene esaminata la documentazione relativa al tumore (es. radiografie, ecografie, TC o Risonanza Magnetica, esame istologico, agoaspirato eccetera), ed eventuali altri esami in possesso del paziente (es. esami del sangue). Possono a volte essere richiesti altri accertamenti, a completamento degli esami. Stabilito il tipo di radioterapia più indicato, il medico ne spiega al paziente caratteristiche, modalità e durata prevista, e gli fornisce tutti i chiarimenti necessari. Viene effettuato un esame radiologico, detto “TC di centratura”, necessario per definire con precisione i limiti dell’area tumorale.
Potranno poi trascorrere alcuni giorni prima che il piano di trattamento sia definitivamente pronto in tutti i suoi dettagli.
È importante sentirsi coinvolti attivamente nel trattamento: è bene quindi fare al personale di radioterapia tutte le domande che si ritengono utili, perché più si capisce il percorso che verrà seguito, più semplice sarà affrontarlo.
Prove generali: la fase di “simulazione” del trattamento
Prima di iniziare con il trattamento vero e proprio, è prevista la fase di “simulazione”. Si chiama così proprio perché l’apparecchiatura usata è simile a quella utilizzata per la radioterapia esterna, e si muove nello stesso modo, mentre il paziente viene fatto collocare sul lettino come se dovesse ricevere il trattamento. In questa fase però la macchina, invece che somministrare le radiazioni, raccoglie immagini del tumore e della sua posizione, e le invia al computer in modo che il radiologo possa verificare ed eventualmente correggere la posizione del paziente, la direzione del fascio di radiazioni, i contorni dell’area da trattare e tutti i parametri necessari alla seduta di radioterapia. È una specie di prova generale prima del trattamento vero e proprio, che permette di perfezionare la metodica di somministrazione nei minimi dettagli.
Tatuaggi ed altri accorgimenti
È in questa fase che la posizione che il paziente dovrà mantenere durante le sedute di radioterapia viene registrata accuratamente, e sulla sua pelle vengono segnati i punti di riferimento. I segni sulla pelle possono essere fatti con un inchiostro speciale, oppure con dei piccoli tatuaggi. Ciò garantisce che la stessa area sia irradiata con precisione a ogni seduta successiva: è importantissimo fare molta attenzione a non cancellare in nessun modo questi segni quando ci si lava. Se ci si accorge che i segni si stanno cancellando, non bisogna cercare di porvi rimedio da soli, ma è necessario avvisare il radioterapista. Possono infine essere predisposti appositi “sostegni” su misura, per fare in modo che le parti del corpo interessate siano mantenute immobili durante la radioterapia (per esempio per il collo, o un arto). Per il volto o la testa vengono preparate apposite “maschere” in materiale plastico trasparente, termoresistente. Avere sul volto questa maschera può risultare fastidioso all’inizio, può fare un po’ impressione, o dare un leggero senso di claustrofobia. È bene avvisare lo staff di radioterapia se ci si sente a disagio. La maggior parte dei pazienti comunque ci si abitua immediatamente. Inoltre, molte di queste maschere sono morbide e flessibili, permettendo un buon comfort e la possibilità di respirare normalmente, poiché lasciano liberi sia la bocca sia il naso. È anche importante sapere che vanno tenute non per tutta la seduta di radioterapia, ma solo per i pochi minuti di irradiazione.
Come si svolge la seduta di radioterapia?
La fase di preparazione al trattamento è in genere molto più lunga della fase di trattamento vera e propria. Ogni seduta di radioterapia esterna dura infatti circa 15-20 minuti, e il tempo di irradiazione effettiva è ancora più breve: pochi minuti. Il resto del tempo serve per lo più a collocare il paziente nella posizione precisa.
Per effettuare la seduta di trattamento si entra in un bunker apposito, dove si trovano le apparecchiature che emettono le radiazioni. macchinari per la radioterapia esterna sono molto grandi, possono fare una certa impressione la prima volta che li si vede e può quindi capitare di sentirsi un po’ nervosi e preoccupati. Anche in questo caso, non bisogna esitare a comunicare al personale le proprie preoccupazioni, per essere rassicurati e tranquillizzati. Il tecnico di radioterapia, con l’assistenza dell’infermiere, aiuterà il paziente a sistemarsi sul lettino nella posizione corretta per ricevere la radioterapia, e la prima volta spiegherà bene che cosa il paziente vedrà e i rumori che sentirà, come la macchina potrà muoversi, eccetera. Posizionerà inoltre tutti i dispositivi necessari a mantenere la parte del corpo trattata ben ferma, e gli schermi per proteggere i tessuti sani vicini.
È molto importante che durante i pochi minuti di trattamento il paziente sia tranquillo e rilassato, in modo da rimanere il più immobile possibile. Per favorire il rilassamento del paziente, in alcune sale di terapia viene anche trasmessa la musica. Una volta sistemato il paziente nella posizione corretta, quando tutto è finalmente pronto, il personale di radioterapia si trasferisce dalla sala di trattamento, alla sala adiacente per evitare di essere esposto alle radiazioni. Gli operatori monitorano costantemente ciò che accade nella sala di trattamento: spesso osservano la situazione dalle apposite telecamere, e sorvegliano ogni dettaglio mediante le immagini di un circuito audio-televisivo interno sui propri monitor. La comunicazione tra paziente e personale è sempre possibile, in qualsiasi momento del trattamento, prima di iniziare la seduta vengono fornite tutte le spiegazioni su come fare per avvisare lo staff in caso di necessità. Anche le macchine vengono costantemente tenute sotto controllo dai tecnici e radioterapisti in tutti i loro parametri, e vengono inoltre registrate alcune immagini che verranno valutate dal radioterapista per i trattamenti successivi.
Leggi anche:
RADIOTERAPIA INTERNA
Come prima accennato, nel caso di di radioterapia interna, il trattamento viene effettuato tramite sostanze radioattive introdotte all’interno dell’organismo; queste rilasciano le radiazioni direttamente sul tumore. Queste sostanze sono di due tipi:
- metalli radioattivi;
- liquidi radioattivi;
Le sostanze che possono essere utilizzate per la radioterapia interna sono rappresentate, per lo più da: cobalto, iodio, iridio, cesio e palladio.
Il trattamento può avvenire secondo due modalità differenti:
- impianti radioattivi: il materiale radioattivo viene collocato direttamente all’interno del tumore o molto vicino a esso; questo trattamento si definisce brachiterapia (dal greco brachýs = corto), o anche radioterapia di contatto: in questo caso infatti la sorgente di radiazioni è posta direttamente a contatto con il bersaglio che deve colpire. A sua volta, la brachiterapia può essere distinta in due forme:
- brachiterapia interstiziale: piccole sonde di metallo radioattivo vengono impiantate nel tumore con un intervento chirurgico mini invasivo;
- brachiterapia endocavitaria: il materiale radioattivo viene introdotto all’interno di cavità naturali del corpo (per esempio, cavo orale, utero) mediante apposite sonde, in modo da trovarsi in prossimità del tumore.
- liquidi radioattivi: un altro tipo di radioterapia interna è la cosiddetta radioterapia sistemica, o metabolica: in questo caso al paziente viene fatto assumere uno speciale liquido radioattivo, o lo si inietta direttamente nel circolo sanguigno, in modo che venga assorbito e raggiunga il tumore; il materiale radioattivo si legherà selettivamente solo al tessuto tumorale, senza danneggiare i tessuti sani. Un esempio tipico di questo trattamento è l’utilizzo dello iodio radioattivo per il tumore alla tiroide.
Anche nella radioterapia interna, come sempre nel piano di trattamento radioterapico, la scelta di uno o dell’altro tipo di trattamento viene attentamente valutata in base alle caratteristiche e dimensioni del tumore, alla sua posizione nel corpo, e alle condizioni del paziente: il radioterapista stabilisce qual è il trattamento più efficace e più adatto al singolo caso.
Per la radioterapia interna è necessario essere ricoverati in ospedale?
In molti casi per essere sottoposti alla radioterapia interna è necessario un ricovero ospedaliero, in genere di breve durata.
Come si svolge la radioterapia interna con impianti radioattivi (brachiterapia)
Nella brachiterapia si devono posizionare le sostanze radioattive (dette “sorgenti”) direttamente nel tumore o molto vicino a esso.
Nella brachiterapia interstiziale, si effettua un piccolo intervento chirurgico, per inserire nel tumore minuscole sonde di metallo radioattivo (per es. aghi o “semi”, ovvero minuscoli cilindretti). Il materiale radioattivo può essere anche inserito in un dispositivo a forma di sottile tubicino di plastica, chiamato catetere, che viene inserito all’interno di una cavità naturale. Può essere necessaria una leggera anestesia locale, o anche un’anestesia generale, a seconda del tipo di sorgente radioattiva da posizionare e della sede di trattamento. La sorgente viene lasciata all’interno del corpo per un certo periodo di tempo: in alcuni trattamenti solo per alcuni minuti, in altri per alcuni giorni, dopodiché viene rimossa. In genere la possibilità che il paziente emetta radiazioni è presente solo fino a che la sorgente è posizionata nel corpo, per questo motivo viene evitato il contatto con altre persone in questo periodo ed è necessario il ricovero, in una stanza singola e schermata. In alcuni tipi di tumore, la sorgente radioattiva viene lasciata nel corpo in modo permanente: è il caso per esempio di alcuni tipi di tumore alla prostata. I piccoli semi radioattivi (grandi quanto un chicco di riso) vengono inseriti nella prostata e lasciati in sede, rilasciando rapidamente e progressivamente la loro radioattività. In questi casi viene rilasciata una elevata dose di radiazioni nella zona tumorale, ma la radioattività si estende solo per pochi millimetri nei dintorni, quindi non viene propagata all’esterno del corpo. Il paziente, cioè, non emette radioattività e non rappresenta un pericolo per le altre persone. In genere comunque, per prudenza, si consiglia di non avere stretti contatti con bambini e donne in gravidanza per un periodo di tempo variabile in base alla sostanza radioattiva utilizzata. Qualora, in rarissimi casi, si rilevi qualche traccia di radioattività all’esterno del corpo del paziente, si consiglia un ricovero più prolungato per evitare contatti con altre persone, fino a quando la radioattività non sia del tutto esaurita.
La “simulazione”
Anche per la radioterapia interna è prevista una fase di “simulazione”, in cui il radioterapista stabilisce la posizione in cui dovranno essere collocate le sorgenti radioattive: spesso viene effettuata mediante una seduta ambulatoriale, ma a volte occorre la somministrazione di un’anestesia e quindi un breve ricovero.
Come si svolge la radioterapia interna con liquidi radioattivi (sistemica o metabolica)
Il liquido radioattivo può essere somministrato al paziente mediante una bevanda oppure iniettato all’interno delle vene tramite una puntura endovenosa. La componente radioattiva del liquido si chiama isotopo: esso in genere è legato a un’altra sostanza che “riconosce” in modo specifico le cellule tumorali, in modo da poter colpire selettivamente solo la malattia e non gli altri tessuti sani.
Norme di protezione
Diversamente da quanto accade per la radioterapia esterna, a seconda dei metodi utilizzati, un paziente sottoposto a radioterapia interna può emettere una piccola dose di radiazioni, anche se per un breve periodo. Per questo motivo è opportuno seguire alcuni accorgimenti che vengono definiti norme di protezione e che vengono prescritti esclusivamente dallo specialista. Queste norme di sicurezza sono in genere necessarie:
- fino a quando la sorgente radioattiva è collocata all’interno del corpo, nel caso della brachiterapia (brachiterapia): non appena la sorgente viene tolta, la radioattività nel corpo cessa;
- per qualche giorno dopo aver ricevuto la somministrazione di un liquido radioattivo nel caso della radioterapia metabolica (sistemica o metabolica”): il liquido continua infatti a rilasciare radioattività nell’organismo per alcuni giorni, essa si riduce poi gradualmente fino a scomparire del tutto.
In genere le norme di protezione prevedono gli accorgimenti seguenti:
- solitamente si viene ricoverati per pochi giorni in una stanza speciale, a un solo letto; si ha in genere a disposizione comunque televisione e telefono;
- le visite dei familiari vengono ridotte al minimo, o evitate; in ogni caso, eventuali visitatori devono rimanere a una distanza stabilita dal paziente e dal letto; sono vietate assolutamente le visite di bambini e donne in gravidanza;
- il personale medico e infermieristico rimane nella stanza solo per brevi periodi, ma è sempre in contatto con il paziente tramite appositi interfono e telecamere a circuito chiuso. Il paziente può quindi in qualunque momento comunicare con gli infermieri;
- può essere misurata la radioattività nella stanza mediante appositi strumenti (contatori Geiger).
È importante tenere presente che in genere la permanenza in queste condizioni di ricovero “protetto” è molto breve, spesso solo uno o due giorni, e che le misure di sicurezza sono necessarie solo finché la sorgente radioattiva è posizionata nell’organismo o per pochi giorni dopo aver ricevuto il liquido radioattivo.
Terapia personalizzata
Il trattamento di radioterapia è personalizzato per ciascun paziente, a seconda del tipo di tumore, delle sue dimensioni, della localizzazione nell’organismo, e delle condizioni del paziente stesso. In relazione a diversi fattori, oltre al tipo di radioterapia più indicata, si stabilisce la durata e la dose complessiva del trattamento: viene determinata la dose di radiazioni totale necessaria a distruggere il tumore e si stabilisce poi in quante frazioni vada somministrata, e con quale frequenza.
Il team sanitario
Per seguire il paziente oncologico nelle diverse fasi della terapia, c’è una equipe composta da più figure professionali altamente specializzate, che agiscono in stretta collaborazione, stabilisce e realizza il piano di cura di un paziente che deve sottoporsi a radioterapia.
In genere il team è formato da un medico oncologo radioterapista cioè un medico specialista in oncologia con competenze specifiche nell’utilizzo delle radiazioni ionizzanti. Sceglie il trattamento più appropriato per il singolo paziente e le tecniche da utilizzare e collabora con diverse altre figure, tra cui il fisico medico, il tecnico di radioterapia e l’infermiere professionale con esperienza nel campo oncologico.
Scopo del team
Lo scopo del team di specialisti è quello di elaborare con estrema cura un piano di trattamento personalizzato per ogni paziente, con l’obiettivo di trattare il tumore, migliorando la prognosi, ed al contempo favorire che la più alta dose possibile di radiazioni colpisca in maniera specifica le cellule tumorali e non quelle sane, limitando gli effetti collaterali.
Leggi anche:
- Differenza tra radioterapia e radioterapia stereotassica
- Differenza tra radioterapia stereotassica e radiochirurgia
- Chemio e radioterapia: i bambini possono visitare i parenti durante i trattamenti?
- Gravidanza e radioterapia di un parente: effetti su terzi e cosa fare
- Radioterapia in gravidanza: può far male al bambino?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Chemioterapia: durata, in pastiglie, come funziona, fa male, perché farla?
- Differenza tra chemioterapia adiuvante e neoadiuvante
- Differenza tra chemioterapia sistemica e loco-regionale
- Tumore al seno C1 C2 C3 C4 C5: cosa significa il referto?
- Differenza tra raggi x e gamma
- Differenza tra esame istologico, biopsia, agoaspirato ed agobiopsia
- Quando si fa l’esame istologico e perché?
- Differenza tra tumore e tessuto normale con esempi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia terminale?
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Broncoscopia polmonare con biopsia: rischi e complicazioni gravi
- Cancro al seno: metastasi e sintomi avanzati del tumore
- Come riconoscere un nodulo maligno del seno da uno benigno?
- Riconoscere il cancro al seno: sintomi precoci e tardivi
- Tumore al seno nell’uomo sintomi, dolore, sopravvivenza e guarigione
- Tumore al seno: sintomi e segni visibili
- Tumore al seno: stadiazione, prognosi e sopravvivenza
- Differenza tra ecografia e mammografia nella diagnosi di tumore al seno
- Noduli al seno: quando preoccuparsi ed andare dal medico?
- Cancro al seno: sintomi precoci, diagnosi, terapia e prevenzione
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto: terapia personalizzata col test RAS
- Quanto tempo mi rimane da vivere?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Cure palliative: cosa sono ed a che servono?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra malattia acuta e cronica con esempi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti(la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari. Tali radiazioni sono dirette contro la massa tumorale con lo scopo di danneggiare in particolare le cellule cancerose che in questo modo non riescono più a proliferare: il tumore così trattato non è più in grado di crescere e nel migliore dei casi si riduce progressivamente.
Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti(la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari. Tali radiazioni sono dirette contro la massa tumorale con lo scopo di danneggiare in particolare le cellule cancerose che in questo modo non riescono più a proliferare: il tumore così trattato non è più in grado di crescere e nel migliore dei casi si riduce progressivamente.
 Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti (la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari.
Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti (la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari. Il recupero dopo uno sforzo fisico, spesso sottovalutato dai meno esperti, rappresenta invece un elemento importante della programmazione dell’allenamento, esso costituisce infatti il momento in cui avvengono tre componenti essenziali di un allenamento:
Il recupero dopo uno sforzo fisico, spesso sottovalutato dai meno esperti, rappresenta invece un elemento importante della programmazione dell’allenamento, esso costituisce infatti il momento in cui avvengono tre componenti essenziali di un allenamento: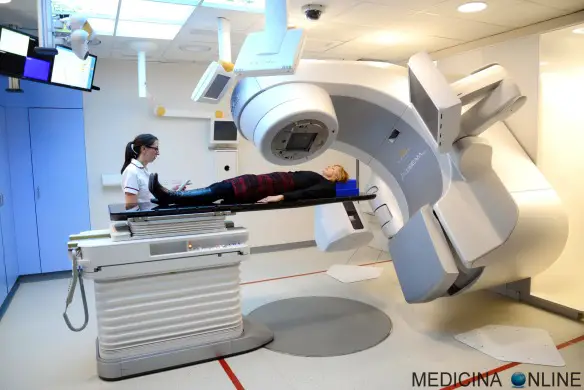 Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti (la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari. Tali radiazioni sono dirette contro la massa tumorale con lo scopo di danneggiare in particolare le cellule cancerose che in questo modo non riescono più a proliferare: il tumore così trattato non è più in grado di crescere e nel migliore dei casi si riduce progressivamente. La radiazioni possono raggiungere il sito bersaglio, tramite due tipi di somministrazione: quella dall’esterno del corpo e quella dal suo interno.
Con “radioterapia” in medicina oncologica si intende un particolare tipo di terapia antitumorale, usata da sola o associata ad altri trattamenti quali la chirurgia e la chemioterapia. Per raggiungere il suo scopo, la radioterapia utilizza radiazioni, in genere i raggi X, dette radiazioni ionizzanti (la stessa tipologia di radiazione usata anche a scopo diagnostico, nelle radiografie e nelle TAC), emesse da sostanze radioattive (per esempio iodio o cobalto) oppure prodotte da specifiche apparecchiature chiamate acceleratori lineari. Tali radiazioni sono dirette contro la massa tumorale con lo scopo di danneggiare in particolare le cellule cancerose che in questo modo non riescono più a proliferare: il tumore così trattato non è più in grado di crescere e nel migliore dei casi si riduce progressivamente. La radiazioni possono raggiungere il sito bersaglio, tramite due tipi di somministrazione: quella dall’esterno del corpo e quella dal suo interno. E’ stato un intervento davvero eccezionale quello svolto all’Ospedale pediatrico Bambino Gesù di Roma lo scorso 7 settembre: due gemelle siamesi di 17 mesi algerine unite per l’addome e il torace sono state separate grazie ad un complesso intervento durato ben dieci ore, che ha richiesto l’alternanza di cinque diverse equipe chirurgiche, per un totale di 40 operatori. Si tratta di uno dei pochissimi casi di separazione di siamesi effettuati in Italia, il secondo caso nella storia dell’ospedale romano, dopo il primo intervento svolto oltre 30 anni fa, eseguito su due gemellini maschi. Anche in quel caso si trattava di siamesi toraco-onfalopaghi (con torace e addome uniti).
E’ stato un intervento davvero eccezionale quello svolto all’Ospedale pediatrico Bambino Gesù di Roma lo scorso 7 settembre: due gemelle siamesi di 17 mesi algerine unite per l’addome e il torace sono state separate grazie ad un complesso intervento durato ben dieci ore, che ha richiesto l’alternanza di cinque diverse equipe chirurgiche, per un totale di 40 operatori. Si tratta di uno dei pochissimi casi di separazione di siamesi effettuati in Italia, il secondo caso nella storia dell’ospedale romano, dopo il primo intervento svolto oltre 30 anni fa, eseguito su due gemellini maschi. Anche in quel caso si trattava di siamesi toraco-onfalopaghi (con torace e addome uniti). Dopo molti anni di matrimonio vissuti uno al fianco dell’altra, è estremamente duro andare avanti da soli. La casa così grande e silenziosa, il letto vuoto e freddo e nessuno che ti sorride al mattino. Così, molto spesso quando un’anziano muore, poco tempo si verifica il decesso anche dell’altro coniuge. Una storia tanto triste che ora però, grazie a un nuovo studio dell’Università di Birmingham, acquista anche delle ragioni scientifiche. La ricerca, pubblicata sulla rivista
Dopo molti anni di matrimonio vissuti uno al fianco dell’altra, è estremamente duro andare avanti da soli. La casa così grande e silenziosa, il letto vuoto e freddo e nessuno che ti sorride al mattino. Così, molto spesso quando un’anziano muore, poco tempo si verifica il decesso anche dell’altro coniuge. Una storia tanto triste che ora però, grazie a un nuovo studio dell’Università di Birmingham, acquista anche delle ragioni scientifiche. La ricerca, pubblicata sulla rivista