 Il segno di Brudzinski è uno dei cosiddetti “segni meningei”, cioè un gruppo di segni usati in semeiotica neurologica per individuare eventuali Continua a leggere
Il segno di Brudzinski è uno dei cosiddetti “segni meningei”, cioè un gruppo di segni usati in semeiotica neurologica per individuare eventuali Continua a leggere
Archivi tag: meningi
Empiema pleurico, subdurale, della colecisti: cause e cure
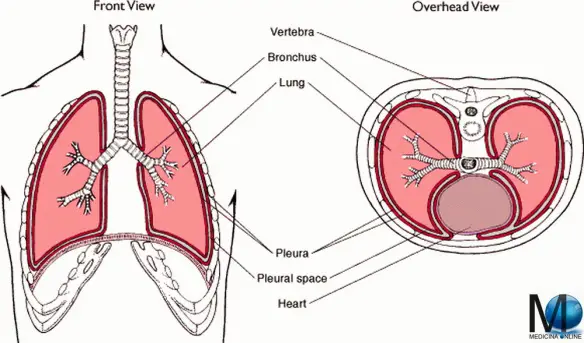 Per empiema in campo medico, si intende una raccolta di pus in una qualunque cavità corporea già presente nell’organismo. Esistono varie forme di empiema a seconda del luogo dove si manifesta la raccolta di pus, fra le più studiate in letteratura ritroviamo:
Per empiema in campo medico, si intende una raccolta di pus in una qualunque cavità corporea già presente nell’organismo. Esistono varie forme di empiema a seconda del luogo dove si manifesta la raccolta di pus, fra le più studiate in letteratura ritroviamo:
- Empiema pleurico, la forma più diffusa, infiammazione dello spazio pleurico
- Empiema subdurale, infiammazione delle meningi
- Empiema colecistico, raccolta di pus nella colecisti
Cause
Gli agenti batterici che comportano tale infiammazione sono diversi, tra i più importanti ritroviamo lo Staphilococcus Aureus.
Terapia
Il trattamento solitamente è chirurgico, ma accompagnato da farmaci per contrastare l’infiammazione.
Leggi anche:
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenzialeAsma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Muscoli respiratori volontari ed involontari
- Frattura costale multipla, volet costale e pneumotorace
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Meningite: contagio, sintomi, vaccino, gravità e profilassi
 La meningite è un’infiammazione delle meningi, le membrane che rivestono il cervello ed il midollo spinale: di solito è causata da batteri o virus, ma può anche essere provocata da particolari farmaci o malattie.
La meningite è un’infiammazione delle meningi, le membrane che rivestono il cervello ed il midollo spinale: di solito è causata da batteri o virus, ma può anche essere provocata da particolari farmaci o malattie.
I sintomi più comuni, che possono apparire tutti o solo in parte e possono manifestarsi in qualsiasi ordine, sono i seguenti:
- febbre alta,
- sensazione di malessere,
- mal di testa,
- collo rigido,
- fastidio provocato dall’esposizione alla luce,
- grave sonnolenza e letargia,
- convulsioni.
Tutta la popolazione, di qualsiasi età, può ammalarsi di meningite, ma poiché può diffondersi facilmente tra le persone che vivono a stretto contatto in ambienti chiusi le persone spesso più a rischio sono gli adolescenti, gli studenti e gli universitari.
- La meningite batterica è rara, ma nella maggior parte dei casi è molto grave e può mettere in pericolo la vita del paziente se non viene curata immediatamente.
- La meningite virale, anche nota come meningite asettica, è abbastanza comune e molto meno grave. Spesso non viene diagnosticata perché i suoi sintomi possono essere simili a quelli di una normale influenza.
Le principali cause di infezione sono:
| Contagiosità | Profilassi | Vaccino | |
| Batteriche | |||
| Neisseria meningitidis (meningococco) | Sì | Sì | Sì* |
| Streptococcus pneumoniae (pneumococco) | Sì | No | Sì |
| Haemophilus influenzae tipo b | Sì | Sì | Sì |
| Virali | Sì | No | No |
Legenda:
- Contagiosità: Tutti i microrganismi causa di meningite possono essere trasmessi ad altri soggetti, ma questo non significa che si sviluppi per forza la malattia.
- Profilassi: Solo per alcune forme di procede al trattamento preventivo di soggetti venuti a contatto con pazienti colpiti dall’infezione, in altri casi non è necessario.
- Sono disponibili i vaccini per tutte le forme batteriche, non per le forme virali; per quanto riguarda il meningococco in Italia sono disponibili:
- vaccinazione contro Neisseria meningitidis C
- vaccinazione contro Neisseria meningitidis B
- vaccinazione quadrivalente contro il meningococco A-C-Y-W135
Se la prevenzione e la diagnosi vengono effettuate in tempo la meningite può essere curata con efficacia; è quindi importante sottoporsi alle vaccinazioni di routine e conoscere i sintomi della meningite, se avete il sospetto di esservi ammalato recatevi dal medico il prima possibile.
Relativamente ai recenti casi di meningite l’Istituto Superiore di Sanità ha predisposto un utile riepilogo degli aspetti importanti da conoscere:
- Il microrganismo più aggressivo in grado di causare la malattia è il meningococco di tipo C, che insieme al B è il responsabile della maggior parte dei casi sia in Italia che in Europa.
- I bambini piccoli e gli adolescenti sono la fascia di popolazione a maggior rischio di contrarre l’infezione. Il tipo B colpisce invece prevalentemente i bambini al di sotto dell’anno di età.
- Come scritto sopra esistono tre tipi di vaccino anti-meningococco:
- il vaccino coniugato contro il meningococco di sierogruppo C (MenC);
- il vaccino coniugato tetravalente, utile verso i tipi A, C, W e Y;
- il vaccino contro il tipo B, che protegge solo e soltanto da questo.
- L’offerta vaccinale cambia leggermente da una Regione all’altra, anche se a breve con il nuovo piano vaccinale si cercherà di renderla più omogena; si raccomanda comunque di fare riferimento al pediatra o al proprio medico per qualsiasi informazione.
- Per gli adulti la vaccinazione non è di norma raccomandata, salvo in caso di fattori di rischio (zone a rischio, alcune malattie come la talassemia, diabete, malattie epatiche croniche gravi, immunodeficienze congenite o acquisite, …). Chi vuole può comunque ricorrere alla vaccinazione rivolgendosi alla propria ASL o facendosi prescrivere il vaccino dal proprio medico di base. Fatta eccezione della Toscana, la vaccinazione negli adulti è a pagamento.
Segnaliamo inoltre che il Ministero della Salute ha chiarito che non ci sono specifiche raccomandazioni di prevenzione per coloro che si recano nelle aree maggiormente interessate dai casi di Meningococco C, per viaggi di lavoro o soggiorni turistici.
Leggi anche:
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra sepsi e setticemia
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- I cinque segni cardinali dell’infiammazione
Cause
Molti dei batteri e dei virus che provocano la meningite sono abbastanza comuni e di solito sono collegati ad altre malattie molto diffuse. I batteri e i virus che infettano la pelle, l’apparato urinario, digerente o respiratorio possono diffondersi dal sangue fino alle meningi attraverso il liquido cerebro-spinale, il liquido che circola all’interno del midollo spinale.
In alcuni casi di meningite batterica i batteri si diffondono nelle meningi a causa di un grave trauma alla testa o di una grave infezione locale, come ad esempio un’infezione dell’orecchio (otite media) o dei seni nasali (sinusite).
Esistono molti tipi diversi di batteri in grado di provocare la meningite batterica:
- nei neonati le cause più comuni sono gli steptococchi del gruppo B, l’Escherichia coli e la Listeria monocytogenes.
- Nei bambini più grandi e negli adulti le cause più frequenti sono lo Streptococcus pneumoniae (pneumococco) e la Neisseria meningitidis (meningococco).
Anche l’Haemophilus influenza di tipo b (Hib) è in grado di provocare la malattia, ma poiché praticamente quasi tutta la popolazione ha sviluppato difese immunitarie contro di esso questi casi sono più rari che in passato.
Analogamente la meningite virale può essere provocata da molti virus diversi, come ad esempio gli enterovirus (i coxsackievirus, i poliovirus, il virus dell’epatite A, ecc) e l’herpesvirus.
Sintomi
Riconoscere la malattia
- Il mal di testa è il sintomo caratteristico della malattia, colpisce infatti il 90% degli adulti ed è il sintomo di esordio più comune.
- A seguire la rigidità del collo, intesa come incapacità di flettere passivamente il collo in avanti, a causa di una severa rigidità muscolare (70% dei casi in età adulta).
- Il terzo sintomo caratteristico è infine l’alterazione dello stato mentale.
Tutti e tre i sintomi si rilevano solo nel 40-50% di tutti i casi di meningite batterica, ma se nessuno dei tre segni è presente, la meningite è estremamente improbabile. (Fonte: The rational clinical examination. Does this adult patient have acute meningitis?)
Incubazione
ll tempo può variare a seconda della causa dell’infezione (quale virus o quale batterio):
- M. virale: varia da tre a sei giorni
- M. batterica: varia dai 3 ai 10 giorni
La malattia è contagiosa soltanto durante la fase acuta, ossia la fase in cui sono presenti sintomi.
Sintomi precoci
I primi sintomi che possono preannunciare lo sviluppo di meningite sono (Fonte: Thompson M, Ninis N, Perera R et al. Clinical recognition of meningococcal disease in children and adolescents. The Lancet 2006; DOI: 10.1016/S0140-6736(06)67932-4):
- dolori alle gambe,
- mani e piedi freddi,
- colorito anormale.
Descrizione estesa
I sintomi tradizionalmente conosciuti tendono invece a svilupparsi in una fase avanzata della patologia (da 13 a 22 ore dal contagio), mentre i precedenti sintomi si manifestano nelle prime 8 ore dal contagio.
I sintomi classici della meningite sono diversificati e dipendono sia dall’età del malato sia dalla causa dell’infezione. Poiché in entrambi i tipi possono presentare sintomi parainfluenzali simili, soprattutto nelle prime fasi della malattia, e poiché la meningite batterica può diventare molto grave, è importante diagnosticare velocemente l’infezione.
I primi sintomi possono presentarsi all’improvviso oppure più lentamente dopo alcuni giorni di raffreddore, naso che cola, diarrea, vomito o altri sintomi di infezione.
Tra i più frequenti e caratteristici troviamo:
- febbre,
- letargia (stato di coscienza ridotta),
- irritabilità,
- mal di testa,
- fotofobia (sensibilità degli occhi alla luce),
- torcicollo,
- eruzioni cutanee,
- convulsioni.
I neonati affetti da meningite potrebbero non avere questi sintomi, ma potrebbero semplicemente essere molto irritabili, letargici, o avere la febbre. Potrebbero essere difficili da calmare, anche se li si prende in braccio e li si culla.
Tra gli altri sintomi della meningite nei neonati troviamo:
- itterizia (colorito giallastro della pelle),
- rigidità del corpo e del collo (torcicollo),
- febbre, oppure temperatura minore del solito,
- appetito insufficiente,
- poppate più deboli del solito,
- pianto dai toni molto acuti,
- sporgenza della fontanella (il punto non ancora ossificato che si trova sulla parte anteriore alta del cranio del bambino).
La meningite virale tende a provocare sintomi parainfluenzali, come la febbre e il raffreddore, e può essere talmente lieve da passare inosservata anche per il medico. La maggior parte dei casi di meningite virale guarisce completamente entro 7-10 giorni, senza alcuna complicazione o terapia.
Leggi anche:
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
- Differenza tra infezione acuta e cronica
- Morte cellulare: differenza tra necrosi, apoptosi ed autofagia
- Infestazione: cos’è, da cosa è causata, come si cura
- Differenza tra infezione ed infestazione
- Differenza tra infestazione interna ed esterna
- Differenza tra infiammazione cronica granulomatosa e non granulomatosa
- Differenza tra granulomi asettici (da corpo estraneo) e settici
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
- Differenza tra cisti e linfonodo
- Differenza tra cisti, pseudocisti, ascesso ed empiema
- Differenza infiammabile, combustibile, comburente e facilmente infiammabile
Quando chiamare il medico
La meningite può uccidere in poche ore, è quindi bene rivolgersi rapidamente al medico in caso di dubbi e di presenza di sintomi come:
- vomito,
- mal di testa,
- letargia,
- confusione,
- rigidità del collo,
- eruzioni cutanee,
- febbre.
I neonati che hanno la febbre, sono irritabili o letargici e hanno poco appetito dovrebbero essere visitati da un medico il prima possibile.
Se vostro siete entrati in contatto con qualcuno ammalato di meningite chiamate il medico per sapere se è consigliabile una terapia preventiva.
Trasmissione
La maggior parte dei casi di meningite, sia virale sia batterica, deriva da infezioni contagiose che si diffondono attraverso le minuscole gocce di liquidi provenienti dalla gola e dal naso di una persona infetta. Le goccioline possono essere trasportate dall’aria quando la persona tossisce, ride, parla o starnutisce. Poi possono infettare le altre persone che le respirano oppure che, dopo averle toccate, portano le mani al naso o alla bocca.
L’infezione si trasmette anche condividendo alimenti, bicchieri, stoviglie, fazzoletti o asciugamani con una persona infetta. Alcuni agenti infettivi si possono diffondere attraverso le feci, quindi chi entra in contatto con le feci, ad esempio un bambino non abituato a lavarsi le mani, può contrarre l’infezione.
Nella maggior parte dei casi l’infezione si diffonde tra persone che vivono a stretto contatto, ad esempio tra coloro che vivono vive nella stessa casa oppure si espongono all’agente infettivo baciando la persona infetta o condividendo bicchieri e stoviglie. Il contatto casuale a scuola o sul posto di lavoro con una persona infetta di solito non trasmetterà l’agente infettivo.
Leggi anche:
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- HIV: sintomi iniziali in donne e uomini
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
Pericoli
Alcuni pazienti che sono stati colpiti dalla meningite potrebbe dover rimanere sotto controllo medico per più tempo: tra i problemi più frequenti provocati dalla meningite batterica troviamo difetti dell’udito ed infatti spesso vengono eseguiti esami specifici terminato il ricovero.
Le complicazioni della meningite batterica possono essere gravi e comprendono problemi neurogici come ad esempio:
- sordità,
- problemi di vista,
- convulsioni,
- disabilità intellettive.
Anche il cuore, i reni e le ghiandole surrenali potrebbero essere colpiti. Alcuni bambini sviluppano problemi neurologici che durano per tutta la vita, però nella maggior parte dei malati la patologia viene diagnosticata e curata in tempo e guarisce completamente.
In alcuni rari casi la malattia ha esito fatale, con maggior frequenza nei neonati e nelle persone anziane.
Cura e terapia
Poiché la meningite batterica può essere molto grave, se avete il sospetto che voi o vostro figlio abbiate una qualsiasi forma di meningite è importante andare dal medico il prima possibile.
Se anche il medico sospetta un caso di meningite vi prescriverà degli esami di laboratorio che lo aiuteranno a formulare una diagnosi corretta. Probabilmente tra questi esami ci sarà anche una puntura lombare (rachicentesi) che preleverà un campione di liquido cerebro-spinale. Quest’esame metterà in luce qualsiasi sintomo di infiammazione e dirà se è un virus oppure un batterio a causare l’infezione.
Il bambino affetto da meningite virale può essere ricoverato in ospedale, però ad alcuni bambini viene dato il permesso di stare a casa, se i sintomi non sono troppo gravi. La terapia per alleviare i sintomi comprende riposo, adeguata assunzione di liquidi e analgesici da banco.
Se viene diagnosticata (o anche solo sospettata) una meningite batterica i medici inizieranno il prima possibile a somministrare antibiotici per via endovenosa. Possono essere somministrati liquidi per sostituire quelli persi con la febbre, la sudorazione, il vomito e lo scarso appetito; i corticosteroidi (cortisone) possono contribuire a ridurre l’infiammazione delle meningi, a seconda della causa della malattia.
Per le complicazioni della meningite batterica può essere necessaria una terapia aggiuntiva. Ad esempio, potrebbero essere somministrati farmaci anticonvulsanti per curare le convulsioni. Se il paziente si trova in una situazione di shock o di ipotensione (pressione bassa) possono essere somministrati ulteriori liquidi per endovena e farmaci in grado di aumentare la pressione sanguigna. Per alcuni potrebbe essere necessaria l’ossigenazione o la ventilazione meccanica se hanno difficoltà respiratorie.
Prevenzione
I vaccini di routine possono essere molto utili per la prevenzione della meningite. I vaccini contro l’influenza, il morbillo, la parotite, la poliomelite, il meningococco e lo pneumococco possono difendere l’organismo dalla meningite causata da questi microrganismi. Alcuni bambini più a rischio dovrebbero anche essere vaccinati contro certi altri tipi di pneumococco.
Alcuni medici attualmente consigliano di far vaccinare i bambini undicenni contro l’affezione meningococcica, un’infezione batterica molto grave che può causare la meningite. Il vaccino è noto come vaccino quadrivalente contro la meningite. Anche i bambini di età superiore agli 11 anni che non sono ancora stati vaccinati dovrebbero farsi vaccinare, soprattutto se vanno a scuola, in collegio, in campeggio o in altre strutture in cui vivono a stretto contatto con altre persone. Il vaccino può anche essere consigliato per le persone che si recano in paesi in cui la meningite è più diffusa.
Molti dei batteri e dei virus responsabili della meningite sono abbastanza comuni. Una buona igiene è importante per prevenire qualsiasi infezione. Raccomandate ai bambini di lavarsi le mani accuratamente e con frequenza, soprattutto prima di mangiare e dopo essere andati in bagno. Anche evitando il contatto ravvicinato con le persone malate e la condivisione di alimenti, bevande o stoviglie si può contribuire ad arrestare la diffusione dei batteri responsabili.
Più in generale è possibile consigliare di:
- Evitare luoghi affollati
- Attenersi alle comuni norme igieniche
- Le persone venute a contatto con un malato, essendo fortemente a rischio, devono essere trattare con un’adeguata profilassi antibiotica
- Vaccinazione: I 3 vaccini disponibili rappresentano la migliore arma di prevenzione attualmente disponibile, i cui benefici durano tutta la vita.
E’ bene infine ricordare che, anche somministrando tutti i vaccini disponibili per le diverse forme di meningite (in Italia sono disponibili contro l’Emofilo, lo Pneumococco e contro il Meningococco in tutte le sue forme), non è possibile acquisire un’immunità completa per questa malattia, perchè non sono disponibili i vaccini per le forme meno comuni; è bene in ultima analisi affrontare il discorso con il pediatra/medico per valutare il rapporto rischio beneficio ad personam.
Leggi anche:
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Glasgow Coma Scale per la classificazione del coma
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Segni meningei e irritazione meningi in bambini ed adulti
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Sinusite: cause, sintomi e cure di una malattia del freddo molto diffusa
- Peritonite: tipi, cause, sintomi, diagnosi e terapie
- Appendicite acuta e cronica: cause, sintomi e terapie
- Differenza tra empiema ed ascesso
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Cos’è l’Idropisìa?
- Idrope: cause, tipi e terapia
- Cos’è l’edema, come e perché si forma?
- Differenza tra edema localizzato, generalizzato e sistemico
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenzialeAsma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Muscoli respiratori volontari ed involontari
- Frattura costale multipla, volet costale e pneumotorace
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Diagnostica per immagini nell’aneurisma cerebrale
 Per meglio comprendere l’argomento, leggi prima: Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
Per meglio comprendere l’argomento, leggi prima: Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
Nella maggior parte dei casi gli aneurismi cerebrali vengono scoperti solo quando già si sono rotti e quindi vanno trattati come emergenze, tuttavia l’aneurisma può essere anche scoperto per caso quando ci si sottopone ad esami di diagnostica per immagini alla testa per altri motivi. Se all’improvviso il paziente inizia ad avere un forte mal di testa o altri sintomi collegabili alla rottura di un aneurisma, dovrà sottoporsi a una serie di esami per capire se ha avuto un’emorragia nello spazio tra il cervello e i tessuti circostanti (emorragia subaracnoidea) o un altro tipo di problema. Se c’è stata emorragia il personale sanitario capirà se la causa è da imputare alla rottura di un aneurisma. Gli stessi esami andranno svolti anche se si soffre dei sintomi di un aneurisma silente, ad esempio di male dietro all’occhio, di anomalie nella visione e di paralisi in un lato del volto.
Tra gli esami diagnostici ricordiamo:
-
Tomografia computerizzata (TAC). Di solito è il primo esame radiografico usato per capire se si è verificata o meno un’emorragia cerebrale. L’esame produce immagini a due dimensioni di sezioni del cervello. Durante l’esame, può essere iniettato un mezzo di contrasto che facilita l’osservazione della circolazione nel cervello e può indicare la posizione dell’aneurisma. Questa variante dell’esame è detta TAC angiografia.
-
Puntura lombare. Intervento di estrazione del liquido cefalorachidiano dalla colonna vertebrale con una siringa. Se si ha avuto un’emorragia subaracnoidea, con ogni probabilità ci saranno dei globuli rossi nel liquido che circonda il cervello e il midollo spinale (liquido cefalorachidiano).
-
Angiogramma o arteriogramma cerebrale. Durante quest’intervento, il medico inserisce un tubicino flessibile (catetere) in una delle arterie principali (di solito nella zona inguinale) e lo guida verso il cuore e poi nelle arterie cerebrali. Uno speciale mezzo di contrasto iniettato nel catetere attraversa le arterie e raggiunge il cervello. La serie di radiografie che vengono scattate, poi, può scoprire dettagli relativi alla condizione delle arterie e alla posizione dell’aneurisma che si è rotto. Questo esame è più invasivo rispetto ai precedenti e di solito è eseguito quando gli altri non sono sufficienti.
-
Risonanza magnetica (MRI). La risonanza magnetica usa un campo magnetico e le onde radio per creare immagini dettagliate del cervello, in due o in tre dimensioni. La risonanza magnetica con mezzo di contrasto (angiografia con mezzo di contrasto) migliora la qualità delle immagini dei vasi sanguigni e del sito in cui l’aneurisma si è rotto. Con questa tecnica diagnostica, le immagini possono risultare migliori rispetto a quelle della TAC.
In generale gli esami di diagnostica per immagini non sono consigliati quando si tratta di prevenire e tenere sotto controllo gli aneurismi silenti, ma sono necessari degli esami di screening se in passato si è verificata la rottura di un aneurisma in un genitore o fratello e/o se si soffre di un disturbo congenito che fa aumentare il rischio di aneurisma cerebrale. Lo screening dell’aneurisma può essere definito come screening iniziale (ad es. di un gruppo di pazienti considerati ad alto rischio) o di follow-up di screening in soggetti selezionati. Lo scopo ultimo dello screening non è soltanto quello di individuare o curare le lesioni, ma piuttosto quello di aumentare il numero di anni con una buona qualità della vita per il paziente.
leggi anche:
- Tipi e grandezza degli aneurismi cerebrali
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Aneurisma dell’aorta addominale: cause, sintomi, diagnosi e terapie
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Com’è fatto il cuore, a che serve e come funziona?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
 Per meglio comprendere l’argomento, leggi prima: Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
Per meglio comprendere l’argomento, leggi prima: Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
Un aneurisma cerebrale può:
- essere asintomatico, e quindi scoperto per caso in corso di accertamenti neuroradiologici eseguiti per altri motivi (es. mal di testa). Si stima che circa l’1% della popolazione abbia almeno un aneurisma cerebrale senza saperlo. La maggior parte degli aneurismi non si rompe e non crea problemi né sintomi per tutta la vita. In alcuni casi può essere necessaria una terapia per un aneurisma che è stato scoperto ma che non si è rotto, per prevenirne un’eventuale futura rottura;
- causare sintomi aspecifici e segni neurologici per compressione meccanica di strutture adiacenti (es. vertigini, sguardo doppio, mal di testa etc.);
- rompersi e causare emorragia cerebrale e subaracnoidea.
Cosa succede quando si rompe un aneurisma?
Il mal di testa forte e improvviso, descritto spesso come il colpo di un pugnale affilato in testa, è il principale sintomo della rottura di un aneurisma. Al mal di testa si associano:
-
nausea e vomito;
- malessere generale;
-
irrigidimento del collo;
-
visione offuscata o doppia;
-
fotosensibilità;
-
convulsioni;
-
ptosi palpebrale (abbassamento eccessivo della palpebra superiore);
-
perdita di coscienza;
-
confusione.
Quando l’aneurisma cerebrale si rompe, l’emorragia di solito dura per un tempo molto variabile. Il sangue può danneggiare direttamente le cellule circostanti o addirittura causarne la morte, nonché aumentare la pressione all’interno del cranio. Se la pressione aumenta troppo può interrompersi la fornitura di sangue e ossigeno al cervello: si può perdere conoscenza e persino morire.
Tra le complicazioni che possono nascere dopo la rottura di un aneurisma ricordiamo:
-
Seconda emorragia. Un aneurisma che già si è rotto o fissurato rischia una seconda emorragia, in grado di provocare ulteriori danni alle cellule cerebrali.
-
Vasospasmo. Quando l’aneurisma si rompe i vasi sanguigni cerebrali possono iniziare a restringersi e allargarsi in modo anomalo (vasospasmo). In questo modo le cellule cerebrali ricevono meno sangue (ischemia): si verificano ulteriori danni e perdite di funzionalità.
-
Idrocefalo. Se, come avviene nella maggior parte dei casi, la rottura dell’aneurisma provoca un’emorragia nello spazio tra il cervello e il tessuto circostante (emorragia subaracnoidea), il sangue può bloccare la circolazione del liquido che circonda il cervello e il midollo spinale (liquido cefalorachidiano). Come risultato si può verificare l’idrocefalo, cioè un accumulo di liquido cefalorachidiano che aumenta la pressione sul cervello e può danneggiare i tessuti.
-
Iponatremia. L’emorragia subaracnoidea provocata dalla rottura di un aneurisma cerebrale può causare uno squilibrio dei livelli sodio nel sangue, dovuto alla lesione dell’ipotalamo, una zona vicino alla base del cervello. Se i livelli di sodio si abbassano (iponatremia) le cellule cerebrali si ingrossano e subiscono danni permanenti.
In caso di rottura o sospetta rottura di aneurisma è necessario recarsi IMMEDIATAMENTE al pronto soccorso, dal momento che maggiore rapidità equivale a migliore prognosi.
Purtroppo circa il 15% dei pazienti muore prima di raggiungere l’ospedale, e più del 50% muore entro i primi 30 giorni dall’evento.
Leggi anche:
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Tipi e grandezza degli aneurismi cerebrali
- Diagnostica per immagini nell’aneurisma cerebrale
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Aneurisma dell’aorta addominale: cause, sintomi, diagnosi e terapie
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Com’è fatto il cuore, a che serve e come funziona?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Differenza tra caffè al vetro ed in tazza: qual è il più buono?
- Differenza tra caffè lungo, corto e ristretto: qual è il più forte?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Tipi e grandezza degli aneurismi cerebrali
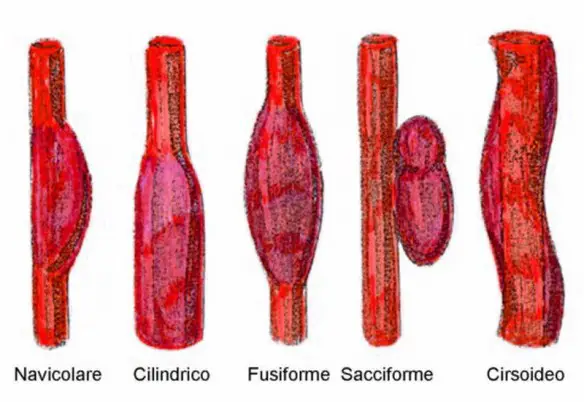 Per meglio comprendere l’argomento, leggi prima: Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
Per meglio comprendere l’argomento, leggi prima: Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
Comunemente gli aneurismi vengono classificati in base alla loro dimensione e alla loro morfologia. La classificazione riveste un ruolo importante per il neurochirurgo e il neuroradiologo per valutare il trattamento.
-
Aneurisma sacciforme miliare: aneurisma di piccole dimensioni e rotondeggiante, il suo diametro tipico è inferiore ai 2 cm. Si tratta del tipo più comune di aneurisma dovuto ad un difetto nello sviluppo anatomico della parete del vaso.
-
Aneurisma gigante: simile a quello miliare, ma di dimensioni maggiori (diametro superiore a 3 cm) e agisce come una lesione occupante spazio.
-
Aneurisma fusiforme: dilatazione irregolare della parete arteriosa di tutta la circonferenza, solitamente consegue ad aterosclerosi diffusa. Raramente va incontro a rottura.
-
Aneurisma traumatico: aneurisma che solitamente deriva dallo stiramento dell’arteria, ma che può essere causato anche da una lesione diretta. Si forma più comunemente a livello del circolo carotideo.
-
Aneurisma micotico: aneursma conseguente ad un’infezione fungina in cui emboli settici determinano linsorgenza di arterite.
-
Aneurisma di Charcot-Bouchard: aneurisma microscopico dovuto ad un’ipertensione, solitamente localizzato ai gangli della base o del tronco encefalico.
-
Aneurisma dissecante: si forma quando il sangue passa tra le pareti dell’arteria, separando la tonaca intima dello strato muscolare. Comunemente dovuto ad aterosclerosi.
Le dimensioni dell’aneurisma sono tradizionalmente segnalate come
- piccolo se inferiore a 15 mm,
- grande se 15-25 mm,
- gigante se 25-50 mm,
- supergigante se maggiore a 50 mm.
La maggior parte degli aneurismi riscontrati appartengono alla prima categoria, che è stata ulteriormente suddivisa in due sottocategorie: piccolo se inferiore a 5 mm e medio se 5-15 mm.
leggi anche:
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Diagnostica per immagini nell’aneurisma cerebrale
- Aneurisma dell’aorta addominale: cause, sintomi, diagnosi e terapie
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Com’è fatto il cuore, a che serve e come funziona?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
 L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).
L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).
I segni e i sintomi di un ictus e di un TIA possono sovrapporsi e comprendono tipicamente:
- l’incapacità di muoversi o di percepire un lato del corpo,
- problemi alla comprensione o all’esprimere parole
- o la perdita di visione di una parte del campo visivo.
Un attacco ischemico transitorio, pur non causando danni permanenti al cervello, non va mai trascurato; esso, infatti, potrebbe essere il primo indizio di una predisposizione all’ictus, il cui esito può essere letale.
Per approfondire leggi anche:
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra ictus ischemico ed emorragico
- Differenza tra emorragia cerebrale ed ictus
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Com’è fatto il cuore, a che serve e come funziona?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra trombo e placca aterosclerotica
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza tra emorragia cerebrale ed ictus
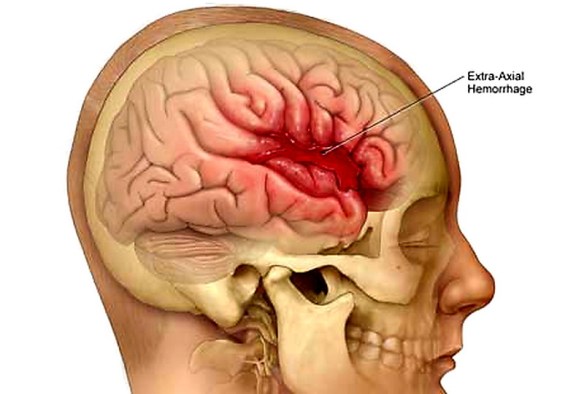 Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo.
Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo.
Con “ictus cerebrale” (anche chiamato “colpo apoplettico” o semplicemente “ictus”) si intende invece quella situazione in cui una scarsa perfusione sanguigna al cervello (ischemia) provoca la morte delle cellule celebrali (necrosi). La scarsa perfusione può essere determinata da:
- una ostruzione a livello di un vaso cerebrale (tipicamente un trombo o un embolo) e prende il nome di ictus ischemico;
- una emorragia a livello di un vaso cerebrale (tipicamente da rottura di aneurisma, ipertensione arteriosa o traumi) e prende il nome di ictus emorragico.
Si comprende quindi il legame tra i due termini: una emorragia cerebrale è una delle possibili cause che può determinare un ictus cerebrale. L’ictus da emorragia cerebrale determina non solo ischemia e necrosi del tessuto cerebrale da mancata perfusione ematica, ma anche indirettamente un danno alle strutture nervose vicine a causa dell’ematoma (la raccolta di sangue che si forma al di fuori dei vasi sanguigni) che determina compressione delle strutture cerebrali ed aumento della pressione intracranica.
Per approfondire, leggi:
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra ictus ischemico ed emorragico
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Ipertensione endocranica: valori, cause, bradicardia, terapie
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Morto Fabrizio Frizzi: ecco le cause del decesso
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Com’è fatto il cuore, a che serve e come funziona?
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra trombo e placca aterosclerotica
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
