 L’albinismo è un’anomalia congenita, ereditaria, caratterizzata dall’assenza della melanina, il pigmento, che conferisce colore alla pelle, alle mucose, ai peli, ai capelli e agli occhi. Gli albini soffrono di disturbi alla vista e hanno, inoltre, una predisposizione per i tumori della pelle. L’albinismo è presente nei popoli di tutte le razze.
L’albinismo è un’anomalia congenita, ereditaria, caratterizzata dall’assenza della melanina, il pigmento, che conferisce colore alla pelle, alle mucose, ai peli, ai capelli e agli occhi. Gli albini soffrono di disturbi alla vista e hanno, inoltre, una predisposizione per i tumori della pelle. L’albinismo è presente nei popoli di tutte le razze.
Cause
L’albinismo è una condizione genetica causata da una mutazione di uno dei circa 18 geni, finora individuati, che al loro interno contengono le informazioni necessarie per la produzione di melanina in pelle e occhi. La melanina è un pigmento neri, bruno o rossastro, presenti in quantità variabile in vari distretti corporei, tra cui pelle, iride e capelli, in base all’etnia: la quantità di melanina presente determina la colorazione più o meno scura della cute.
Trasmissione
La maggior parte dei casi di albinismo, denominati albinismo oculocutaneo, ha una trasmissione genetica autosomica recessiva. Una malattia è detta a trasmissione autosomica recessiva quando l’allele alterato deve essere presente in coppia (omozigosi), cioè sono necessarie due copie dell’allele difettoso per far sì che la malattia si esprima, a prescindere dal sesso. Non basta un solo genitore portatore sano o malato, bensì entrambi i genitori devono essere portatori sani o malati. Il fenotipo quindi si esprime quando nel genotipo dell’individuo sono presenti entrambi gli alleli responsabili, fatto che spiega l’alta probabilità di sviluppare malattie genetiche in caso di incesto. Quindi:
- un individuo che possegga entrambi gli alleli alterati: è portatore ed è malato;
- un individuo che possegga solo un allele alterato: è portatore ma è sano;
- un individuo che non possegga nessun allele alterato: NON è portatore ed è sano.
Essere portatore sano vuol dire quindi NON avere la patologia ma possedere nel proprio genotipo un allele mutato, che può essere trasmesso alle generazioni successive.
Dalla combinazione delle possibili condizioni di genitori sani, malati e portatori sani, deriva la distribuzione probabilità che la malattia sia trasmessa ai figli:
- genitori malato-malato: la probabilità che il figlio/a nasca malato è del 100%;
- genitori sano-malato: la probabilità che il figlio/a nasca portatore sano è del 100%;
- genitori malato-portatore sano: la probabilità che il figlio/a nasca malato è del 50% e del 50% che nasca portatore sano;
- genitori sano-portatore sano: la probabilità che il figlio/a nasca sano è del 50% e del 50% che nasca portatore sano;
- genitori portatore-portatore: la probabilità che il figlio/a nasca portatore sano è del 50% mentre è del 25% che nasca sano o malato.
Se nessuno dei genitori ha un allele mutato, non c’è ovviamente alcuna trasmissione autosomica recessiva ed i figli saranno tutti sani e NON portatori dell’allele mutato.
Nell’immagine che segue, è raffigurata la tipica situazione in cui entrambi i genitori sono sani ma portatori dell’allele mutato:
- un figlio su quattro avrà entrambi gli alleli alterati e sarà malato ed ovviamente portatore;
- due figli su quattro avranno un allele normale ed uno alterato e saranno sani ma anche portatori;
- un figlio su quattro avrà entrambi gli alleli normali e sarà sano e NON portatore.
Sintomi e segni
La pelle, i capelli e i peli degli albini hanno una funzionalità normale. Tuttavia, cambiano colore. La colorazione “tipica” dell’albinismo, totale, è il bianco. In realtà, però, esistono diversi “gradi” dell’anomalia congenita. In alcuni casi, infatti, pelle, capelli e peli tendono a scurirsi leggermente. Per questo, quindi, è erroneo considerare albino solo chi presenta pelle bianca, capelli bianchi e occhi rossi.
Diagnosi
La diagnosi avviene principalmente tramite anamnesi ed esame obiettivo. I test genici possono individuare i geni responsabili dell’albinismo.
Conseguenze per la salute
I principali problemi per la salute di un albino sono legati alla pelle e agli occhi. La melanina colora la pelle rappresentando uno degli “elementi”, visibili, della variazione umana ma, questo pigmento, svolge anche il ruolo di proteggere la pelle dai raggi, dannosi, del sole. Una prolungata esposizione al sole, infatti, determina un aumento della produzione di pigmento, l’abbronzatura, che funge da “filtro solare naturale”. Quando la pelle, però, è poco o per nulla pigmentata risulta priva di protezione. Questa condizione predispone a facili “scottature” – eritema solare – e, con maggiore rischio, a degenerazioni tumorali.
Gli occhi, senza una normale quantità di pigmento durante lo sviluppo embrionale e durante il primo periodo di vita, non si sviluppano bene e non funzionano bene. L’assenza del pigmento oculare – presente nell’iride e nella retina – determina, specifici, cambiamenti dell’occhio e dei nervi ottici:
- l’iride si presenta trasparente lasciando passare la luce che, normalmente, entra soltanto attraverso la pupilla con, conseguente, ipersensibilità dell’occhio alla luce, fotofobia;
- la retina, parte dell’occhio in cui sono localizzate le cellule che percepiscono lo stimolo visivo, manca di un’area piccola ma importante, la fovea, per cui si ha una riduzione dell’acuità visiva;
- le connessioni nervose, addette al trasporto dello stimolo visivo dalla retina al cervello, seguono un percorso anomalo determinando, di conseguenza, una diminuzione della visione tridimensionale;
- il nistagmo, movimento involontario degli occhi, generalmente, di tipo orizzontale, lo strabismo ed altri difetti oculari – errori di rifrazione – contribuiscono alla riduzione della visione.
L’entità di ognuno di questi disturbi è variabile in relazione alla quantità di pigmento presente durante lo sviluppo dell’occhio.
Conseguenze a livello psicologico
I soggetti con albinismo affrontano varie di discriminazione in tutto il mondo a causa del colore della pelle: come risultato il paziente tende ad isolarsi e può sviluppare depressione ed ideazioni suicidarie.
Terapie e consigli
Non esiste una terapia specifica per l’albinismo. I consigli, per i pazienti con albinismo, sono:
- evitare la luce solare diretta;
- utilizzare occhiali da sole;
- indossare indumenti protettivi;
- applicare schermi solari con un fattore di protezione superiore a 30 come protezione contro i raggi UVA e UVB.
Leggi anche:
- Fototipo 0 1 2 3 4 5 6: significato, colore, caratteristiche, come abbronzarsi
- Differenza tra melanina, melatonina e melammina
- Il colore della pelle? Solo una questione di melanina
- Mappatura dei nei e dermatoscopia in epiluminescenza per la diagnosi di melanoma
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Ernia del disco e mal di schiena: sintomi, diagnosi e cura
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Labbra blu: da cosa sono causate e come si curano in bimbi ed adulti
- Insufficienza venosa: cause, sintomi, prevenzione, trattamento farmacologico e chirurgico
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine

 1) Cos’è l’acaro?
1) Cos’è l’acaro? Il contorno labbra è ormai da decenni preso di mira dai ricercatori cosmetici nell’intento di ideare creme e sieri sempre più all’avanguardia per migliorarne l’aspetto e prevenire i segni dell’invecchiamento cutaneo precoce. Il contorno labbra tende ad invecchiare assai più rapidamente rispetto alle altre zone del volto: questo perché le labbra sono perennemente sottoposte a numerosi movimenti, eseguiti per masticare, parlare, sorridere, baciare e quant’altro. Come se ciò non bastasse, il sottilissimo strato di pelle che circonda le labbra è estremamente suscettibile agli insulti atmosferici: il vento, il freddo, gli sbalzi termici tipici di questo mese ed i raggi UV solari od artificiali aggrediscono continuamente questa zona, rendendola via via più debole.
Il contorno labbra è ormai da decenni preso di mira dai ricercatori cosmetici nell’intento di ideare creme e sieri sempre più all’avanguardia per migliorarne l’aspetto e prevenire i segni dell’invecchiamento cutaneo precoce. Il contorno labbra tende ad invecchiare assai più rapidamente rispetto alle altre zone del volto: questo perché le labbra sono perennemente sottoposte a numerosi movimenti, eseguiti per masticare, parlare, sorridere, baciare e quant’altro. Come se ciò non bastasse, il sottilissimo strato di pelle che circonda le labbra è estremamente suscettibile agli insulti atmosferici: il vento, il freddo, gli sbalzi termici tipici di questo mese ed i raggi UV solari od artificiali aggrediscono continuamente questa zona, rendendola via via più debole. Se osserviamo superficialmente la cute, questa appare come un involucro poco interessante che avvolge passivamente il corpo. Non esegue funzioni importanti come quelle del cuore di pompare il sangue né come l’organo coinvolto nel pensiero, nel salto o nella corsa. Tuttavia se pensiamo agli ustionati gravi o semplicemente pensiamo a problemi più banali come pelli impure e all’acne che possono influenzare la vita di tutti i giorni capiamo come la pelle possa influire sulla nostra vita. Perché si parla di pelle impura? Forse perché “impura” vuol dire “sporca”, con alterata integrità e poco omogenea. Esempio di questi difetti possono essere la presenza di polvere, sporco all’interno dei pori come avviene nei comedoni, nell’acne e nella dermatite seborroica. Infatti se vista al microscopio elettronico la pelle è intensamente popolata da batteri, funghi ed altri parassiti che permangono sulla pelle anche se ci siamo lavati accuratamente e che quindi possono aprire le porte a dermatiti, comedoni ed acne.
Se osserviamo superficialmente la cute, questa appare come un involucro poco interessante che avvolge passivamente il corpo. Non esegue funzioni importanti come quelle del cuore di pompare il sangue né come l’organo coinvolto nel pensiero, nel salto o nella corsa. Tuttavia se pensiamo agli ustionati gravi o semplicemente pensiamo a problemi più banali come pelli impure e all’acne che possono influenzare la vita di tutti i giorni capiamo come la pelle possa influire sulla nostra vita. Perché si parla di pelle impura? Forse perché “impura” vuol dire “sporca”, con alterata integrità e poco omogenea. Esempio di questi difetti possono essere la presenza di polvere, sporco all’interno dei pori come avviene nei comedoni, nell’acne e nella dermatite seborroica. Infatti se vista al microscopio elettronico la pelle è intensamente popolata da batteri, funghi ed altri parassiti che permangono sulla pelle anche se ci siamo lavati accuratamente e che quindi possono aprire le porte a dermatiti, comedoni ed acne. Lavarsi le mani, dalle scoperte del
Lavarsi le mani, dalle scoperte del 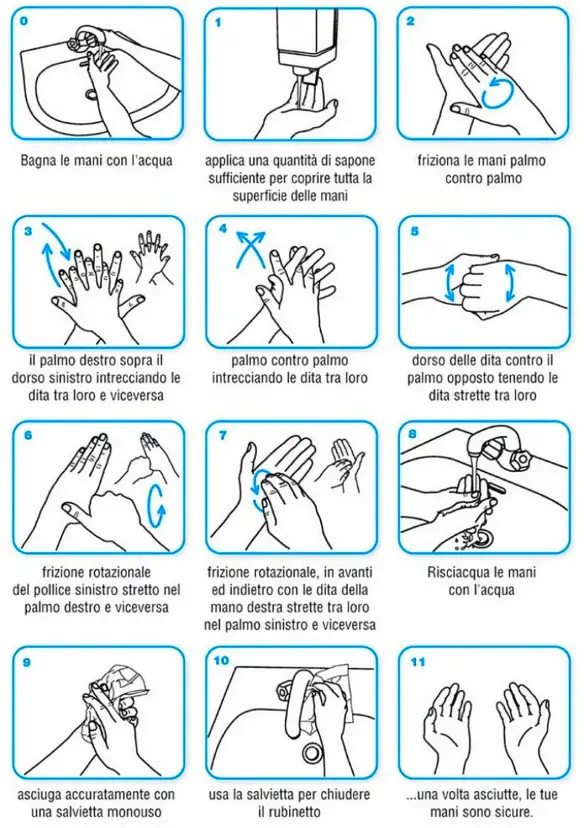
 Le mani secche e screpolate sono il risultato di tutti quegli insulti termici, chimici e fisici che ogni giorno si abbattono sulle nostre mani. L’utilizzo smodato di detergenti aggressivi, gli sbalzi di temperatura e la scarsa attenzione nella cura delle mani possono alterare la naturale barriera idrolipidica che riveste l’epidermide; in questo modo, la pelle delle mani perde progressivamente la propria elasticità intrinseca, apparendo visibilmente screpolata, desquamata ed irritata. Il fenomeno delle mani screpolate si accompagna normalmente ad altri disturbi: primi fra tutti, l’arrossamento delle mani, la formazione di micro taglietti sulla pelle e la tipica sensazione di avere la “pelle che tira”.
Le mani secche e screpolate sono il risultato di tutti quegli insulti termici, chimici e fisici che ogni giorno si abbattono sulle nostre mani. L’utilizzo smodato di detergenti aggressivi, gli sbalzi di temperatura e la scarsa attenzione nella cura delle mani possono alterare la naturale barriera idrolipidica che riveste l’epidermide; in questo modo, la pelle delle mani perde progressivamente la propria elasticità intrinseca, apparendo visibilmente screpolata, desquamata ed irritata. Il fenomeno delle mani screpolate si accompagna normalmente ad altri disturbi: primi fra tutti, l’arrossamento delle mani, la formazione di micro taglietti sulla pelle e la tipica sensazione di avere la “pelle che tira”. Quando dico che la nostra pelle è acida, intendo che il suo pH si attesta a valori fisiologici al di sotto della neutralità: normalmente tale pH è compreso tra i valori 4,2 e 5,6 anche se i picchi possono raggiungere anche 7 (la neutralità). L’ampiezza di questo intervallo è spiegabile sulla base dei moltissimi fattori capaci di influenzare il pH cutaneo. Il grado di acidità della pelle riconosce infatti un certo grado di variabilità intra ed interindividuale; il pH cutaneo varia ad esempio sulla base della regione corporea considerata, della stagione, del sesso, delle fasi del ciclo mestruale, dei cosmetici e dei detergenti utilizzati, della flora batterica residente e del grado di sudorazione.
Quando dico che la nostra pelle è acida, intendo che il suo pH si attesta a valori fisiologici al di sotto della neutralità: normalmente tale pH è compreso tra i valori 4,2 e 5,6 anche se i picchi possono raggiungere anche 7 (la neutralità). L’ampiezza di questo intervallo è spiegabile sulla base dei moltissimi fattori capaci di influenzare il pH cutaneo. Il grado di acidità della pelle riconosce infatti un certo grado di variabilità intra ed interindividuale; il pH cutaneo varia ad esempio sulla base della regione corporea considerata, della stagione, del sesso, delle fasi del ciclo mestruale, dei cosmetici e dei detergenti utilizzati, della flora batterica residente e del grado di sudorazione.