 Con “sindrome di Ehlers-Danlos” (in inglese “Ehlers–Danlos syndromes”) in medicina si identifica un gruppo di patologie ereditarie clinicamente e geneticamente Continua a leggere
Con “sindrome di Ehlers-Danlos” (in inglese “Ehlers–Danlos syndromes”) in medicina si identifica un gruppo di patologie ereditarie clinicamente e geneticamente Continua a leggere
Archivi tag: collagene
Aracnodattilia, segno del pollice e del polso, Sindrome di Marfan e di Beals
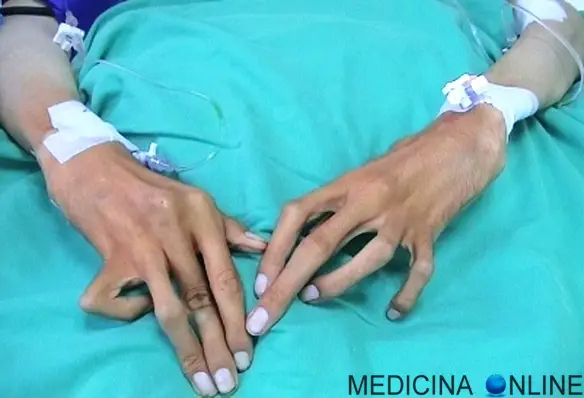 Con “aracnodattilia” (“dita a ragno”) si intende una deformità dello scheletro delle mani caratterizzata da dita affusolate e sproporzionatamente allungate rispetto al palmo della mano o alla pianta del piede. Queste estremità possono risultare, inoltre, insolitamente flessibili, similmente alle zampe di un ragno, motivo per cui questa patologia è così chiamata. Costituisce uno dei sintomi della Sindrome di Marfan ed è caratterizzata dal “segno del pollice” e dal “segno del polso”. L’aracnodattilia può essere congenita e svilupparsi nel contesto di diverse malattie genetiche. Altre persone possono manifestare questo allungamento patologico delle dita delle mani e dei piedi nel tempo, durante l’infanzia o l’età adulta.
Con “aracnodattilia” (“dita a ragno”) si intende una deformità dello scheletro delle mani caratterizzata da dita affusolate e sproporzionatamente allungate rispetto al palmo della mano o alla pianta del piede. Queste estremità possono risultare, inoltre, insolitamente flessibili, similmente alle zampe di un ragno, motivo per cui questa patologia è così chiamata. Costituisce uno dei sintomi della Sindrome di Marfan ed è caratterizzata dal “segno del pollice” e dal “segno del polso”. L’aracnodattilia può essere congenita e svilupparsi nel contesto di diverse malattie genetiche. Altre persone possono manifestare questo allungamento patologico delle dita delle mani e dei piedi nel tempo, durante l’infanzia o l’età adulta.

Cos’è il “segno del pollice”?
L’aracnodattilia si riconosce per la positività del “segno del pollice”, che consiste nel far chiudere il pugno con all’interno il pollice: se si osserva la protrusione della falange distale dello stesso dito, oltre il bordo ulnare, allora il segno del pollice è detto “positivo” ed indica la presenza di aracnodattilia (vedi foto in alto a sinistra).
Cos’è il “segno del polso”?
Altro esame utile nella valutazione della patologia in questione, è il “segno del polso”: se le falangi distali di pollice e mignolo si sovrappongono, quando poste a cingere il polso, il segno del polso è “positivo” ed indica aracnodattilia (vedi foto in alto a destra).
Patologie in cui è presente l’aracnodattilia
L’aracnodattilia costituisce tipicamente un sintomo della Sindrome di Marfan, dipendendo da un’alterazione nel metabolismo del collagene. Questa deformità rientra però anche tra le anomalie che si possono riscontrare nell’omocisteinuria e nella Sindrome di Beals (malattia del tessuto connettivo che si presenta in modo simile alla Sindrome di Marfan). In qualche caso, però, l’aracnodattilia può presentarsi in assenza di una malattia di base.
Leggi anche:
- Sindrome di Marfan: trasmissione, sintomi e frequenza
- Ectrodattilia: cause, cure ed immagini
- Polidattilia; cause, ereditarietà, sindromica e chirurgia
- Sindrome di Beals e padiglione auricolare “accartocciato”: sintomi e cure
- Brachidattilia a mano o piede: trasmissione ereditaria e cura
- Differenza tra polidattilia, sindattilia, ectrodattilia, oligodattilia e aracnodattilia
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Le malattie genetiche più diffuse al mondo
- Quante ossa ci sono nella mano e come si chiamano?
- Donne nate senza vagina: è la sindrome di Rokitansky-Kuster-Hauser
- Microtia ed anotia: la malformazione congenita dell’orecchio
- Palatoschisi: cause, problemi derivanti e cure
- Labbro leporino (cheiloschisi): tipi, cause, problematiche e cure
- Arinia: la mancanza congenita del naso
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Demenza senile: cause, sintomi, decorso e cure
- Sindrome del cuore infranto: il falso infarto di chi ha il “cuore spezzato”
- Sindrome di Cornelia de Lange: avere l’aspetto di un bambino per tutta la vita
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Quando il paziente deceduto “resuscita”: la Sindrome di Lazzaro
- La sindrome che fa crescere il pene alle bambine di 12 anni
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- La Sindrome da abbandono: cos’è e come si supera
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Talassemia: cos’è, sintomi, cure, differenti tipi ed alimentazione
- Celiachia: cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Sindrome di Noonan: cause, sintomi nel neonato, aspettative di vita
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
- Insensibilità congenita al dolore: la strana malattia che non ti fa sentire nessun dolore
- Cos’è un cromosoma ed a che serve?
- Differenza tra gene e allele
- Quanti cromosomi hanno esseri umani, scimmie, cani, gatti e topi?
- Quanti cromosomi ha chi è affetto da Sindrome di Down?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Di cos’è fatto un osso, a che serve e perché è così resistente?
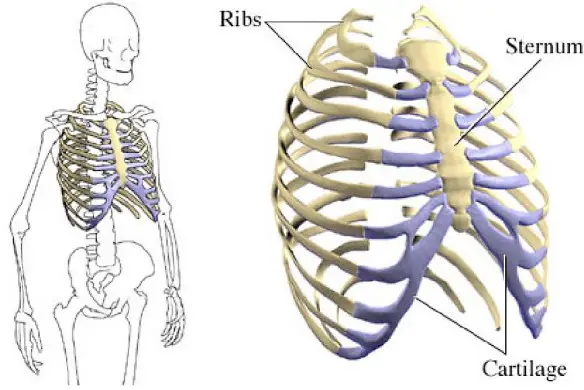 Un osso (in inglese “bone”) è una componente anatomica del corpo umano ed insieme alle altre ossa costituisce lo scheletro umano.
Un osso (in inglese “bone”) è una componente anatomica del corpo umano ed insieme alle altre ossa costituisce lo scheletro umano.
Funzioni delle ossa
Pur essendo strutture anatomiche apparentemente semplici, le funzioni delle ossa -nel loro insieme – sono in realtà molteplici:
- funzione di strutturale e di sostegno per l’intero corpo;
- funzione di protezione degli organi interni (come nel caso di gabbia toracica, cranio e bacino);
- funzione di inserzione dei muscoli;
- funzione di articolazione;
- funzione emopoietica (produzione di cellule del sangue: il midollo delle ossa lunghe ed il tessuto spugnoso delle ossa piatte contengono cellule staminali che generano i globuli rossi e i globuli bianchi);
- funzione di riserva di grassi: il midollo giallo contiene molti acidi grassi che all’occorrenza vengono prelevati dal sangue.
- funzione di magazzino per i sali minerali in relazione alle necessità dell’organismo, soprattutto sali di calcio e di fosforo;
- funzione di riserva di fattori di crescita: la matrice ossea mineralizzata contiene quantità importanti di molti fattori di crescita, come il fattore insulinosimile e la proteina morfogenetica delle ossa. Oltre a fungere da riserva e quindi a mantenere costante la concentrazione sanguigna di questi fattori, essi vengono liberati localmente in caso di frattura, innescando e accelerando il processo di guarigione.
- funzione di detossificazione: la parte inorganica delle ossa può assorbire molti metalli pesanti e altri elementi estranei, togliendoli dal circolo sanguigno e riducendo quindi il loro effetto nocivo sugli altri tessuti. Questi elementi vengono poi rilasciati lentamente per escrezione;
- funzione di equilibrio acido-base: Grazie al grande contenuto di sali minerali, l’osso funge da tampone ematico, e riequilibra le variazioni di pH del sangue assorbendo o rilasciando sali minerali e ioni;
- funzione di secrezione endocrina: l’osso controlla il metabolismo del fosforo secernendo FGF-23, il fattore di crescita dei fibroblasti, che riduce il riassorbimento renale degli ioni fosfato. Inoltre, tramite l’osteocalcina, abbassa la glicemia migliorando la sensibilità all’insulina, e riduce la crescita del tessuto adiposo;
- funzione sensoriale: i tre ossicini dell’orecchio medico (martello incudine e staffa) trasmettono il suono agli organi interni dell’orecchio;
- funzione di sistema di leve, sulle quali i muscoli esercitano la loro azione di movimento tramite le contrazioni muscolari.
Leggi anche:
- Differenza tra ossa lunghe, corte, irregolari e piatte con esempi
- Osso omero: anatomia e funzioni in sintesi
- Frattura della spalla e dell’omero prossimale: sintomi e cure
- Differenza tra femore e anca
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
Di cosa sono fatte le ossa?
Le ossa sono costituite da tessuto osseo, un tipo di tessuto connettivo caratterizzato dalla mineralizzazione della sostanza fondamentale che presenta due tipi di struttura:
- non lamellare (propria delle ossa in formazione nel feto e di quelle riparate in seguito a fratture);
- lamellare.
La particolare composizione del tessuto osseo conferisce all’osso le sue caratteristiche di durezza e flessibilità (entro certi limiti fisiologici): ossa sottoposte a trattamenti proteolitici finalizzati ad eliminare la componente proteica dell’osso hanno prodotto ossa molto dure ma fragili, in seguito a decalcificazione le ossa invece divenivano molto elastiche e flessibili ma poco dure. Alla luce di ciò appare chiaro che:
- la componente proteica garantisce all’osso una buona resistenza alle sollecitazioni meccaniche;
- la componente mineralizzata conferisce all’osso la caratteristica durezza.
La componente organica dell’osso (circa il 30% di esso) è costituita da:
- collagene I;
- osseina;
- osteomucoide (una glicoproteina).
La componente mineralizzata – che nell’adulto costituisce circa il 70% dell’intero osso – è composta da:
- fosfato di calcio in forma di cristalli di idrossiapatite (86% della componente mineralizzata) ;
- carbonato di calcio (12%);
- fosfato di magnesio (1,5%);
- fluoruro di magnesio (0,5%);
- ossido di ferro (0,1%).
Le cellule delle ossa
Nonostante siano in parte costituite da minerali, le ossa sono organi a tutti gli effetti: la loro parte minerale viene costantemente rinnovata da due tipi di cellule al loro interno, gli osteoclasti e gli osteoblasti. Grazie ad esse negli esseri umani, un osso normale viene distrutto e ricostruito completamente ogni due mesi circa. Per approfondire leggi anche: Differenza tra osteoblasti, osteoclasti ed osteociti
Periostio
Tutte le ossa sono ricoperte da una membrana fibrosa di colore biancastro molto vascolarizzata chiamata periostio da cui partono fasci di fibre connettive (fibre di Sharpey) che si estendono in profondità ancorando il periostio all’osso. Nei punti in cui l’osso si articola con altre ossa le fibre del periostio si intrecciano con quelle della capsula sinoviale, o nelle vertebre con quelle dei dischi intervertebrali. Il periostio si interrompe anche nei punti di inserzione della muscolatura lasciando il posto ai tendini. Le cavità interne dell’osso sono ricoperte da una membrana simile al periostio chiamata endostio e contengono il midollo osseo preposto all’emopoiesi, ossia la creazione di eritrociti, leucociti e piastrine.
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema gel all’arnica per gonfiori e dolori articolari: http://amzn.to/2AY5qmo
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra frattura composta, composta, esposta e patologica
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Femore rotto: riabilitazione, profilassi antitrombotica e controllo del dolore
- Fratture di femore: conseguenze a breve e lungo termine
- Femore: anatomia, funzioni e muscoli in sintesi
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Differenza tra osso compatto e spugnoso
- Differenza tra osso fibroso e lamellare
- I tipi di tessuto osseo: cellule, matrice, formazione e struttura
- Differenza tra osso e cartilagine: funzioni, composizione e durezza
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza ossa umane e animali
- Differenza tra ossa pari, impari e mediane con esempi
- Differenza tra midollo osseo e spinale
- A cosa serve il midollo osseo?
- Differenza tra midollo giallo e rosso
- Differenza tra midollo osseo e cellule staminali
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Osteoporosi: cause, diagnosi e cure
- Osteoporosi: cos’è la Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Differenza tra osso ed avorio: come distinguerli
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Cosa sono i brufoli ed i punti neri e come fare per prevenirli e curarli?
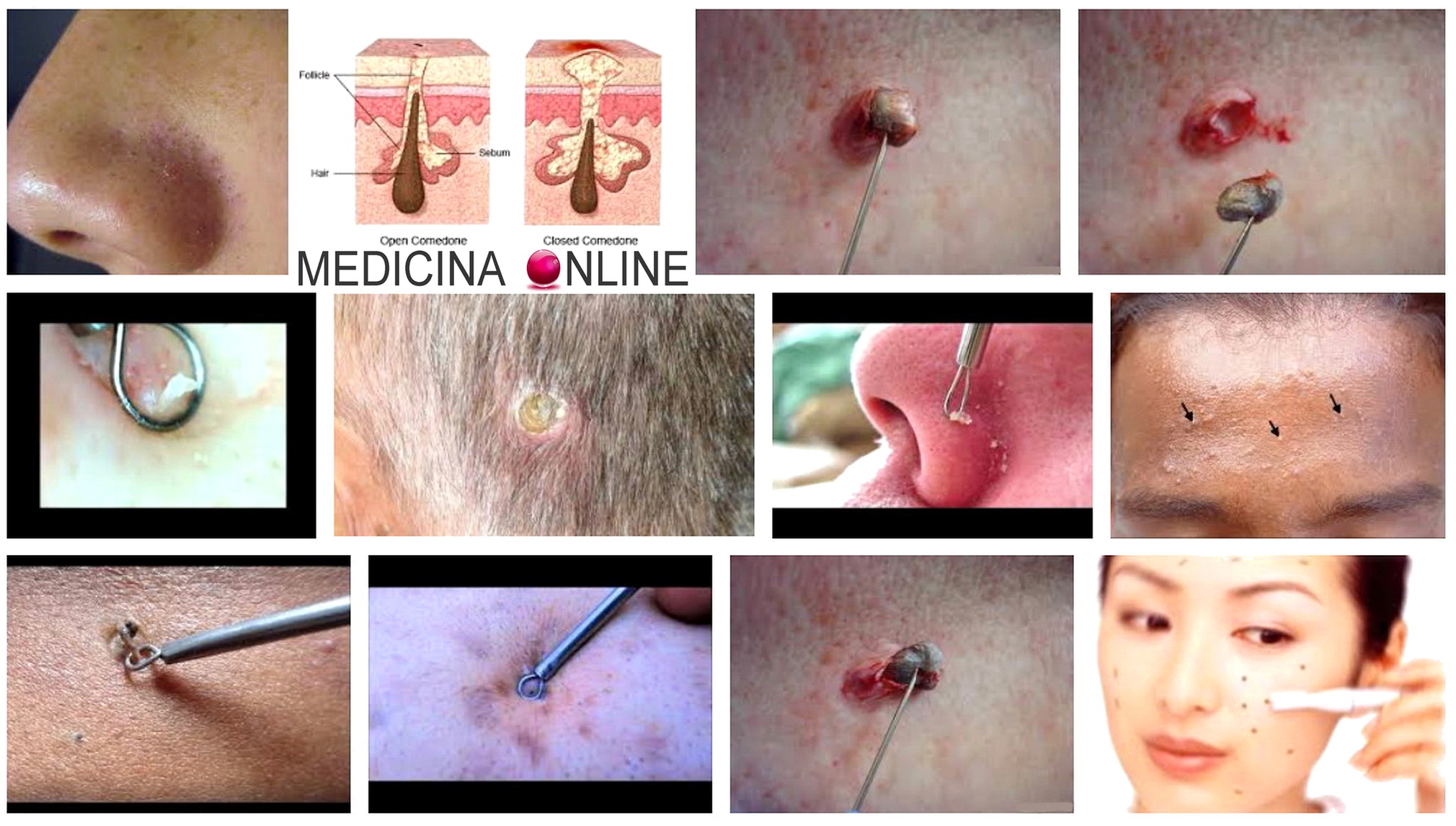 Cosa sono brufoli e punti neri lo sanno tutti, ma cosa sono tecnicamente e come si formano, sono informazioni meno conosciute. Cerchiamo oggi di fare un po’ di chiarezza.
Cosa sono brufoli e punti neri lo sanno tutti, ma cosa sono tecnicamente e come si formano, sono informazioni meno conosciute. Cerchiamo oggi di fare un po’ di chiarezza.
All’origine di tutto c’è il punto nero
I punti neri (anche detti comedoni) conosciuti anche come punti neri, sono formazioni di colore tendente al giallo scuro o anche al grigio/nero, che si sviluppano sulla superficie della pelle. Si tratta di una dilatazione dell’orifizio del follicolo nel cui interno si trovano grassi, cheratina, melanina, peli e batteri, tra cui il Propionibacterium acnes che danneggia ulteriormente il tessuto.
Come si forma un punto nero?
Un comedone si forma quando il canale del follicolo pilifero della ghiandola sebacea si ostruisce a causa di una eccessiva cheratinizzazione. Le lamine cornee si ispessiscono e formano una sorta di tappo che ostruisce l’apertura del dotto ghiandolare, impedendo la fuoriuscita del sebo. Il “tappo” poi scurisce a causa di depositi di melanina e dell’azione ossidante dell’ossigeno.
Come si forma il brufolo?
Il comedone crea le basi per la formazione del foruncolo. Vari batteri, tra cui il Propionibacterium acnes e lo Staphylococcus epidermis, possono penetrare all’interno dei pori otturati dai punti neri. Tali batteri passano attraverso il poro e scendono nel follicolo dove si trovano le cellule che fanno crescere i peli e quelle che producono sebo, la sostanza oleosa che li protegge, determinando infezione. Questa infezione richiama subito le difese dell’organismo. Dai vasi sanguigni e dal derma circostante (il tessuto sotto l’epidermide) accorrono globuli bianchi e anticorpi. L’intera zona si gonfia: è nato il foruncolo. È rosso perché i capillari si dilatano per favorire l’afflusso dei “difensori”, che di solito nel giro di 24-48 ore distruggono i batteri. Verso la fine della battaglia i capillari tornano progressivamente normali e dal sangue giungono i macrofagi, cellule specializzate che fanno piazza pulita dei resti dei combattenti morti: il brufolo si “sgonfia”.
Leggi anche: Punti neri (comedoni): tutti i rimedi naturali per eliminarli
Cos’è il liquido giallo del brufolo?
Alla fine della battaglia il foruncolo può risultare pieno di un liquido giallo presente in quantità variabile. Tale liquido giallastro (fatto di acqua, di sebo, di anticorpi e batteri “sconfitti”) e, riuscendo a farsi strada verso la superficie e a uscire dal poro, diventa visibile all’esterno nella caratteristica – ed inestetica – maniera che tutti conosciamo. L’infezione è però vinta: il brufolo è guarito. Lentamente il liquido viene eliminato dall’organismo.
Perché il foruncolo può lasciare cicatrici?
La vera e propria battaglia tra sistema immunitario e batteri, è una guerra senza esclusione di colpi, che coinvolge anche gli innocenti: i globuli bianchi emettono infatti enzimi capaci di distruggere la membrana esterna dei batteri. Ma gli enzimi non fanno distinzione, e disgregano anche la parete delle cellule circostanti, quelle che formano il follicolo. Ecco perché, quando i foruncoli sono molti e profondi (come nei casi di acne grave), possono rimanere cicatrici.
Leggi anche: La zona dove compare l’acne, rivela i tuoi problemi fisici e psicologici
Perché i brufoli vengono soprattutto durante l’adolescenza?
L’aumento degli androgeni (ormoni sessuali), estremamente importante nel periodo adolescenziale, stimola le ghiandole sebacee a produrre più sebo. La ghiandola funziona in maniera copiosa ma, come abbiamo visto prima, la cheratinizzazione impedisce al sebo di uscire: nel giro di qualche giorno si forma il punto nero e successivamente il brufolo.
Serve schiacciare i brufoli?
Solo se hanno la puntina gialla leggermente in rilievo sul gonfiore circostante: significa che ormai l’apparato immunitario ha svolto fino in fondo il suo compito e si può fare uscire il liquido. Basterà tendere e poi premere un po’ la pelle intorno, anche se il mio consiglio rimane sempre quello di resistere, ed aspettare che il corpo riassorba il liquido. In caso contrario, il trauma dello schiacciamento, potrebbe favorire una nuova infezione del sito.
Leggi anche: Spremere o incidere il brufolo: lo fa davvero passare prima?
Cosa fare se il brufolo è rosso?
Se il brufolo è ancora soltanto rosso, schiacciarlo è dannoso: il liquido non può uscire perché il gonfiore ha stretto il canale che porta verso il poro e, premendo la zona con le dita, le pareti interne del follicolo possono rompersi, propagando l’infezione al derma circostante, con il risultato di aumentare il diametro del brufolo e quindi il rischio di cicatrici. Schiacciare i punti neri serve invece a impedire che si trasformino in foruncoli, quindi è possibile eliminarli, avendo molta cura nel farlo.
Perché i miei amici non hanno un brufolo ed io si?
Ci sono persone più fortunate ed altre meno fortunate, in questo neanche il brufolo fa eccezione: alcuni soggetti passano l’adolescenza senza un foruncolo, la pelle liscia come la seta, altri invece devono combattere con essi tutta la vita. La spiegazione è semplice: dipende dal numero e dal funzionamento dei recettori per gli ormoni che ognuno di noi ha sulle ghiandole sebacee. Alcune persone nascono con ghiandole dotate di molti recettori: alla pubertà esse cominceranno a funzionare e, ricevendo più ormoni, produrranno più sebo, dunque comedoni e foruncoli. Altri hanno meno recettori e quindi la pelle liscia. Non a caso ci sono popolazioni che non hanno quasi mai brufoli, come i giapponesi e i coreani: nelle loro ghiandole, pochi recettori.
Cioccolato, dolci e cibi piccanti fanno venire i brufoli?
Il cioccolato è innocente. Si può mangiarne a volontà (senza esagerare!) e non avere un brufolo in più. Lo stesso vale per gli alimenti piccanti o per altri tipi di dolci. Diversi esperimenti condotti negli Stati Uniti hanno ormai dimostrato in modo inequivocabile che non sono gli alimenti a riempire la faccia di brufoli (a meno di non essere allergici, naturalmente). I ricercatori hanno messo due gruppi di adolescenti a diete differenziate: una ricca di cioccolato e dolciumi, l’altra del tutto priva di leccornie dolci. Dopo alcune settimane hanno messo a confronto le foto del viso dei ragazzi scattate prima e dopo l’esperimento. Il risultato? Le facce piene di brufoli prima della “cura al cioccolato” erano ancora foruncolose, ma l’acne non era aumentata, mentre la pelle dei ragazzi che non soffrivano di acne non aveva neanche un brufolo, come sempre.
I migliori prodotti per l’igiene orale e la bellezza del viso
Qui di seguito trovate una lista di prodotti di varie marche per la cura ed il benessere della bocca e del viso, in grado di migliorare l’igiene orale, combattere l’alito cattivo, pulire la lingua dalla patina ed idratare le labbra:
- Pulisci lingua in rame: http://amzn.to/2AuCu5r
- Spazzolino da denti manuale: http://amzn.to/2Bt0gCm
- Spazzolino da denti elettrico ricaricabile: http://amzn.to/2Bq9AHo
- Spazzolino da bambini: http://amzn.to/2AOsE2B
- Collutorio zero alcol: http://amzn.to/2ANPxD6
- Gomma da masticare per alito fresco: http://amzn.to/2BoB4x3
- Compresse di clorofilla masticabile contro l’alito cattivo: http://amzn.to/2ALSh3J
- Collutorio alla menta per rinfrescare l’alito e combattere l’alito cattivo: http://amzn.to/2AOdeLC
- Spray per rinfrescare l’alito: http://amzn.to/2ANxDAt
- Carbone attivo in polvere per sbiancare i denti e rimuovere macchie: http://amzn.to/2j5986v
- Kit sbiancante con strisce dentali anti-macchia: http://amzn.to/2o7qTr4
- Balsamo idratante biologico per le labbra: http://amzn.to/2kwODQx
- Irrigatore nasale: http://amzn.to/2AvBY73
- Sale Rosa dell’Himalaya: http://amzn.to/2yzzZwE
- Maschera viso per rimuovere i comedoni (punti neri): http://amzn.to/2AwA7Ph
- Pulizia del viso e peeling ad ultrasuoni: http://amzn.to/2BtIqiL
- Siero biologico antirughe anti-età: http://amzn.to/2zf0rzv
Leggi anche:
- Dentifricio sui brufoli per farli passare: funziona davvero?
- Brufolo sottopelle: cause, farmaci e rimedi naturali veloci
- Acne e punti neri, i nostri nemici ai tempi del liceo ma non solo, ecco i rimedi naturali per sconfiggerli
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Differenza tra pelo e capello
- Macchie rosse sulla pelle di viso o corpo: che significano?
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Quanti capelli abbiamo in testa?
- A che velocità crescono i capelli?
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
- La dieta per prevenire e curare i capelli bianchi
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- Perché viene la forfora? Cure mediche, rimedi casalinghi e prevenzione
- Le regole d’oro per la bellezza di ogni tipo di capello
- Capelli secchi: da cosa sono causati, cosa fare per evitarli e come si curano
- Perché i capelli diventano bianchi? Sono ancora giovane… Ecco i rimedi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
La radiofrequenza monopolare: effetto lifting su viso, collo, mani, addome, glutei e gambe
 Tra le moderne tecnologie della medicina estetica, una delle più efficaci è senza dubbio la radiofrequenza (RF) monopolare. Se ne parla tantissimo ultimamente, ma in cosa consiste di preciso il trattamento con radiofrequenza monopolare? La radiofrequenza è un innovativo trattamento di medicina estetica che si basa sul principio della cessione di Continua a leggere
Tra le moderne tecnologie della medicina estetica, una delle più efficaci è senza dubbio la radiofrequenza (RF) monopolare. Se ne parla tantissimo ultimamente, ma in cosa consiste di preciso il trattamento con radiofrequenza monopolare? La radiofrequenza è un innovativo trattamento di medicina estetica che si basa sul principio della cessione di Continua a leggere
Ottieni un effetto lifting immediato grazie all’ossigenoterapia
 Le potenzialità dell’ossigeno sono note da tempo nel campo della chirurgia plastica, per il trattamento di bruciature e lesioni cutanee. L’ossigeno aumenta la circolazione sanguigna, migliorando il metabolismo cellulare e accelerando i processi di guarigione, riduce le irritazioni, ha effetto antinfiammatorio e antibatterico. Per poter sfruttare questi benefici anche nel campo del ringiovanimento cutaneo, esistono oggi sofisticate apparecchiature elettromedicali, che permettono di veicolare l’ossigeno puro, con eventuale aggiunta di principi attivi, nel tessuto epidermico, per contrastare il crono aging e la perdita di elasticità. La propulsione d’ossigeno rappresenta una validissima alternativa a metodologie più invasive per il ringiovanimento cutaneo.
Le potenzialità dell’ossigeno sono note da tempo nel campo della chirurgia plastica, per il trattamento di bruciature e lesioni cutanee. L’ossigeno aumenta la circolazione sanguigna, migliorando il metabolismo cellulare e accelerando i processi di guarigione, riduce le irritazioni, ha effetto antinfiammatorio e antibatterico. Per poter sfruttare questi benefici anche nel campo del ringiovanimento cutaneo, esistono oggi sofisticate apparecchiature elettromedicali, che permettono di veicolare l’ossigeno puro, con eventuale aggiunta di principi attivi, nel tessuto epidermico, per contrastare il crono aging e la perdita di elasticità. La propulsione d’ossigeno rappresenta una validissima alternativa a metodologie più invasive per il ringiovanimento cutaneo.
L’ossigenoterapia “Oxy System”
L’ingegneria biomedica risponde all’esigenza, oggi sempre più sentita, di creare soluzioni evolute e minimamente invasive, sfruttando l’ elemento più naturale che esiste: l’ossigeno. “Oxy system” è un’apparecchiatura riservata all’uso medico, che, attraverso speciali manipoli, permette di effettuare un trattamento completo del viso, che allevia i segni dell’età e stimola il metabolismo cellulare. L’apparecchiatura dispone di un manipolo al quale può essere collegata una testina diamantata, che permette di rimuovere gli strati più superficiali dell’epidermide, erogando contemporaneamente ossigeno, in modo da alleviare il trauma causato dall’abrasione. Sostituendo questa testina è possibile completare il trattamento con un massaggio meccanico, eventualmente abbinato ad emissione di ossigeno, che rivitalizza le cellule responsabili della produzione di fibrina, elastina, collagene e glicosaminoglicani, regalando un viso riposato, rassodato, fresco e luminoso. Oxy System dispone infine di un erogatore che permette di veicolare in profondità topici e principi attivi attraverso l’ossigeno, che potranno essere scelti dal medico per potenziare gli effetti del trattamento a seconda delle esigenze del paziente o della paziente, ottenendo così effetti paragonabili alla mesoterapia. L’ossigenoterapia praticata con questi innovativi macchinari combina le proprietà e i benefici dell’ossigeno con la microdermoabrasione ed con il messaggio meccanico. L’ossigeno ad elevato grado di purezza aumenta l’irrorazione sanguigna, migliora il metabolismo cellulare e stimola la produzione di collagene da parte dei fibroblasti, accelerando così i processi riparativi della pelle. La respirazione cellulare e la circolazione periferica sono ripristinate, la pelle riacquista l’elasticità e la luminosità perdute.
Finalità del trattamento
Il trattamento è in grado di ripristinare la microcircolazione e riattivare il metabolismo cutaneo, compromessi da invecchiamento, stress, inquinamento e foto esposizione. È dimostrato che la produzione di collagene da parte dei fibroblasti trae vantaggio dalla presenza di un’adeguata quantità di ossigeno nei tessuti. I benefici del trattamento topico con ossigeno sono due: rivitalizzazione degli strati cutanei (aspetto della pelle più sano, tonico e luminoso), veicolazione di principi attivi nel derma profondo per mezzo del gas iperbarico (potenziamento dell’azione di sostanze anti-aging scelte dal medico).
Le sedute di ossigenoterapia sono consigliate per ottenere:
- sensibile riduzione delle macchie cutanee e delle rughe espressive del volto;
- ottenere un apprezzabile “effetto lifting” per il miglioramento del trofismo cutaneo;
- contrastare acne e rosacea.
Controindicazioni e effetti collaterali
La terapia non provoca effetti collaterali e non ha controindicazioni.
Come si svolge la prima visita?
Durante la visita il medico esaminerà la pelle del vostro volto, rughe, zone di iperpigmentazione o altre problematiche estetiche. Vi ascolterà in modo da capire le vostre aspettative e valutare se gli esiti dei trattamenti di ossigenoterapia potranno soddisfarle, consigliando eventualmente interventi alternativi o complementari a quello di vostro interesse. Vi darà tutte le informazioni relative al trattamento, come si svolgerà, la durata, gli effetti.
Preparazione alla seduta di ossigenoterapia
Non si richiede alcuna preparazione alla seduta di ossigenoterapia, il trattamento è indolore, e non richiede anestesia.
Come si svolge il trattamento?
Il medico utilizzerà sulle zone da trattare un manipolo, collegandovi, secondo le necessità, testine che svolgono funzioni aggiuntive, e veicolerà ossigeno purissimo negli strati profondi dell’epidermide del vostro viso. Il trattamento potrà essere completato con un massaggio meccanico, eventualmente abbinato ad emissione di ossigeno, che rivitalizza le cellule responsabili della produzione di fibrina, elastina, collagene e glicosaminoglicani, regalando un viso riposato, rassodato, fresco e luminoso. Secondo le vostre esigenze, il medico potrà veicolare in profondità, tramite un apposito erogatore, topici e principi attivi indicati per l’attenuazione delle problematiche estetiche della vostra pelle. Il trattamento avrà la durata di 1 ora circa, e sarà assolutamente indolore. Al termine il medico indicherà alcune norme da osservare nelle prime ore successive alla seduta.
Dopo la seduta ci saranno segni visibili sul viso?
La seduta di ossigenoterapia non lascia segni visibili sul viso.
Quando riprendere le normali attività?
Le normali attività possono essere riprese immediatamente.
Che risultato si ottiene con i trattamenti di ossigenoterapia?
Il miglioramento sarà visibile fin dalla prima seduta, il risultato sarà un viso meno stanco, rassodato, fresco e luminoso. Secondo il grado di invecchiamento cutaneo e le altre eventuali problematiche estetiche, il medico creerà per voi un protocollo personalizzato, che potrà includere o meno l’uso di farmaci assieme all’ossigeno iperbarico, che daranno al trattamento un’efficacia del tutto paragonabile alla mesoterapia. È essenziale una valutazione medica per stabilire la durata ed il numero delle sedute, i tempi, gli eventuali farmaci da veicolare, le eventuali associazioni con altri trattamenti, che renderanno i risultati finali strettamente personalizzati. Solitamente i vantaggi sono visibili e duraturi, dopo alcune sedute di trattamento si noterà un miglioramento di turgore, elasticità e texture cutanea, oltre che una maggiore luminosità, tono e spessore della cute nella zona trattata. In seguito si noterà una diminuzione delle rughe dinamiche e statiche, un restringimento dei pori cutanei ed un’ involuzione dei processi acneici attivi e degli esiti cicatriziali post acneici. È sempre opportuno ricordare che l’invecchiamento cutaneo è un processo naturale, che non può essere fermato; questo significa che, per mantenere i risultati stabili nel tempo, oltre che effettuare sedute di mantenimento, sarà indispensabile abbinare uno stile di vita sano ed un’alimentazione corretta.
Leggi anche:
- Cosa significa avere la “pelle grassa”?
- Pelle mista: cause, caratteristiche e trattamenti
- Melasma e lentigo solari: quando la pelle si riempie di macchie
- Combattere le macchie cutanee sul viso: rimedi naturali, cosmetica e laserterapia
- Il tuo tatuaggio non ti piace più? Rimuovilo con il laser
- PicoSure, il nuovo laser per eliminare i tatuaggi in maniera indolore
- Tutti i tipi di laser usati nella medicina estetica
- Combattere le smagliature con la medicina estetica
- Microdermoabrasione con cristalli di corindone: esfoliazione profonda per trattare smagliature, pori dilatati, macchie cutanee, rughe, cicatrici ed acne
- Needling medico: dite addio a rughe, macchie solari e cicatrici da acne
- Non solo rughe: i dieci problemi estetici risolvibili con botulino
- Filler a base di acido ialuronico per le rughe del contorno occhi e le zampe di gallina
- Filler a base di Acido Ialuronico per dare volume e giovinezza ai tessuti
- La guida rapida alle sostanze riempitive (filler) più usate per trattare le rughe
- La biorivitalizzazione: innovativa tecnica anti età
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- Olio di Argan: l’elisir dell’eterna giovinezza
- Eliminare le rughe? Con la medicina estetica puoi farlo!
- Tutti i metodi per attenuare e cancellare le tue smagliature
- Quali sono gli standard di bellezza maschile in Italia e nel mondo?
- Com’è cambiata la bellezza negli ultimi cento anni?
- Come sono cambiati gli standard di bellezza femminile nella storia?
- Candeggina al posto di creme di bellezza contro le rughe e l’invecchiamento della pelle
- Cosa fare quando la pelle è sensibile e si irrita facilmente?
- Avere più di cento anni e sfoggiare una pelle ultra liscia: scoperti i geni della giovinezza
- Valeria Marini, le foto senza trucco. Da sex symbol a maschera irriconoscibile
- Dormire senza struccarsi invecchia la pelle di dieci anni
- Ceretta: quale scegliere? Tecniche a confronto con pro e contro
- La differenza tra epilazione e depilazione e le rispettive tecniche
- Eliminare i peletti dal viso con rimedi casalinghi e con il laser
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Peli incarniti: cause, creme, infezione, depilazione e rimedi
- Peli incarniti: rimedi naturali per eliminarli in modo rapido e sicuro
- Follicolite da depilazione inguinale ed alle gambe: rimedi naturali
- Depilazione inguine: i metodi più efficaci, indolori e sicuri
- Differenza tra ceretta brasiliana e classica: pro, contro e consigli per farla bene
- Pelle screpolata: cause e rimedi naturali per viso e corpo
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Quanti capelli abbiamo in testa?
- A che velocità crescono i capelli?
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
- La dieta per prevenire e curare i capelli bianchi
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- Perché viene la forfora? Cure mediche, rimedi casalinghi e prevenzione
- Le regole d’oro per la bellezza di ogni tipo di capello
- Capelli secchi: da cosa sono causati, cosa fare per evitarli e come si curano
- Perché i capelli diventano bianchi? Sono ancora giovane… Ecco i rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Needling medico: dite addio a rughe, macchie solari e cicatrici da acne
 Il needling medico è una tecnica innovativa, che permette la correzione di inestetismi cutanei di varia natura, attraverso la stimolazione del fisiologico ricambio cellulare. Durante la seduta, eseguita ambulatorialmente, la cute è sottoposta a microperforazioni multiple, effettuate tramite un rullo dotato di piccoli aghi (1,5 mm). Il microtrauma, innescando i meccanismi di riparazione tissutale, stimola la produzione di collagene, acido ialuronico ed elastina da parte dei fibroblasti. Il trattamento permette di ottenere un miglioramento della luminosità e della compattezza cutanea, la diminuzione delle macchie della cute del volto, l’attenuazione delle piccole rughe delle guance, della regione perilabiale e delle cicatrici da acne.
Il needling medico è una tecnica innovativa, che permette la correzione di inestetismi cutanei di varia natura, attraverso la stimolazione del fisiologico ricambio cellulare. Durante la seduta, eseguita ambulatorialmente, la cute è sottoposta a microperforazioni multiple, effettuate tramite un rullo dotato di piccoli aghi (1,5 mm). Il microtrauma, innescando i meccanismi di riparazione tissutale, stimola la produzione di collagene, acido ialuronico ed elastina da parte dei fibroblasti. Il trattamento permette di ottenere un miglioramento della luminosità e della compattezza cutanea, la diminuzione delle macchie della cute del volto, l’attenuazione delle piccole rughe delle guance, della regione perilabiale e delle cicatrici da acne.
Quanti tipi di needling esistono?
A seconda delle caratteristiche del rullo utilizzato, si possono diversificare tre protocolli di Needling, che hanno le stesse finalità ma, naturalmente, gradi di efficacia diversi:
- Il needling cosmetico, effettuato tramite un rullo (dermaroller) dotato di aghi di 0,5 mm, è un trattamento che la paziente esegue da sola, a domicilio, può essere ripetuto anche ogni sera, prima dell’applicazione delle creme specifiche, è molto utile per migliorare la penetrabilità della barriera cutanea, e favorire l’assorbimento dei principi attivi delle creme applicate, che non incontrano l’ostacolo dello strato corneo. Il needling cosmetico non danneggia gli strati cutanei sottostanti e non provoca dolore. Oltre ad essere in grado di migliorare spessore e tonicità della cute in 10-12 settimane di uso domiciliare, è molto utile per rinforzare e completare gli effetti del trattamento di needling medico praticati in ambulatorio. Per il needling cosmetico, il nostro studio consiglia i prodotti Environ®, che hanno un’efficacia dimostrata a livello mondiale in quanto contengono elevati dosaggi di Vitamina A e C freschissime, oltre che di agenti in grado di facilitare la penetrazione cutanea. Poiché è verificato che la sintesi di collagene a livello dermico è proporzionale alle quantità di Vitamina A e C che riescono a raggiungere questo strato cutaneo, una maggiore penetrazione cutanea apporta indubbi benefici.
- Il needling medico prevede più sedute (da 3 a 4) da effettuare a distanza di 45-60 giorni, è effettuato in ambulatorio con aghi di 1,5 mm, che creano sulla cute dei microfori. Per effetto del microtrauma, si liberano nella pelle i fattori della coagulazione e molte citochine pro infiammatorie, con una reazione di richiamo cellulare, riparazione e formazione di nuovo collagene a livello del derma.
- Il needling chirurgico, con aghi di 3 mm, viene eseguito in sala operatoria con un’anestesia locale e eventuale leggera sedazione, determina un microtrauma con sanguinamento, che fa si che nella pelle si liberino quantità ancor maggiori di fattori della coagulazione e molte citochine pro infiammatorie.
Finalità del trattamento di needling medico
Durante il needling medico la cute è sottoposta a microperforazioni multiple, le quali determinano un microtrauma, che innesca i meccanismi di riparazione tissutale, stimolando la produzione di collagene, acido ialuronico ed elastina da parte dei fibroblasti.
Induce perciò la stimolazione del fisiologico ricambio cellulare, con un visibile miglioramento estetico di:
- rughe peribuccali e perioculari;
- cicatrici post-acneiche;
- anni del fotoinvecchiamento;
- disturbi pigmentari e macchie solari.
A chi è consigliabile questo trattamento?
Il needling è indicato ai pazienti o le pazienti che desiderano eliminare dal volto inestetismi dovuti alla presenza di rughe nella zona oculare e intorno alla bocca, a danni cutanei e macchie dovute all’esposizione solare, a cicatrici post acneiche, a disturbi pigmentari.
Età consigliata per il trattamento
Il trattamento è indicato per le pelli non più giovani o mature, per rallentare il fisiologico processo di invecchiamento e per ridurre i segni del tempo, riattivando il ricambio cellulare.
Controindicazioni e effetti collaterali
Il trattamento di needling medico non è indicato in soggetti con patologie cutanee attive, donne in gravidanza, pazienti che presentano difetti di cicatrizzazione, alterazioni della coagulazione o collagenopatie. Al termine del trattamento, la pelle può presentarsi piuttosto arrossata per due/sei ore, in alcuni casi può presentarsi un lieve edema e micro sanguinamento, con piccole ecchimosi soprattutto sul volto, destinate a risolversi naturalmente entro 2-5 giorni.
Come si svolge la prima visita?
Durante la visita il chirurgo plastico esaminerà il vostro viso e collo, verificando la presenza di eventuali problematiche estetiche della pelle. Vi ascolterà in modo da capire le vostre aspettative e valutare se gli esiti dei trattamenti di needling medico potranno soddisfarle, consigliando eventualmente trattamenti alternativi o complementari a quello di vostro interesse. Vi darà tutte le informazioni relative al ciclo di trattamenti indicato per il vostro caso ed alla loro durata.
Preparazione al needling medico
Il needling medico si esegue in ambulatorio, richiede l’utilizzo di un anestetico topico in occlusione, da applicare sulla parte interessata un’ora prima del trattamento. Il chirurgo plastico applicherà sulla pelle del vostro viso il piccolo rullo, dotato di aghi di 1,5 mm, effettuando un numero di passaggi prestabilito. Il trattamento, della durata di 15-20 minuti, terminerà con l’applicazione di una crema lenitiva. Il medico vi ricorderà di evitare l’esposizione alla luce solare diretta fintanto che l’eritema post-trattamento non sia scomparso.
Dopo la seduta ci saranno segni visibili sul viso?
Al termine del trattamento, la pelle può presentarsi piuttosto arrossata per due/sei ore, in alcuni casi può presentarsi un lieve edema e micro sanguinamento, con eventuali piccole ecchimosi, destinate a risolversi naturalmente entro 2-5 giorni.
Quando riprendere le normali attività?
Le normali attività possono essere riprese immediatamente. Il medico vi ricorderà di evitare l’esposizione alla luce solare diretta fintanto che l’eritema post-trattamento non sia scomparso.
Quanto dura il risultato del trattamento di needling medico?
I risultati positivi del needling si osservano già dopo 2-3 mesi, periodo necessario alla formazione di nuovo collagene. La ripetizione dei trattamenti è indicata per intensificare il miglioramento estetico, restituendo alla pelle forza, elasticità e levigatezza. Il needling medico ha effetti paragonabili a quelli del laser, del peeling chimico e della dermoabrasione, ma garantisce tempi di guarigione più rapidi, con minimi rischi per il paziente, essendo una tecnica mini-invasiva. È opportuno ricordare che l’invecchiamento cutaneo è un processo naturale, che non può essere fermato; questo significa che, per mantenere la vostra pelle morbida, elastica e compatta nel tempo sono consigliabili sedute di mantenimento, che sarà il vostro medico a consigliarvi.
Leggi anche:
- Cosa significa avere la “pelle grassa”?
- Pelle mista: cause, caratteristiche e trattamenti
- Melasma e lentigo solari: quando la pelle si riempie di macchie
- Combattere le macchie cutanee sul viso: rimedi naturali, cosmetica e laserterapia
- Trattare macchie cutanee, tatuaggi, capillari, cicatrici, acne, peli e rughe grazie ai laser usati in medicina estetica
- Il tuo tatuaggio non ti piace più? Rimuovilo con il laser
- PicoSure, il nuovo laser per eliminare i tatuaggi in maniera indolore
- Tutti i tipi di laser usati nella medicina estetica
- Combattere le smagliature con la medicina estetica
- Microdermoabrasione con cristalli di corindone: esfoliazione profonda per trattare smagliature, pori dilatati, macchie cutanee, rughe, cicatrici ed acne
- Non solo rughe: i dieci problemi estetici risolvibili con botulino
- Filler a base di acido ialuronico per le rughe del contorno occhi e le zampe di gallina
- Filler a base di Acido Ialuronico per dare volume e giovinezza ai tessuti
- La guida rapida alle sostanze riempitive (filler) più usate per trattare le rughe
- La biorivitalizzazione: innovativa tecnica anti età
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- Olio di Argan: l’elisir dell’eterna giovinezza
- Eliminare le rughe? Con la medicina estetica puoi farlo!
- Tutti i metodi per attenuare e cancellare le tue smagliature
- Quali sono gli standard di bellezza maschile in Italia e nel mondo?
- Com’è cambiata la bellezza negli ultimi cento anni?
- Come sono cambiati gli standard di bellezza femminile nella storia?
- Candeggina al posto di creme di bellezza contro le rughe e l’invecchiamento della pelle
- Cosa fare quando la pelle è sensibile e si irrita facilmente?
- Avere più di cento anni e sfoggiare una pelle ultra liscia: scoperti i geni della giovinezza
- Valeria Marini, le foto senza trucco. Da sex symbol a maschera irriconoscibile
- Dormire senza struccarsi invecchia la pelle di dieci anni
- Ceretta: quale scegliere? Tecniche a confronto con pro e contro
- La differenza tra epilazione e depilazione e le rispettive tecniche
- Eliminare i peletti dal viso con rimedi casalinghi e con il laser
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Peli incarniti: cause, creme, infezione, depilazione e rimedi
- Peli incarniti: rimedi naturali per eliminarli in modo rapido e sicuro
- Follicolite da depilazione inguinale ed alle gambe: rimedi naturali
- Depilazione inguine: i metodi più efficaci, indolori e sicuri
- Differenza tra ceretta brasiliana e classica: pro, contro e consigli per farla bene
- Pelle screpolata: cause e rimedi naturali per viso e corpo
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Quanti capelli abbiamo in testa?
- A che velocità crescono i capelli?
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
- La dieta per prevenire e curare i capelli bianchi
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- Perché viene la forfora? Cure mediche, rimedi casalinghi e prevenzione
- Le regole d’oro per la bellezza di ogni tipo di capello
- Capelli secchi: da cosa sono causati, cosa fare per evitarli e come si curano
- Perché i capelli diventano bianchi? Sono ancora giovane… Ecco i rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Filler al collagene per riempire le rughe del viso e ridare volume alle labbra
 Il collagene è una proteina naturalmente presente nell’organismo umano, che fornisce compattezza e sostegno a vari organi e apparati; esistono diversi tipi di collagene umano, tra di essi quello maggiormente implicato nel processo di invecchiamento cutaneo è il collagene presente nel derma, che viene definito di Tipo 1, che dona alla massa cutanea spessore ed elasticità. L’assottigliamento dello strato di collagene è un fenomeno fisiologico che si verifica con il trascorrere degli anni. La pelle del viso, divenuta carente di questa importante proteina di sostegno, tende a perdere compattezza e acquisire un aspetto rugoso e cadente, essendo esposta a radiazioni solari e smog, al continuo trauma della mimica facciale e alla stessa forza di gravità. Il trattamento riempitivo con collagene (filler), permette di dare supporto al collagene naturale residuo presente nella pelle, e di sostituirsi in parte ad esso. Esistono due forme di collagene iniettabile: collagene di origine bovina, con i nomi commerciali di Zyderm e Zyplast, e collagene di origine umana, di più recente produzione, che si trova in commercio con i nomi CosmoDerm e CosmoPlast.
Il collagene è una proteina naturalmente presente nell’organismo umano, che fornisce compattezza e sostegno a vari organi e apparati; esistono diversi tipi di collagene umano, tra di essi quello maggiormente implicato nel processo di invecchiamento cutaneo è il collagene presente nel derma, che viene definito di Tipo 1, che dona alla massa cutanea spessore ed elasticità. L’assottigliamento dello strato di collagene è un fenomeno fisiologico che si verifica con il trascorrere degli anni. La pelle del viso, divenuta carente di questa importante proteina di sostegno, tende a perdere compattezza e acquisire un aspetto rugoso e cadente, essendo esposta a radiazioni solari e smog, al continuo trauma della mimica facciale e alla stessa forza di gravità. Il trattamento riempitivo con collagene (filler), permette di dare supporto al collagene naturale residuo presente nella pelle, e di sostituirsi in parte ad esso. Esistono due forme di collagene iniettabile: collagene di origine bovina, con i nomi commerciali di Zyderm e Zyplast, e collagene di origine umana, di più recente produzione, che si trova in commercio con i nomi CosmoDerm e CosmoPlast.
- Il collagene bovino è estratto da derma di bovini controllati, e trova impiego in medicina estetica da molti anni, con grande successo. Essendo lievemente diverso da quello umano richiede un test preventivo di tollerabilità.
- Il collagene di origine umana, di più recente utilizzo, viene estratto da derma umano, perciò non necessita di alcun test preventivo di tollerabilità. Le aziende farmaceutiche trattano questi prodotti creando legami crociati intramolecolari (“crosslinkaggio”), in maniera da modularne il riassorbimento.
Finalità dell’uso del collagene
Il collagene viene utilizzato da oltre 20 anni come filler iniettabile, per contrastare l’assottigliamento del derma, e la conseguente atonia, che sono le caratteristiche più evidenti della pelle matura. La sua azione restituisce alla pelle del viso un aspetto ed una consistenza più giovane, e ne rimodella i contorni.
A chi è consigliabile questo trattamento?
Il paziente o la paziente adatta a questo trattamento presenta una o più delle seguenti caratteristiche:
- rughe frontali, interciliari, periorali, perilabiali (“codice a barre”, dovuto al fumo di sigaretta);
- rughe e solchi glabellari (in mezzo alle sopracciglia);
- rughe e solchi naso genieni;
- rughe perioculari (“zampe di gallina”);
- danni estetici dovuti alla perdita di collagene ed all’esposizione ai raggi solari;
- perdita di volume e contorno delle labbra;
- esiti di rinoplastica;
- esiti cicatriziali di acne.
Controindicazioni e effetti collaterali
l collagene di origine bovina, in quanto proteina naturale, può scatenare, seppure in rari casi, reazioni allergiche o di intolleranza; per questa ragione, prima di effettuare il trattamento, è indispensabile sottoporsi ad un test intradermico. Il test intradermico viene valutato dopo tre giorni, e, di nuovo, dopo 4 settimane. L’iniezione di collagene non va assolutamente praticata se il test dà luogo ad una reazione locale di indurimento, dolorabilità alla pressione, edema con o senza prurito, mentre se il risultato è dubbio il test deve essere necessariamente ripetuto sull’altro braccio, rispettando i tempi prescritti. Le complicanze dopo l’iniezione di collagene sono rare e, in ogni caso, momentanee e reversibili; includono indurimento o rigonfiamento nella sede dell’iniezione, edema, dolore e fenomeni infiammatori. Il trattamento con collagene non si effettua in gravidanza, ed è sconsigliato a pazienti affetti da malattie dermatologiche autoimmunitarie, collagenopatie, disordini della coagulazione sanguigna. Deve essere rimandato se è presente herpes in fase attiva.
Come si svolge la prima visita?
Durante la visita il medico esaminerà la vostra pelle, il tipo di rughe, la loro profondità e posizione, le altre eventuali problematiche estetiche. Vi ascolterà in modo da capire le vostre aspettative e valutare se gli esiti delle iniezioni di collagene potranno soddisfarle, consigliando eventualmente interventi alternativi o complementari a quello di vostro interesse. Vi darà tutte le informazioni relative ai trattamenti da effettuare, alla loro durata, e a come dovrete comportarvi nei giorni successivi.
Preparazione all’iniezione di collagene
Data la necessità del test allergologico preliminare, l’iniezione di collagene di tipo bovino non può essere effettuata durante la prima visita, ma solo quando si avrà a disposizione il risultato. Il trattamento si esegue in ambulatorio; se ritenuto opportuno, ad esempio nel caso si trattino zone particolarmente sensibili, come le labbra, può esser preceduto da una leggera anestesia locale da contatto, che richiede un tempo di attesa di un’ora circa.
Come si svolge il trattamento?
Attraverso una siringa dotata di ago sottilissimo, il chirurgo plastico inietta piccole quantità di collagene nell’area interessata, senza lasciare segni visibili, salvo, in alcuni casi, un lieve rossore o un piccolo livido nel sito di iniezione, che dopo poche ore sarà possibile coprire con il trucco. Il trattamento ha una durata di circa 15 minuti, e al termine si possono immediatamente riprendere le normali attività, senza alcuna medicazione. Il medico indicherà alcune norme da osservare nelle prime ore successive alla seduta.
Dopo la seduta ci saranno segni visibili sul viso?
In alcuni casi, nelle prime 24-48 ore dopo l’iniezione di collagene, la zona trattata potrebbe apparire leggermente più gonfia di come sarà in seguito; potrebbe presentarsi un lieve rossore o un piccolo livido nella zona di iniezione.
Quando riprendere le normali attività?
Le normali attività possono essere riprese immediatamente.
Quando si vede il risultato e quanto dura l’effetto?
Il risultato è ben visibile ed apprezzabile fin da subito; la durata varia da individuo a individuo, in base a vari fattori, come la tecnica di impianto che il chirurgo ha adottato, la sede, l’età e le abitudini di vita del paziente; in media il trattamento di collagene ha una durata di circa 4 mesi.
Leggi anche:
- Cosa significa avere la “pelle grassa”?
- Pelle mista: cause, caratteristiche e trattamenti
- Melasma e lentigo solari: quando la pelle si riempie di macchie
- Combattere le macchie cutanee sul viso: rimedi naturali, cosmetica e laserterapia
- Trattare macchie cutanee, tatuaggi, capillari, cicatrici, acne, peli e rughe grazie ai laser usati in medicina estetica
- Il tuo tatuaggio non ti piace più? Rimuovilo con il laser
- PicoSure, il nuovo laser per eliminare i tatuaggi in maniera indolore
- Tutti i tipi di laser usati nella medicina estetica
- Combattere le smagliature con la medicina estetica
- Microdermoabrasione con cristalli di corindone: esfoliazione profonda per trattare smagliature, pori dilatati, macchie cutanee, rughe, cicatrici ed acne
- Needling medico: dite addio a rughe, macchie solari e cicatrici da acne
- Non solo rughe: i dieci problemi estetici risolvibili con botulino
- Filler a base di Acido Ialuronico per dare volume e giovinezza ai tessuti
- La guida rapida alle sostanze riempitive (filler) più usate per trattare le rughe
- La biorivitalizzazione: innovativa tecnica anti età
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- Olio di Argan: l’elisir dell’eterna giovinezza
- Eliminare le rughe? Con la medicina estetica puoi farlo!
- Tutti i metodi per attenuare e cancellare le tue smagliature
- Quali sono gli standard di bellezza maschile in Italia e nel mondo?
- Com’è cambiata la bellezza negli ultimi cento anni?
- Come sono cambiati gli standard di bellezza femminile nella storia?
- Candeggina al posto di creme di bellezza contro le rughe e l’invecchiamento della pelle
- Cosa fare quando la pelle è sensibile e si irrita facilmente?
- Avere più di cento anni e sfoggiare una pelle ultra liscia: scoperti i geni della giovinezza
- Valeria Marini, le foto senza trucco. Da sex symbol a maschera irriconoscibile
- Dormire senza struccarsi invecchia la pelle di dieci anni
- Ceretta: quale scegliere? Tecniche a confronto con pro e contro
- La differenza tra epilazione e depilazione e le rispettive tecniche
- Eliminare i peletti dal viso con rimedi casalinghi e con il laser
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Peli incarniti: cause, creme, infezione, depilazione e rimedi
- Peli incarniti: rimedi naturali per eliminarli in modo rapido e sicuro
- Follicolite da depilazione inguinale ed alle gambe: rimedi naturali
- Depilazione inguine: i metodi più efficaci, indolori e sicuri
- Differenza tra ceretta brasiliana e classica: pro, contro e consigli per farla bene
- Pelle screpolata: cause e rimedi naturali per viso e corpo
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Quanti capelli abbiamo in testa?
- A che velocità crescono i capelli?
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
- La dieta per prevenire e curare i capelli bianchi
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- Perché viene la forfora? Cure mediche, rimedi casalinghi e prevenzione
- Le regole d’oro per la bellezza di ogni tipo di capello
- Capelli secchi: da cosa sono causati, cosa fare per evitarli e come si curano
- Perché i capelli diventano bianchi? Sono ancora giovane… Ecco i rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
