L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
Leggi anche: Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
Tutti i traumi cranici determinano emorragia cerebrale?
Fortunatamente no. Non tutti i traumi cranici hanno come conseguenza una emorragia cerebrale: ciò dipende principalmente dal tipo di trauma e dalla presenza o meno di alcuni fattori di rischio che possono favorire la rottura del vaso sanguigno, come ad esempio la presenza di:
- malformazioni vascolari (aneurismi, malformazioni artero-venose);
- depositi di sostanza amiloide all’interno delle pareti vasali (angiopatia amiloide);
- neoplasiecerebrali.
Inoltre il trauma ha un maggior rischio di determinare un maggior danno emorragico, in caso di:
- presenza di coagulopatie (malattie della coagulazione del sangue);
- impiego di alcuni farmaci (come gli anticoagulanti);
- paziente con pregresso ictus cerebrale o infarto del miocardio;
- uso cronico di sostanze stupefacenti;
- presenza di ipertensione arteriosa;
- paziente già debilitato (anziano, con altre patologie come il diabete).
Leggi anche: Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
Quali sono i sintomi dell’emorragia cerebrale?
I sintomi di norma compaiono all’improvviso subito dopo il trauma e possono evolvere anche molto rapidamente. Essi sono:
- cefalea intensa ed improvvisa (descritta spesso come un colpo di pugnale alla nuca);
- vomito;
- nausea;
- compromissione dello stato di coscienza e del controllo degli sfinteri;
- emiparesi o emiplegia;
- disturbi del linguaggio (disartria o afasia);
- disturbi della sensibilità;
- disturbi della coordinazione.
In alcuni casi tuttavia l’emorragia da traumi può essere lieve e rimanere asintomatica, cioè non determinare alcun sintomo, motivo per cui, in caso di urti alla testa, è comunque importante tenere sotto controllo medico il soggetto.
Il decorso poi può essere complicato da:
- crisi comiziali
- irregolarità respiratorie
- instabilità o aumento della pressione arteriosa
- anomalie della temperatura corporea che peggiorano la prognosi del paziente.
Vi può poi essere la comparsa di edema cerebrale che determina un peggioramento del quadro neurologico fino al coma.
Leggi anche: Differenza tra afasia di Broca e di Wernicke
Diagnosi
Per la diagnosi di emorragia cerebrale vengono utilizzati – in emergenza – i seguenti esami diagnostici per immagini:
- tomografia computerizzata (TC) cerebrale, che in fase di urgenza può essere eseguita anche senza mezzo di contrasto, che permette di visualizzare il sanguinamento e permette la diagnosi differenziale nei confronti di un ictus ischemico;
- la risonanza magnetica dell’encefalo, con gadolinio come mezzo di contrasto, viene utilizzata per escludere la presenza di malformazioni sottostanti, pregresse emorragie e microsanguinamenti (che possono suggerire la presenza di angiopatia amiloide);
- lo studio angiografico con angio-TC, angio-RM permette infine di evidenziare eventuali malformazioni vascolari.
Leggi anche: Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
Trattamenti
L’intervento chirurgico di riduzione dell’ematoma è solitamente richiesto per i pazienti con ematoma lombare e deterioramento progressivo delle condizioni neurologiche e per i pazienti con ematoma del cervelletto (cerebellare) di dimensioni superiori ai tre centimetri.
Nei pazienti per i quali non è necessario l’intervento chirurgico è fondamentale un attento e continuo monitoraggio dello stato neurologico e dei parametri vitali: particolare attenzione deve essere rivolta al controllo dell’ipertensione arteriosa. In caso di importante edema cerebrale può essere richiesta la somministrazione di diuretici osmotici. In caso di emorragia cerebrale in concomitanza con una terapia anticoagulante si fa solitamente uso di preparati in grado di ripristinare la normale coagulazione del sangue (vitamina K, protamina, concentrati piastrinici).
Leggi anche: Coma da emorragia cerebrale: quanto può durare?
Conseguenze dell’emorragia cerebrale
L’emorragia cerebrale è un evento grave, in alcuni casi gravissimo, che mette a rischio la sopravvivenza di chi lo subisce e le sue conseguenze possono essere irreversibili o solo lievemente reversibili e rappresentare il motivo di serie disabilità per il resto della vita. In alcuni casi, purtroppo, il paziente colpito da emorragia cerebrale, può entrare in coma e rimanere in stato di incoscienza fino alla morte, che può sopraggiungere in tempi estremamente variabili in base all’età, alla gravità del danno cerebrale ed allo stato di salute generale del paziente. In altri casi il paziente rimane cosciente, ma può avere dei danni molto variabili, che riflettono la zona e la gravità del danno cerebrale, come ad esempio disturbi del linguaggio (afasie), anosognosia, disturbi del movimento, della vista… Sono comunque disponibili dei trattamenti riabilitativi che riducono, per quanto possibile, le invalidità del paziente.
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Emorragia interna: definizione, cause, sintomi, diagnosi, gravità, terapia
- Emorragia interna: rischi, morte per dissanguamento, compressione, danni
- Emorragia interna: diagnosi, colore del sangue, sintomi e segni
- Differenza tra emorragia interna, esterna, capillare, arteriosa, venosa
- Differenza tra emorragia cerebrale, intra-assiale e extra-assiale
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Differenza tra ictus ischemico ed emorragico
- Area di Broca: funzioni ed afasia di Broca
- Differenza tra afasia, disartria ed aprassia
- Area di Wernicke: funzioni ed afasia di Wernicke
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
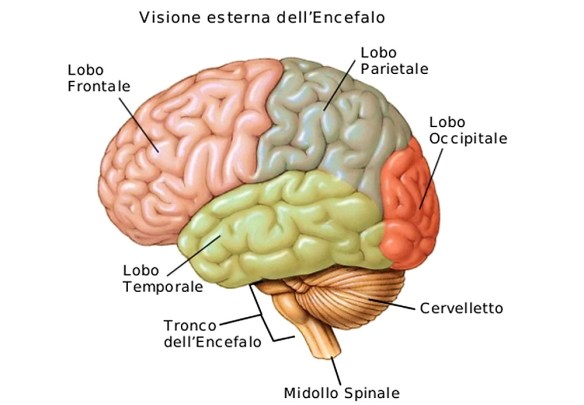
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine

 L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto. Si ha una emorragia cerebrale in conseguenza alla rottura di un vaso sanguigno che trasporta sangue al tessuto cerebrale, con la conseguenza che le cellule celebrali deperiscono e muoiono a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale rottura può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale.
Si ha una emorragia cerebrale in conseguenza alla rottura di un vaso sanguigno che trasporta sangue al tessuto cerebrale, con la conseguenza che le cellule celebrali deperiscono e muoiono a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale rottura può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale. Andava avanti da alcuni anni nelle sue performance di preghiera ad alto rischio per dimostrare ai suoi seguaci come purificare il corpo e l’anima:
Andava avanti da alcuni anni nelle sue performance di preghiera ad alto rischio per dimostrare ai suoi seguaci come purificare il corpo e l’anima:  La negligenza spaziale unilaterale (NSU), nota anche come eminattenzione spaziale o Sindrome neglect o eminegligenza spaziale unilaterale, è un disturbo della cognizione spaziale nel quale, a seguito di una lesione cerebrale, il paziente ha difficoltà ad esplorare lo spazio controlaterale alla lesione e non è consapevole degli stimoli presenti in quella porzione di spazio esterno o corporeo e dei relativi disordini funzionali. Più frequentemente la lesione è situata nell’emisfero destro ed il deficit si manifesta in un’incapacità di orientare l’attenzione in direzione opposta alla lesione quindi verso sinistra. Le principali teorie che tentano di spiegare a livello funzionale la negligenza spaziale unilaterale sono:
La negligenza spaziale unilaterale (NSU), nota anche come eminattenzione spaziale o Sindrome neglect o eminegligenza spaziale unilaterale, è un disturbo della cognizione spaziale nel quale, a seguito di una lesione cerebrale, il paziente ha difficoltà ad esplorare lo spazio controlaterale alla lesione e non è consapevole degli stimoli presenti in quella porzione di spazio esterno o corporeo e dei relativi disordini funzionali. Più frequentemente la lesione è situata nell’emisfero destro ed il deficit si manifesta in un’incapacità di orientare l’attenzione in direzione opposta alla lesione quindi verso sinistra. Le principali teorie che tentano di spiegare a livello funzionale la negligenza spaziale unilaterale sono: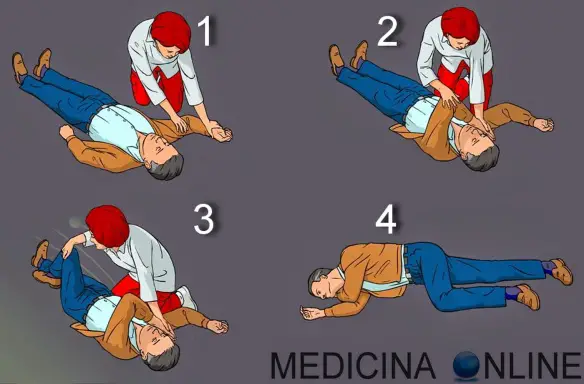 La posizione laterale di sicurezza (PLS) è una particolare posizione in cui si dispone – su una superficie preferibilmente piana – il corpo di un soggetto infortunato, ad esempio a causa di un incidente stradale, ed in stato di incoscienza, con il principale scopo permettergli di respirare liberamente e con il secondario obiettivo di non procurargli ulteriori danni.
La posizione laterale di sicurezza (PLS) è una particolare posizione in cui si dispone – su una superficie preferibilmente piana – il corpo di un soggetto infortunato, ad esempio a causa di un incidente stradale, ed in stato di incoscienza, con il principale scopo permettergli di respirare liberamente e con il secondario obiettivo di non procurargli ulteriori danni.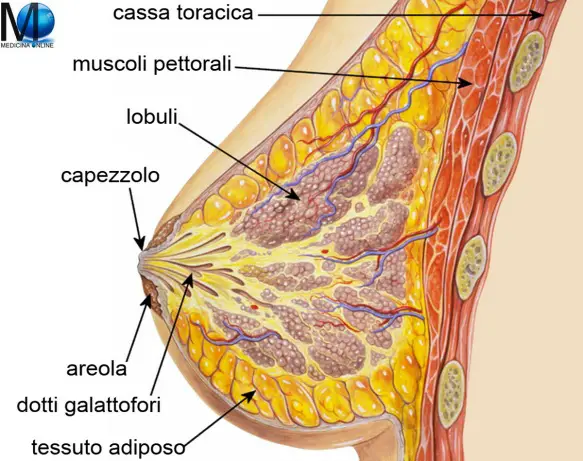 In anatomia l’areola è la zona circolare che circonda il capezzolo, generalmente distinta dal resto della mammella grazie alla forte pigmentazione che le
In anatomia l’areola è la zona circolare che circonda il capezzolo, generalmente distinta dal resto della mammella grazie alla forte pigmentazione che le 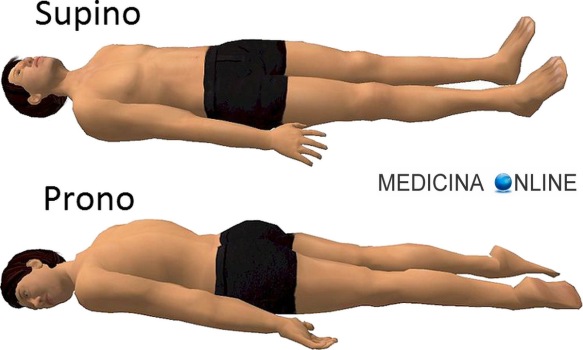 Con la parola decubito in medicina si intende la posizione che il paziente assume a letto o comunque quando è in posizione sdraiata. Tale posizione può essere diversa in base alle necessità del paziente di mantenere una data posizione per provare meno dolore, in base alle necessità terapeutiche (alcune posizioni sono obbligate in caso, ad esempio, di multi traumi in ortopedia) o in base alle necessità di effettuare manovre o indagini diagnostiche da parte del medico.
Con la parola decubito in medicina si intende la posizione che il paziente assume a letto o comunque quando è in posizione sdraiata. Tale posizione può essere diversa in base alle necessità del paziente di mantenere una data posizione per provare meno dolore, in base alle necessità terapeutiche (alcune posizioni sono obbligate in caso, ad esempio, di multi traumi in ortopedia) o in base alle necessità di effettuare manovre o indagini diagnostiche da parte del medico.