 Se dovete trovare una strada o l’abitazione di un amico è meglio chiedere informazioni e orientarvi, seguendo le indicazioni presenti sui vari cartelloni. Per quanto possiate perdervi, in questa maniera, almeno non rischiate di spegnere il vostro cervello. Questi ha a disposizione delle zone atte all’orientamento. Parti che rischiano di essere danneggiate dall’uso costante di GPS e navigatore. A dimostrare tutto ciò uno studio pubblicato su Nature Communications. Sono stati osservati alcuni automobilisti mentre camminavano per uno dei quartieri più affollati di Londra, ossia Soho. Sono state effettuate vere e proprie scansioni cerebrali. In questa maniera sono state osservate le reazioni interne all’Ippocampo e alla Corteccia Prefrontale.
Se dovete trovare una strada o l’abitazione di un amico è meglio chiedere informazioni e orientarvi, seguendo le indicazioni presenti sui vari cartelloni. Per quanto possiate perdervi, in questa maniera, almeno non rischiate di spegnere il vostro cervello. Questi ha a disposizione delle zone atte all’orientamento. Parti che rischiano di essere danneggiate dall’uso costante di GPS e navigatore. A dimostrare tutto ciò uno studio pubblicato su Nature Communications. Sono stati osservati alcuni automobilisti mentre camminavano per uno dei quartieri più affollati di Londra, ossia Soho. Sono state effettuate vere e proprie scansioni cerebrali. In questa maniera sono state osservate le reazioni interne all’Ippocampo e alla Corteccia Prefrontale.
I risultati
Le scansioni cerebrali hanno dato risultati straordinari. Infatti, quando gli automobilisti si sono ritrovati in strade nuove e hanno dovuto fare delle scelte, senza l’aiuto del navigatore, gli strumenti hanno mostrato un’intensa attività cerebrale dell’Ippocampo e della Corteccia Prefrontale che nel giro di poco tempo raggiungeva il proprio apice. Al contrario, col navigatore nulla di tutto ciò accadeva. E ciò porta ad una mancanza di attività di due parti fondamentali del nostro cervello con conseguenze terribili. L’Ippocampo svolge il ruolo di immaginare percorsi futuri, mentre la Corteccia Prefrontale aiuta a scegliere i migliori. A spiegare ciò Hugo Spears a capo della ricerca.
Altre analisi
Queste parti non si sforzano se adoperiamo un navigatore satellitare. La ricerca però non si è fermata qui. L’indagine ha cercato di capire quale metropoli risultasse più complessa e dunque stimolante per il nostro cervello. A quanto pare, Londra ha una rete stradale davvero difficoltosa, mentre Manhattan appare più semplice da percorrere. La ricerca è stata effettuata dal The Centric Lab. L’indagine rientra in un progetto ampio finalizzato a capire in che modo l’essere umano possa evitare di spegnere il cervello. L’organizzazione, inoltre, cerca di realizzare spazi in cui sia meno difficoltoso muoversi. Da qui è nata l’idea alla base di questa fortunata ricerca. Si è infatti scoperto che il nostro cervello è anche e sopratutto influenzato dalla struttura della città in cui viviamo. Scoperta che potrebbe rivoluzionarie l’architettura futura.
Leggi anche:
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Cervello maschile e femminile: quali sono le differenze?
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Differenza tra area di Broca e Wernicke
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Demenza senile: cause, sintomi, decorso e cure
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Mark Sloan e il recupero fittizio: il mistero del cervello pochi attimi prima di morire
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Differenze tra fase REM e NON REM del sonno
- Differenza tra sinapsi elettrica e chimica
- Differenza tra neuroni e nervi
- Differenza tra assoni e dendriti
- Differenza tra neuroni e gangli
- Barriera ematoencefalica: dove si trova, funzioni, quali sostanze la attraversano
- Rivivere ogni giorno una esperienza drammatica: il Disturbo post-traumatico da stress
- Le dieci cose che sicuramente non sai sui sogni
- Come funziona la nostra memoria e come facciamo per aumentarla: guida per prendere trenta e lode agli esami universitari
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Quanti caffè devi bere in un giorno per morire?
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Cocaina: effetti a breve e lungo termine e loro durata
- Meccanismo d’azione della cocaina: il reuptake della dopamina
- Cocaina: trattamenti psicoterapici per contrastare la dipendenza
- Cocaina in gravidanza: effetti sul feto e sul bambino
- Cocaina: trattamenti farmacologici per contrastare l’astinenza
- Differenza tra cocaina e crack
- Uso cronico di cocaina: i danni al naso e ai denti
- Cocaina: i sintomi in caso di uso, abuso ed overdose
- Astinenza da cocaina: i principali sintomi del craving
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

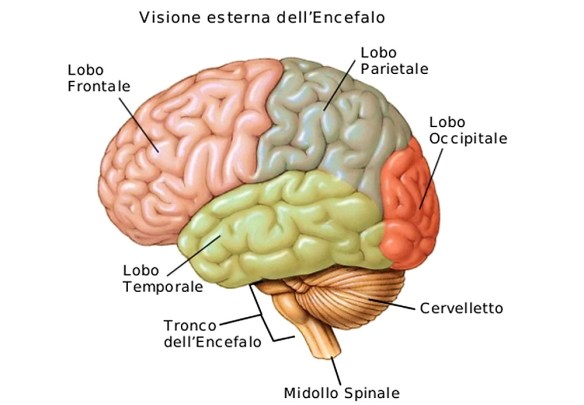 La malattia (o morbo o còrea) di Huntington è una patologia ereditaria causata dalla degenerazione di neuroni situati in specifiche aree cerebrali – striato e corteccia cerebrale – e caratterizzata da una generale atrofia del cervello. I sintomi iniziali possono essere bruschi mutamenti dell’umore, apatia, irritabilità, depressione e rabbia, difficoltà nella guida, nell’imparare cose nuove o nel prendere una decisione. Altri possono presentare cambiamenti nella scrittura e movimenti involontari delle dita, dei piedi, del viso o del tronco (chiamati “còrea” dal termine greco che significa “danza”). In altri casi possono insorgere disturbi dell’equilibrio e del coordinamento motorio con accentuato rischio di cadute. L’ordine di comparsa di questi sintomi e la gravità possono variare notevolmente da un individuo all’altro, così come l’età d’insorgenza.
La malattia (o morbo o còrea) di Huntington è una patologia ereditaria causata dalla degenerazione di neuroni situati in specifiche aree cerebrali – striato e corteccia cerebrale – e caratterizzata da una generale atrofia del cervello. I sintomi iniziali possono essere bruschi mutamenti dell’umore, apatia, irritabilità, depressione e rabbia, difficoltà nella guida, nell’imparare cose nuove o nel prendere una decisione. Altri possono presentare cambiamenti nella scrittura e movimenti involontari delle dita, dei piedi, del viso o del tronco (chiamati “còrea” dal termine greco che significa “danza”). In altri casi possono insorgere disturbi dell’equilibrio e del coordinamento motorio con accentuato rischio di cadute. L’ordine di comparsa di questi sintomi e la gravità possono variare notevolmente da un individuo all’altro, così come l’età d’insorgenza.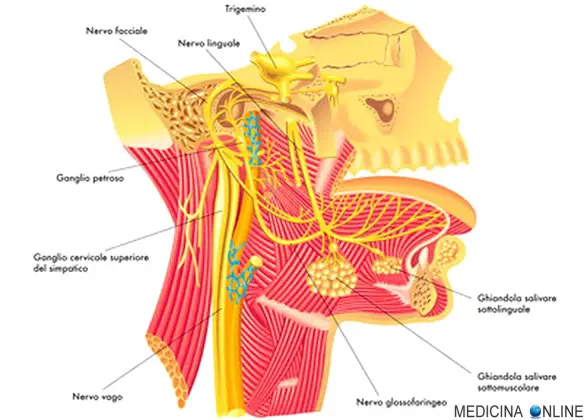 Il nervo faciale costituisce il VII paio di nervi cranici e comprende due distinti nervi:
Il nervo faciale costituisce il VII paio di nervi cranici e comprende due distinti nervi: Il sentimento di gelosia, associato alla sensazione che la persona amata “ci appartenga”, fa parte dell’esperienza di ognuno di noi: ha un valore sociale nei rapporti affettivi profondi ed in parte è necessaria per preservare il nucleo familiare e l’unità della coppia in coerenza con il valore diffuso nella nostra cultura della fedeltà e della monogamia; tuttavia la gelosia può assumere dei contorni patologici e manifestarsi in varie forme, per esempio, delirio, idea dominante, umore depressivo, stato d’ansia.
Il sentimento di gelosia, associato alla sensazione che la persona amata “ci appartenga”, fa parte dell’esperienza di ognuno di noi: ha un valore sociale nei rapporti affettivi profondi ed in parte è necessaria per preservare il nucleo familiare e l’unità della coppia in coerenza con il valore diffuso nella nostra cultura della fedeltà e della monogamia; tuttavia la gelosia può assumere dei contorni patologici e manifestarsi in varie forme, per esempio, delirio, idea dominante, umore depressivo, stato d’ansia.
 Il disturbo d’ansia generalizzato, detto anche DAG o GAD, secondo la formula inglese, è una forma clinica dei disturbi d’ansia. È un problema che interessa prevalentemente le donne (1,5:1), ed è stato stimata una prevalenza nel 3-5% della popolazione. Molto spesso sottovalutato, non solo dai pazienti ma anche dai medici, può – ma solo ed esclusivamente in casi del tutto estremi – anche comportare un aumento del rischio di suicidio. Come implica il nome, l’ansia che caratterizza il disturbo non è concentrata o elicitata da un particolare oggetto o situazione (ovvero, è aspecifica). Nel commentare le sue difficoltà il paziente è di solito assai preciso e appropriato nel riconoscere per primo la discrepanza tra dimensione reale delle difficoltà da affrontare e quota d’ansia che queste evocano, ma non riesce a fare a meno di preoccuparsi.
Il disturbo d’ansia generalizzato, detto anche DAG o GAD, secondo la formula inglese, è una forma clinica dei disturbi d’ansia. È un problema che interessa prevalentemente le donne (1,5:1), ed è stato stimata una prevalenza nel 3-5% della popolazione. Molto spesso sottovalutato, non solo dai pazienti ma anche dai medici, può – ma solo ed esclusivamente in casi del tutto estremi – anche comportare un aumento del rischio di suicidio. Come implica il nome, l’ansia che caratterizza il disturbo non è concentrata o elicitata da un particolare oggetto o situazione (ovvero, è aspecifica). Nel commentare le sue difficoltà il paziente è di solito assai preciso e appropriato nel riconoscere per primo la discrepanza tra dimensione reale delle difficoltà da affrontare e quota d’ansia che queste evocano, ma non riesce a fare a meno di preoccuparsi.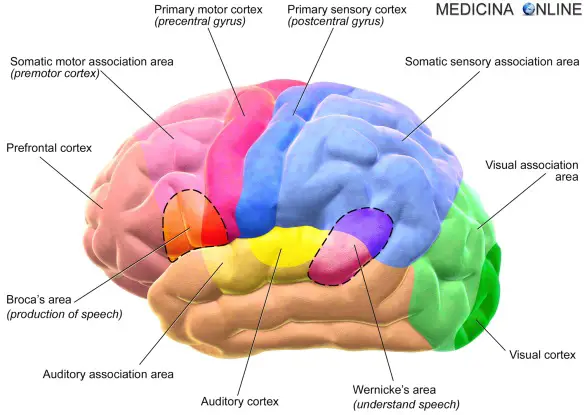 L’area di Wernicke (in inglese “Wernicke’s area”) è una parte del lobo temporale del cervello le cui funzioni sono coinvolte nella comprensione del linguaggio. Le informazioni sensoriali relative alla percezione del linguaggio arrivano nell’area di Wernicke, che è in stretta associazione con l’area acustica primaria, dove avviene il processo di decodificazione, ossia la trasformazione degli stimoli uditivi in unità linguistiche. L’area corrispondente nell’emisfero destro svolge invece una funzione di comprensione della prosodia.
L’area di Wernicke (in inglese “Wernicke’s area”) è una parte del lobo temporale del cervello le cui funzioni sono coinvolte nella comprensione del linguaggio. Le informazioni sensoriali relative alla percezione del linguaggio arrivano nell’area di Wernicke, che è in stretta associazione con l’area acustica primaria, dove avviene il processo di decodificazione, ossia la trasformazione degli stimoli uditivi in unità linguistiche. L’area corrispondente nell’emisfero destro svolge invece una funzione di comprensione della prosodia.