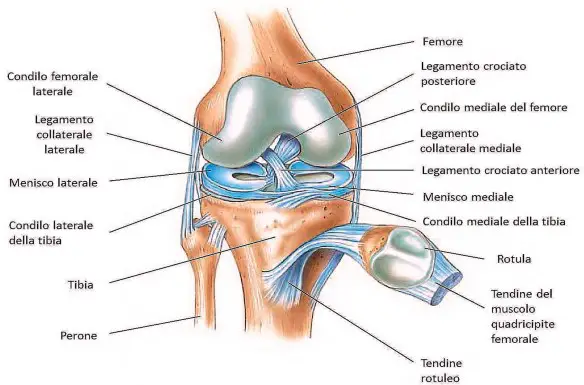
Il ginocchio è un’articolazione che unisce la coscia e la gamba, le quali, insieme al piede, compongono l’arto inferiore. Il ginocchio è composto in realtà da due articolazioni: una tra femore e tibia, e l’altra tra femore e rotula. L’incavo posteriore è chiamato cavità poplitea. Il ginocchio consente movimenti in flessione ed estensione.
Leggi anche: Differenza tra tibia, perone, fibula e femore
Ossa e superfici articolari
L’articolazione del ginocchio è un ginglimo angolare, con un grado di libertà consente quindi il movimento di flessione-estensione; Prevede un secondo grado di mobilità, la rotazione su asse longitudinale della gamba, che si verifica solo a ginocchio flesso. Sul piano frontale, grazie agli assi longitudinali del femore e della tibia, è possibile notare il comune fisiologico valgismo di circa 170°. Le ossa coinvolte nell’articolazione del ginocchio sono il femore, la rotula (o patella) e la tibia. La patella è il più grande osso sesamoide del corpo umano. È un osso piatto che possiede due superfici, una anteriore ed una posteriore, tre lati ed un apice diretto inferiormente ma la sua forma è molto variabile. La superficie anteriore è molto ricca di fori nutritizi (dove penetrano rami delle arterie genicolate e della ricorrente anteriore tibiale) ed appare scabra, con rilievi longitudinali che possono essere più o meno marcati a seconda dell’individuo e che sono le aree di inserzione del tendine del muscolo quadricipite femorale. Prossimalmente presenta un’area più liscia dove si inseriscono i muscoli vasto intermedio e retto del femore. Lungo i lati mediale e laterale si inseriscono rispettivamente il retinacolo patellare mediale e il retinacolo patellare laterale. La superficie posteriore è invece più liscia di quella anteriore. La porzione superiore è divisa longitudinalmente da un rilievo, detto spigolo, in due faccette articolari, con la laterale più estesa della mediale. Tramite le due faccette la patella si articola con la superficie patellare del femore. La porzione inferiore sino all’apice è invece molto scabra, qui infatti si inserisce il tendine patellare che la collega alla tibia. La patella è costituita da una lamina di osso compatto superficiale che ricopre una più spessa porzione trabecolare, con le trabecole parallele alla superficie dell’osso nella porzione anteriore, più raggiate in quella posteriore. La superficie articolare del femore è costituita dalla sua epifisi distale espansa. L’epifisi distale del femore è costituita dai due condili, mediale e laterale, che anteriormente si fondono per poi formare la diafisi, mentre posteriormente divergono lateralmente; lo spazio che ne deriva è la fossa intercondiloidea. Superiormente e lateralmente ad esso, ciascun condilo possiede il corrispondente epicondilo. La porzione superiore dell’epicondilo mediale forma una sporgenza detta tubercolo adduttorio, poiché vi si inserisce una parte del tendine del muscolo grande adduttore. La superficie dell’epifisi distale posteriore compresa tra le due linee sopracondiloidee (mediale e laterale), detta poplitea, è scabra appena superiormente ai condili. Scabra è anche la superficie anteriore dei condili e degli epicondili, ma è liscia posteriormente sui condili e nella fossa intercondiloidea. Anteriormente all’epifisi distale vi è un’area triangolare liscia, la superficie patellare che si articola con la patella; è concava trasversalmente e convessa verticalmente. La superficie articolare del femore, costituita dalla superficie inferiore dei due condili è liscia ed ha la forma di una “U” rovesciata, essa si articola con il piatto tibiale, cioè la superficie superiore dell’epifisi prossimale della tibia, mentre non prende contatto con il perone.
Capsula articolare
Come ogni diartrosi, il ginocchio è circondato da una capsula articolare, formata da membrane fibrose, separate da depositi di grasso. La capsula è costituita da una parte esterna e da una interna, che costituisce la membrana sinoviale, che delimita una cavità dove è presente liquido sinoviale. Anteriormente la membrana sinoviale è attaccata al margine delle cartilagini del femore e della tibia. Esistono altre capsule che non sono comunicanti con questa, presenti tra la cute e la patella.
Menischi
I dischi articolari del ginocchio sono chiamati menischi. I menischi sono costituiti da tessuto connettivo con fibre di collagene contenente cellule cartilaginee, hanno una forma appiattita e sono fusi lateralmente con la membrana sinoviale. Ne troviamo due: il menisco laterale e il menisco mediale, che sono uniti tra loro dal legamento trasverso del ginocchio posto anteriormente ad essi. Il menisco laterale ha una forma quasi circolare, mentre quello mediale è più grande ed ha una forma semilunare. Entrambi prendono inserzione sull’eminenza intercondiloidea della tibia. I menischi servono a proteggere le estremità delle ossa dallo sfregamento e ad assorbire gli urti. Possono venire danneggiati o strappati quando il ginocchio è sottoposto a una rotazione o piegamento forzato.
Legamenti
Molti legamenti circondano il ginocchio, essi hanno la funzione di tenere in sito il ginocchio e dare stabilità, limitando i movimenti e proteggendo la capsula articolare.
Intracapsulari
Il ginocchio è stabilizzato attraverso i legamenti crociati (anteriore e posteriore), che prendono inserzione sull’eminenza intercondiloidea e si incrociano a livello della fossa intercondiloidea,. Il legamento crociato anteriore si estende dal condilo laterale del femore all’area intercondilare anteriore. Questo legamento impedisce che la tibia sia spinta anteriormente rispetto al femore. Il legamento crociato posteriore si estende dal condilo mediale del femore all’area intercondilare posteriore. Questo legamento impedisce lo spostamento posteriore della tibia rispetto al femore. Il legamento traverso si estende dal menisco laterale al menisco mediale. Passa davanti ai menischi e li collega anteriormente. Nel 10% della popolazione è suddiviso in più legamenti. I legamenti meniscofemorali posteriori e anteriori si estendono dal corno posteriore del menisco laterale al condilo femorale mediale. Il legamento meniscofemorale posteriore è più comune; più raramente sono presenti entrambi i legamenti. Il legamento meniscotibiale (o coronarico) si estende dai margini inferiori dei mensichi alla periferia del plateau tibiale.
Extracapsulari
Il legamento patellare unisce la patella alla tuberosità tibiale. Viene anche chiamato tendine patellare vista la mancanza di separazione tra il tendine quadricipite (che circonda la patella) e l’area che collega la patella alla tibia. Lateralmente e medialmente al legamento patellare, il retinacoli laterale e mediale connettono le fibre del muscolo vasto laterale e mediale alla tibia. Alcune fibre del tratto iliotibiale si irradiano nei retinacoli e ricevono fibre trasversali derivanti dall’epicondilo femorale mediale. I legamenti collaterali, (mediale o tibiale, e laterale o fibulare), si originano dagli epicondili femorali per poi prendere inserzione rispettivamente sulla tibia e sulla testa del perone.
Muscoli
I muscoli responsabili del movimento del ginocchio appartengono al compartimento anteriore, mediale o posteriore della coscia. In generale, i muscoli estensori appartengono al compartimento anteriore e i flessori al posteriore. Esistono due eccezioni: il gracile, un flessore, appartiene alla zona mediale e il sartorio, un flessore, all’anteriore.
Circolazione sanguigna
L’arteria femorale e l’arteria poplitea contribuiscono a formare la rete arteriosa che circonda l’articolazione del ginocchio. Esistono sei rami principali: due arterie genicolari superiori, due arterie genicolari inferiori, l’arteria genicolare discendente e il ramo ricorrente dell’arteria tibiale anteriore. Le arterie genicolari mediali penetrano nel ginocchio.
Funzione
L’articolazione del ginocchio permette movimenti di estensione e flessione della gamba rispetto alla coscia. I movimenti di rotazione sono limitati dalla presenza dei legamenti crociati e collaterali. Il ginocchio consente la flessione e l’estensione su un asse trasversale virtuale, nonché una leggera rotazione mediale e laterale attorno all’asse della gamba inferiore. Il giunto del ginocchio è mobile perché il femore e il menisco laterale si muovono sulla tibia durante la rotazione, mentre il femore ruota e scorre su entrambi i menischi durante la flessione e l’estensione. Il centro dell’asse trasversale dei movimenti di estensione e flessione si trova nell’incrocio tra i legamenti collaterali e i legamenti crociati. Il punto centrale si muove verso l’alto e all’indietro durante la flessione, mentre la distanza tra il centro e le superfici articolari del femore cambia con la diminuzione della curvatura dei condili femorali.
Le patologie
Diverse sono le patologie che coinvolgono l’articolazione del ginocchio. La più comune riguarda pazienti con età avanzata: l’artrosi è una malattia degenerativa cronica che coinvolge capsula, legamenti e cartilagine e porta ad una graduale usura dell’articolazione.
Ma le malattie del ginocchio sono diagnosticabili anche in pazienti giovani, come le lesioni meniscali o le rotture del legamento crociato anteriore, causate da traumi o da sforzi ripetuti anche di natura sportiva. Causa di dolore al ginocchio possono poi essere poi patologie da sovraccarico o post-traumatiche come borsiti o tendiniti.
Leggi anche: Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
Lesioni meniscali
Le lesioni meniscali sono molto frequenti, avvengono o per trauma distorsivo del ginocchio o per usura cronica del menisco, sono più a rischio persone che “usano” molto le ginocchia: calciatori, pavimentatori, operai, pallavolisti eccetera.
Le lesioni del menisco si differenziano secondo la loro localizzazione, quindi sarà facile trovare uno di questi termini nel referto della vostra ecografia al ginocchio:
- a “manico di secchio”: dal corpo del menisco si alza un frammento semilunare, derivante dall’aggravarsi di una lesione più piccola, e rischia di rimanere incastrato e causare un blocco.
- longitudinale: lesione in senso longitudinale rispetto al corpo del menisco
- trasversale: lesione in senso trasversale, quindi perpendicolare, rispetto al corpo del menisco.
Sintomi e segni
Il sintomo più tipico che allarma il paziente è il dolore (gonalgia). La sede del dolore dipende dalla struttura colpita dalla patologia e dal compartimento interessato. Nei pazienti anziani il dolore è tipicamente mediale, compartimento colpito più frequentemente dalle fasi iniziali dell’artrosi.
Le modalità di insorgenza variano a seconda della patologia che lo determinano. Il dolore a comparsa lenta con progressivo peggioramento in un paziente anziano fa sospettare l’insorgenza di una gonartrosi, il dolore acuto in un paziente giovane dopo trauma discorsivo o sforzo, fa sospettare l’insorgenza di una lesione meniscale. Il dolore causato dall’articolazione del ginocchio viene evocato dal carico (cammino) o dalla mobilizzazione passiva eseguita dall’esaminatore ai gradi massimi di articolarità.
Spesso il dolore può essere accompagnato dalla zoppia causata dal tentativo del paziente di ridurre al minimo il momento dell’appoggio dell’arto con ginocchio doloroso. Tale tentativo produce uno squilibrio nell’andatura per effetto della minore durata del passo con appoggio sull’arto “malato” rispetto al passo con appoggio sull’arto sano.
Altrettanto spesso il dolore può essere accompagnato da gonfiore. La tumefazione dell’articolazione, talvolta evidente alla semplice osservazione, è causato dall’aumento della quantità di liquido intrarticolare. Quando il liquido in eccesso è liquido sinoviale, come nel caso dell’infiammazione della parete interna della capsula (sinovite) la tumefazione viene definita idrartro. Tipica è la presenza di idrartro in caso di artrosi severa. Quando il liquido in eccesso contiene sangue, causato da una frattura o da una lesione legamentosa intrarticolare dopo un trauma, si parla di emartro.
Più rara è la comparsa di rigidità, spesso dovuta al consumo severo della superficie articolare ed a comparsa di calcificazioni che diminuiscono l’escursione articolare.
Il blocco articolare è invece una limitazione articolare che consente pochi gradi di escursione articolare, spesso accompagnati da intenso dolore. Il blocco ha sempre una causa meccanica, più frequentemente è causata da un frammento di menisco rotto che si interpone tra le due superfici articolari impedendone lo scivolamento l’una sull’altra.
L’instabilità definisce un cedimento dell’articolazione durante il carico. Può essere causata nei pazienti anziani dalla degenerazione dei legamenti collaterali e dal consumo dell’osso femorale o tibiale o nei pazienti giovani nella lesione del legamento crociato anteriore.
Leggi anche: Differenza tra legamento e tendine con esempi
Gli esami
Nella maggior parte dei casi è il medico di famiglia che prescrive l’esecuzione di una radiografia standard in proiezione antero-posteriore e laterale del ginocchio affetto che lo aiuta a formulare la diagnosi. La proiezione assiale di rotula (tangenziale a ginocchio flesso) mette in rilievo anomalie ossee dell’articolazione femoro-rotulea.
La radiografia del ginocchio visualizza le parti ossee (chiare, cioè radiopache), permette quindi di valutare la forma del femore, della tibia e della rotula, l’assenza di fenomeni patologici come le calcificazioni o le lesioni litiche (consumo dell’osso). Permette inoltre di valutare l’ampiezza dello spazio articolare cioè lo spessore delle cartilagini femorale e tibiale che essendo radiotrasparenti (scure) sono identificabili nello “spazio vuoto” tra i condili femorali ed il piatto tibiale.

La TC (o TAC) è utile nel caso si vogliano approfondire le indagini per quanto riguarda il versante osseo, meniscale o legamentoso
La risonanza magnetica serve a valutare la presenza di sofferenza ossea (es. sofferenza dell’osso del piatto tibiale o dei condili femorali in fase iniziale, non visibili alla radiografia), di lesioni del menisco laterale o mediale, di lesioni dei legamenti crociati o collaterali o di problemi dei tessuti molli circostanti (es. borsiti, cisti,..).
L’ecografia muscolo tendinea è una metodica non invasiva e assolutamente non dannosa per l’organismo (relativamente economica in relazione al suo impatto sui costi sociali) che utilizza ultrasuoni ovvero onde sonore ad alta frequenza per studiare i fasci muscolari, i tendini e le neoformazioni dei tessuti molli come le cisti e i lipomi. È un esame che spesso riesce ad offrire informazioni preliminari sulle cause possibili del dolore articolare. I vantaggi dell’ecografia sono che è un esame indolore, rapido (l’esame dura 10-15 minuti), economico, permette una visione in tempo reale anche con l’articolazione in movimento (impossibile con altre metodiche), può essere eseguito anche se il paziente è portatore di pacemaker e non espone il soggetto a radiazioni. Per quel che riguarda il ginocchio, l’ecografia è utile per:
- lo studio dei tendini e delle loro lesioni;
- lo studio delle lesioni muscolari;
- lo studio delle cisti tendinee e articolari;
- lo studio preliminare delle neoformazioni del sotto cute;
- lo studio delle fasce muscolari e delle borse sierose.
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari:
Leggi anche:
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Rotula o patella del ginocchio: anatomia e funzioni in sintesi
- Articolazione dell’anca (coxofemorale): anatomia e funzioni in sintesi
- Differenza tra frattura composta, composta, esposta e patologica
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Differenza tra legamento ed articolazione con esempi
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Differenza tra rotula e menisco
- Femore: anatomia, funzioni e muscoli in sintesi
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ha il piede e come si chiamano?
- Quanto pesano scheletro ed ossa?
- Differenza tra osso compatto e spugnoso
- Differenza tra osso fibroso e lamellare
- I tipi di tessuto osseo: cellule, matrice, formazione e struttura
- Differenza tra osso e cartilagine: funzioni, composizione e durezza
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza ossa umane e animali
- Differenza tra ossa pari, impari e mediane con esempi
- Differenza tra midollo osseo e spinale
- A cosa serve il midollo osseo?
- Differenza tra midollo giallo e rosso
- Differenza tra midollo osseo e cellule staminali
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Differenza tra osso ed avorio: come distinguerli
- Scoperto un nuovo legamento nel ginocchio
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Tendine e muscolo semitendinoso: anatomia, funzioni ed uso chirurgico
- Differenza tra tendine rotuleo e semitendinoso
- Tendine rotuleo: anatomia, funzioni e patologie in sintesi
- Lesione del legamento crociato anteriore: ricostruzione in artroscopia
- Differenza delle lesioni dei legamenti crociato anteriore e posteriore
- Tendinite del rotuleo: cause, sintomi e rimedi dell’infiammazione
- Valgismo di arti inferiori e ginocchio: cause, sintomi e rimedi
- Pubalgia del podista: cause, diagnosi e rimedi
- Differenza tra ginocchio valgo e varo
- Strabismo rotuleo: cause, sintomi e rimedi
- Formicolio alla gamba ed al piede: cause, diagnosi, sintomi e rimedi
- Strappo muscolare a braccio, coscia, schiena: cosa fare?
- Contrattura muscolare a schiena, coscia, polpaccio, collo: cosa fare?
- Stiramento muscolare: cause, sintomi e rimedi
- Differenza tra stiramento, strappo, contrattura, distorsione e distrazione
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Colpo della strega: cause, sintomi, rimedi e prevenzione
- Muscolo piriforme: anatomia, funzioni e cosa fare se è infiammato
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Differenza tra sciatalgia e finta sciatalgia
- Nervo sciatico (ischiatico): anatomia, funzioni e patologie
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 La “distorsione” è una lesione della capsula e dei legamenti, a volte con lacerazione, ma senza rottura; provoca una fuoriuscita di sangue nella sede articolare per cui si verifica gonfiore e tumefazione. Ci può essere anche dolore intenso e il movimento è bloccato. Interessa di solito la caviglia, il ginocchio e il polso, è favorita da un tono muscolare insufficiente ed è provocata da un movimento brusco che sposta l’articolazione portando temporaneamente i capi articolari al di là dei limiti fisiologici. E’ più frequente negli adulti che nei bambini e la sua gravità è estremamente variabile in quanto può comportare danni di varia entità alle componenti dell’articolazione: capsula, legamenti, tendini e menisco. La distorsione a carico della caviglia può portare a distorsioni recidivanti anche per tutta la vita, a causa di disfunzioni permanenti e mancanza di risposta muscolo-tendinea. In caso di distorsione è necessario mettere l’arto in posizione sollevata, applicare una borsa del ghiaccio e rivolgersi al medico, anche per escludere la presenza di fratture.
La “distorsione” è una lesione della capsula e dei legamenti, a volte con lacerazione, ma senza rottura; provoca una fuoriuscita di sangue nella sede articolare per cui si verifica gonfiore e tumefazione. Ci può essere anche dolore intenso e il movimento è bloccato. Interessa di solito la caviglia, il ginocchio e il polso, è favorita da un tono muscolare insufficiente ed è provocata da un movimento brusco che sposta l’articolazione portando temporaneamente i capi articolari al di là dei limiti fisiologici. E’ più frequente negli adulti che nei bambini e la sua gravità è estremamente variabile in quanto può comportare danni di varia entità alle componenti dell’articolazione: capsula, legamenti, tendini e menisco. La distorsione a carico della caviglia può portare a distorsioni recidivanti anche per tutta la vita, a causa di disfunzioni permanenti e mancanza di risposta muscolo-tendinea. In caso di distorsione è necessario mettere l’arto in posizione sollevata, applicare una borsa del ghiaccio e rivolgersi al medico, anche per escludere la presenza di fratture.
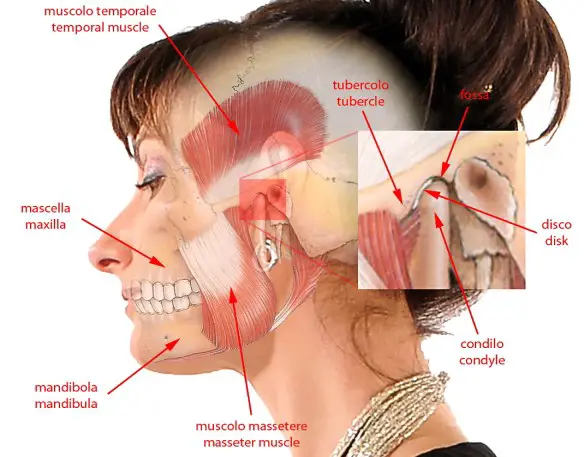
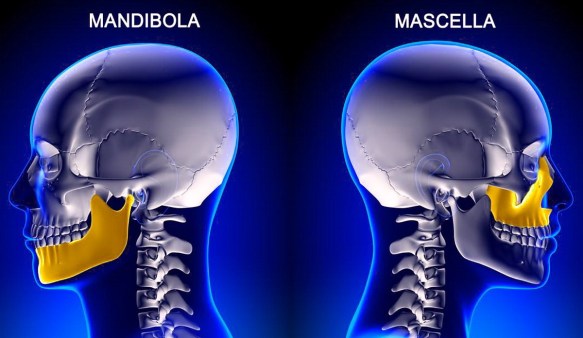 Nel linguaggio di tutti i giorni si usano i termini “mandibola” e “mascella” come se fossero dei sinonimi. Ma è davvero così? In realtà usare mandibola e mascella come se fossero sinonimi è un errore grossolano, purtroppo molto diffuso in Italia, dove ad esempio si usa la parola “mascellone” riferito ad una persona che ha – in realtà – una grossa mandibola e non una grossa mascella. Il termine corretto sarebbe quindi “mandibolone”. Ma dov’è la differenza? Come riportato nell’immagine in alto, dove le due ossa sono evidenziate in giallo, i due termini si riferiscono a due regioni anatomiche ben distinte:
Nel linguaggio di tutti i giorni si usano i termini “mandibola” e “mascella” come se fossero dei sinonimi. Ma è davvero così? In realtà usare mandibola e mascella come se fossero sinonimi è un errore grossolano, purtroppo molto diffuso in Italia, dove ad esempio si usa la parola “mascellone” riferito ad una persona che ha – in realtà – una grossa mandibola e non una grossa mascella. Il termine corretto sarebbe quindi “mandibolone”. Ma dov’è la differenza? Come riportato nell’immagine in alto, dove le due ossa sono evidenziate in giallo, i due termini si riferiscono a due regioni anatomiche ben distinte: Molti animali, tra cui anche vari mammiferi a noi molto simili come il gorilla e lo scimpanzé, hanno un osso nel loro pene che gli consente una rigidità migliore e più a lungo durante rapporti sessuali. Perché l’uomo non ha alcun osso nel suo pene? Alcuni scienziati sono da anni alla ricerca della spiegazione antropologica e soprattutto evolutiva del motivo per cui gli esseri umani sono sprovvisti di un osso del pene ed oggi forse hanno trovato la soluzione dell’enigma.
Molti animali, tra cui anche vari mammiferi a noi molto simili come il gorilla e lo scimpanzé, hanno un osso nel loro pene che gli consente una rigidità migliore e più a lungo durante rapporti sessuali. Perché l’uomo non ha alcun osso nel suo pene? Alcuni scienziati sono da anni alla ricerca della spiegazione antropologica e soprattutto evolutiva del motivo per cui gli esseri umani sono sprovvisti di un osso del pene ed oggi forse hanno trovato la soluzione dell’enigma.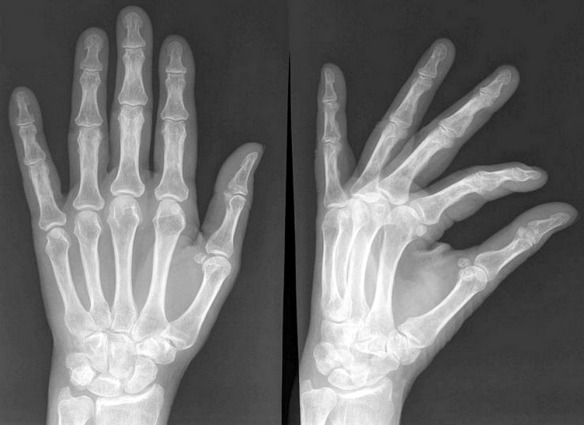 Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore.
Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore.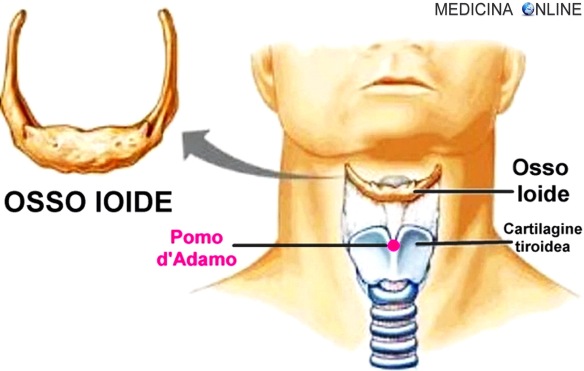 L’osso ioide (anche chiamato osso joide) è un osso impari, mediano, mobile, che ha la forma di ferro di cavallo; è situato nella regione
L’osso ioide (anche chiamato osso joide) è un osso impari, mediano, mobile, che ha la forma di ferro di cavallo; è situato nella regione 
