 Tutte le tecniche menzionate nel titolo appartengono al campo della diagnostica per immagini; sono tecniche attraverso il quale è possibile osservare un’area di un organismo non visibile dall’esterno e vengono utilizzate per lo studio di varie patologie. La radiologia è la branca della medicina che principalmente si occupa di tutto ciò. Cominciamo con un lungo elenco di tecniche di diagnostica per immagini.
Tutte le tecniche menzionate nel titolo appartengono al campo della diagnostica per immagini; sono tecniche attraverso il quale è possibile osservare un’area di un organismo non visibile dall’esterno e vengono utilizzate per lo studio di varie patologie. La radiologia è la branca della medicina che principalmente si occupa di tutto ciò. Cominciamo con un lungo elenco di tecniche di diagnostica per immagini.
TC
TC (Tomografia computerizzata)
La TC o Tomografia computerizzata (chiamata anche “TAC” da “tomografia assiale computerizzata”) si serve di un fascio di elettroni, per produrre delle radiazioni (fotoni X) che originano esternamente al corpo del paziente per vedere visualizzare una mappa di densità di tessuti ed organi. Quindi a differenza della PET, nella quale è il paziente ad essere radioattivo, nella TC la radiazione proviene da fuori. Quando le radiazioni attraversano il distretto del corpo umano in esame (mettiamo il torace, in caso di TC torace), esse vengono fissate su una virtuale “lastra” che si trova dalla parte opposta del corpo e ne creano una immagini fotografica. Il principio è lo stesso di una radiografia, solo che con la TC le immagini vengono acquisite a 360° intorno al corpo (da cui il termine “tomografia”). Ogni tessuto presenta un diverso indice di attenuazione delle radiazioni trasmesse da fuori, e così la “foto” ottenuta mostra una sostanziale ricostruzione della morfologia dei tessuti ed organi in esame. In complesso la TC è una metodica morfologica. La possibilità di iniettare endovena oppure per via orale delle sostanze (mezzi di contrasto), che cambiano l’attenuazione dei distretti dove di vanno a collocare, permette di aumentare l’accuratezza della TC nel differenziare i tessuti anche in parte dalla loro vascolarizzazione. Poiché la tomografia computerizzata, in tutte le sue varianti, impiega raggi X, l’esame è controindicato in gravidanza, specie se l’area da indagare è l’addome. In questi e in altri casi (per esempio in soggetti giovani), in cui è importante evitare l’esposizione a radiazioni ionizzanti, si preferisce ricorrere alla risonanza magnetica (o RM) che non comporta questo rischio oppure se possibile l’ecografia.
Molti pazienti infine temono di sottoporsi all’indagine per paura di soffrire di claustrofobia, come poteva accadere quando per l’esecuzione dell’esame il lettino su cui è adagiato il paziente entrava in una sorta di tunnel. Oggi il problema è superato perché le apparecchiature moderne sono aperte e il lettino, muovendosi, passa attraverso un cerchio di una profondità non superiore ai 50 cm. In caso di necessità è comunque possibile chiedere agli operatori un sedativo che aiuti a restare fermi per tutto il tempo necessario all’esecuzione dell’esame.
Radiografia del torace
Radiografia
Per radiografia (RX) si può intendere l’immagine radiografica, o radiogramma, oppure la tecnica radiografica utilizzata per ottenere il radiogramma stesso. Tale tecnica si basa sull’interazione tra un fascio di fotoni (raggi X) diretti da una sorgente a un recettore, e la materia interposta, solitamente un corpo biologico. Gli atomi di tale corpo interferente impediscono al fotone di raggiungere il detettore, che quindi riprodurrà un’immagine fedele del corpo “in negativo”, essendo impressi sulla pellicola i fotoni che invece non vengono assorbiti. Poiché la radiografia usa radiazioni ionizzanti, deve essere sostituita – se possibile – dall’ecografia in donne incinte.
Mammografia
Mammografia
La mammografia è un tipo di radiografia in cui si comprime il seno tra due lastre per individuare la presenza di formazioni potenzialmente tumorali. Per approfondire: La mammografia: un esame rapido che può salvarti la vita
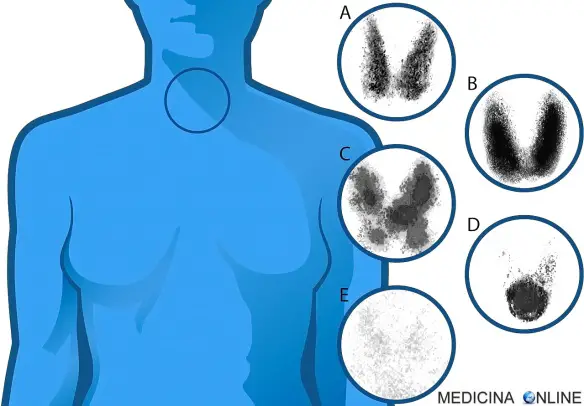
Scintigrafia tiroidea
Scintigrafia
La scintigrafia è un esame di medicina nucleare ottenuto mediante la somministrazione di un tracciante radioattivo che consente di evidenziare, a mezzo di particolari strumenti (gamma camera), l’accumulo preferenziale del tracciante nel tessuto che si intende studiare. I traccianti utilizzati possono essere costituiti da soluzioni saline di radioisotopi o da specifici radiofarmaci costituiti da molecole farmacologicamente attive alle quali viene legato il radioisotopo. La scintigrafia è utile per ottenere informazioni sulla fisiologia di alcuni organi, per esempio cuore, polmone, tiroide, circolazione sanguigna, oppure per individuare tessuti anomali come le metastasi. La generazione delle immagini sulle quali è basata la diagnosi, avviene in tempo reale sul monitor della consolle di acquisizione, ma le immagini spesso necessitano una successiva elaborazione e miglioramento che non ne permette l’esame immediato.
Nel caso della scintigrafia ossea, il radiofarmaco (metilendifosfonato, MDP, marcato con 99mTc) si concentra a livello del tessuto osseo in modo proporzionale all’attività osteoblastica locale, quindi è più concentrato nelle parti dove questa è più elevata, per es. fratture, traumi, metastasi osteoblastiche. Gli altri radiofarmaci principalmente usati sono il (Tallio 201), nella scintigrafia miocardica, il (Tc-99m pertecnetato), nella scintigrafia tiroidea ed il (99mTc-DMSA acido dimercaptosuccinico) nella scintigrafia renale.
Leggi anche: Scintigrafia tiroidea: risultati, captazione, noduli, costo
MOC (Mineralometria ossea computerizzata)
La Mineralometria Ossea Computerizzata (MOC) è una tecnica diagnostica utilizzata per valutare la mineralizzazione delle ossa. Misurando la densità della massa ossea può rilevare un’eventuale degenerazione dell’osso. La MOC è la tecnica di riferimento per prevenire, diagnosticare e controllare l’evoluzione dell’osteoporosi. Per approfondire: Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
PET
PET (Tomografia ad emissione di positroni)
La PET (Tomografia ad emissione di positroni) è una metodica medico-nucleare, che adopera la radioattività di alcune sostanze per vedere la distribuzione della stessa nell’organismo del paziente al quale viene iniettata la sostanza. I traccianti utilizzati per la PET sono di diverso tipo, ma ognuno presenta delle caratteristiche tali che li permettono di vedere alcune funzioni particolari del corpo umano oppure dei vari tessuti. Esempio, il FDG (fluorodesossiglucosio) marcato con il fluoro 18 (radioattivo) serve per vedere il metabolismo dei glucidico, quindi le immagini PET con FDG ci daranno una mappa di distribuzione del tracciante e conseguentemente la mappa dell’attività metabolica dei vari tessuti. La PET è una metodica funzionale, cioè che “vede” la funzione dei tessuti ed organi e non solo la loro anatomia. Per approfondire:
Risonanza magnetica
Risonanza magnetica
La RM o Risonanza Magnetica, dal termine stesso utilizza la risposta tissutale a vari stimoli elettromagnetici prodotti da un magnete esterno. La risposta ai vari stimoli è diversa per ogni tipo di composizione tissutale e permette quindi di fare una ricostruzione anche in questo caso delle morfologia ed in parte della funzione degli organi e tessuto corporei. Anche in tale caso è possibile utilizzare dei mezzi di contrasto, che presenteranno conseguentemente caratteristiche “magnetiche” diverse, e che permetteranno di vedere aumentare l’accuratezza della RM nel differenziare i tessuti anche in parte dalla loro vascolarizzazione. L’esecuzione di una risonanza magnetica non è mai dolorosa, se si esclude la piccola puntura richiesta dall’eventuale iniezione di mezzo di contrasto nella vena del braccio.
Gli unici fastidi che si possono avvertire durante l’esecuzione dell’esame derivano dal forte rumore provocato dalla macchina e dal senso di claustrofobia provocato dal fatto di rimanere chiusi in un grande cilindro per una certa quantità di tempo.
Per approfondire: Risonanza magnetica con e senza contrasto: come funziona ed effetti collaterali
Ultimamente si stanno diffondendo dei macchinari aperti di risonanza magnetica:
Risonanza magnetica aperta
L’unico possibile rischio nel corso della risonanza magnetica è una reazione allergica alla sostanza usata come mezzo di contrasto, il gadolinio. Controindicata ai portatori di pacemaker. Leggi anche: Qual è la differenza tra risonanza magnetica aperta e chiusa?
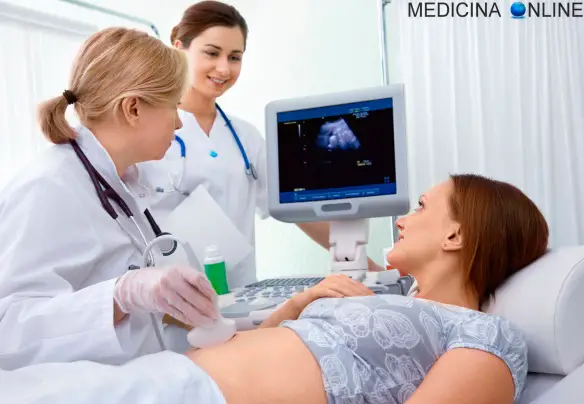
Ecografia del feto su donna incinta
Ecografia
L’ecografia o ultrasonografia è una metodica che permette di ottenere immagini degli organi interni del corpo umano utilizzando delle onde sonore che, però, non sono udite dall’orecchio umano e perciò sono chiamate ultrasuoni. Gli ultrasuoni partono dalla sonda situata all’esterno del corpo (o all’interno usando particolari sonde), si spostano come onde d’acqua prodotte da un sasso gettato in uno stagno e, come queste, se trovano un ostacolo, tornano indietro. Questi echi sono diversi in base al tessuto incontrato e sono interpretati dal computer che, in base ad essi, restituisce una immagine. Le ossa riflettono completamente gli ultrasuoni che tornano indietro tutti appena ne incontrano la superficie. Una cisti ripiena di liquido, invece, non fa resistenza alcuna ed è attraversata facilmente dalla onde ultrasonore. Tra questi due estremi c’è un’ampia varietà: ci sono strutture del corpo umano che lasciano passare una certa quota di ultrasuoni e ne rimandano indietro altri, come avviene, per esempio per il fegato, muscoli, tiroide e altri. La sonda, come prima accennato, udirà echi di ritorno più o meno forti. Il software interno della macchina trasforma gli echi in puntini più o meno scuri, in base alla intensità dell’eco, che formeranno le immagini che visibili sullo schermo.
Leggi anche:
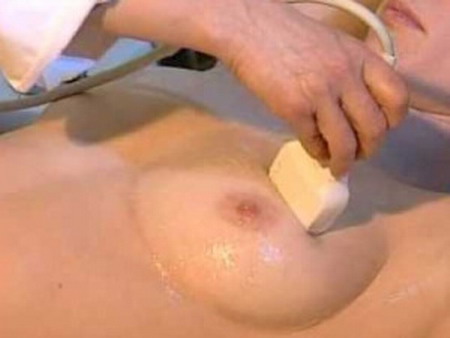
Ecografia mammaria
Le immagini ecografiche mostrano molti tipi di tessuti. Un grande pregio della ecografia rispetto ad altre metodiche è che permette di visualizzare una struttura in tempo reale con molti vantaggi (si pensi ad esempio alla visualizzazione di una articolazione in movimento). Inoltre l’ecografia non utilizza radiazioni ionizzanti come invece avviene con la TC e con la radiografia, ciò la rende utile nello studio di tessuti in una donna incinta.
Leggi anche: Cos’è una ecografia, a che serve e quali organi può indagare?
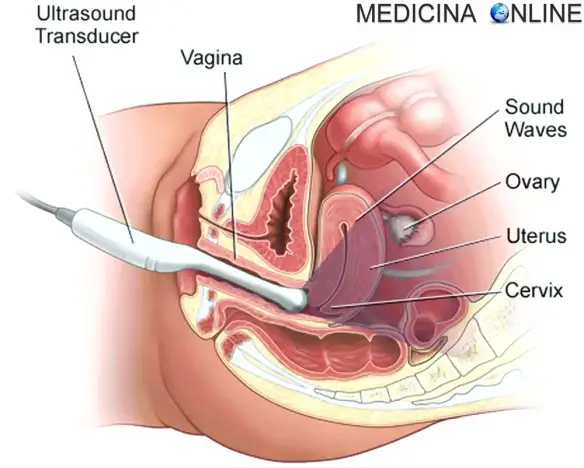
Ecografia transvaginale
L’ecografia transvaginale è un tipo di ecografia (spesso eseguita in associazione all’ecografia pelvica) necessaria per studiare il collo dell’utero, l’utero stesso o le ovaie. La sonda, anziché essere “esterna” al corpo, viene rivestita di una sorta di profilattico ricoperto di gel e viene introdotta nella vagina. L’esame serve a trovare le possibili cause di infertilità , di sanguinamenti o di dolori pelvici. Inoltre è utile per studiare la natura delle cisti ovariche o delle formazioni uterine, e anche per individuare l’eventuale presenza di tumori. Per approfondire: L’ecografia transvaginale esplora gli organi genitali interni femminili
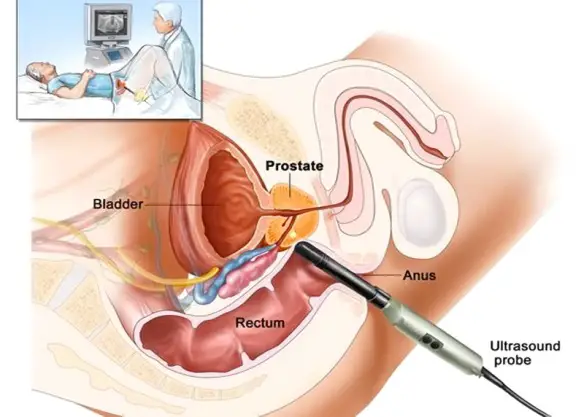
Ecografia transrettale della prostata
L’ecografia prostatica transrettale è una ecografia della prostata che, anziché essere effettuata con una sonda esterna – come avviene per la maggior parte delle ecografie – viene effettuata con una sonda interna che viene inserita nel retto tramite l’ano. In pratica la prostata è osservata dall’interno e non dall’esterno e ciò permette di analizzare le dimensioni e la morfologia della prostata in modo più accurato rispetto ad una ecografia “esterna”. Il “prezzo” di questa maggiore qualità diagnostica è però una procedura senza dubbio più fastidiosa e rischiosa per il paziente, rispetto alla classica ecografia, meno invasiva e rischiosa, per cui l’ecografia prostatica transrettale dovrebbe essere eseguita solo qualora l’ecografia standard abbia restituito una diagnosi dubbia. Per approfondire: Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
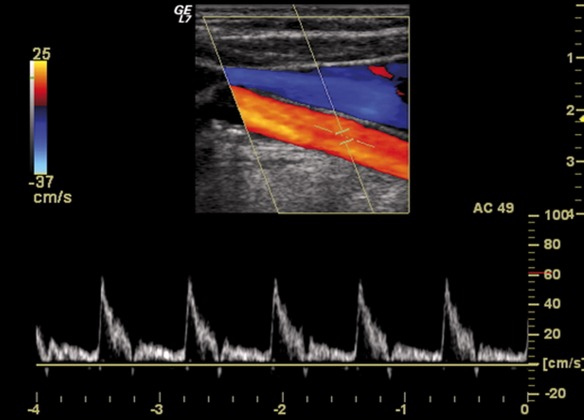
Ecocolordoppler
Ecocolordoppler
L’ecocolordoppler è un tipo di ecografia è indicato per lo studio delle strutture vascolari e del loro flusso. Infatti, grazie alla colorazione effettuata mediante calcolatore, si può studiare il movimento e la direzione del flusso sanguigno. Il principio si fonda sulla associazione in tempo reale di una immagine ecografica bidimensionale con un segnale Doppler pulsato. Convenzionalmente, il colore rosso è attribuito alle strutture in avvicinamento alla sonda, mentre il blu per quelle in allontanamento.
Leggi anche:
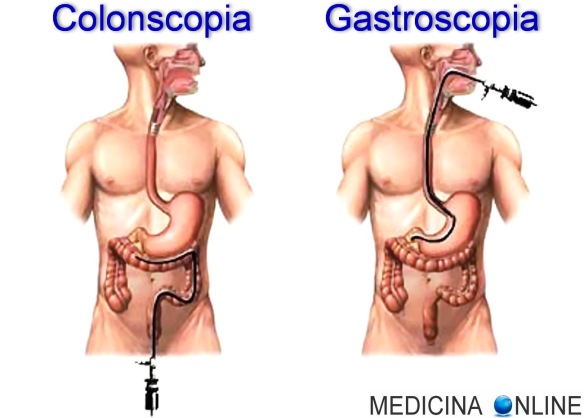
Endoscopia
Infine quando si parla di gastroscopia, colonscopia, cistoscopia o broncoscopia si intende una tecnica diagnostica endoscopica, cioè che prevede l’uso di un un endoscopio. Quest’ultimo è un tubo ottico munito di microcamere che trasmettono le immagini in uno schermo. Parlando di colonscopia (una delle tecniche endoscopiche più diffuse) occorre innanzi tutto distinguere tra la rettosigmoidoscopia, che esamina solo gli ultimi 50-60 cm circa del tratto digestivo, costituiti dal retto e dalla parte finale del colon chiamata “sigma”, e la pancolonscopia, con cui invece si risale con uno strumento più lungo e flessibile lungo tutto l’intestino crasso fino a raggiungere, quando possibile, l’ultimo tratto dell’intestino tenue.
In entrambi i casi il paziente viene fatto sdraiare sul fianco sinistro, con le cosce flesse sul bacino e le ginocchia piegate. L’esame si esegue introducendo nel canale anale un tubo flessibile (sonda), collegato a una fonte di luce che consente di esaminare le alterazioni della superficie intestinale. Per approfondire: La colonscopia: cos’è, quando si fa, che rischi comporta, come ci si prepara ad affrontarla
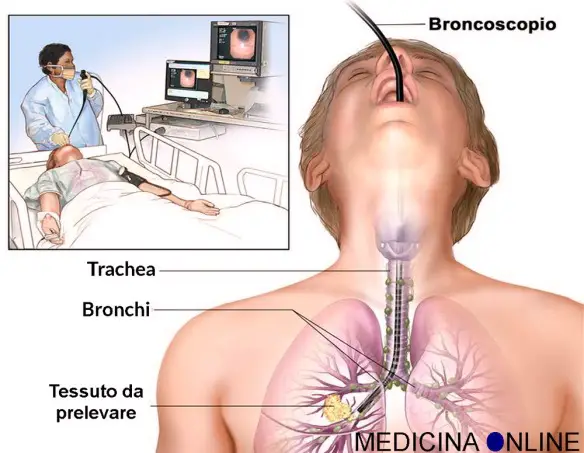
Broncoscopia
Quando l’endoscopio è usato per indagare le vie aeree più profondi, si parla di “broncoscopia”: in questo caso il broncoscopio è introdotto attraverso la bocca o il naso e può essere usato anche per prelevare un campione di tessuto. Per approfondire, leggi: Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
Colonscopia virtuale
Negli ultimi anni sta prendendo piede una tecnica relativamente nuova chiamata colonscopia virtuale. La colonscopia virtuale sfrutta una tecnica chiamata TC spirale multistrato ed un software, in costante aggiornamento, capace di ricostruire sullo schermo le pareti coliche. La colonscopia virtuale usa radiazioni ionizzanti (non usate nella colonscopia tradizionale), in compenso però non è invasiva come la tradizionale. Per approfondire: Colonscopia tradizionale o colonscopia virtuale?
Altri articoli relativi all’endoscopia:
- Cistoscopia maschile e femminile: preparazione, rischi, anestesia, prezzo
- Differenza tra cistoscopia e cistografia: vantaggi e svantaggi
- Differenza tra colonscopia e gastroscopia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra gastroscopia, endoscopia digestiva ed endoscopia
- Differenza tra gastroscopia e esofagogastroduodenoscopia
- Differenza tra colonscopia e pancolonscopia
- Differenza tra colonscopia e clisma opaco: preparazione e a cosa servono?
- Differenza tra cistoscopia e uretroscopia
- Video di una cistoscopia maschile
- Video di una cistoscopia femminile
- Resezione vescicale transuretrale (TURB): quando si fa ed effetti collaterali
- Differenza tra cistoscopia e TURB
- Differenza tra uro-TAC e cistoscopia: vantaggi e svantaggi
Leggi anche:
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Differenza tra elettroencefalogramma e risonanza magnetica
- Elettromiografia: cos’è, quanto dura, costo, è dolorosa?
- Uro-TAC: indicazioni, preparazione, è dolorosa, costo
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia terminale?
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Quanto tempo mi rimane da vivere?
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Cure palliative: cosa sono ed a che servono?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?;
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure;
- Emoglobina glicata alta, valori normali, IFCC e diabete;
- L’obesità è una malattia;
- Differenza tra malattia acuta e cronica con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
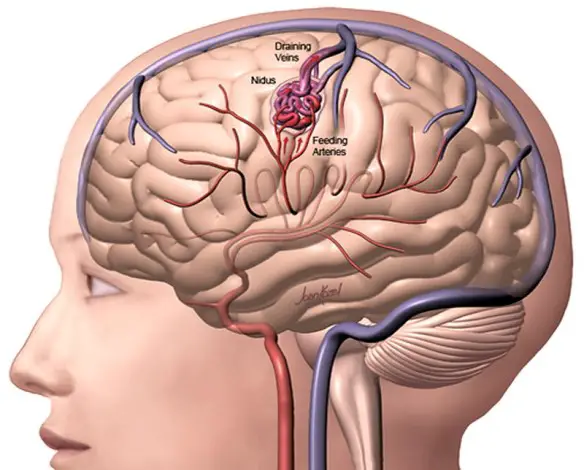 Le malformazioni artero-venose cerebrali sono patologie complesse che consistono in anomalie vascolari in cui le arterie, spesso ipertrofiche, confluiscono in una o più vene di scarico saltando il letto capillare (che fisiologicamente riduce la pressione). Il trattamento è spesso multidisciplinare: endovascolare, neurochirurgico e radiochirurgico.
Le malformazioni artero-venose cerebrali sono patologie complesse che consistono in anomalie vascolari in cui le arterie, spesso ipertrofiche, confluiscono in una o più vene di scarico saltando il letto capillare (che fisiologicamente riduce la pressione). Il trattamento è spesso multidisciplinare: endovascolare, neurochirurgico e radiochirurgico.
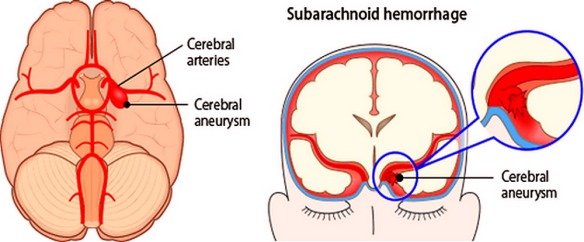 L’emorragia subaracnoidea (anche abbreviata ESA e chiamata subarachnoid hemorrhage in inglese) è un’emorragia – ovvero una fuoriuscita più o meno copiosa di sangue da un vaso leso – che si produce all’interno dello spazio subaracnoideo (lo spazio tra le meningi in cui scorrono le arterie cerebrali). Tra le cause più frequenti all’origine di questo tipo di emorragia ci sono
L’emorragia subaracnoidea (anche abbreviata ESA e chiamata subarachnoid hemorrhage in inglese) è un’emorragia – ovvero una fuoriuscita più o meno copiosa di sangue da un vaso leso – che si produce all’interno dello spazio subaracnoideo (lo spazio tra le meningi in cui scorrono le arterie cerebrali). Tra le cause più frequenti all’origine di questo tipo di emorragia ci sono 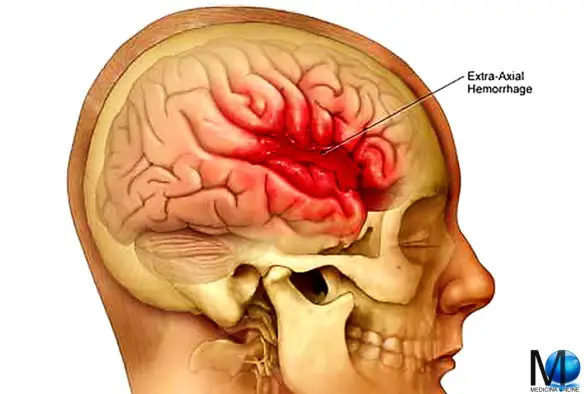 L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso, spesso sclerotico, dell’encefalo. Solitamente risulta associata a ipertensione ed aneurisma. L’emorragia cerebrale è caratterizzata dalla comparsa acuta di deficit neurologici dovuti alla rottura di un vaso arterioso cerebrale e al conseguente stravaso di sangue all’interno del cervello stesso.
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso, spesso sclerotico, dell’encefalo. Solitamente risulta associata a ipertensione ed aneurisma. L’emorragia cerebrale è caratterizzata dalla comparsa acuta di deficit neurologici dovuti alla rottura di un vaso arterioso cerebrale e al conseguente stravaso di sangue all’interno del cervello stesso. Il morbo di Parkinson può essere diagnosticato partendo dalla storia clinica e da un esame neurologico. Non esiste attualmente un test che identifichi chiaramente la malattia, ma scansioni tomografiche cerebrali sono a volte utilizzate per escludere patologie che potrebbero dare luogo a sintomi simili. L’osservazione di corpi di Lewy nel mesencefalo, in sede di autopsia, è solitamente considerata la prova che il paziente soffriva della malattia di Parkinson. Le linee guida consigliano di valutare periodicamente la diagnosi, poiché la progressione della malattia può far cambiare opinione su di essa.
Il morbo di Parkinson può essere diagnosticato partendo dalla storia clinica e da un esame neurologico. Non esiste attualmente un test che identifichi chiaramente la malattia, ma scansioni tomografiche cerebrali sono a volte utilizzate per escludere patologie che potrebbero dare luogo a sintomi simili. L’osservazione di corpi di Lewy nel mesencefalo, in sede di autopsia, è solitamente considerata la prova che il paziente soffriva della malattia di Parkinson. Le linee guida consigliano di valutare periodicamente la diagnosi, poiché la progressione della malattia può far cambiare opinione su di essa. La risonanza magnetica nucleare (RMN) – in inglese Nuclear Magnetic Resonance – anche chiamata semplicemente “risonanza magnetica” è una tecnica che appartiene al campo della “diagnostica per immagini”, utilizzata in campo medico dalla metà degli anni ’70 del secolo scorso, ed utilissima per poter indagare con precisione e specificità moltissime patologie, inizialmente specie quelle legate all’encefalo e al midollo spinale e successivamente anche quelle di altri distretti del corpo. Attualmente viene usata in svariati ambiti della medicina come quello neurologico, neurochirurgico, traumatologico, oncologico, ortopedico, cardiologico, gastroenterologico.
La risonanza magnetica nucleare (RMN) – in inglese Nuclear Magnetic Resonance – anche chiamata semplicemente “risonanza magnetica” è una tecnica che appartiene al campo della “diagnostica per immagini”, utilizzata in campo medico dalla metà degli anni ’70 del secolo scorso, ed utilissima per poter indagare con precisione e specificità moltissime patologie, inizialmente specie quelle legate all’encefalo e al midollo spinale e successivamente anche quelle di altri distretti del corpo. Attualmente viene usata in svariati ambiti della medicina come quello neurologico, neurochirurgico, traumatologico, oncologico, ortopedico, cardiologico, gastroenterologico. Le ovaie sono due organi delle dimensioni di circa tre centimetri (ma con variazioni rispetto all’età) situati una a destra e una a sinistra all’utero a cui sono
Le ovaie sono due organi delle dimensioni di circa tre centimetri (ma con variazioni rispetto all’età) situati una a destra e una a sinistra all’utero a cui sono  Tutte le tecniche menzionate nel titolo appartengono al campo della diagnostica per immagini; sono tecniche attraverso il quale è possibile osservare un’area di un organismo non visibile dall’esterno e vengono utilizzate per lo studio di varie patologie. La radiologia è la branca della medicina che principalmente si occupa di tutto ciò. Cominciamo con un lungo elenco di tecniche di diagnostica per immagini.
Tutte le tecniche menzionate nel titolo appartengono al campo della diagnostica per immagini; sono tecniche attraverso il quale è possibile osservare un’area di un organismo non visibile dall’esterno e vengono utilizzate per lo studio di varie patologie. La radiologia è la branca della medicina che principalmente si occupa di tutto ciò. Cominciamo con un lungo elenco di tecniche di diagnostica per immagini.











