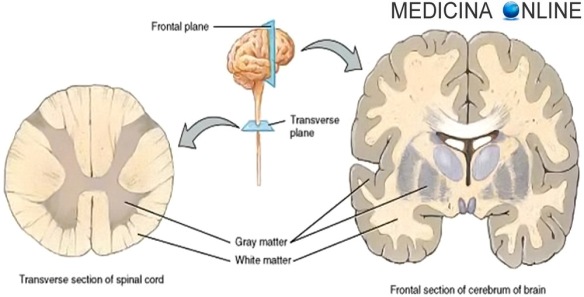
Differenza tra sostanza bianca e grigia
Con malattia di Binswanger (anche chiamata sindrome di Binswanger, morbo di Binswanger o demenza vascolare sottocorticale; in inglese “Binswanger’s disease” o”subcortical leukoencephalopathy” o “subcortical arteriosclerotic encephalopathy”) in medicina e neurologia si indica una forma di demenza vascolare subcorticale dei piccoli vasi, causata da un danno alla materia cerebrale bianca. L’atrofia della sostanza bianca può essere causata da molte patologie e condizioni, tra cui spiccano l’ipertensione arteriosa cronica e l’età avanzata (>50 anni). Questa malattia è caratterizzata da perdita di memoria e funzione intellettuale e da cambiamenti dell’umore; questi cambiamenti comprendono le cosiddette funzioni esecutive del cervello. La sindrome di Binswanger appartiene al gruppo delle demenze vascolari microangiopatiche e può coesistere con l’Alzheimer. Al momento non è disponibile una cura.
Origine del nome
La malattia prende il nome dallo psichiatra e neurologo svizzero Otto Binswanger, che per primo la descrisse nel 1894 da Otto Binswanger. Lo psichiatra e neuropatologo tedesco Alois Alzheimer fu il primo ad usare l’espressione “malattia di Binswanger” nel 1902. Il neurologo polacco Jerzy Olszewski è accreditato di gran parte dell’indagine odierna su questa malattia, iniziata nel 1962.
Cause
La lentezza psicomotoria caratteristica della malattia di Binswanger è causata da:
- danni in strati profondi della sostanza bianca del cervello;
- arteriosclerosi;
- diverse tipologie di gliosi (microgliosi e gliosi astrocitaria);
- ipertensione cronica;
- danni vascolari legati all’età ed all’ipercolesterolemia.
Tali fattori agiscono in sinergia tra loro e causano l’atrofia della sostanza bianca stessa e la rottura delle reti neurali sottocorticali che controllano l’esecutivo funzionamento cognitivo, determinando i sintomi e segni della patologia.
Fattori di rischio
I più importanti fattori di rischio per la malattia di Binswanger, sono:
- età avanzata (>50 anni);
- patologie dei vasi sanguigni (ad esempio ateriosclerosi);
- ipertensione arteriosa;
- diabete;
- ipercolesterolemia.
Esordio
La malattia di Binswanger esordisce in età adulta, generalmente in quinta decade. Di solito si presenta tra i 54 ed i 66 anni. Il primo sintomo è generalmente il deterioramento mentale.
Sintomi e segni
I sintomi e segni sono correlati al danno del sistema nervoso centrale ed includono:
- deterioramento mentale;
- disturbi del linguaggio;
- sintomi e segni di attacco ischemico transitorio;
- movimenti alterati, inclusi cambio di deambulazione, lentezza dei movimenti e cambiamento della postura;
- frequenti cadute;
- atassia;
- epilessia;
- svenimenti;
- perdita di memoria a breve termine;
- difficoltà nel mantenere l’attenzione e la concentrazione per lunghi periodi;
- comportamenti inadeguati alle circostanze (ad esempio ridere in situazioni tristi);
- incapacità di prendere decisioni e organizzative adeguate alla situazione;
- cambi di umore e personalità;
- generale lentezza psicomotoria;
- variazioni improvvise di discorso;
- sintomi urinari (ad esempio vescica incontrollabile, non collegati a malattie urologiche).
Alcuni sintomi possono simulare una sindrome frontale. Sono stati condotti numerosi studi comparativi sul deterioramento mentale dei pazienti con Binswanger e dei pazienti con Alzheimer. È stato scoperto nel Graphical Sequence Test (test di sequenza grafica) che i pazienti con Binswanger compiono errori di perseveranza ipercinetica: i pazienti ripetere il movimento anche quando non viene chiesto, mentre i pazienti con Alzheimer hanno perseveranza semantica perché quando viene chiesto di scrivere una parola disegneranno invece un’immagine raffigurante la parola.
Demenza corticale e subcorticale
La malattia di Binswanger è una demenza subcorticale. Ricordiamo al lettore che c’è differenza tra demenza corticale e subcorticale: la demenza corticale è il risultato dell’atrofia della corteccia cerebrale (sostanza grigia) e colpisce principalmente le funzioni “superiori” come memoria, linguaggio e conoscenza semantica mentre la demenza subcorticale è il risultato dell’atrofia della sostanza bianca ed influenza la manipolazione mentale, le funzioni esecutive ed i cambiamenti della personalità/emotivi. Le funzioni esecutive sono processi cerebrali responsabili della pianificazione, flessibilità cognitiva, pensiero astratto, acquisizione delle regole, avvio di azioni appropriate e inibizione di azioni inadeguate in base alla situazione e selezione delle informazioni sensoriali pertinenti.
Decorso e complicanze
La malattia di Binswanger è una malattia degenerante progressiva che avanza rapidamente con peggioramenti graduali o anche improvvisi. Determina progressivamente un grave calo della qualità della qualità della vita del paziente, oltre a determinare una perdita della sua autonomia. I sintomi e segni in genere determinano un veloce peggioramento nei rapporti sociali e nelle performance lavorative. Nelle fasi più tardive i pazienti hanno bisogno di assistenza continua: poiché la malattia di Binswanger influisce sulla velocità di elaborazione del flusso e causa una ridotta concentrazione, la capacità di svolgere attività quotidiane come la gestione delle finanze, la preparazione di un pasto o la guida possono diventare molto difficili e pericolose per sé e per gli altri, se non impossibili.
Patogenesi
Come abbiamo visto, la malattia di Binswanger è un tipo di demenza vascolare subcorticale causata da atrofia della sostanza bianca al cervello, tuttavia l’atrofia della sostanza bianca da sola non è sufficiente per questa malattia: sono anche necessarie prove di demenza sottocorticale. I reperti istologici sono perdita diffusa, irregolare di assoni e mielina accompagnata da gliosi diffusa, necrosi dei tessuti dovuta a ischemia cerebrale e cambiamenti nella plasticità delle arterie. Il meccanismo patologico è probabilmente strettamente correlato alla grave aterosclerosi, tuttavia ulteriori studi sono necessari a riguardo.
Diagnosi
La diagnosi si basa su anamnesi, esame obiettivo ed esami eseguiti durante una visita neurologica. Anni fa la malattia di Binswanger veniva confusa con la sindrome CADASIL, la cui differenza principale è l’associazione a malattie cardiovascolari (assente nella CADASIL, presente nella Binswanger).
La malattia di Binswanger di solito viene diagnosticata con una TAC, una risonanza magnetica e uno spettrografo con protoni RM oltre all’esame clinico. È stato creato un Mini-Mental State Examination (MMSE) per valutare rapidamente il deterioramento cognitivo.
In caso di dubbio il medico potrebbe richiedere vari test ed esami, tra cui:
- analisi del sangue;
- esami di laboratorio per individuare eventuali infezioni;
- risonanza magnetica;
- tomografia computerizzata (TAC);
- tomografia ad emissione di positroni (PECT);
- tomografia computerizzata a emissione di singolo fotone (SPECT);
- angiografia;
- radiografia;
- mielografia;
- stimolazione magnetica corticale;
- biopsia muscolare;
- test neuropsicologici;
- esami genetici;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- test al Tensilon;
- test di Romberg;
- elettrocardiogramma a riposo e sotto sforzo;
- ecografia con colordoppler;
- rachicentesi (puntura lombare con esame del liquor).
IMPORTANTE: non tutti gli esami sono ovviamente sempre necessari!
Terapia
La malattia di Binswanger attualmente non ha cura e ha dimostrato di essere la compromissione più grave di tutte le demenze vascolari. Il modo migliore per gestire i fattori di rischio vascolare che contribuiscono alla scarsa perfusione nel cervello è quello di trattare la causa a monte della malattia, come l’ipertensione arteriosa, l’arterosclerosi, le vascuolopatie, l’ipercolesterolemia o il diabete. È stato dimostrato che l’attuale farmaco per l’Alzheimer, il donepezil (nome commerciale Aricept), può aiutare anche i pazienti con malattia di Binswanger. Il donepezil aumenta l’acetilcolina nel cervello attraverso un inibitore della colina esterasi che disattiva l’enzima che scompone l’acetilcolina. I pazienti con Alzheimer e Binswanger hanno bassi livelli di acetilcolina e questo potrebbe aiutarli a ripristinare i normali livelli di questo neurotrasmettitore. Questo farmaco potrebbe migliorare la memoria e e le funzioni cognitive generali del paziente. Se non viene eseguito alcun trattamento, la malattia continuerà a peggiorare man mano che il paziente invecchia a causa della continua atrofia della sostanza bianca, a prescindere dalla causa originale.
Leggi anche:
- Visita neurologica: svolgimento, esami, patologie, quando è necessaria?
- Sindrome pseudobulbare: cause, sintomi, diagnosi e terapie
- Sindrome CADASIL: cause, trasmissione, sintomi, diagnosi, cure
- Pseudotumor cerebri (ipertensione endocranica benigna) cause e cure
- Sindrome della sella vuota: cause, sintomi, diagnosi e terapie
- Sistema piramidale e fascio genicolato: anatomia, decorso, funzioni
- Sistema extrapiramidale: anatomia, decorso, vie, funzioni, patologie
- Differenza tra via piramidale ed extrapiramidale
- Ictus cerebrale emorragico e ischemico: cause, sintomi, diagnosi, cure, rischi
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Sindrome frontale o ipofrontalità: cause, sintomi, conseguenze, diagnosi, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Demenza senile: cause, sintomi, decorso e cure
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Malformazioni artero-venose cerebrali: sintomi e cura
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Emorragia cerebrale: conseguenze, riabilitazione e recupero
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Coma da emorragia cerebrale: quanto può durare?t
- Ischemia: cos’è, cause, conseguenze, rischi, cure
- Necrosi: significato, definizione, sinonimo, cause, cure
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenza tra stato vegetativo, di minima coscienza, coma, sonno e stato soporoso
- Test di Romberg: cos’è, a che serve, come si esegue
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Differenza tra proencefalo, mesencefalo, romboencefalo, telencefalo, diencefalo
- Differenza tra metencefalo e mielencefalo
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Parestesie: significato, cause, rischi, diagnosi, cure, rimedi, esercizi
- Epilessia infantile ed in adulti: cause, sintomi, diagnosi, cosa fare
- Epilessia: come riconoscere un attacco e soccorrere un ammalato
- Differenza tra epilessia e convulsioni
- Differenza tra epilessia e sincope
- Differenza tra epilessia parziale e generalizzata
- Epilessia: riconoscere in tempo l’arrivo di una crisi e come comportarsi
- Epilessia infantile: come comportarsi col proprio figlio?
- Esame della sensibilità tattile, dolorifica, termica, vibratoria in neurologia
- Esame delle funzioni motorie e dei riflessi in neurologia
- Esame delle funzioni cerebrali superiori (corticali) in neurologia
- Asterissi (asterixis) in neurologia: caratteristiche, significato, esecuzione
- Torcicollo spasmodico e spasmi linguali, facciali, oromandibolari, della mano (distonie focali)
- Tic, ritmie, movimenti stereotipati, acatisia e trasalimento nel paziente neurologico
- Disturbi della stazione eretta e della deambulazione in neurologia
- Esame della motilità oculare e disturbi dei movimenti coniugati in neurologia
- Sordità, esame dell’udito e tecniche audiologiche speciali in neurologia
- Aprassia ideazionale, ideomotoria e melocinetica: sintomi, diagnosi, cure
- Aprassia: significato, etimologia, tipi, zone del cervello coinvolte
- Aprassia: test usati per la diagnosi e tipici errori aprassici
- Aprassia costruttiva (apractognosia): cause, sintomi, diagnosi, terapie
- Disartria: cause, sintomi, diagnosi, trattamento
- Perdita della coordinazione muscolare: l’atassia
- Differenze tra aprassia, atassia, disprassia, afasia, disartria, anartria
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielopatia: significato, tipi, sintomi, diagnosi,cure, consigli, prognosi
- Anche gli esseri umani possono avere una coda
- Transilluminazione della testa di un neonato per la diagnosi di idrocefalo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Pressione intracranica e pressione di perfusione cerebrale
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Shunt cerebrale e intervento per il drenaggio permanente
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Segni meningei e irritazione meningi in bambini ed adulti
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
- Differenza tra meningite e meningismo: qual è più grave?
- Differenza tra meningite, encefalite, meningoencefalite, encefalomielite
- Differenza tra meningite virale e batterica
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Meningi: anatomia, funzioni e patologia in sintesi
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morte cerebrale: diagnosi, sintomi, risveglio, durata, si può guarire?
- Coma: cause, risveglio, tipi, quanto dura, fasi, segni, irreversibile
- Differenza tra coma e coma farmacologico
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Sindrome locked-in: cause, riabilitazione, respirazione, cure
- Stato di minima coscienza: evoluzione, risveglio, riabilitazione
- Stato vegetativo: risveglio, riabilitazione, durata e caratteristiche
- Commozione cerebrale: cos’è, cosa fare, conseguenze, tempi di recupero
- Differenza tra commozione cerebrale, trauma cranico e contusione cerebrale
- Trauma cranico: ematoma, commotivo, sintomi tardivi, cosa fare
- Differenza tra sindrome locked-in e stato vegetativo
- Differenza tra stato vegetativo persistente e permanente
- Differenza tra stato vegetativo e stato di minima coscienza
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Poligono di Willis: anatomia e varianti anatomiche
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Cervello maschile e femminile: quali sono le differenze?
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Si può morire di epilessia?
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
- Segni meningei e irritazione meningi in bambini ed adulti
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Miclono: cause, sintomi, caratteristiche, quando preoccuparsi, cure
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Spasmi muscolari e mioclonie: cura, trattamento e rimedi
- Spasmi muscolari e mioclonie: come si fa la diagnosi?
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenza tra discinesia, ipocinesia, ipercinesia, tardiva e primaria
- Fascicolazioni muscolari, il tremolio spontaneo di un muscolo: cause e cure
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
