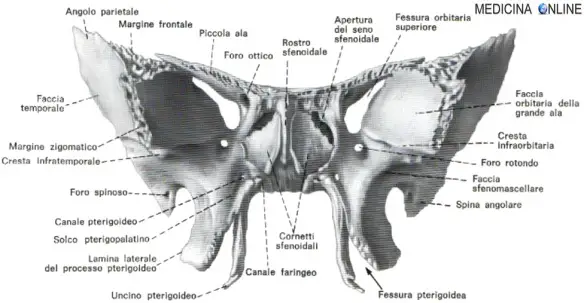
Osso sfenoide
Con “sindrome della sella vuota” o “sindrome della sella turcica vuota” (in inglese “empty sella syndrome” da cui l’acronimo ESS) in medicina e neurologia si intende un disturbo che coinvolge la sella turcica. In questa sindrome lo spazio subaracnoideo ernia all’interno della sella turcica, determinando un allargamento della sella e un appiattimento della ghiandola ipofisi.
Cos’è la sella turcica?
La sella turcica o sella turca è una struttura ossea concava alla base del cervello che presenta sul proprio fondo la fossetta ipofisaria, un recesso che accoglie, circonda e protegge l’ipofisi; essa costituisce la faccia superiore del corpo dell’osso sfenoide, un osso impari e mediano del neurocranio. Anteriormente, la sella è delimitata da un rilievo arrotondato detto tubercolo della sella, davanti al quale si trova il solco del chiasma ottico, che accoglie l’omonima struttura nervosa. Il solco si prolunga lateralmente fino ai fori ottici, punti di passaggio dei nervi ottici e delle arterie oftalmiche. Il margine posteriore della sella turcica è segnato dalla lamina quadrilatera o dorso della sella, un rilievo di forma quadrangolare il cui margine libero termina lateralmente con i processi clinoidei posteriori e che prosegue posteriormente unendosi alla base dell’occipitale formando il clivo. Per approfondire: Osso sfenoide: anatomia e posizione nel cranio
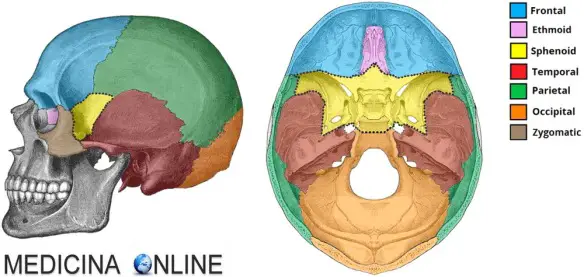
La posizione dell’osso sfenoide
Cos’è l’ipofisi?
L’ipofisi (o ghiandola pituitaria) è una ghiandola endocrina situata alla base del cranio, nella fossa ipofisaria della sella turcica dell’osso sfenoide. Si può dividere in due lobi, diversi per sviluppo embrionale, struttura e funzioni, che controllano – attraverso la secrezione di numerosi ormoni – l’attività endocrina e metabolica di tutto l’organismo. Tale controllo è esercitato tramite numerosi “assi” che coinvolgono ipofisi, ipotalamo e numerosi organi del corpo come la tiroide o i testicoli.
Per approfondire, leggi anche:
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Ipotalamo: anatomia, struttura e funzioni
- Patologie di ipotalamo e ipofisi
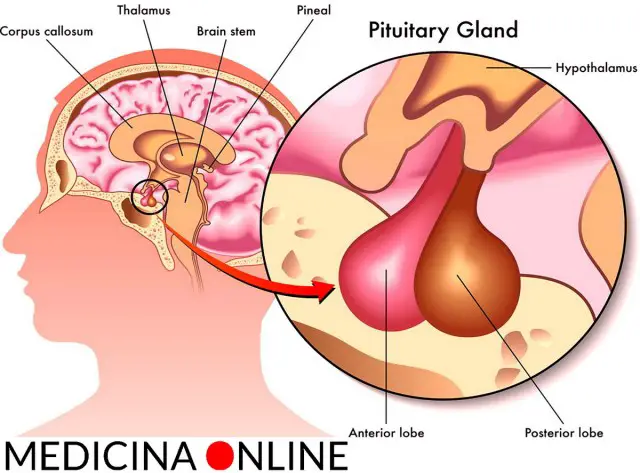
La posizione dell’ipofisi
Classificazione
La sindrome della sella vuota può essere distinta in due tipologie principali:
- sindrome della sella vuota primitiva: la sindrome è dovuta ad un difetto del diaframma sellare che permette alla membrana aracnoidale e al liquor di erniare nella sella con conseguente espansione della stessa e compressione dell’ipofisi;
- sindrome della sella vuota secondaria: la sindrome è dovuta a atrofia della ghiandola pituitaria come conseguenza di traumi, interventi chirurgici o terapia radiante.
La sindrome della sella vuota può essere inoltre distinta in due forme: la forma completa e quella incompleta, in relazione all’entità dello spazio della sella occupato dal liquor.
Pazienti colpiti
I pazienti colpiti sono in genere:
- donne (circa 80%);
- oltre i 40 anni di età;
- in sovrappeso;
- obesi;
- con ipertensione arteriosa;
- con una storia di gravidanze multiple.
Più raramente può comparire in soggetti che hanno recentemente affrontato un intervento chirurgico all’ipofisi, una radioterapia o un tumore ipofisario.
Cause e fattori di rischio
I pazienti con sindrome della sella vuota hanno una alterazione della barriera tissutale che normalmente separa il liquido cerebrospinale dalla sella turcica, di conseguenza il liquido cerebrospinale una pressione anomala su ipofisi e pareti della sella turcica. La sella turcica può ingrandirsi e l’ipofisi si può ridurre di dimensioni. La sindrome della sella vuota può essere causata e/o favorita da varie patologie e condizioni, tra cui:
- ipertensione endocranica temporanea o cronica;
- insorgenza precoce della pubertà;
- deficit dell’ormone della crescita;
- tumori ipofisari;
- tumori cerebrali;
- ematoma cerebrale;
- pseudotumor cerebri (ipertensione endocranica benigna);
- diaframma sellare incompleto;
- famigliarità;
- pluriparità (aver più figli);
- disfunzione della ghiandola pituitaria.
L’ipertensione intracranica (cioè la pressione all’interno del cranio) e tutte le condizioni che la possono determinare (tumori cerebrali, ematomi, pseudotumor…), soprattutto se associata ad un diaframma sellare incompleto, è probabilmente il fattore eziologico più importante: consente infatti allo spazio subaracnoideo di spingersi all’interno della sella a causa dell’aumentata pressione idrostatica e dei movimenti pulsatili del liquido cerebro spinale. In queste condizioni l’ipofisi e la sella turcica sono sottoposte direttamente alla pressione esercitata dal liquido cerebrospinale, con conseguente appiattimento della ghiandola ed allargamento della sella.
Il diaframma sellare incompleto (cioè l’incompletezza del diaframma della sella) è un altro fattore eziologico importante e potrebbe essere congenita (cioè già presente alla nascita ed attribuita ad un difetto geneticamente determinato coinvolgente le strutture di origine mesenchimale). A tal proposito è interessante notare come ci siano in letteratura casi di consanguinei affetti da sindrome della sella turcica vuota associata ad un anomalo sviluppo della camera anteriore dell’occhio e dell’iride (anomalia di Rieger), trasmessa come carattere autosomico dominante: ciò confermerebbe l’apporto genetico allo sviluppo della sindrome.
La pluriparità, cioè l’aver partorito più figli, è un fattore di rischio per la sindrome della sella turcica vuota: l’alternarsi di ipertrofia ed iperplasia ipofisaria in gravidanza e di un successivo ritorno alle condizioni normali dopo il parto potrebbe favorire la sindrome in quanto il liquido cerebrospinale occuperebbe la parte di sella lasciata vuota dall’ipofisi ridotta di volume e si altererebbe l’equilibrio pressorio esistente fra i lati del diaframma sellare, a favore della pressione liquorale al di sopra del diaframma.

Sintomi e segni
La sindrome della sella vuota in alcuni casi è del tutto asintomatica, cioè non determina alcun sintomo nel paziente e spesso viene diagnosticata casualmente nel corso di esami radiologici effettuati per altri motivi oppure viene riscontrata dopo la morte del soggetto durante una autopsia. Nei soggetti sintomatici, i sintomi sono generalmente molto lievi e comprendono:
- mal di testa;
- vertigini improvvise;
- ipertensione arteriosa;
- rinoliquorrea;
- problemi della vista.
La cefalea, secondo la nostra casistica, è il sintomo più frequente essendo presente nel 60% circa dei casi.
La rinorrea liquorale è invece una evenienza rara, correlata ad aumenti pressori elevati della pressione endocranica. La sede da cui proviene il liquor in caso di rinoliquorrea è solitamente il seno sfenoidale, come conseguenza dell’erosione del pavimento della sella.
I sintomi e segni possono essere diversi in base al tipo di patologia (primaria o secondaria). I soggetti con sindrome della sella vuota secondaria a distruzione dell’ipofisi possono manifestare sintomi che riflettono la perdita di funzione secretoria ormonale della ghiandola (ipopituitarismo). Altri sintomi sono correlabili a lesioni occupanti spazio (ad esempio cefalea, difetti del campo visivo, talvolta alterazioni dell’appetito e della sete). I soggetti con sindrome della sella vuota primaria spesso presentano un’ipertensione endocranica idiopatica (pseudotumor cerebri) o rinoliquorrea.
Ipopituitarismo
In caso di sindrome secondaria a danno dell’ipofisi, si possono sviluppare sintomi e segni di ipopituitarismo, correlate a variazioni anomale degli ormoni dei rispettivi assi, come ad esempio:
- alterazioni del ciclo mestruale;
- infertilità;
- affaticabilità;
- intolleranza a stress;
- frequenti infezioni.
L’ipopituitarismo si sviluppa in circa il 20-30% dei casi. La ridotta secrezione di GH (ormone della crescita) è la situazione più comune, ma si possono verificare anche deficit di gonadotropine, di ACTH e di TSH, quindi con sintomatologia estremamente variegata relativa a disfunzioni della sfera sessuale, del surrene e della tiroide. E’ molto raro, ma possibile, il riscontro di panipopituitarismo, cioè di una insufficiente attività funzionale globale dell’ipofisi anteriore, che interessa TUTTE le attività di produzione ormonale.
Per approfondire, leggi anche:
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Asse ipotalamo-ipofisi-gonade: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-surrene: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Orphan: esiste davvero l’ipopituitarismo, la malattia citata nel film?
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Surrene: differenza tra ormoni della parte corticale e midollare
Iperfunzione ipofisaria
Anche se i casi di ipofunzione ipofisaria sono la maggioranza, si possono verificare anche casi di iperfunzione ipofisaria: microadenomi PRL, GH e ACTH secernenti, iperprolattinemia associati a sindrome della sella turcica vuota, sono rari ma possibili.
Leggi anche: Iperprolattinemia: alterazione del ciclo mestruale e secrezioni dal capezzolo
Perdita di liquido cefalorachidiano dal naso (rinoliquorrea)
La rinoliquorrea è uno dei sintomi (rari) della sindrome della sella turcica vuota. E’ la perdita di liquido cefalorachidiano dal naso; è quasi sempre causata da fratture/lesioni della porzione anteriore della base cranica, che si verificano in svariate situazioni, come incidenti stradali, traumi sportivi e chirurgici. La rinoliquorrea si associa spesso a cefalea, a perdita dell’olfatto uni o bilaterale ed a cecità a causa della lesione rispettivamente del nervo olfattorio (I paio dei nervi cranici) e della lesione del nervo ottico (II paio dei nervi cranici). A volte la rinoliquorrea è una “falsa rinoliquorrea“, cioè è la manifestazione di una otoliquorrea (che deriva invece da una frattura della fossa cranica media) in cui – se il timpano è integro – il liquor segue la via della tromba di Eustachio (tuba uditiva) e si versa nel rinofaringe, facendo supporre che la perdita sia “nasale” quando in realtà è “uditiva”.
Diagnosi
La diagnosi di una sindrome della sella vuota si basa su anamnesi, esame obiettivo ed esami eseguiti durante una visita neurologica.
Diagnostica per immagini
Ai fini della diagnosi è molto importante la risonanza magnetica (o la TAC) del cranio, che permette la valutazione della patologia e la diagnosi differenziale con altri disturbi che producono sintomi simili. La radiografia in proiezione laterale del cranio, la TC ad alta risoluzione e la RMN della regione ipotalamo-ipofisaria rappresentano certamente i più importanti mezzi diagnostici strumentali in caso di sella vuota. La sindrome della sella vuota è spesso scoperta durante le indagini per i disordini ipofisari, quando l’imaging radiologico della ghiandola rivela una sella turcica che sembra essere vuota (“sella parzialmente vuota”). In questi casi l’ipofisi si è ridotta o diventa appiattita, in quanto la sella viene ad essere occupata da un diverticolo aracnoideo contenente liquor, che schiaccia la ghiandola pituitaria contro la parete sellare.
Medicina di laboratorio
La funzionalità ipofisaria deve essere valutata misurando i livelli degli ormoni nel sangue per escludere un eccesso o un deficit ormonale, ma in genere risulta normale. Gli esami di laboratorio consistono nel dosaggio degli ormoni ipofisari in condizioni basali e dopo test di stimolo con fattori di rilascio ipotalamici. Molto utile è il test al TRH per la definizione di un alterato controllo dopaminergico della secrezione di prolattina.
Altri esami
In caso di dubbio il medico potrebbe richiedere vari test ed esami, tra cui:
- analisi del sangue;
- esami di laboratorio per individuare eventuali infezioni;
- tomografia computerizzata (TAC);
- tomografia ad emissione di positroni (PECT);
- tomografia computerizzata a emissione di singolo fotone (SPECT);
- angiografia;
- radiografia;
- mielografia;
- stimolazione magnetica corticale;
- esame del campo visivo;
- esame del fondo oculare;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- test al Tensilon;
- test di Romberg;
- elettrocardiogramma a riposo e sotto sforzo;
- ecografia con colordoppler;
- rachicentesi (puntura lombare con esame del liquor).
IMPORTANTE: non tutti gli esami sono ovviamente sempre necessari!
Diagnosi differenziale
Le diagnosi differenziale in caso di sindrome della sella vuota, si pone in particolare con l’ipertensione endocranica (primitiva o secondaria a varie cause, come tumori ed ematomi cerebrali) e con una ciste epidermoide che, alla esecuzione di scansioni TAC, può mimare il fluido cerebrospinale a causa della sua bassa densità. La risonanza magnetica è generalmente in grado di distinguere tra le due cause.
Trattamento
Solo raramente si rende necessario un trattamento: esso è relegato ai casi in cui l’ipofisi produca una quantità eccessiva o insufficiente di ormoni ed in questo caso la cura dipende molto dal tipo di ormoni coinvolti. In rari casi può essere necessario un intervento chirurgico correttivo. In caso di rinorrea liquorale (raro) si può usare un cateterismo della sacca liquorale intrasellare. In caso di deficit ormonali (ipopituitarismo) si può ricorrere ad una terapia ormonale sostitutiva specifica in base all’ormone deficitario.
Prognosi
La sindrome della sella vuota ha prognosi generalmente buona e nella maggioranza dei casi NON rappresenta un diretto pericolo per la vita, tuttavia gli inconvenienti che sono correlati a questa sindrome, quali cefalea, riduzione dell’acuità visiva e forti vertigini improvvise, possono essere causa di riduzione della qualità della vita del paziente e di notevoli problemi nella vita quotidiana, sia sociale che professionale, e rappresentare indirettamente un pericolo della vita qualora i sintomi si verifichino improvvisamente ad esempio durante l’esecuzione di lavori pericolosi o durante la guida di veicoli.
Leggi anche:
- Visita neurologica: svolgimento, esami, patologie, quando è necessaria?
- Pressione intracranica e pressione di perfusione cerebrale
- Liquido cefalorachidiano (liquor): dove si trova, perdita dal naso, prelievo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Shunt cerebrale e intervento per il drenaggio permanente
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Sindrome pseudobulbare: cause, sintomi, diagnosi e terapie
- Sindrome CADASIL: cause, trasmissione, sintomi, diagnosi, cure
- Malattia di Binswanger: cause, sintomi, diagnosi, cure
- Pseudotumor cerebri (ipertensione endocranica benigna) cause e cure
- Sistema piramidale e fascio genicolato: anatomia, decorso, funzioni
- Sistema extrapiramidale: anatomia, decorso, vie, funzioni, patologie
- Differenza tra via piramidale ed extrapiramidale
- Ictus cerebrale emorragico e ischemico: cause, sintomi, diagnosi, cure, rischi
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Sindrome frontale o ipofrontalità: cause, sintomi, conseguenze, diagnosi, cure
- Demenza senile: cause, sintomi, decorso e cure
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Malformazioni artero-venose cerebrali: sintomi e cura
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Emorragia cerebrale: conseguenze, riabilitazione e recupero
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Coma da emorragia cerebrale: quanto può durare?t
- Ischemia: cos’è, cause, conseguenze, rischi, cure
- Necrosi: significato, definizione, sinonimo, cause, cure
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenza tra stato vegetativo, di minima coscienza, coma, sonno e stato soporoso
- Test di Romberg: cos’è, a che serve, come si esegue
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Differenza tra proencefalo, mesencefalo, romboencefalo, telencefalo, diencefalo
- Differenza tra metencefalo e mielencefalo
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Parestesie: significato, cause, rischi, diagnosi, cure, rimedi, esercizi
- Epilessia infantile ed in adulti: cause, sintomi, diagnosi, cosa fare
- Epilessia: come riconoscere un attacco e soccorrere un ammalato
- Differenza tra epilessia e convulsioni
- Differenza tra epilessia e sincope
- Differenza tra epilessia parziale e generalizzata
- Epilessia: riconoscere in tempo l’arrivo di una crisi e come comportarsi
- Epilessia infantile: come comportarsi col proprio figlio?
- Esame della sensibilità tattile, dolorifica, termica, vibratoria in neurologia
- Esame delle funzioni motorie e dei riflessi in neurologia
- Esame delle funzioni cerebrali superiori (corticali) in neurologia
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Asterissi (asterixis) in neurologia: caratteristiche, significato, esecuzione
- Torcicollo spasmodico e spasmi linguali, facciali, oromandibolari, della mano (distonie focali)
- Tic, ritmie, movimenti stereotipati, acatisia e trasalimento nel paziente neurologico
- Disturbi della stazione eretta e della deambulazione in neurologia
- Esame della motilità oculare e disturbi dei movimenti coniugati in neurologia
- Sordità, esame dell’udito e tecniche audiologiche speciali in neurologia
- Aprassia ideazionale, ideomotoria e melocinetica: sintomi, diagnosi, cure
- Aprassia: significato, etimologia, tipi, zone del cervello coinvolte
- Aprassia: test usati per la diagnosi e tipici errori aprassici
- Aprassia costruttiva (apractognosia): cause, sintomi, diagnosi, terapie
- Disartria: cause, sintomi, diagnosi, trattamento
- Perdita della coordinazione muscolare: l’atassia
- Differenze tra aprassia, atassia, disprassia, afasia, disartria, anartria
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielopatia: significato, tipi, sintomi, diagnosi,cure, consigli, prognosi
- Anche gli esseri umani possono avere una coda
- Transilluminazione della testa di un neonato per la diagnosi di idrocefalo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Pressione intracranica e pressione di perfusione cerebrale
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Shunt cerebrale e intervento per il drenaggio permanente
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Segni meningei e irritazione meningi in bambini ed adulti
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
- Differenza tra meningite e meningismo: qual è più grave?
- Differenza tra meningite, encefalite, meningoencefalite, encefalomielite
- Differenza tra meningite virale e batterica
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Meningi: anatomia, funzioni e patologia in sintesi
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morte cerebrale: diagnosi, sintomi, risveglio, durata, si può guarire?
- Coma: cause, risveglio, tipi, quanto dura, fasi, segni, irreversibile
- Differenza tra coma e coma farmacologico
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Sindrome locked-in: cause, riabilitazione, respirazione, cure
- Stato di minima coscienza: evoluzione, risveglio, riabilitazione
- Stato vegetativo: risveglio, riabilitazione, durata e caratteristiche
- Commozione cerebrale: cos’è, cosa fare, conseguenze, tempi di recupero
- Differenza tra commozione cerebrale, trauma cranico e contusione cerebrale
- Trauma cranico: ematoma, commotivo, sintomi tardivi, cosa fare
- Differenza tra sindrome locked-in e stato vegetativo
- Differenza tra stato vegetativo persistente e permanente
- Differenza tra stato vegetativo e stato di minima coscienza
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Poligono di Willis: anatomia e varianti anatomiche
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Cervello maschile e femminile: quali sono le differenze?
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Si può morire di epilessia?
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
- Segni meningei e irritazione meningi in bambini ed adulti
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Miclono: cause, sintomi, caratteristiche, quando preoccuparsi, cure
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Spasmi muscolari e mioclonie: cura, trattamento e rimedi
- Spasmi muscolari e mioclonie: come si fa la diagnosi?
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenza tra discinesia, ipocinesia, ipercinesia, tardiva e primaria
- Fascicolazioni muscolari, il tremolio spontaneo di un muscolo: cause e cure
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
