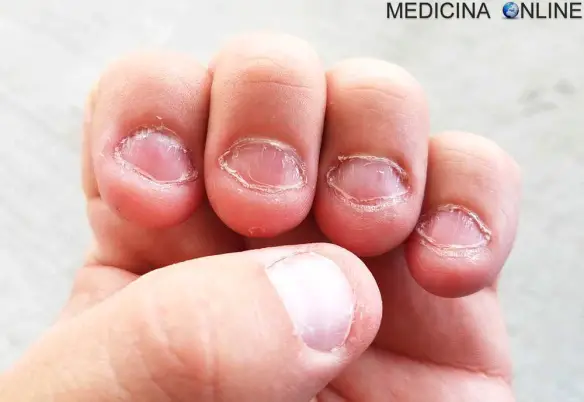
 L’onicofagia è un disturbo compulsivo che porta il paziente a mangiare le proprie unghie e, nei casi più gravi, anche le pellicine e le cuticole circostanti, con conseguenze nocive sia a livello fisico che psicologico. Questa malsana abitudine di rosicchiare le estremità delle dita si manifesta soprattutto in periodi di nervosismo, noia e stress, e può rappresentare semplicemente un sintomo di ansia, ma anche di disagio profondo.
L’onicofagia è un disturbo compulsivo che porta il paziente a mangiare le proprie unghie e, nei casi più gravi, anche le pellicine e le cuticole circostanti, con conseguenze nocive sia a livello fisico che psicologico. Questa malsana abitudine di rosicchiare le estremità delle dita si manifesta soprattutto in periodi di nervosismo, noia e stress, e può rappresentare semplicemente un sintomo di ansia, ma anche di disagio profondo.
L’onicofago (cioè individuo affetto da onicofagia) adotta un comportamento compulsivo e ripetitivo nel mordere le cuticole e i tessuti intorno alla lamina ungueale: si tratta di un’attività inconscia compiuta dal soggetto, il quale, per la maggior parte del tempo, non si rende conto di quando le mani sono portate alla bocca e i denti cominciano a rosicchiare le unghie. La maggior parte delle persone trova in questa abitudine l’unico modo per calmare sé stessi. L’onicofagia è considerata un “disturbo del controllo degli impulsi” ed è solitamente classificata tra i disturbi comportamentali e delle emozioni che si presentano durante l’infanzia e l’adolescenza; se trascurata, l’onicofagia può protrarsi fino all’età adulta. Secondo la teoria freudiana, l’abitudine di mangiare le unghie è un sintomo di fissazione orale, in quanto si manifesta prevalentemente con un’ossessiva stimolazione della zona. Inoltre, portare qualcosa alla bocca richiama, a livello metaforico, l’esperienza del seno materno e l’onicofagia è utilizzata per ottenere lo stesso effetto calmante.
Leggi anche:
Cause del mangiarsi le unghie
All’origine del vizio di mangiarsi le unghie, spesso vi è una causa di natura psicologica: un ambiente familiare disturbato da litigi e incomprensioni, le aspettative eccessive dei genitori, la difficoltà a gestire la propria ansia ecc. L’onicofagia consente di contenere le reazioni a contrasti interpersonali e ai disagi soggettivi; tende a scomparire volontariamente quando viene meno la causa del malessere, tuttavia può riproporsi in successive situazioni di stress o ansia. Sebbene sembri un’abitudine innocua, l’onicofagia costituisce un atteggiamento tendenzialmente autolesionistico e per questo motivo, nei casi più gravi, è necessario l’aiuto di uno psicoterapeuta per individuare le cause che hanno indotto il disturbo. Qualora non si resistesse all’impulso di mangiarsi le unghie, è meglio capire cosa si nasconde dietro a questa abitudine e adottare repentinamente alcuni rimedi, per evitare conseguenze sulla salute.
Che cosa sono i “disturbi del controllo degli impulsi”?
I “disturbi del controllo degli impulsi” sono condizioni psichiche caratterizzate dall’incapacità di resistere alla tentazione incontrollabile di compiere un’azione o un gesto, di solito preceduta da un sentimento di progressiva tensione, agitazione ed eccitazione poco prima di mettere in atto l’impulso a livello comportamentale. Nel momento successivo all’azione impulsiva, il soggetto sperimenta piacere, sollievo, altre volte senso di colpa. Eventi e circostanze stressanti spesso possono aumentare la messa in atto di un’azione impulsiva potenzialmente dannosa (per sé o per gli altri). Tra i “disturbi del controllo degli impulsi” sono compresi: onicofagia, cleptomania, piromania e tricotillomania.
Chi è l’onicofago “tipo”
L’abitudine di mangiarsi le unghie colpisce bambini e adulti di ogni età.
Il disturbo è rilevabile nel 30% dei bambini tra i 7-10 anni e nel 45% degli adolescenti (da qui il titolo dell’articolo). La maggior parte delle persone smette di mangiarsi le unghie spontaneamente all’età di trent’anni, altri continuano anche successivamente, alcuni non abbandoneranno mai questa pratica. In genere, l’onicofagia non è limitata selettivamente ad una particolare unghia, ma è rivolta a tutte le dita delle mani, che sono morse allo stesso modo, risultando circa della medesima lunghezza. La diagnosi può essere ritardata, poiché i pazienti tendono a negare o a ignorare le conseguenze del disturbo.
In che cosa consiste l’onicofagia?
Si può considerare il fenomeno come un processo nel quale è possibile individuare due azioni ben distinte:
1) La fase preliminare che precede l’onicofagia vera e propria consiste nella dettagliata ispezione (visiva o attraverso il tatto) delle unghie e dei tessuti morbidi che le circondano, allo scopo di ricercare i possibili difetti da eliminare. Ogni irregolarità induce il soggetto a stuzzicare e mordicchiare l’area fino a rendere la pelle regolare: non è raro notare nelle persone con onicofagia l’abitudine di passare i polpastrelli sull’estremità delle dita.
2) La fase successiva coincide con il mordere ciò che si trova all’estremità delle dita: lamine delle unghie, cuticole, perionichio (pelle che circonda l’unghia a livello prossimale e laterale), iponchio (porzione di pelle sotto la lamina).
Leggi anche:
Quali sono le principali cause dell’onicofagia?
Conoscere le cause che scatenano questa cattiva abitudine è un aspetto fondamentale per superare il disturbo. I fattori principali che promuovono l’insorgenza dell’onicofagia sono di origine ambientale e/o biologica. Le motivazioni ricorrenti sono le seguenti:
- Situazioni di stress e di ansia. In genere, si associa un soggetto onicofagico ad una persona in preda alla preoccupazione e al nervosismo, che scarica la tensione mordendosi le unghie. L’onicofagia, in questi casi, dà un senso di sollievo e di piacere momentanei, in quanto contribuisce a sfogare la carica emotiva.
Durante l’infanzia, quest’abitudine insorge quando sussistono episodi di incomprensioni, eccessive aspettative o esiste il timore di perdere l’attenzione dei genitori. Il problema può anche essere determinato dalla ripetizione del gesto di portare le mani alla bocca, come avviene per la suzione del pollice.
- Atteggiamenti autolesionistici. Alcuni studiosi individuano nell’onicofagia un’espressione di aggressività: molti soggetti timidi e remissivi esprimono la loro rabbia rivolgendola verso se stessi piuttosto che all’esterno. Inoltre, rosicchiare le unghie rappresenta un’espressione di tensione aggressiva, come mordere una matita o masticare continuamente un chewing gum, tutti atteggiamenti che possono scomparire se si riesce ad eliminare il disagio che li ha provocati.
- Imitazione di altri membri della famiglia. Talvolta, i bambini imparano rosicchiare le unghie senza alcuna motivazione psicologica più profonda, imitando semplicemente i genitori.
- Noia. La noia non determina certamente l’esordio del disturbo, ma per il soggetto che possiede tale abitudine può essere estremamente difficile controllare lo stimolo a mangiarsi le unghie anche nei momenti d’inattività. All’opposto della comune opinione, che vuole il mangiarsi le unghie come manifestazione tipica nei momenti di tensione estrema, è possibile osservare che l’onicofagia si presenta specialmente nei momenti di non azione delle mani: mentre si guarda la televisione, in treno o in macchina, durante eventi lunghi e noiosi, mentre si rimane in attesa al telefono… Spesso, è difficile cercare la vera ragione del proprio vizio, in quanto, a volte, la causa risale all’infanzia e l’onicofagia è semplicemente il risultato di una pessima abitudine protratta nel tempo.
Quali possono essere le conseguenze dell’onicofagia sulla salute?
L’onicofagia può causare dolore, sanguinamento e arrossamento del letto ungueale, oltre a indurre il danneggiamento dell’eponichio, la porzione di pelle posta alla base e ai lati dell’unghia (cuticola).
Quando le cuticole sono rimosse in modo improprio, possono rendere suscettibili ad infezioni batteriche o virali (esempio: onicomicosi, paronchia, patereccio ecc.). Inoltre, chi pratica l’onicofagia rischia di trasportare nella bocca i microrganismi che si depositano sotto le unghie. Un esempio d’infezione del tessuto periungueale è la paronichia, un tipo di patereccio superficiale, localizzato vicino a un’unghia, dovuto alla penetrazione di germi piogeni attraverso piccole lesioni. Anche la saliva può avere un ruolo nell’arrossamento e nell’infezione dell’area. L’onicofagia è correlata anche alla patologia dentale e può portare a lesioni gengivali, usura degli incisivi, riassorbimento radicolare apicale e malocclusione dei denti anteriori, oltre a facilitare la diffusione d’infezioni alla bocca (esempio: ossiuri o batteri dalla regione dell’ano). Al contrario, l’onicofagia praticata durante un’infezione da Herpes simplex virus (labiale) è in grado di sviluppare il giradito erpetico sulla falange del dito morso. Ultimo danno ai denti, non trascurabile, che può conseguire dall’abitudine di mangiarsi le unghie è la carie, poiché viene intaccata la sostanza adamantina. L’ingestione dei residui ungueali può provocare anche problemi allo stomaco.
Infine, la persistenza negli anni del disturbo può interferire con la normale crescita delle unghie e può comportare gravi deformazioni delle dita.
Dal punto di vista sociale, vedere una mano con le unghie consumate, può far pensare ad una persona timida, con scarsa autostima, che trova nella pratica del vizio un modo di gestire la rabbia. In altri casi, l’onicofagia serve a controllare stati di ansia o di forte noia.
Leggi anche:
Disturbi correlati all’onicofagia
L’onicofagia è correlata ad altri disturbi comportamentali ripetitivi:
1) Dermatillomania: disordine del controllo degli impulsi che induce il paziente a stuzzicarsi, strofinarsi, graffiarsi o incidersi la pelle del viso o del corpo, spesso nel tentativo di eliminare piccole irregolarità o imperfezioni cutanee reali o immaginarie (nota anche con il termine di “compulsive skin-picking”).
2) Dermatofagia: disturbo in cui un malato morde compulsivamente la sua pelle, di solito intorno alle unghie, con conseguente sanguinamento e decolorazione, dopo tempo prolungato.
3) Tricotillomania (o tricomania): abitudine, spesso accompagnata dall’urgenza, di tirarsi (e in alcuni casi, mangiare) le ciocche di capelli, ma nei casi più gravi anche ciglia, sopracciglia, peli della barba, peli pubici e altri peli del corpo.
Quali sono i rimedi disponibili per smettere di mangiarsi le unghie?
Diverse sono le misure di trattamento che possono aiutare a smettere di mangiarsi le unghie. Alcune persone possono risolvere il disturbo spontaneamente, per la paura di sviluppare infezioni o per la volontà di avere un aspetto più curato, mentre altri soggetti si concentrano sul cambiamento dei comportamenti. Come regola, nessun trattamento è necessario per i casi lievi di onicofagia.
Per le situazioni più gravi, il trattamento deve comportare la rimozione dei fattori emotivi che inducono l’abitudine (eccitazione, iperstimolazione, infelicità, ozio…).
Il trattamento più comune, economico e ampiamente disponibile, prevede l’applicazione di uno smalto di sapore amaro, che scoraggia l’abitudine di mangiarsi le unghie. Normalmente viene utilizzato un composto chimico denominato denatonio benzoato. Il gusto sgradevole ricorderà di fermarsi ogni volta che si portano le mani alla bocca.
Una varietà di opzioni comprende:
- l’uso di un bendaggio occlusivo sulla punta delle dita;
- portare dei guanti;
- nel caso di un bambino, indossare un pigiama integrale che copra anche le unghie dei piedi;
- mantenere le unghie tagliate in modo tale che gli angoli che sporgono o le cuticole non rappresentino una tentazione.
La cosmesi (trattamento di ricostruzione delle unghie) può aiutare a superare gli effetti sociali dell’onicofagia. Prendersi cura delle mani può aiutare a ridurre l’onicofagia e incoraggia a mantenere questa parte del corpo attraente: è possibile utilizzare smalti o sottoporsi a regolari manicure. Gli uomini possono indossare uno smalto chiaro. Anche applicare unghie artificiali può limitare il disturbo, oltre a proteggere la crescita di quelle naturali. Iniziare a praticare una costante attività sportiva può contribuire a scaricare rabbia e tensione, così come provare le tecniche di gestione dello stress.
Una valida alternativa per risolvere il problema dell’onicofagia consiste nel chiedere al paziente di masticare un chewingum senza zucchero oppure un bastoncino di liquirizia quando sente la necessità di mordere le unghie, oppure si trova in una condizione di particolare tensione. Questo rimedio consente di tenere la bocca occupata e rende l’abitudine difficile da praticare.
Terapia comportamentale
La terapia comportamentale è utile quando le misure più semplici non sono efficaci: l’obiettivo è di risolvere l’onicofagia ed eventualmente individuare un comportamento alternativo (ad esempio: ponendosi lo scopo di rendere nuovamente presentabili le proprie mani). Anche la terapia del controllo degli stimoli può rivelarsi utile per identificare e per controllare lo stimolo che scatena l’impulso di mangiarsi le unghie.
Terapia farmacologica
I trattamenti locali, come ad esempio l’applicazione sulle unghie di sostanze amare, possono avere un’efficacia variabile. L’onicofagia dimostra una risposta positiva alla terapia a base di farmaci antidepressivi, prescritti anche nella cura della tricotillomania e del disturbo ossessivo-compulsivo (OCD).
Un’altra opzione richiede l’uso della vitamina B inositolo, che riduce l’impulso di mordere le unghie e agisce sull’attività della serotonina, ormone che controlla umore e aggressività.
I migliori prodotti per la cura delle unghie
Qui di seguito trovate una lista di prodotti di varie marche per la cura ed il benessere di mani e piedi, in grado di migliorare forza, salute e bellezza delle tue unghie e della tua pelle. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperte:
Leggi anche:
- Le 10 regole d’oro per rinforzare le unghie
- Cosa sono i brufoli ed i punti neri e come fare per prevenirli e curarli?
- La zona dove compare l’acne, rivela i tuoi problemi fisici e psicologici
- I cinque cibi da evitare per non avere acne e punti neri
- Acne e punti neri, i nostri nemici ai tempi del liceo ma non solo, ecco i rimedi naturali per sconfiggerli
- Acne tardiva: sintomi, cause e cure
- Perché i capelli diventano bianchi precocemente? Sono ancora giovane… Ecco i rimedi
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- La dieta per prevenire e curare i capelli bianchi
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- Perché i capelli si allungano ed i peli no?
- Quando la donna ha troppi peli dove non dovrebbero essere: irsutismo, cause, trattamenti e differenze con ipertricosi
- Differenza tra pelo e capello
- A che servono i capelli ed i peli?
- Perché viene la pelle d’oca?
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Acne: cause e trattamenti cosmetici e medici
- Come porti capelli rivela molto della tua personalità
- Differenza tra occhio di pernice, verruca e callo
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- L’acido salicilico per levigare la tua pelle e combattere l’acne
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Differenza tra pelo e capello
- Macchie rosse sulla pelle di viso o corpo: che significano?
- Punti neri (comedoni): tutti i rimedi naturali per eliminarli
- Miele: 10 usi per la bellezza di pelle e capelli
- Perché i capelli diventano bianchi? Sono ancora giovane… Ecco i rimedi
- Qual è la differenza tra lentiggini ed efelidi?
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Peli incarniti: cause, creme, infezione, depilazione e rimedi
- Peli incarniti: rimedi naturali per eliminarli in modo rapido e sicuro
- Follicolite da depilazione inguinale ed alle gambe: rimedi naturali
- Depilazione inguine: i metodi più efficaci, indolori e sicuri
- Differenza tra ceretta brasiliana e classica: pro, contro e consigli per farla bene
- Pelle screpolata: cause e rimedi naturali per viso e corpo
- Ceretta: quale scegliere? Tecniche a confronto con pro e contro
- La differenza tra epilazione e depilazione e le rispettive tecniche
- Eliminare i peletti dal viso con rimedi casalinghi e con il laser
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Il processo di crescita delle unghie delle mani e dei piedi in medicina prende il nome di onicogenesi ed inizia fin da prima della nostra nascita, più precisamente da quando eravamo un embrione di 10 settimane. Da quel momento in poi il processo di crescita delle unghie dura praticamente tutta la vita anche se la velocità di crescita varia in base a fattori individuali – come la presenza di eventuali patologie ed il tipo di alimentazione – ma soprattutto a seconda dell’età, essendo massima nella prima infanzia e diminuendo progressivamente negli anni.
Il processo di crescita delle unghie delle mani e dei piedi in medicina prende il nome di onicogenesi ed inizia fin da prima della nostra nascita, più precisamente da quando eravamo un embrione di 10 settimane. Da quel momento in poi il processo di crescita delle unghie dura praticamente tutta la vita anche se la velocità di crescita varia in base a fattori individuali – come la presenza di eventuali patologie ed il tipo di alimentazione – ma soprattutto a seconda dell’età, essendo massima nella prima infanzia e diminuendo progressivamente negli anni.
 L’onicofagia è un disturbo compulsivo che porta il paziente a mangiare le proprie unghie e, nei casi più gravi, anche le pellicine e le cuticole circostanti, con conseguenze nocive sia a livello fisico che psicologico. Questa malsana abitudine di rosicchiare le estremità delle dita si manifesta soprattutto in periodi di nervosismo, noia e stress, e può rappresentare semplicemente un sintomo di ansia, ma anche di disagio profondo.
L’onicofagia è un disturbo compulsivo che porta il paziente a mangiare le proprie unghie e, nei casi più gravi, anche le pellicine e le cuticole circostanti, con conseguenze nocive sia a livello fisico che psicologico. Questa malsana abitudine di rosicchiare le estremità delle dita si manifesta soprattutto in periodi di nervosismo, noia e stress, e può rappresentare semplicemente un sintomo di ansia, ma anche di disagio profondo. Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:  La verruca plantare o, in genere, le verruche del piede sono davvero semplici da riconoscere. Tuttavia, possono essere confuse con i calli, i duroni o l’occhio di pernice. Vediamo le terapie e le cure per le une e per le altre. La prima differenza tra una verruca e un occhio di pernice è che la prima si cura, mentre il secondo è recidivo. La verruca è causata da un virus che si impianta nelle lesioni del piede, mentre il callo è un ispessimento della pelle sottoposta a continue sollecitazioni.
La verruca plantare o, in genere, le verruche del piede sono davvero semplici da riconoscere. Tuttavia, possono essere confuse con i calli, i duroni o l’occhio di pernice. Vediamo le terapie e le cure per le une e per le altre. La prima differenza tra una verruca e un occhio di pernice è che la prima si cura, mentre il secondo è recidivo. La verruca è causata da un virus che si impianta nelle lesioni del piede, mentre il callo è un ispessimento della pelle sottoposta a continue sollecitazioni. Il formicolio può essere associato ad un’ampia varietà di condizioni, tra cui pressione prolungata a carico di un nervo, carenze di minerali, sclerosi multipla (malattia che colpisce il sistema nervoso causando debolezza, difficoltà di coordinazione ed equilibrio e altri problemi), e ictus, tra le molte altre.
Il formicolio può essere associato ad un’ampia varietà di condizioni, tra cui pressione prolungata a carico di un nervo, carenze di minerali, sclerosi multipla (malattia che colpisce il sistema nervoso causando debolezza, difficoltà di coordinazione ed equilibrio e altri problemi), e ictus, tra le molte altre. Non c’è una risposta univoca alla domanda del titolo, dal momento che entrambe le metodiche hanno vantaggi peculiari:
Non c’è una risposta univoca alla domanda del titolo, dal momento che entrambe le metodiche hanno vantaggi peculiari: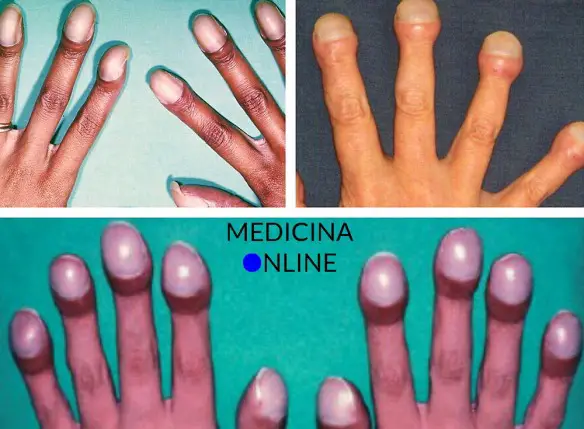 Le dita ippocratiche, anche denominate “a bacchetta di tamburo” (in inglese “nail clubbing” 0 “digital clubbing”) o “ippocratismo digitale”, sono dita caratterizzate dalla presenza di un ingrossamento dell’ultima falange. Ricordiamo che la mano è costituita da 5 dita composte dalle falangi, 2 per il pollice e tre per le altre dita. La patologia tende a manifestarsi, oltre che con l’ingrossamento delle falangi distali, con alterazioni dell’unghia (unghie a “vetrino d’orologio”) e dolore.
Le dita ippocratiche, anche denominate “a bacchetta di tamburo” (in inglese “nail clubbing” 0 “digital clubbing”) o “ippocratismo digitale”, sono dita caratterizzate dalla presenza di un ingrossamento dell’ultima falange. Ricordiamo che la mano è costituita da 5 dita composte dalle falangi, 2 per il pollice e tre per le altre dita. La patologia tende a manifestarsi, oltre che con l’ingrossamento delle falangi distali, con alterazioni dell’unghia (unghie a “vetrino d’orologio”) e dolore.






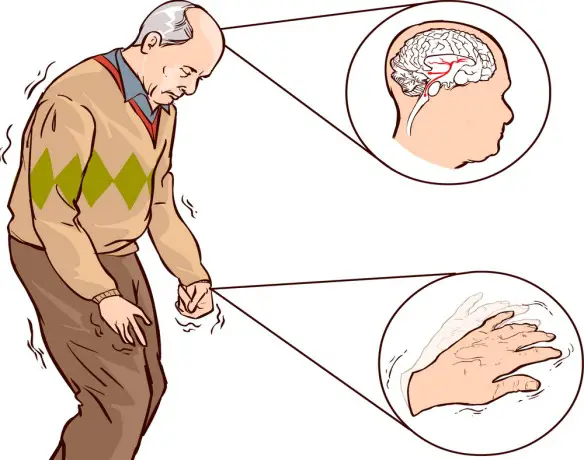 Il morbo di Parkinson colpisce prevalentemente il movimento, producendo sintomi motori cronicamente ingravescenti, ma non solo: sintomi non motori sono anch’essi comuni, specie nelle fasi più avanzate della malattia, e sono principalmente
Il morbo di Parkinson colpisce prevalentemente il movimento, producendo sintomi motori cronicamente ingravescenti, ma non solo: sintomi non motori sono anch’essi comuni, specie nelle fasi più avanzate della malattia, e sono principalmente