 Il termine “acufene” (anche chiamato “tinnito“) indica un sintomo caratterizzato dalla percezione di un rumore simile ad un fischio o un ronzio, in una o in entrambe le orecchie, oppure nella testa, anche se dall’esterno non proviene alcun suono. L’acufene non è una malattia, bensì un sintomo e può essere la spia di una malattia che lo provoca a monte. L’acufene può essere temporaneo, ad esempio quello che si avverte subito dopo aver udito un suono improvviso molto forte e che generalmente dura da alcuni secondi a poche ore, o può durare molto più a lungo, anche mesi, anni o, in alcuni casi, per tutta la vita.
Il termine “acufene” (anche chiamato “tinnito“) indica un sintomo caratterizzato dalla percezione di un rumore simile ad un fischio o un ronzio, in una o in entrambe le orecchie, oppure nella testa, anche se dall’esterno non proviene alcun suono. L’acufene non è una malattia, bensì un sintomo e può essere la spia di una malattia che lo provoca a monte. L’acufene può essere temporaneo, ad esempio quello che si avverte subito dopo aver udito un suono improvviso molto forte e che generalmente dura da alcuni secondi a poche ore, o può durare molto più a lungo, anche mesi, anni o, in alcuni casi, per tutta la vita.
Non esiste una terapia specifica che possa curare tutti gli acufeni: se l’acufene è secondario, si interviene sulla patologia a monte che lo provoca e si suppone che – eliminando la causa – l’acufene sparisca o almeno diminuisca di intensità; se l’acufene è idiopatico, non esistono ad oggi terapie risolutive al 100%. Anche nei casi di acufene secondario, pur trattando efficacemente la causa a monte, non è purtroppo detto che l’acufene scompaia o diminuisca di intensità.
La cura di un acufene può coinvolgere direttamente o indirettamente un gran numero di professionisti della salute, tra cui otorinolaringoiatri, audiologi, chirurghi maxillo-facciali, pneumologi, endocrinologi, oncologi, cardiologi, fisiatri, ortopedici, dentisti, gnatologi, tecnici audiometristi, fisioterapisti e osteopati. Il primo professionista a cui rivolgersi in caso di comparsa improvvisa di acufene è comunque senza dubbio il medico otorinolaringoiatra o il medico audiologo.
Il disturbo ha caratteristiche diverse a seconda del paziente. Alcune persone percepiscono ronzii, fischi, sibili o suoni ad alta o altissima frequenza, altri descrivono suoni simili ad un coro di cicale, alla risacca del mare, ad un macchinario acceso o a delle interferenze simili a quelle che si ascoltano quando una stazione radio non è correttamente sintonizzata.
L’intensità può essere molto variabile: alcuni descrivono un sintomo più lieve, con un suono percepito “in lontananza”, periferico, minimo o sfumato, mentre per altri l’acufene può essere avvertito come molto forte, invasivo, ravvicinato, “centrale” e che arriva perfino a coprire i suoni ambientali, rappresentando quindi un problema per la normale capacità uditiva e di fatto un handicap, con conseguenze psicologiche anche catastrofiche per la persona.
Pur essendo catalogato come “sintomo”, l’acufene, specie se grave, a mio avviso può essere considerato come una vera e propria patologia cronica invalidante e come un importante fattore di rischio per malattie psichiatriche come la depressione. Aggiungo che “so di cosa parlo” perché non solo sono un medico e ho studiato l’argomento sui libri ed avuto pazienti con acufene, ma soffro io stesso di un acufene bilaterale cronico piuttosto grave che – senza esagerazioni – ha completamente cambiato (in negativo) la mia vita.
Leggi anche: Perché alcuni rumori ci fanno venire i brividi e sono così fastidiosi?
Diffusione
Si stima che l’acufene sia piuttosto frequente e in grado di interessare circa 10% ÷ 15% delle persone; nella maggior parte dei casi viene tollerato ragionevolmente bene, mentre nell’1-2% degli individui può causare problemi di adattamento al disturbo particolarmente significativi. Circa 2.5-5 milioni di italiani convivono con l’acufene.
Età di insorgenza
L’acufene non fa distinzioni: può colpire a qualsiasi età, anche se non si tratta di un sintomo diffuso tra i bambini, che riferiscono la patologia più raramente rispetto agli adulti, in parte perché è più probabile che i bambini affetti da acufene abbiano problemi di udito fin dalla nascita. Potrebbero quindi non notare l’acufene e non preoccuparsi, proprio perché sono abituati a questo problema fin dalla nascita.
Modalità di insorgenza
Un acufene può comparire improvvisamente, senza alcun motivo apparente o legato a episodi acuti, come traumi cerebrali o assunzione di farmaci ototossici. Altri acufeni possono invece presentarsi in modo graduale, senza alcun motivo apparente o in seguito a svariate cause, come otiti, alterazioni dell’articolazione temporo-mandibolare o tumori.
Classificazione e tipi di acufene
In base alle cause che lo hanno provocato, l’acufene può essere secondario o idiopatico. L’acufene viene definito “secondario“, quando è causato a monte da svariate patologie, in particolare quelle che interessano l’orecchio, come le otiti. In molti casi l’acufene è “idiopatico“, cioè non si riesce a capire con esattezza da cosa sia procurato. Se l’acufene è secondario, in genere curando la patologia a monte che lo provoca, tende a scomparire gradatamente. I casi idiopatici possono anch’essi sparire nel tempo, tuttavia tendono più frequentemente ad essere cronici e purtroppo a durare anni o per tutta la vita, causando in alcuni casi gravissimi disagi alla persona. Sempre in base alla causa ed al tipo, si distinguono:
- acufeni audiogeni, correlati ad alterazioni uditive (Auditory Tinnitus);
- acufeni somato-sensoriali, correlati a problemi ai muscoli, alle ossa, alla cervicale (Somatosensory Tinnitus);
- acufeni psicogeni, correlati a interazioni psicopatologiche dell’apparato uditivo (Psychopathology-related Tinnitus);
- acufeni combinati, che presentano due o più combinazioni di acufeni dei gruppi precedenti (Combined Tinnitus).
Acufene acuto, subacuto, cronico e recidivante
In base alla durata, l’acufene può essere di tre tipi principali:
- acufene acuto: ha una durata di massimo tre mesi;
- acufene subacuto: ha una durata compresa tra tre mesi e sei mesi;
- acufene cronico: ha una durata superiore a sei mesi e nei casi più gravi può persistere per tutta la vita.
Un acufene acuto, se non si interviene prontamente (ad esempio con antibiotici ed antinfiammatori) per curare la causa a monte che lo determina, può diventare subacuto e cronico, sempre a patto che la causa a monte sia effettivamente individuata, che sia curabile e che non abbia determinato danni nervosi permanenti. In genere è più facile intervenire per curare efficacemente un acufene acuto che uno subacuto o cronico. Quando un acufene viene avvertito in modo continuo per oltre uno o due mesi, è più alta la probabilità che diventi cronico e che persista per tutta la vita. La possibilità di cronicizzazione diviene tanto più possibile all’aumentare del tempo passato dall’insorgenza dell’acufene.
L’acufene può essere definito “recidivante“, quando si presenta periodicamente, per poi diminuire di intensità e sparire, per poi ripresentarsi nuovamente a distanza di tempo variabile.
Acufene monolaterale, bilaterale, migrante e centrale
In base alla zona in cui viene avvertito l’acufene, si ha:
- acufene monolaterale: il suono viene avvertito solo nell’orecchio destro o in quello sinistro;
- acufene bilaterale: il suono viene avvertito sia nell’orecchio destro che in quello sinistro, a volte contemporaneamente, a volte in modo alternato, in alcuni casi avvertendo lo stesso identico suono nelle due orecchie, in altri avvertendo suoni di tipo diverso;
- acufene migrante: il suono viene avvertito alternativamente ad un orecchio, poi all’altro e viceversa;
- acufene centrale: il suono viene avvertito in modo centrale, “nel mezzo della testa”.
In alcuni casi un acufene monolaterale, nel tempo può diventare bilaterale, mentre molto rara è la situazione in cui un caufene bilaterale diventi monolaterale.
Acufene monotonale, bitonale e pluritonale
L’acufene può essere caratterizzato da un suono unico (acufene monotonale, ad esempio un singolo sibilo o un singolo fruscio) o due suoni insieme (acufene bitonale, ad esempio un sibilo che si “innalza” nel contesto di un fruscio di soffofondo) o più suoni contemporanemanete (acufene pluritonale).
Volume dell’acufene
Il volume di un acufene può variare da appena percettibile a estremamente alto. Durante la giornata in molti riferiscono una alternanza tra queste due situazioni, la prima soprattutto la mattina e all’ora di pranzo, la seconda nelle ore tardo-pomeridiane, serali e di notte. Nel tempo il volume di un acufene può oggettivamente peggiorare (ad esempio perché il danno alle cellule ciliate o al nervo acustico si sia amplificato per qualche motivo) ma può anche soggettivamente diminuire, soprattutto se la persona riesce ad ignorarlo il più possibile e la corteccia uditiva del suo cervello “impara” a catalogarlo come suono non importante, quindi facendolo arrivare il meno possibile alla nostra coscienza: purtroppo però – prima che ciò avvenga – possono passare mesi o anni dall’insorgenza del fastidio e molto del successo di questa “esclusione dell’acufene dalla coscienza”, dipende dalla gravità dell’acufene e dalla “pazienza” della persona.
Acufene soggettivo od oggettivo
A seconda del fatto che l’acufene possa o non possa essere ascoltato da altre persone oltre al paziente, avremo:
- acufene soggettivo (acufene propriamente detto): il suono viene percepito solo dall’individuo che ne soffre, ma non può essere ascoltato da un osservatore esterno, neanche usando strumenti amplificatori. E’ il tupo di acufene più diffuso;
- acufene oggettivo: il suono può essere percepito anche da ascoltatori esterni. L’acufene è generato da rumori interni dell’organismo, come quelli legati al flusso sanguigno) e può quindi essere ascoltato anche dal medico. E’ il tipo di acufene più raro.
Acufene continuo o intermittente
L’acufene può essere definito continuo quando non si smette mai di udirlo, oppure intermittente: in questo caso la persona tende ad averlo in orari della giornata specifici, magari in corrispondenza di determinate attività (ad esempio solo a pranzo o duranze sforzi fisici o episodi di stress) oppure può avvertirlo in orari imprevedibili, mentre in altri momenti l’acufene è totalmente assente o comunque talmente limitato da essere avvertito come molto lontano e poco invasivo. Un acufene continuo può diminuire fortemente di intensità per poi ripresentarsi ad intensità normale, tanto da apparire intermittente.
Acufeni pulsanti
Alcuni tipi di acufene sono detti “pulsanti“. L’acufene pulsante è un tipo particolare di acufene che – anziché essere continuo – è di tipo ritmico e pulsante. Nella maggioranza dei casi il suoni va a tempo con il battito cardiaco, quindi ad esempio aumenta in frequenza durante una tachicardia. Di solito, ma non sempre, l’acufene pulsante è oggettivo e quindi può essere udito dal medico durante l’esame obiettivo, ad esempio appoggiando lo stetoscopio sul collo del paziente, oppure mediante un microfono collocato all’interno del condotto uditivo e collegato con un amplificatore e un trasduttore esterno. Nonostante non sia una forma frequente di acufene alcune delle sue cause sono note, come ad esempio ipertensione arteriosa, soffi al cuore, patologie a carico delle trombe di Eustachio, tumore glomico ed anomalie in una vena o in un’arteria cerebrale.
Acufeni “spike” o “di picco”
Nel contesto di un acufene, possono a volte verificarsi degli acufeni “diversi”, ancora più forti, che generalmente si sovrappongono all’acufene “primario” o che sono semplicemente avvertiti come aumento di intensità e/o variazione di tono: tale tipo di acufene “secondario” è detto acufene spike o acufene di picco o picco di acufene. Un acufene spike generalmente è più “forte” del normale acufene e può avere una tonalità diversa rispetto all’acufene “primario”, ad esempio risultando più acuto. Un acufene spike può durare alcuni secondi, minuti, ore o addirittura giorni o settimane alla volta. Sebbene questi picchi possano essere difficili da gestire, dal momento che peggiorano una condizione già fastidiosa e gettano ancor di più nello sconforto la persona, non sono generalmente un segno che l’acufene stia peggiorando e sono quasi sempre temporanei: al loro cessare, il paziente torna ad avvertire il “solito” acufene, anche se purtroppo l’acufene spike in rari casi può diventare permanente.
Fattori che aumentano o diminuiscono l’acufene
Ogni paziente può presentare fattori che aumentano o diminuiscono l’intensità dell’acufene, soprattutto in base alla condizione a monte che lo ha provocato. Le ore del mattino e del pranzo sembrano essere quelle in cui gli acufeni tenderebbero ad essere percepiti come meno intensi, mentre nel tardo pomeriggio, a cena e la notte, gli acufeni di solito aumentano di intensità: ciò sembrerebbe da collegarsi alla secrezione del cortisolo (l’ormone “antistress”), che aumenta la mattina fino all’ora del pranzo, per poi diminuire nel pomeriggio ed essere minima le ore serali e soprattutto notturne.
Molti pazienti riferiscono un peggioramento del sintomo quando le condizioni atmosferiche cambiano, ad esempio quando si verificano episodi di bassa pressione (pioggia, temporali e tempo uggioso in generale): gli acufeni quindi tenderebbero a peggiorare nei mesi invernali e freddi, ed a migliorare nei mesi caldi ed estivi.
Un aumento della pressione arteriosa (ipertensione) o una sua diminuzione (ipotensione), possono determinare la comparsa di un acufene o peggiorarne uno già esistente e lo stesso possono fare l’aumento della concentrazione di glucosio nel sangue (iperglicemia), la sua diminuzione (ipoglicemia) e patologie ad esse correlate, come il diabete. Patologie dell’articolazione temporo-mandibolare, bruxismo, malocclusione ed altre patologie che interessano la mandibola ed i muscoli masticatori, possono peggiorare un acufene pre-esistente o causarlo. Patologie che interessano la porzione cervicale della schiena, possono causare o peggiorare un acufene (in questo caso spesso l’acufene cambia di intensità quando il collo e la testa compiono determinati movimenti o rimangono in posizioni specifiche ed è più frequentemente di tipo “migrante”). L’idrope endolinfatica (l’aumento dell’endolinfa nell’orecchio interno) può causare o aumentare un acufene. Bere molta acqua e diete iposodiche potrebbero diminuire l’intensità di un acufene, specie se causato da idrope. La tachicardia può rendere più fastidioso un acufene pulsante.
Stati di forte ansia, depressione, psicosi, attacchi di panico, stare in posizione sdraiata, ipertensione endocranica, sonno, fame, sete e stress psico-fisico possono determinare la comparsa di un acufene o peggiorarne uno già esistente. Un pasto ricco di carboidrati e grassi potrebbe diminuire temporaneamente l’intensità di un acufene grazie al loro effetto “antidepressivo” (legato all’aumento del neurotrasmettitore dopamina), ma potrebbero anche farlo peggiorare sul medio/lungo periodo se si eccede con le calorie.
Ogni paziente deve imparare a capire nel tempo quali fattori soggettivi statitsticamente aumentano o diminuiscono il proprio acufene, per trarre vantaggio da questa preziosa informazione, in modo da provare il meno disagio possibile.
Inibizione residua
Ascoltare suoni moderatamente forti può aumentare l’intensità di un acufene (ma può anche al contempo mascherarlo), tuttavia è risaputo che alcuni suoni abbastanza forti ed acuti possono determinare l’immediata diminuzione dell’intensità dell’acufene, anche se temporaneamente: questo fenomeno viene chiamato inibizione residua. Ascoltare musica ad un moderato volume, soprattutto con cuffie (in ear e on ear), in alcuni casi può mascherare l’acufene, coprendolo, e l’effetto di tale mascheramento può a volte perdurare temporaneamente anche quando si smette di ascoltare musica, sempre grazie all’inibizione residua. Il fenomeno dell’inibizione residua viene usato in modo vantaggioso in alcune terapie per l’acufene che hanno l’obiettivo di rendere il sintomo il più sopportabile possibile per il paziente.
Conseguenze
Ogni persona ha un proprio livello di tolleranza al rumore prodotto dall’acufene sia in base al tipo, alla durata ed al livello di gravità dell’acufene, sia in base al livello di ansia del soggetto che alla propria capacità di imparare a gestirlo, ad esempio apprendendo come ignorarlo il più possibile o intuendo i fattori ed i comportamenti che maggiormente tendono a diminuirlo per poi metterli in pratica. Pur trattandosi di una esperienza molto personale, tuttavia da quasi tutti i pazienti viene descritta come fastidiosa o addirittura estremamente fastidiosa, specie nei momenti di silenzio. Quando la persona con acufene si trova in ambienti rumorosi, infatti, il fischio tende più facilmente ad essere coperto dal rumore ambientale: nei momenti di silenzio, invece, il sintomo diventa molto più evidente ed invasivo. Non a caso l’acufene viene avvertito soprattutto la sera e la notte, quando l’igiene del sonno prevederebbe il silenzio assoluto per poter prendere sonno e per godere di un riposo realmente ristoratore. Al momento di addormentarsi, l’udire l’acufene può generare ansia e l’ansia può peggiorare l’acufene o comunque la sua percezione, in un circolo vizioso difficile da spezzare: nei casi più gravi l’acufene notturno può generare forme di insonnia estremamente difficili da trattare e determinare grave sonnolenza diurna. Molti pazienti riferiscono che l’acufene ha tolto loro il piacere e il rilassamento del puro silenzio.
L’acufene rende la persona generalmente molto più insofferente, nervosa, negativa e triste di quanto non lo fosse prima del suo verificarsi e può rappresentare un problema soprattutto nei momenti in cui sarebbe necessaria la massima calma. Il paziente con acufene grave riferisce una maggiore difficoltà a concentrarsi ed a memorizzare informazioni, sia indirettamente, perché il sonno notturno è meno riposante a causa del disturbo e ciò porta a sonnolenza diurna, sia direttamente perché quest’ultimo interferisce con la capacità di concentrazione e di memoria.
Il paziente con acufene può perdere molto tempo a pensare all’acufene, alla ricerca di informazioni su come curare il proprio disturbo e nel sottoporsi a numerosi esami e terapie: ciò si rivela dispendioso non solo in termini di tempo, ma anche di soldi spesi che comunque non porteranno – nella maggioranza dei casi – a risolvere realmente il problema. Un acufene grave può portare al consumare i propri risparmi, all’isolamento sociale, al lasciare il proprio lavoro, al perdere una relazione amorosa grave (perché convivere con una persona con acufene grave può mettere a dura prova anche i partner più pazienti e le relazioni più durature). Parlare ossessivamente del proprio problema con i propri amici, può portare all’allontanamento di questi ultimi, stanchi di ascoltare le “solite lamentele dell’amico che ormai parla solo di acufene”. Il paziente con acufene può pensare ossessivamente al proprio disturbo ed alle presunte cause che l’hanno determinato: “ah se potessi tornare a quel giorno e non andare a quel concerto che mi ha causato il trauma acustico e l’acufene…”; “ah quanto era bella bella la mia vita prima dell’acufene…”.
Senza timore di essere smentito e per esperienza personale diretta, posso affermare che l’acufene cronico grave è una vera e propria tortura psicologica che colpisce 24 ore su 24 e per tutta la vita, per tale motivo rappresenta un vero e proprio handicap ed è capace di interferire fortemente con il funzionamento della persona in campo sociale, relazionale e professionale, abbassando di netto la qualità della vita del soggetto e rappresentando un fattore di rischio per malattie psichiatriche come la depressione. Non sono rare le ideazioni suicidarie in soggetti con acufene grave, continuo e che perdura da anni, senza possibilità di una cura che elimini del tutto il problema. Sono noti numerosi fatti di cronaca, alcuni anche in Italia, di persone con acufene grave che si sono tolte la vita perché non riuscivano più a sopportare questo fastidio.
Leggi anche:
Possibili cause e fattori di rischio
La causa esatta dell’acufene è tuttora sconosciuta, ma potrebbe essere legato al modo in cui i suoni vengono percepiti a livello dell’orecchio e/o interpretati dal cervello; in alcuni casi potrebbe non essere legato a una causa unica, ma a una combinazione di diversi fattori. Di fatto il tinnito è quindi un sintomo e non una malattia. Tra i diversi fattori di rischio e possibili cause dell’acufene, ci sono:
- Infiammazione del nervo acustico. Il nervo acustico si trova nell’orecchio interno, esattamente dietro la coclea e trasmette al cervello informazioni su udito ed equilibrio: una sua infiammazione potrebbe essere la causa di un acufene.
- Meningite. Un acufene può comparire in caso di infezioni delle meningi, le membrane che rivestono il sistema nervoso.
- Problemi di udito provocati dall’esposizione a rumori intensi, ad esempio concerti o ascolto di musica con cuffia ad alti volumi. L’esposizione acuta o cronica a rumori molto forti può danneggiare e persino distruggere le cellule ciliate che si trovano nell’orecchio interno, il che può portare a calo dell’udito e ad acufene. Una volta danneggiate le cellule ciliate non possono essere ricostruite o sostituite. Tra i soggetti colpiti da acufene circa due su tre hanno difficoltà di udito, questa sembra quindi essere la causa più comune.
- Accumulo di cerume nel condotto uditivo. La quantità di cerume prodotta dalle orecchie varia da persona a persona. A volte si produce una quantità di cerume tale da compromettere l’udito o da far sembrare più forte l’acufene; se vi accorgete di un eccesso di cerume chiedete al vostro medico di famiglia di farvelo togliere manualmente: quest’operazione non può essere effettuata con un semplice cotton fioc (che può anzi peggiorare la situazione), ma deve essere eseguita da un otorinolaringoiatra (medico specialista che si occupa delle orecchie, del naso e della gola) o dal medico stesso.
- Alcuni farmaci. Alcuni farmaci sono “ototossici”, cioè pericolosi per l’orecchio e potrebbero determinare o peggiorare un acufene come effetto collaterale (acufene “iatrogeno”), come anche ipoacusia, sordità e vertigini. Gli effetti collaterali, che possono dipendere dal dosaggio del farmaco, possono essere temporanei (diminuire o sparire del tutto alla cessazione dell’assunzione del farmaco) oppure permanenti (rimanere per mesi o per sempre anche dopo la cessazione dell’assunzione). Prima di assumere un qualsiasi farmaco, assicuratevi che il medico che ve lo prescriva sappia che soffrite di acufene o che avete fattori di rischio (ad esempio famigliari che soffrano di acufene o ipoacusia od uso di farmaci ototossici concomitanti) e informatevi sulle terapie alternative che potrebbero essere adatte nel vostro caso. Farmaci ototossici sono: antibiotici, diuretici, antidepressivi, ansiolitici come le benzodiazepine, farmaci contro il cancro, farmaci al chinino, farmaci antinfiammatori non steroidei (aspirina, ibuprofene, ketoprofene, acido acetilsalicilico). Gli antibiotici che possono causare ototossicità sono gli aminoglicosidici (diidrostreptomicina, neomicina, kanamicina, gentamicina, streptomicina), i macrolidi (claritromicina, eritromicina, roxitromicina, azitromicina) ed i glicopeptidi (vancomicina).
- Infezioni dell’orecchio o sinusite. Molte persone, compresi i bambini, possono soffrire di acufene durante un’infezione dell’orecchio esterno, medio o interno (ad esempio una otite media secretiva che interessi la cassa timpanica o la tuba di Eustachio, con presenza di catarro tubarico) o una sinusite. Una volta curata l’infezione, di solito l’acufene diminuisce fino a scomparire gradualmente, tuttavia, soprattutto le otiti medie e interne, potrebbero determinare dei danni irreversibili che provocano acufeni cronici, che persistono anche dopo che l’otite sia stata correttamente curata.
- Disordini temporo-mandibolari. Alcune persone hanno i muscoli o le articolazioni della mandibola (ATM, cioè articolazione temporo-mandibolare) non correttamente allineate: questo non provoca soltanto l’acufene, ma può anche influire negativamente sui muscoli e sui nervi cranici e sulle strutture incaricate di ammortizzare i colpi, che si trovano all’interno dell’articolazione della mandibola. Alcuni dentisti sono “gnatologi”, cioè perfezionati nella gnatologia, quindi specializzati nella cura dei disordini temporo-mandibolari e mascellari. Lo gnatologo è quindi una figura di riferimento importante per chi soffre di acufene.
- Alterazioni a carico della cervicale. Alterazioni morfo-funzionali della colonna vertebrale cervicale, a loro volta determinate da molte cause (ernie discali, cattiva postura, alterazioni a carico della mandibola, traumi…), possono determinare o favorire l’insorgenza di un acufene.
- Malattie cardiovascolari. Una piccola percentuale di persone affette da acufene soffre di acufene pulsante: di solito in questo caso si avverte una pulsazione ritmica, che spesso va a tempo con il battito cardiaco. L’acufene pulsante può indicare la presenza di una malattia cardiovascolare (cioè di una compromissione del normale flusso sanguigno nelle vene e nelle arterie), come ad esempio soffio al cuore, ipertensione arteriosa o arteriosclerosi (indurimento della parete esterna delle arterie).
- Alcuni tipi di tumore. Succede molto raramente, ma a volte si può essere affetti da un tumore benigno che cresce lentamente nei nervi acustici, vestibolari o facciali. Questi tumori possono causare: acufene, sordità, paralisi facciale e problemi di equilibrio. Ad esempio il neurinoma del nervo acustico o il meningioma possono determinare acufene.
- Otosclerosi. L’otosclerosi è una malattia non infiammatoria localizzata della capsula ossea labirintica che può causare acufene: una volta che viene curata con un intervento di stapedotomia, il disturbo dovrebbe sparire.
- Traumi alla testa e al collo. Anche i traumi alla testa e al collo possono provocare l’acufene, specie se estesi, con fratture e con emorragie.
- Alcune malattie, come ad esempio l’ipotiroidismo o ipertiroidismo, la malattia di Lyme, la fibromialgia, la malattia di Ménierè e la sindrome di presa toracica, possono presentare l’acufene come sintomo.
- Anomalie anatomiche congenite o secondarie. Strutture anatomiche anomale già presenti alla nascita o secondarie a traumi o altre cause, come ossa e vasi sanguigni, possono favorire la comparsa di acufene.
- Lesioni che colpiscono il sistema nervoso centrale. Qualsiasi lesione neurologica che può interessare direttamente o indirettamente le vie uditive, può favorir la comparsa di acufene, ad esempio l’ictus cerebrale ischemico o emorragico e la sclerosi multipla.
Acufene idiopatico
In alcuni casi l’acufene è il sintomo di una malattia specifica, che viene individuata dal medico. Ciò è un bene perché, intervendondo se possibile per curare tale malattia, l’acufene dovrebbe sparire o comunque diminuire di intensità (anche se purtroppo a volte neanche curare la malattia a monte elimina l’acufene). In altri casi, invece, l’acufene insorge senza alcuna causa specifica nota ed in questo caso viene definito “acufene idiopatico”. Quando si presenta un acufene idiopatico, è più complicato se non impossibile intervenire con cure specifiche, sia perché non essendo nota una causa ben determinata del problema, non si può intervenire su di essa, sia perché non esistono cure specifiche capaci di eliminare l’acufene. Un acufene idiopatico può diventare cronico o, in altri casi, sparire da solo.
Un rumore molto forte è sufficiente a causare acufene?
Molti si chiedono se un’esposizione non ripetuta a un rumore forte, avvenuta magari molto tempo prima, può provocare l’acufene. La risposta è si: i bambini, come del resto le persone di ogni età, possono essere a rischio di acufene se esposti a rumori molto forti. Alcune occasioni del tempo libero, come le sagre, i concerti, le corse automobilistiche o gli eventi sportivi possono essere attività molto rumorose che potrebbero danneggiare le orecchie dei bambini. Vi consigliamo di proteggere le orecchie, di mettere in guardia i bambini dai pericoli dei rumori forti e di valutare la possibilità di non far partecipare i bambini all’evento o di farli allontanare dalla fonte di rumore. Si può parlare di un danno vero e proprio se:
- vi devono parlare a voce alta perché voi sentiate,
- le orecchie vi fanno male,
- oppure se il vostro udito è peggiorato immediatamente dopo l’esposizione al rumore.
L’esposizione al rumore può essere unica oppure ripetuta per mesi o per anni. Il volume del rumore può influire sul livello della perdita di udito, ad esempio i rumori di 100 decibel percepiti per più di un quarto d’ora possono provocare la sordità, come i rumori di 110 decibel, uditi anche solo per più di un minuto. Ricordiamo però che l’esposizione non ripetuta a un rumore di forte intensità non provoca automaticamente l’acufene o la sordità permanente, poiché la sensibilità uditiva varia da persona a persona. È anche possibile che il danno dovuto all’esposizione al rumore non venga notato per molti anni.
Leggi anche:
Acufene ed ereditarietà
Potrebbe esserci una qualche predisposizione ereditaria per alcune persone, ma non si sa con certezza se l’acufene sia già scritto nei nostri geni. Gli scienziati che lavorano alla mappatura del genoma umano, ad esempio, non hanno ancora scoperto nessun gene dell’acufene, ma hanno identificato i geni responsabili di alcuni problemi d’udito molto rari, della disfunzione temporo-mandibolare, della sindrome di Ménière e del neurinoma acustico. Queste patologie spesso comprendono l’acufene come effetto collaterale e questo indica che ci potrebbe essere un qualche collegamento, ma l’argomento è ancora lontano dall’essere esplorato sufficientemente. Sembra anche che alcune persone “responders”, che hanno avuto un acufene da assunzione di farmaco ototossico, abbiano parenti che abbiano avuto a loro volta lo stesso problema, ad indicare che c’è certamente una predisposizione a sviluppare acufeni in alcune famiglie piuttosto che in altre.
Tipo di suono udito
Spesso l’acufene viene definito “ronzio nelle orecchie”, ma alcune persone percepiscono rumori come:
- sibili,
- rombi,
- fischi,
- stridori,
- tintinnii,
- fruscii,
- crepitii,
- interferenze;
- soffi,
- pulsazioni.
Sintomi e segni associati
L’acufene è esso stesso un sintomo. In base alla causa a monte che lo ha determinato o favorito, potrebbe essere associato ad altri sintomi e segni, tra cui:
- rinorrea (naso che cola);
- ipoacusia;
- sordità;
- sensazione di orecchio ovattato;
- dolore alle tempie;
- dolore all’orecchio;
- dolore nella parte centrale del volto, in corrispondenza dei seni paranasali;
- paralisi facciale;
- difficoltà visive di varia natura (visione sfocata, visione appannata, visione distorta, perdita della vista…);
- mal di testa;
- difficoltà di concentrazione;
- letargia;
- ansia;
- vertigini;
- amnesie;
- improvvisi cambi comportamentali;
- alterazioni neurologiche motorie e/o sensoriali;
- allucinazioni visive e/o uditive;
- perdita di coscienza.
La presenza di uno o più di questi sintomi e segni, rilevati dal medico durante l’anamnesi e l’esame obiettivo, lo aiutano nella diagnosi.
Diagnosi
Oltre all’anamnesi ed all’esame obiettivo, il medico può servirsi di vari strumenti per individuare la possibile causa a monte dell’acufene, tra cui:
- esame del sangue;
- esame audiometrico;
- esame impedenziometrico;
- esame vestibolare;
- endoscopia;
- ecografia;
- radiografia;
- TC;
- risonanza magnetica.
Pericoli del fischio nell’orecchio
Raramente l’acufene è sintomo di una condizione grave e nella maggior parte dei casi è fondamentalmente solo una causa di fastidio. In alcuni casi è tuttavia possibile che l’impatto sul quotidiano sia tale da influire su concentrazione e qualità del sonno, fino a diventare una vera e propria causa di depressione; può interferire con la normale vita di relazione e con le altre attività quotidiane e tutto questo fa sì che il malato, specie se è già predisposto, possa scivolare verso uno stato depressivo, ansia, stanchezza e stress. In letteratura si trovano le prove che la maggior parte delle persone affette da acufene non è depressa e nemmeno seriamente disturbata dal sintomo, ma i pazienti che già erano depressi, al contrario, si sentono molto più danneggiati dal problema rispetto ai pazienti non depressi. Nei soggetti predisposti è quindi assolutamente raccomandabile un supporto psicologico.
Leggi anche:
Cura e terapia del fischio nell’orecchio
Ad oggi non esiste alcuna cura definitiva per l’acufene, non esiste cioè nessuna bacchetta magica che permetta ai milioni di persone che ne soffrono di non sentire più quel rumore nelle orecchie e nella testa, ma tendenzialmente il sintomo cronico in molti casi tende a migliorare nel tempo perché il cervello ha la capacità di abituarsi ad esso e ciò permette al paziente di farci caso il meno possivile. In alcuni casi di acufene si può guarire, soprattutto quando sia possibile individuare esattamente la causa scatenante e sia possibile curarla. Ad esempio alcune persone producono cerume in eccesso che impedisce ai rumori provenienti dall’esterno di penetrare nell’orecchio: quando il cerume o un qualsiasi oggetto esterno (come un capello) toccano il padiglione auricolare può prodursi come risultato l’acufene. Facendo rimuovere il cerume dal medico o dall’otorino, si rimuove anche la causa che provoca il disturbo. Purtroppo a volte, anche quando la causa scatenante è chiara e viene curata bene (ad esempio se la causa è una infezione), il danno alle strutture nervose può essere irreparabile e l’acufene può permanere per il resto della vita. Alcuni farmaci ototossici possono ad esempio determinare un danno alle cellule ciliate dell’orecchio interno o al nervo acustico: tale danno è quasi sempre irreversibile e può scatenare acufeni, ipoacusia o sordità che permangono nonostante il farmaco non sia più assunto. In alcuni casi, se il farmaco ototossico viene sospeso in tempi rapidi, i problemi protebbero essere solo temporanei. Alcune persone con gravi problemi di udito hanno sperimentato che un impianto cocleare li aiuta a sentire il mondo intorno a loro e questo in parte rende l’acufene nella loro testa meno fastidioso. Purtroppo ad oggi, è sconfortante per i pazienti sapere che non esiste una cura definitiva all’acufene cronico e che dovranno averle per il resto della loro vita, anche se esistono metodi per alleviare il disturbo.
Stile di vita
Anche se spesso si tende a sottovalutare l’impatto di un corretto stile di vita, sono numerose le testimonianze di pazienti che hanno trovato un enorme sollievo correggendo alcuni aspetti come:
- Smettere di fumare.
- Bere almeno 1.5-2 l di acqua al giorno.
- Ridurre drasticamente l’uso del sale e degli alimenti salati (attenzione ai cibi industriali!).
- Evitare gli alcolici.
- Evitare la caffeina (caffè, cola, bibite energetiche, …).
- Evitare pasti troppo ricchi di grassi e piccanti.
Terapie disponibili
Esistono diverse terapie contro l’acufene, ma vi consigliamo comunque di sentire il vostro medico audiologo e/o otorinolaringoiatra per scoprire la migliore terapia nel vostro caso. L’acufene è un disturbo che varia molto da persona a persona, quindi terapie diverse hanno effetti diversi a seconda del paziente. Le terapie dell’acufene, proprio come le cause del disturbo, sono svariate, e ciò che funziona per un paziente potrebbe non funzionare in tutti i casi: se ad esempio la causa di un acufene è una otite o una sinusite, un cortisonico unito ad un antibiotico e aerosol potrebbero risolvere il problema, mentre in caso di otosclerosi o di tumore cerebrale, potrebbe essere necessaria la chirurgia (rispettivamente stapedotomia e rimozione chirurgia del tumore, in lacuni casi associata a radioterapia e chemioterapia). Qui di seguito una serie di terapie e di palliativi utili quando l’acufene persista a lungo, con l’obiettivo – più che di eliminarlo del tutto – di renderlo più sopportabile al paziente.
Mascheratori e generatori di rumore
I mascheratori e i generatori di rumore sono per molti versi simili, il protocollo di entrambe le terapie introduce rumori estranei nella vita del paziente. I mascheratori spesso rappresentano una valida opzione per gestire l’acufene, perché il loro scopo è quello di alleviare immediatamente la percezione del disturbo. Gli ausili per l’udito, gli apparecchi combinati e diversi tipi di generatori di suoni possono realizzare un mascheramento totale o parziale. Nello specifico i mascheratori posti all’interno dell’orecchio emettono rumori che coprono parzialmente o totalmente l’acufene. Generalmente vengono impostati per emettere un rumore ad alta frequenza.
Emettendo un rumore poco intenso i generatori di rumore permettono a chi soffre di acufene di continuare a udirlo. L’intenzione è quella di permettere al paziente di abituarsi all’acufene, mescolando il rumore prodotto dall’acufene con quello emesso dal generatore di rumore. Questi apparecchi spesso sono usati insieme a quello che viene definito counseling direttivo. Lo scopo dell’unione di queste due terapie è quello di riabituare il cervello ed aiutare il paziente ad abituarsi al rumore dell’acufene fino quasi a non sentirlo più.
Mentre il mascheramento di solito è efficace fin da subito, i generatori di rumore impiegano più tempo ad alleviare il disturbo in maniera significativa e misurabile: il periodo può variare da alcuni mesi fino a uno, a volte due, anni.
L’inibizione residua è la scomparsa temporanea dell’acufene nel momento in cui viene spento il mascheratore. A volte, dopo aver acceso il mascheratore, averlo indossato per pochissimo tempo e averlo spento, si può scoprire che l’acufene si è molto ridotto oppure è scomparso totalmente. Il lasso di tempo in cui l’acufene può scomparire dopo il mascheramento può variare da alcuni minuti ad alcuni giorni. Le persone che sperimentano l’inibizione residua devono avere un acufene che può essere mascherato, cioè il mascheramento deve essere una terapia valida per il vostro acufene.
Farmaci
In commercio non esiste alcun farmaco specifico per curare un acufene divenuto ormai cronico, tuttavia ci sono diversi farmaci che hanno alleviato l’acufene nel caso di molti pazienti, soprattutto quelli che hanno sviluppato depressione ed idee ossessive rispetto all’acufene, come gli ansiolitici (ad esempio le benzodiazepine come il diazepam) o gli antidepressivi (come gli SSRI). Ovviamente ci sono delle precauzioni da osservare quando li si usa, ad esempio alcuni farmaci che alleviano l’acufene possono causare dipendenza e dovrebbero essere usati solo sotto supervisione di un medico specializzato, senza considerare che alcuni farmaci usati per elevare la qualità della vita del paziente con acufene, come alcuni antidepressivi, sono potenzialmente ototossici, quindi potrebbero paradossalmente aumentare l’acufene, inoltre – in alcuni casi e soprattutto nei primi mesi di trattamento – potrebbero paradossalmente peggiorare la depressione e innescare idee suicidarie nella persona.
Psicoterapia
La psicoterapia cognitivo comportamentale è un approccio che ha dimostrato di permettere grandi risultati in pazienti affetti da ansia e depressione; è basato sull’idea che i pensieri del paziente influiscano in modo determinante sui modi in cui poi agisce e percepisce le emozioni e di conseguenza sull’acufene, dal momento che quest’ultimo viene generalmente avvertito quando lo stress è più elevato. Questa tecnica può essere efficacemente applicata anche allo stress e all’ansia connessi alla percezione dell’acufene; ad esempio, se conoscenze del paziente su questo fenomeno sono limitate, è molto probabile che possa diventare ansioso e stressato, emozioni in grado di peggiorare l’entità del sintomo (o almeno di come viene percepito). Cambiare il modo di pensare al disturbo può contribuire a ridurre l’ansia e consentire di accettare più facilmente il rumore, che nel tempo diventerà così meno evidente e invasivo.
Altre terapie
Se avete delle domande su una cura naturale potete consultare un medico naturopata della vostra zona per avere ulteriori informazioni, è comunque consigliabile mantenere un sano scetticismo nei confronti di tutti i prodotti che pretendono di curare l’acufene al 100%, soprattutto se cronico e correlato a danno nervoso. Da un altro punto di vista, se davvero c’è qualcosa che non fa male e può migliorare la qualità della vita o il benessere generale, vale la pena di parlarne con il vostro medico e magari di provarlo, sperando anche nell’effetto placebo. Da un punto di vista scientifico non ci sono inoltre evidenze chiare che integratori multivitaminici e prodotti simili possano condurre a miglioramenti. Ancora controverso l’uso di agopuntura e di ipnosi per curare l’acufene.
Prevenzione del fischio nell’orecchio
Per prevenire gli acufeni la strategia più importante è proteggere il proprio udito, sia in ambito ricreativo che professionale: indossare i tappi per le orecchie o le cuffie, limitare il periodo di tempo trascorso nell’ambiente rumoroso e attenzioni simili possono davvero fare la differenza sia in termini di prevenzione che riduzione del rischio di peggioramento del disturbo. Anche il rumore durante il tempo libero può avere ripercussioni sul vostro udito. La prossima volta che vi ritrovate nel bel mezzo di un rumore che vi dà fastidio (per esempio durante un evento sportivo, un concerto o mentre siete a caccia) indossate una protezione per le vostre orecchie, che può ridurre il rumore da 15 a 20 decibel. Per le situazioni in cui il rumore è davvero eccessivo, potrebbe essere necessario indossare le cuffie sopra i tappi per le orecchie. Fate attenzione anche alle altre attività che provocano rumori forti, come asciugarvi i capelli o usare il tosaerba. Ricordatevi di proteggervi le orecchie: lasciate le cuffie appese alle maniglie del tosaerba, oppure tenete i tappi per le orecchie in bagno vicino al phon. L’esposizione ripetuta ai rumori forti può avere un effetto complessivo dannoso per il vostro udito.
Cosa può far peggiorare il fischio nell’orecchio?
L’esposizione ai rumori forti, come già detto in precedenza, può avere un effetto negativo sul vostro udito e far peggiorare l’acufene. Fate attenzione a proteggervi con tappi per le orecchie o cuffie, oppure evitando di partecipare a eventi particolarmente rumorosi. Anche alcuni farmaci possono far peggiorare l’acufene. Comunicate al vostro medico di famiglia (e non solo al vostro otorino) tutti i farmaci con e senza obbligo di ricetta che state assumendo o avete assunto di recente. Molte persone trovano che l’alcool, la nicotina e la caffeina, come pure alcuni alimenti, possono far peggiorare l’acufene. Altri, invece, trovano che gli alimenti con un alto contenuto di zucchero o con una quantità qualsiasi di chinino (acqua tonica) possono far sembrare più forte l’acufene. Controllate la vostra risposta a diversi stimoli e trovate un giusto compromesso: evitate di eliminare tutti gli alimenti che vi piacciono, ma anche di far peggiorare l’acufene senza un buon motivo. Da ultimo ricordiamo che anche lo stress e la fatica possono avere ripercussioni sull’acufene. Fate delle pause per rilassarvi, ricordate che gli eventi della vita possono manifestarsi nel vostro organismo sotto forma di peggioramento dell’acufene.
Leggi anche:
- Visita otorinolaringoiatrica: come si svolge, fa male, costo
- Sordità da lieve a profonda: cause, tipi, apparecchi acustici
- Ipoacusia: significato, cause, sintomi, cure
- Esame audiometrico: procedura, valori normali e patologici, costo
- Esame impedenzometrico: cos’è, come si svolge, risultati, valori normali
- Timpano perforato: cause, sintomi, rischi, timpanoplastica, guarigione
- Timpanoplastica: procedura, rischi, guarigione, convalescenza
- Corpo estraneo incastrato nell’orecchio: cosa fare, come toglierlo
- Lavaggio auricolare: procedura, fa male, costo
- Neurinoma dell’acustico: sintomi iniziali e tardivi, intervento, ripresa
- Otite media acuta purulenta: perforazione, complicanze, contagio
- Otite media cronica purulenta: perforazione, complicanze, contagio
- Otite media cronica colesteatomatosa: significato, sintomi, cura
- Barotrauma da sovradistensione e da mancata compensazione
- Autofonia: quando la tua voce ti rimbomba in testa e nelle orecchie
- Tromba di Eustachio in adulti e bambini: anatomia, funzioni, fisiologia e patologie
- Tuba di Eustachio beante: cause, sintomi, diagnosi, terapia e conseguenze
- Otite media sierosa: cause, sintomi, diagnosi e terapie
- Catarro nelle orecchie (catarro tubarico): tutti i rimedi per eliminarlo in modo definitivo
- Dilatazione della tuba di Eustachio con palloncino: procedura, indicazioni e rischi
- Orecchio tappato: rimedi e terapie per sbloccare orecchie e tube di Eustachio
- Insufflazioni tubariche: preparazione, procedura, indicazioni e rischi
- Politzer crenoterapico in bambini e adulti: procedura, indicazioni e rischi
- Manovra di Toynbee: tecnica di esecuzione e indicazioni
- Manovra di Lowery: tecnica di esecuzione e indicazioni
- Manovra di Politzer: tecnica di esecuzione e indicazioni
- Manovra di Edmonds: tecnica di esecuzione e indicazioni
- Manovra di Marcante-Odaglia: tecnica di esecuzione e indicazioni
- Manovra di Frenzel: tecnica di esecuzione e indicazioni
- Manovra di Valsalva in otorinolaringoiatria, cardiologia e neurologia: tecniche di esecuzione e indicazioni
- Catena degli ossicini dell’orecchio: martello, incudine, staffa
- Ricostruzione catena ossiculare (ossiculoplastica): complicanze e convalescenza
- Miringite, l’infiammazione del timpano: diagnosi, cura, rischi
- Miringotomia con drenaggio transtimpanico nella terapia delle otiti
- Sangue dall’orecchio (otorragia): cause, cosa fare, quando preoccuparsi
- Otorrea (liquido dall’orecchio): acquosa, sierosa, ematica, purulenta, rimedi
- Otalgia (dolore irradiato all’orecchio): cause, rimedi, cura, farmaci
- Otodinia: significato, sintomi associati, quando andare dal medico
- Colesteatoma congenito e acquisito: cause, sintomi e terapia
- Intervento chirurgico di mastoidectomia: procedura e complicanze
- Disfunzione tubarica e otite media effusiva
- Otoscopia del condotto uditivo e del timpano: immagini, funzione
- Otomicroscopia: cos’è, a cosa serve, è dolorosa, quanto costa?
- Rinoscopia anteriore e posteriore: costo, è dolorosa e fa male?
- Fibroendoscopia nasale e laringea: è dolorosa, costo
- I migliori otoscopi professionali: marca, prezzo, come si usano
- Esame vestibolare positivo o negativo: come si svolge, è fastidioso, a cosa serve?
- Analisi posturale: un esame che individua gli squilibri corporei
- Perdita di equilibrio, vertigini, capogiri: cause, diagnosi e cure
- Quali frequenze riesce ad udire l’orecchio umano?
- Orecchio esterno: anatomia e funzioni in sintesi
- Orecchio medio: anatomia e funzioni in sintesi
- Orecchio interno: anatomia e funzioni in sintesi
- Vertigine parossistica posizionale (cupololitiasi): durata e guarigione
- Idrope endolinfatica all’orecchio e vertigini: guarigione, dieta, cura
- Sindrome da deiscenza del canale semicircolare superiore
- Sistema uditivo centrale e periferico: componenti e percorso del suono
- Otoliti e vertigine parossistica posizionale
- Differenza tra sordità e ipoacusia
- Corteccia uditiva primaria e secondaria: anatomia e funzioni in sintesi
- Perché i problemi all’orecchio determinano perdita di equilibrio?
- Potenziali evocati vestibolari miogeni (VEMPs)
- Occhiali di Frenzel: cosa sono, a cosa servono,quanto costano?
- Fenomeno di Tullio: quando un rumore causa vertigine
- Differenze tra orecchio destro e sinistro
- Perché alcuni rumori ci fanno venire i brividi e sono così fastidiosi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Condividi questo articolo:
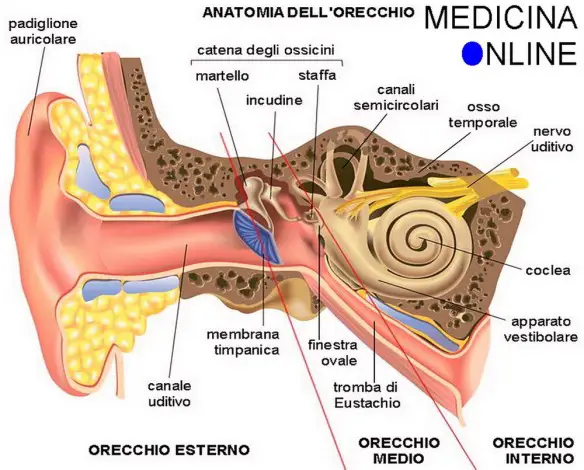
 Per udire i suoni, l’essere umano ha bisogno che il suo sistema uditivo sia funzionante in ogni suo Continua a leggere →
Per udire i suoni, l’essere umano ha bisogno che il suo sistema uditivo sia funzionante in ogni suo Continua a leggere →
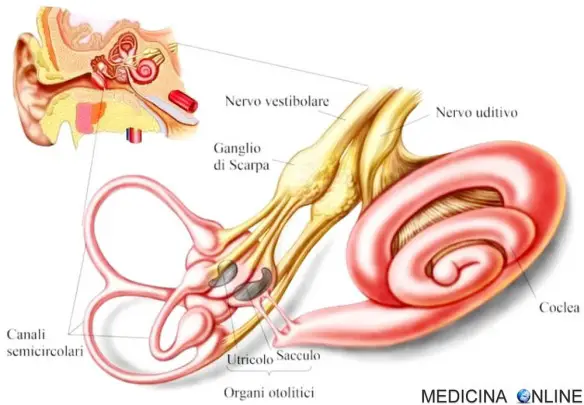
 Con “ipoacusia” si intende è la perdita parziale del senso dell’udito, che può interessare una o entrambe le orecchie e determina la
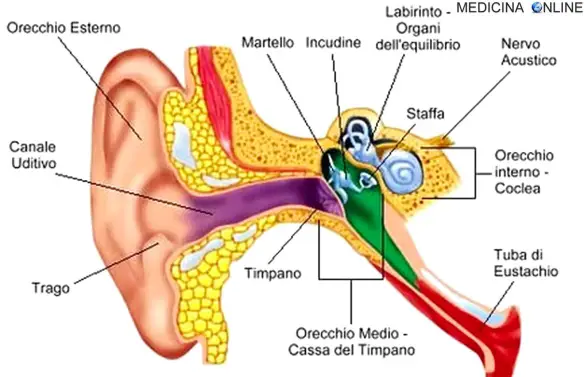
Con “ipoacusia” si intende è la perdita parziale del senso dell’udito, che può interessare una o entrambe le orecchie e determina la  L’udito è uno dei cinque sensi che possiede l’essere umano (insieme a vista, olfatto, gusto e tatto) che permette di trasformare – tramite il
L’udito è uno dei cinque sensi che possiede l’essere umano (insieme a vista, olfatto, gusto e tatto) che permette di trasformare – tramite il  Il termine “acufene” (anche chiamato “tinnito“) indica un sintomo caratterizzato dalla percezione di un rumore simile ad un fischio o un ronzio, in una o in entrambe le orecchie, oppure nella testa, anche se dall’esterno non proviene alcun suono. L’acufene non è una malattia, bensì un sintomo e può essere la spia di una malattia che lo provoca a monte. L’acufene può essere temporaneo, ad esempio quello che si avverte subito dopo aver udito un suono improvviso molto forte e che generalmente dura da alcuni secondi a poche ore, o può durare molto più a lungo, anche mesi, anni o, in alcuni casi, per tutta la vita.
Il termine “acufene” (anche chiamato “tinnito“) indica un sintomo caratterizzato dalla percezione di un rumore simile ad un fischio o un ronzio, in una o in entrambe le orecchie, oppure nella testa, anche se dall’esterno non proviene alcun suono. L’acufene non è una malattia, bensì un sintomo e può essere la spia di una malattia che lo provoca a monte. L’acufene può essere temporaneo, ad esempio quello che si avverte subito dopo aver udito un suono improvviso molto forte e che generalmente dura da alcuni secondi a poche ore, o può durare molto più a lungo, anche mesi, anni o, in alcuni casi, per tutta la vita. Già nelle prime settimane gravidanza cominciano a svilupparsi gli organi di senso del bambino (o meglio del “feto”) – quelli per vista, udito, olfatto, gusto e tatto – anche se completeranno lo sviluppo e funzioneranno a pieno solo più avanti. Vediamo allora quando e come si sviluppano i vari organi di senso.
Già nelle prime settimane gravidanza cominciano a svilupparsi gli organi di senso del bambino (o meglio del “feto”) – quelli per vista, udito, olfatto, gusto e tatto – anche se completeranno lo sviluppo e funzioneranno a pieno solo più avanti. Vediamo allora quando e come si sviluppano i vari organi di senso.