 La malattia di Alzheimer e la malattia di Parkinson sono patologie spesso confuse tra i meno esperti, anche perché possono effettivamente avere sintomi simili, specie nelle fasi terminali, tuttavia eziologia, zona colpita, trattamenti e sintomi caratteristici sono diversi.
La malattia di Alzheimer e la malattia di Parkinson sono patologie spesso confuse tra i meno esperti, anche perché possono effettivamente avere sintomi simili, specie nelle fasi terminali, tuttavia eziologia, zona colpita, trattamenti e sintomi caratteristici sono diversi.
Malattie di Alzheimer
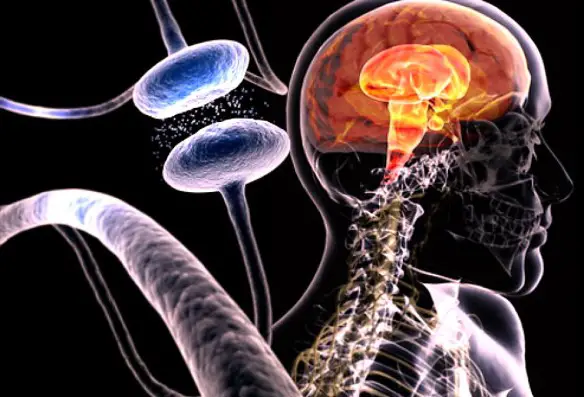
La malattia di Alzheimer è la forma più comune di demenza degenerativa progressivamente invalidante con esordio prevalentemente in età presenile, oltre i 65 anni ed è caratterizzato da accumulo di materiale inerte tra le cellule nervose, che vengono compresse e distrutte. Questo materiale è costituito da placche amiloidi e ammassi neurofibrillari riscontrati nel cervello, anche se non è ancora del tutto chiara la causa primaria della loro formazione. Il sintomo precoce più frequente è la difficoltà nel ricordare eventi recenti, successivamente possiamo avere sintomi come: afasia, disorientamento, cambiamenti repentini di umore, depressione, incapacità di prendersi cura di sé, problemi nel comportamento. Ciò porta il soggetto inevitabilmente a isolarsi nei confronti della società e della famiglia. A poco a poco, le capacità mentali basilari vengono perse. La patologia di Alzheimer determina quindi disturbi soprattutto comportamentali e compromette le attività corticali più complesse: parola, ragionamento, memoria.
Malattie di Parkinson
La malattia di Parkinson è dato dalla morte – causata da fattori eziologici ancora non del tutto chiari – delle cellule non corticali che sintetizzano e rilasciano la dopamina e che si trovano nella substantia nigra, una regione del mesencefalo, facendo parte di un complesso circuito di nuclei nervosi che prende il nome di “sistema dei gangli della base”. Mentre la malattia di Alzheimer determina disturbi soprattutto comportamentali, la malattia di Parkinson determina disturbi soprattutto motori: all’esordio della malattia, i sintomi più evidenti sono legati al movimento, ed includono tremori, rigidità, lentezza nei movimenti e difficoltà a camminare.
Sintomi e segni comuni
Nelle fasi avanzate della patologia, nel soggetto affetto da Parkinson possono insorgere problemi cognitivi e comportamentali che si manifestano nella comparsa di demenza: in questo caso Alzheimer e Parkinson possono avere dei sintomi effettivamente sovrapponibili.
Età di esordio diverse
Entrambe le patologie sono diffuse negli anziani, tuttavia, mentre l’Alzheimer colpisce specialmente (ma non esclusivamente) dopo i 65 anni, invece la malattia di Parkinson tende a verificarsi prima: la maggior parte dei casi si verifica a partire dai 50 anni di età.
Terapie diverse
I sintomi legati alla malattia di Parkinson vengono trattati con l’uso di agonisti della dopamina e di levodopa. Col progredire della malattia, i neuroni dopaminergici continuano a diminuire di numero, e questi farmaci diventano inefficaci nel trattamento della sintomatologia e, allo stesso tempo, producono una complicanza, la discinesia, caratterizzata da movimenti involontari. Una corretta alimentazione e alcune forme di riabilitazione hanno dimostrato una certa efficacia nell’alleviare i sintomi. La chirurgia e la stimolazione cerebrale profonda vengono utilizzate per ridurre i sintomi motori come ultima risorsa, nei casi più gravi in cui i farmaci risultano inefficaci. I sintomi dell’Alzheimer sono invece trattati farmaci inibitori reversibili dell’acetilcolinesterasi, che hanno una bassa affinità per l’enzima presente in periferia, e che sono sufficientemente lipofili da superare la barriera emato-encefalica (BEE), e agire quindi di preferenza sul sistema nervoso centrale. Tra questi, la tacrina, il donepezil, la fisostigmina, la galantamina e la neostigmina sono stati i capostipiti, ma l’interesse farmacologico è attualmente maggiormente concentrato su rivastigmina e galantamina, il primo perché privo di importanti interazioni farmacologiche, il secondo poiché molto biodisponibile e con emivita di sole sette ore, tale da non causare facilmente effetti collaterali. Un’altra e più recente linea d’azione prevede il ricorso a farmaci che agiscano direttamente sul sistema glutamatergico, come la memantina. La memantina ha dimostrato un’attività terapeutica, moderata ma positiva, nella parziale riduzione del deterioramento cognitivo in pazienti con Alzheimer da moderato a grave. In entrambe le patologie è sicuramente utile un approccio parallelo non-farmacologico, che consiste prevalentemente in interventi comportamentali, di supporto psicosociale e di training cognitivo e motorio.
Per approfondire, leggi anche:
- Malattia di Parkinson: cause, sintomi, decorso, terapie
- Malattia di Alzheimer: cause, sintomi, decorso, terapie
Leggi anche:
- Differenza tra malattia di Alzheimer, demenza senile, vascolare e reversibile
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Demenza senile: cause, sintomi, decorso e cure
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine

 Con demenza senile si indica un gruppo di patologie neurodegenerative dell’encefalo causate da diversi fattori eziologici; colpisce le persone anziane determinando in esse una riduzione graduale ed irreversibile delle facoltà cognitive.
Con demenza senile si indica un gruppo di patologie neurodegenerative dell’encefalo causate da diversi fattori eziologici; colpisce le persone anziane determinando in esse una riduzione graduale ed irreversibile delle facoltà cognitive. Uno dei luoghi comuni più diffusi al mondo, soprattutto nella cultura occidentale, è quello secondo cui il comportamento maschile sarebbe molto più orientato alla sessualità rispetto a quello femminile. Per dirla in altri termini si è a lungo pensato (e in parte si pensa ancora) che gli uomini fossero promiscui e poligami, mentre le donne schive e monogame.
Uno dei luoghi comuni più diffusi al mondo, soprattutto nella cultura occidentale, è quello secondo cui il comportamento maschile sarebbe molto più orientato alla sessualità rispetto a quello femminile. Per dirla in altri termini si è a lungo pensato (e in parte si pensa ancora) che gli uomini fossero promiscui e poligami, mentre le donne schive e monogame. Il 65% di chi ha il diabete ha più di 65 anni, una su cinque più di 80, mentre l’età media dei diabetici italiani è 68 anni. Ciò significa che chi cura il diabete ha spesso a che fare con persone nella terza o nella quarta età. E il trattamento del diabete nell’anziano e nel grande vecchio deve seguire delle regole particolari. L’Organizzazione Mondiale della Salute stima che entro il 2040 nel mondo una persona su dieci sarà affetta da diabete, con una maggiore incidenza negli uomini rispetto alle donne. Dopo ipertensione e tabagismo, l’iperglicemia è il terzo fattore di rischio più importante per la mortalità precoce: solo nel 2015 i decessi nel mondo sono stati 5.000.000.
Il 65% di chi ha il diabete ha più di 65 anni, una su cinque più di 80, mentre l’età media dei diabetici italiani è 68 anni. Ciò significa che chi cura il diabete ha spesso a che fare con persone nella terza o nella quarta età. E il trattamento del diabete nell’anziano e nel grande vecchio deve seguire delle regole particolari. L’Organizzazione Mondiale della Salute stima che entro il 2040 nel mondo una persona su dieci sarà affetta da diabete, con una maggiore incidenza negli uomini rispetto alle donne. Dopo ipertensione e tabagismo, l’iperglicemia è il terzo fattore di rischio più importante per la mortalità precoce: solo nel 2015 i decessi nel mondo sono stati 5.000.000. Cos’è il disturbo ossessivo-compulsivo di personalità?
Cos’è il disturbo ossessivo-compulsivo di personalità? La dott.ssa Debbie Moskowitz, psicologa della McGill University di Montreal, ha condotto una ricerca pubblicata sulla rivista scientifica Personality and Indivdual Differences. Lo studio è stato condotto su 155 persone tra donne e uomini ed ha calcolato per ognuno la lunghezza dell’indice e dell’anulare, sviluppando poi una proporzione tra le due misurazioni e chiedendo ai partecipanti di tenere nota delle loro relazioni sociali durante il corso dei venti giorni di esperimento. Lo studio ha dimostrato la correlazione tra comportamento e lunghezza delle dita negli uomini, mentre lo stesso non è successo per le donne donne. Il risultato conferma che tanto più il dito indice di un uomo è corto rispetto all’anulare, tanto più è probabile che sarà gentile con le donne, portato ad ascoltare, sorridere e fare complimenti. Gli uomini che hanno anulare e indice di lunghezza simile hanno la tendenza ad essere promiscui e più traditori, inoltre, in base ad uno studio svolto nel 2011, pare che abbiano anche il pene più lungo. La relazione tra comportamento e lunghezza delle dita sembra essere la quantità di testosterone.
La dott.ssa Debbie Moskowitz, psicologa della McGill University di Montreal, ha condotto una ricerca pubblicata sulla rivista scientifica Personality and Indivdual Differences. Lo studio è stato condotto su 155 persone tra donne e uomini ed ha calcolato per ognuno la lunghezza dell’indice e dell’anulare, sviluppando poi una proporzione tra le due misurazioni e chiedendo ai partecipanti di tenere nota delle loro relazioni sociali durante il corso dei venti giorni di esperimento. Lo studio ha dimostrato la correlazione tra comportamento e lunghezza delle dita negli uomini, mentre lo stesso non è successo per le donne donne. Il risultato conferma che tanto più il dito indice di un uomo è corto rispetto all’anulare, tanto più è probabile che sarà gentile con le donne, portato ad ascoltare, sorridere e fare complimenti. Gli uomini che hanno anulare e indice di lunghezza simile hanno la tendenza ad essere promiscui e più traditori, inoltre, in base ad uno studio svolto nel 2011, pare che abbiano anche il pene più lungo. La relazione tra comportamento e lunghezza delle dita sembra essere la quantità di testosterone. Ognuno di noi ha un carattere che ci contraddistingue: quando andiamo in spiaggia ciò diventa particolarmente evidente. Nei vari gruppi che si vedono al mare è spesso abbastanza facile capire al volo chi è l’esibizionista del gruppo, chi è il timido, e chi è quello che vuole semplicemente stare “per i fatti suoi”.
Ognuno di noi ha un carattere che ci contraddistingue: quando andiamo in spiaggia ciò diventa particolarmente evidente. Nei vari gruppi che si vedono al mare è spesso abbastanza facile capire al volo chi è l’esibizionista del gruppo, chi è il timido, e chi è quello che vuole semplicemente stare “per i fatti suoi”. Per alcuni la felicità è qualcosa da temere e da evitare: come spiega Scientific American alcune persone proverebbero un senso di ansia nel sentirsi felici, perché questo stato li obbligherebbe ad abbassare la guardia in vista di eventuali eventi negativi. Una spirale negativa che, in certi casi, può sfociare nella depressione o nei disturbi emotivi. Scientific American propone una serie di domande per capire se, anche noi, potremmo essere tra quelli che hanno paura della felicità.
Per alcuni la felicità è qualcosa da temere e da evitare: come spiega Scientific American alcune persone proverebbero un senso di ansia nel sentirsi felici, perché questo stato li obbligherebbe ad abbassare la guardia in vista di eventuali eventi negativi. Una spirale negativa che, in certi casi, può sfociare nella depressione o nei disturbi emotivi. Scientific American propone una serie di domande per capire se, anche noi, potremmo essere tra quelli che hanno paura della felicità.