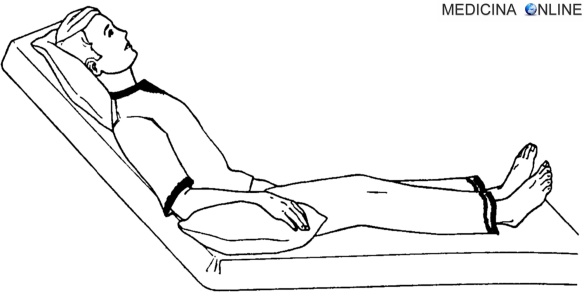
Paziente in posizione di Fowler
Gli incendi rappresentano una importante causa di lesioni, morti e danni economici. Ogni anno, negli Stati Uniti, si verificano tra i 15 ed i 25 milioni di incendi che provocano circa 25000 feriti, 5000 morti e danni economici per una cifra che oscilla tra i 7 ed i 9 miliardi di dollari. I danni indotti dall’inalazione di fumo determinano un drammatico peggioramento della mortalità dei pazienti ustionati: in questi casi i danni derivati dall’inalazione di fumo si sommano a quelli da ustione, con conseguenze spesso letali. Questo articolo è dedicato alle terapie delle ustioni, con particolare riferimento ai danni polmonari e sistemici in soggetti ustionati che abbiano inalato fumo, mentre le lesioni dermatologiche verranno approfondite in altra sede.
Obiettivi della terapia
Gli obiettivi dell’assistenza respiratoria nei pazienti ustionati consistono nel garantire:
- la pervietà delle vie aeree,
- una efficace ventilazione,
- una adeguata ossigenazione,
- il mantenimento dell’equilibrio acido-base,
- il mantenimento della stabilità cardiovascolare,
- il pronto trattamento delle infezioni.
In alcuni casi l’esecuzione di una escarotomia è indispensabile per evitare che l’eventuale tessuto cicatriziale toracico impedisca il movimento del torace.
Gli obiettivi del trattamento dell’ustione cutanea consistono in:
- asportazione della cute non vitale,
- applicazione di bendaggi medicati con antibiotici topici,
- chiusura della ferita con sostituti cutanei temporanei ed il trapianto, sull’area ustionata, di cute proveniente da aree sane o di campioni clonati,
- ridurre la perdita di fluidi ed il rischio di infezioni.
Al soggetto devono essere somministrate quantità caloriche superiori a quelle basali, in modo da facilitare la riparazione delle ferite ed evitare il catapolismo.
Trattamento
I soggetti ustionati con lesioni minori a carico delle vie aeree superiori, o con segni di ostruzione respiratoria o, comunque, di interessamento polmonare, vanno sorvegliati strettamente. È necessario erogare un supplemento di ossigeno, attraverso una cannula nasale, e far assumere al paziente la posizione alta di Fowler, in modo da ridurre il lavoro respiratorio. Il broncospasmo va trattato con β-agonisti in aerosol (come orciprenalina o albuterolo).
Se si prevede una ostruzione delle vie aeree, si deve garantirne la pervietà con una cannula endotracheale di calibro appropriato. In genere, non si raccomanda di praticare una tracheostomia precoce nei soggetti ustionati, perché questa procedura si associa ad una maggiore incidenza di infezioni e ad un aumento della mortalità, anche se può rendersi necessaria per l’assistenza respiratoria a lungo termine. Si è osservato che una intubazione precoce può precipitare un edema polmonare transitorio in alcuni pazienti con lesioni da inalazione. L’applicazione di una pressione positiva continua di 5 o 10 cm H2O (CPAP) può contribuire a ridurre al minimo l’edema polmonare precoce, preservare il volume polmonare, sostenere le vie aeree edematose, ottimizzare il rapporto ventilazione/perfusione e ridurre la mortalità precoce. Non è consigliata la somministrazione di cortisonici per via sistemica per il trattamento dell’edema, in considerazione dell’aumentato rischio di infezioni.

Emivita della carbossiemoglobina a differenti concentrazioni di ossigeno
Il trattamento dei pazienti in stato comatoso va rivolto alla grave ipossia ed all’avvelenamento da CO e si basa sulla somministrazione di ossigeno. La dissociazione e l’eliminazione della carbossiemoglobina vengono accelerate dalla somministrazione di supplementi di O2 (vedi tabella qui in alto). I soggetti che abbiano inalato fumo, ma presentino solo un lieve aumento della Hbco (meno del 30%) e conservino una funzione cardiopolmonare normale, vanno preferibilmente trattati con l’erogazione di O2 al 100%, attraverso una maschera facciale perfettamente aderente, del tipo “nonrebreathing” (che non consente di inspirare nuovamente l’aria appena espirata), con un flusso di 15 litri/minuto, mantenendo pieno il serbatoio di riserva. L’ossigenoterapia deve continuare fino a quando i livelli di Hbco non scendano al di sotto del 10%. Una CPAP mediante maschera, con somministrazione di O2 al 100%, può rappresentare una terapia appropriata per pazienti con ipossiemia ingravescente e nessuna o solo lievi lesioni termiche del volto e delle vie aeree superiori. I pazienti con ipossiemia refrattaria o lesioni da inalazione associate a coma o ad instabilità cardiopolmonare richiedono l’intubazione ed una assistenza respiratoria con O2 al 100% e vanno rapidamente indirizzati ad una ossigenoterapia iperbarica. Quest’ultimo trattamento migliora rapidamente il trasporto di ossigeno ed accelera il processo di eliminazione della CO dal sangue (vedi tabella in alto nell’articolo).
I pazienti che sviluppano un edema polmonare precoce, una ARDS, o una polmonite, richiedono spesso un’assistenza respiratoria con pressione teleespiratoria positiva (PEEP), in presenza di un’emogasanalisi indicativa di un’insufficienza respiratoria (PaO2 inferiore a 60 mmHg, e/o PaCO2 superiore a 50 mmHg, con pH inferiore a 7.25). La PEEP è indicata se la PaO2 scende a livelli inferiori a 60 mmHg e la richiesta di FiO2 supera il valore di 0,60. L’assistenza ventilatoria deve spesso essere prolungata, perché i soggetti ustionati hanno in genere un metabolismo accelerato, che rende necessario un aumento del volume respiratorio al minuto, per garantire il mantenimento dell’omeostasi. L’apparecchiatura utilizzata deve essere in grado di erogare un elevato volume/minuto (fino a 50 litri), mantenendo elevate pressioni di picco a livello delle vie aeree (fino a 100 cm H2O) ed un rapporto inspirazione/espirazione (I:E) stabile, anche quando si renda necessario aumentare i valori pressori. Una ipossiemia refrattaria può rispondere ad una ventilazione pressione dipendente, a rapporto invertito.
Una adeguata igiene polmonare è necessaria per mantenere le vie aeree libere dall’espettorato. La fisioterapia respiratoria passiva contribuisce a mobilizzare le secrezioni e a prevenire l’ostruzione delle vie aeree e le atelettasie.
Innesti cutanei recenti non tollerano percussioni e vibrazioni a carico del torace. Per disostruire le vie aeree dall’accumulo di secrezioni addensate può rendersi necessaria l’effettuazione di una fibrobroncoscopia terapeutica.
Uno scrupoloso mantenimento del bilancio idrico è necessario per ridurre al minimo il rischio di shock, di insufficienza renale e di edema polmonare. Il ripristino dell’equilibrio idrico del paziente, utilizzando la formula di Parkland
(4 ml di soluzione isotonica per kg per ogni punto percentuale di superficie cutanea ustionata, per 24 ore) e mantenendo tendenzialmente la diuresi su valori compresi tra 30 e 50 ml/ora e la pressione venosa centrale tra 2 e 6 mmHg, consente di preservare la stabilità emodinamica. Nei pazienti con lesioni da inalazione, la permeabilità capillare aumenta, ed il monitoraggio della pressione arteriosa polmonare costituisce un’utile guida alla reintegrazione di liquidi, in aggiunta al controllo della diuresi. È necessario sorvegliare il quadro elettrolitico e l’equilibrio acido-base.
Lo stato ipermetabolico del paziente ustionato richiede un’attenta analisi dell’equilibrio nutrizionale, finalizzata ad evitare il catabolismo del tessuto muscolare. Per stimare l’intensità del metabolismo di questi pazienti sono state utilizzate formule predittive (come quelle di Harris-Benedict e Curreri). Attualmente, sono disponibili in commercio analizzatori portatili che consentono di effettuare misurazioni seriate di calorimetria indiretta, che si sono dimostrati in grado di fornire stime più accurate delle necessità nutrizionali. Ai pazienti con ustioni estese (superiori al 50% della superficie cutanea), vengono spesso prescritte diete il cui apporto calorico è il 150% del loro consumo energetico a riposo, per facilitare la guarigione delle ferite ed impedire il
catabolismo. Con la guarigione delle ustioni l’apporto nutrizionale viene progressivamente ridotto al 130% del metabolismo basale.
In caso di ustioni circonferenziali del torace, il tessuto cicatriziale può limitare i movimenti della parete toracica. L’escarotomia (asportazione chirurgica della cute ustionata) viene effettuata praticando due incisioni laterali lungo la linea ascellare anteriore, a partire da due centimetri sotto la clavicola fino al nono-decimo spazio intercostale, ed altre due incisioni trasversali tese tra le estremità delle prime, in modo da delimitare un quadrato. Questo intervento dovrebbe migliorare l’elasticità della parete toracica ed impedire l’effetto compressivo della retrazione del tessuto cicatriziale.
Il trattamento dell’ustione comprende l’asportazione della cute non vitale, l’applicazione di bendaggi medicati con antibiotici topici, la chiusura della ferita con sostituti cutanei temporanei ed il trapianto, sull’area ustionata, di cute proveniente da aree sane o di campioni clonati. In questo modo si riduce la perdita di fluidi ed il rischio di infezioni. Le infezioni sono dovute, il più delle volte, allo Staphylococcus aureus coagulasi positivo ed a batteri gram-negativi, come Klebsiella, Enterobacter, Escherichia coli e Pseudomonas. Un’adeguata tecnica di isolamento, la pressurizzazione dell’ambiente, la filtrazione dell’aria, rappresentano i capisaldi della difesa nei confronti delle infezioni. La scelta dell’antibiotico si basa sui risultati di colture seriate effettuate su materiale prelevato dalla ferita, nonché su campioni di sangue, urine ed espettorato. In questi pazienti non andrebbero somministrati antibiotici a scopo profilattico, per la facilità con cui si possono selezionare ceppi resistenti, responsabili di infezioni refrattarie alla terapia.
Nei soggetti che rimangono immobilizzati per periodi prolungati, una profilassi eparinica può contribuire a ridurre il rischio di embolie polmonari, inoltre deve essere fatta particolare attenzione alla prevenzione dello sviluppo di lesioni da decubito.
Per approfondire:
- Shock da ustione: cos’è, quando si verifica e quali sintomi provoca
- Incendi, inalazione di fumo e ustioni: fasi, cause, flash over, gravità
- Inalazione di fumo e ustioni: alterazioni polmonari e sistemiche precoci
- Inalazione di fumo e ustioni: alterazioni polmonari e sistemiche tardive
- Incendi, inalazione di fumo e ustioni: sintomi, segni, diagnosi, esami
- Escarotomia: cos’è, a cosa serve, quando è necessaria, come si svolge? IMMAGINI
- Le 6 fasi del decorso clinico di una ustione
- Causticazione, folgorazione, calore e radiazioni: i diversi tipi di ustione
- Ustioni: trattamento, tempi di recupero e prognosi
- Differenza tra ustione di primo, secondo, terzo e quarto grado
- Ustione di primo grado: cosa fare e tempi di guarigione della pelle
- Ustione di secondo grado: cosa fare e tempi di guarigione della pelle
- Ustione di terzo grado: cosa fare e tempi di guarigione della pelle
- Calcolare la superficie di una ustione: la regola del 9 in neonati, bambini ed adulti
- Ustione con acqua bollente: cosa fare/non fare e tempi di guarigione
- Combustione umana spontanea: il mistero del neonato indiano che prende fuoco da solo
- Ustione solare: cosa fare/non fare e tempi di guarigione
Leggi anche:
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
