 L’anestesia spinale, anche detta anestesia subaracnoidea, è una forma di anestesia locale o regionale che consiste nell’iniezione dell’anestetico all’interno del liquido cefalorachidiano, fluido corporeo che si trova nel sistema nervoso centrale. L’iniezione di solito viene praticata nella regione lombare della schiena, attraverso un ago lungo circa 9 cm (un po’ più lungo nei pazienti obesi). Questo approccio viene preso in considerazione come alternativa più sicura all’anestesia totale, per gli interventi da effettuarsi al di sotto della vita, in quando l’iniezione agisce solo e soltanto dal punto di somministrazione in poi (indicativamente da sotto l’ombelico), mentre la parte superiore del corpo rimane del tutto normale e sensibile. La durata dell’effetto è di circa tre ore ed è importante essere a conoscenza che sotto l’effetto dell’anestesia spinale si potranno comunque avvertire sensazioni di manipolazione dell’area durante l’intervento, ma non sarà fastidioso come lo sarebbe in assenza di anestetico. Le gambe verranno percepite come fortemente indebolite o addirittura come se non facessero più parte del corpo (non sarà quindi possibile muoverle).
L’anestesia spinale, anche detta anestesia subaracnoidea, è una forma di anestesia locale o regionale che consiste nell’iniezione dell’anestetico all’interno del liquido cefalorachidiano, fluido corporeo che si trova nel sistema nervoso centrale. L’iniezione di solito viene praticata nella regione lombare della schiena, attraverso un ago lungo circa 9 cm (un po’ più lungo nei pazienti obesi). Questo approccio viene preso in considerazione come alternativa più sicura all’anestesia totale, per gli interventi da effettuarsi al di sotto della vita, in quando l’iniezione agisce solo e soltanto dal punto di somministrazione in poi (indicativamente da sotto l’ombelico), mentre la parte superiore del corpo rimane del tutto normale e sensibile. La durata dell’effetto è di circa tre ore ed è importante essere a conoscenza che sotto l’effetto dell’anestesia spinale si potranno comunque avvertire sensazioni di manipolazione dell’area durante l’intervento, ma non sarà fastidioso come lo sarebbe in assenza di anestetico. Le gambe verranno percepite come fortemente indebolite o addirittura come se non facessero più parte del corpo (non sarà quindi possibile muoverle).
Vantaggi
L’anestesia spinale ha diversi vantaggi:
- è semplice da praticare,
- agisce rapidamente,
- ha una percentuale di fallimento molto bassa
oltre a:
- Rischi di complicazioni inferiori rispetto all’anestesia totale (compresi anche quelli più banali, come nausea e vomito).
- Impatto inferiore su cuore e polmoni.
- Drastica riduzione del rischio di trombosi post-intervento.
- Controllo del dolore particolarmente efficace e conseguente riduzione delle dosi di antidolorifici sistemici necessari.
- Possibilità di bere e mangiare già poco dopo l’intervento.
- Ridotto senso di confusione nel paziente anziano.
- Recupero più rapido delle funzioni intestinali.
- Maggior partecipazione durante l’intervento (seppure magari intontiti da sostanze rilassanti).
Quando viene usata
Questo tipo di anestesia può essere usata per moltissime operazioni che avvengono al di sotto della linea immaginaria che passa attraverso l’ombelico, come ad esempio interventi:
- ortopedici (anca, femore, ginocchio, tibia, …),
- vascolari sulle gambe,
- di ernia inguinale ed epigastrica,
- di emorroidectomia,
- ginecologici e urologici,
- …
L’anestesia spinale è la procedura d’elezione sia per i tagli cesarei volontari sia per quelli che avvengono in situazioni d’emergenza, quando non è possibile posizionare un catetere epidurale; in ambito maternità la differenza tra anestesia spinale ed epidurale è che mentre la prima viene usata per gli interventi di parto cesareo, la seconda è scelta d’elezione per ridurre il dolore nei parti naturali senza far perdere alla donna il controllo muscolare che permette tra l’altro di spingere durante le contrazioni.
Procedura
Di norma l’iniezione per l’anestesia spinale avviene con il paziente sveglio e cosciente, anche se è possibile che sia già sotto l’effetto di un blando tranquillante.
- L’anestesista procede prima di tutto con una leggera anestesia locale per togliere sensibilità prima dell’utilizzo dell’ago più lungo.
- Viene quindi praticata un’iniezione a livello della schiena, in zona lombare (verso il basso), con il paziente seduto o sdraiato sul fianco.
L’entità del blocco della trasmissione nervosa dipende dal tipo di anestetico scelto e dalla sua quantità, ma l’obiettivo è quello di ottenere una completa desensibilizzazione dell’area, che coinvolga idealmente non solo le sensazioni di dolore, ma anche la sensibilità alla pressione, per evitare al paziente qualsiasi disagio e/o fastidio durante l’intervento; il chirurgo non inizierà a operare finché non avrà l’assoluta certezza della completa efficacia dell’anestesia, anche se in alcuni casi potrebbe persistere una leggera percezione relativa alla pressione.
Leggi anche:
- Differenza tra sedazione cosciente e profonda, anestesia ed ipnosi
- Sedazione cosciente: via inalatoria, endovenosa e gastrointestinale
- Differenza tra anestesia generale e sonno
- Perché l’anestesia generale è così pericolosa? Effetti collaterali e pericoli
- Anestesia cosciente o risveglio intraoperatorio: risvegliarsi durante una operazione chirurgica ma non poter parlare né muoversi
- Visita anestesiologica e pre-anestesia prima dell’anestesia generale
- Cosa mi succede durante una anestesia generale?
- Dopo l’anestesia generale: come ci si sente e quanto tempo serve per smaltire l’anestetico
- Anestesia generale: perché si fa e quali sono i suoi obiettivi?
- Differenza tra anestesia epidurale e spinale
- Differenza tra anestesia locale, regionale, generale, spinale ed epidurale
- Differenza tra anestesia generale e totale
- Lidocaina: cos’è, a cosa serve e quali sono le controindicazioni
- Anestesia epidurale: quando viene usata, vantaggi e pericoli
- Anestesia epidurale e parto: vantaggi, procedura e rischi
Cosa avverte il paziente?
- La prima iniezione di anestetico locale potrebbe dare un leggero fastidio, paragonabile a quello di un vaccino o meno.
- Si avverte un certo fastidio durante l’inserimento dell’ago relativo alla spinale vera e propria; non è dolore, ma si tratta di una sensazione non gradevole. In caso di percezione di una sorta di scossa va immediatamente segnalata all’anestesista.
- Entro pochi attimi inizia a comparire una sensazione di calore e di intorpidimento, simile a quella di un’anestesia al dente. Si avverte ancora il tatto e la pressione e si è in grado di muovere le gambe.
- Nell’arco di 5-10 minuti le gambe diventeranno pesanti e sempre più difficile da muovere.
In genere i pazienti descrivono queste sensazioni come strane, anomale, ma non spiacevole e soprattutto mai dolorose.
Controindicazioni
Non è in genere possibile procedere con questo tipo di anestesia in caso di:
- rifiuto da parte del paziente,
- grave carenza di potassio,
- infezione a livello del sito d’iniezione,
- presenza di disturbi della coagulazione (ad esempio l’emofilia, o l’assunzione di anticoagulanti come il warfarin),
- malformazioni del midollo spinale (come la spina bifida),
- deformità della colonna vertebrale o severa forma di artrite alla colonna vertebrale.
In genere non viene praticata nei bambini.
Pericoli
Di solito gli anestetici locali sono sicuri, se usati alle dosi consigliate, tuttavia la maggior parte delle complicazioni è connessa non tanto ai farmaci usati, quanto alle tecniche di anestesia, che possono provocare tossicità sistemica, oppure alle conseguenze della paralisi motoria.
Purtroppo come per ogni farmaco gli effetti collaterali possono essere inevitabili e imprevedibili, ma:
- effetti realmente gravi o pericolosi sono estremamente rari,
- sono invece più comuni piccoli fastidi destinati a sparire in modo relativamente rapido.
Gli effetti collaterali più comuni (da un caso su 10 a uno su 100) dell’anestesia spinale sono:
- Difficoltà a urinare nelle ore successive all’intervento, in quanto viene coinvolto dall’anestesia anche il nervo responsabile del controllo della vescica; in caso di problemi può essere utilizzato un catetere fino a risoluzione.
- Abbassamento della pressione del sangue, contrastato spesso fin da subito con una costante idratazione endovena, che tuttavia può causare un senso di stanchezza o leggero malessere.
- Prurito, un effetto collaterale legato più che altro ai possibili farmaci antidolorifici iniettati insieme all’anestetico.
- Nausea e vomito, facilmente controllabili attraverso medicinali, ma decisamente meno comuni rispetto al ricorso all’anestesia totale.
- Mal di schiena, legato al fatto di restare disteso sul lettino in sala operatoria e non al tipo di anestesia usato.
- Fallimento dell’anestesia spinale, ossia il controllo del dolore non è sufficiente; si può ricorrere all’utilizzo di ulteriori antidolorifici e l’operazione non verrà iniziata finchè non sia garantito il comfort del paziente.
- Mal di testa (vedi dopo).
Complicazioni meno comuni (un caso su mille) comprendono:
- rallentamento della funzione respiratoria e sonnolenza.
Complicazioni rare (non più di un caso su 10000) sono.
- convusioni,
- depressione respiratoria,
- danni ai nervi,
- ascessi (infezioni),
- arresto cardiaco.
Per dare l’idea della sicurezza dell’intervento si pensi che esiste un rischio maggiore di morire di incidente stradale piuttosto che andare incontro a danni permanenti a seguito di anestesia spinale.
Mal di testa post anestesia
La comparsa di mal di testa dopo un intervento è un’evenienza piuttosto comune, a prescindere dal tipo di anestesia effettuata; questo può avvenire a causa di:
- farmaci anestetici usati,
- intervento in sé,
- disidratazione,
- ansia.
Nel caso dell’anestesia spinale il mal di testa potrebbe essere causato dal contatto accidentale dell’ago con la membrana aracnoide o con il midollo spinale durante l’iniezione.
Il mal di testa post anestesia di solito inizia da 12 a 36 ore dopo l’intervento ed è caratterizzato da un dolore lancinante in corrispondenza della fronte, anche se può colpire altre zone della testa e del collo e causare fotofobia (fastidio da luce forte); diminuisce se si sta sdraiati, e questo sta a indicare che è scatenato da cause posturali.
Soggetti giovani e donne che hanno partorito sono i soggetti a maggior rischio di manifestare questo effetto collaterale.
Questo tipo di mal di testa nella maggior parte dei casi regredisce velocemente, tuttavia nel caso persistesse è consigliabile segnalarlo al medico, che in genere suggerisce di:
- assumere molti liquidi (utile anche la caffeina),
- provare i normali analgesici orali,
- restare a letto a riposo, sdraiati.
Nei casi più gravi l’anestesista interviene con una tecnica specifica, che prevede l’iniezione in sede lombare di una piccola quantità di sangue prelevata dal braccio del paziente stesso, per stimolare la formazione di un coagulo che possa riparare il piccolo danno provocato dall’iniezione iniziale.
Nel caso di ulteriori recidive si provvederà ad approfondire con esami neurologici per valutare possibili cause alternative del mal di testa.
Domande frequenti
Qual è la differenza tra anestesia spinale e anestesia epidurale?
L’anestesia spinale richiede un’unica iniezione, con un ago lungo e sottile che inietta l’anestetico proprio in prossimità dei nervi, nel liquido che circonda il midollo spinale. L’effetto durante in genere da un’ora e mezza a quattro ore.
Durante l’anestesia epidurale un catetere viene inserito nella schiena e lì lasciato per tutta la durata dell’intervento, permettendo all’anestesista di regolare l’anestesia in tempo più o meno reale. Può essere lasciato in posizione fino a 2-3 giorni se necessario.
La spinale causa perdita del controllo muscolare delle gambe, cosa che non succede con l’epidurale (che per esempio può essere usata durante un parto naturale per togliere esclusivamente il dolore).
Infine l’anestesia epidurale può anche essere effettuata fino a livello cervicale, a differenza della spinale che viene praticata solo ad altezza lombare.
Sarò sveglio durante l’intervento?
In genere sì, il paziente rimane sveglio e cosciente, ma viene spesso somministrato un blando sedativo per aumentare il comfort e favorire qualche breve sonno durante l’intervento.
In alcuni casi può essere necessario associare un anestetico generale e far quindi addormentare il paziente.
Si sente qualcosa durante l’intervento?
L’intervento non inizierà finchè l’effetto dell’anestesia spinale non sarà completo.
Il paziente non sentirà quindi alcun dolore, mentre talvolta si avverte una sorta di manipolazione. In genere si perde la capacità di movimento delle gambe per tutta la durata dell’anestesia.
Leggi anche:
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Perché abbiamo gli incubi?
- Dormire dopo pranzo: la pennichella fa bene o male alla salute?
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Differenze tra fase REM e NON REM del sonno
- Cosa sente chi è in coma?
- Che significa malattia terminale?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Quanto tempo mi rimane da vivere?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Cosa si prova a vivere il proprio funerale?
- Differenza tra morte assistita (suicidio assistito), eutanasia e testamento biologico
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Mark Sloan e il recupero fittizio: il mistero del cervello pochi attimi prima di morire
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Esperienze di pre-morte: uno scherzo del cervello o la prova che esiste il paradiso? Finalmente sappiamo la risposta
- Quando il paziente deceduto “resuscita”: la Sindrome di Lazzaro
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Tumore del colon retto: terapia personalizzata col test RAS
- Rigor mortis (rigidità cadaverica): perché avviene e dopo quanto tempo dalla morte?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

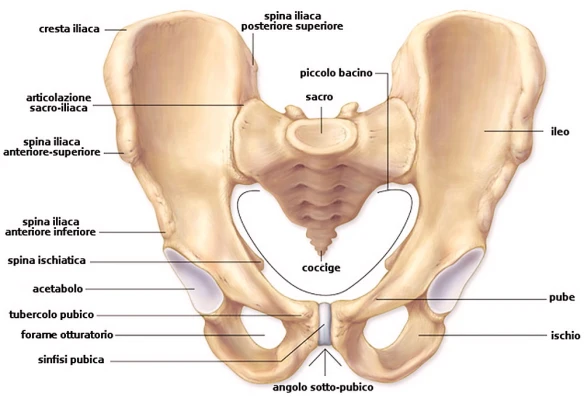 Con “pube” (in inglese “pubis”) si identifica una regione anatomica, sita nella parte inferiore della regione ipogastrica e osso pubico. Il pube è la porzione infero-ventrale dell’area iliaca, sostenuta da due ossa, a loro volta chiamate pube, pari e simmetriche che, unitamente all’ileo e all’ischio, concorrono a formare la cintura pelvica dei tetrapodi. I due pubi, destro e sinistro, sono uniti tra loro dalla sinfisi pubica che nelle donne si rammollisce durante la gravidanza e si rilascia durante il parto. La regione anatomica del pube, di forma triangolare, nella pubertà si ricopre di peli.
Con “pube” (in inglese “pubis”) si identifica una regione anatomica, sita nella parte inferiore della regione ipogastrica e osso pubico. Il pube è la porzione infero-ventrale dell’area iliaca, sostenuta da due ossa, a loro volta chiamate pube, pari e simmetriche che, unitamente all’ileo e all’ischio, concorrono a formare la cintura pelvica dei tetrapodi. I due pubi, destro e sinistro, sono uniti tra loro dalla sinfisi pubica che nelle donne si rammollisce durante la gravidanza e si rilascia durante il parto. La regione anatomica del pube, di forma triangolare, nella pubertà si ricopre di peli.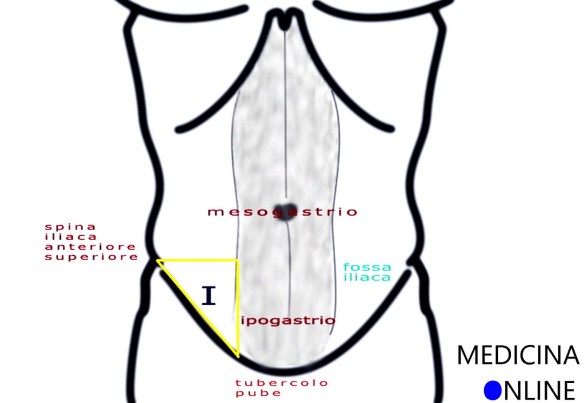 Con “inguine” (anche chiamato “regione inguinale”, in inglese “groin”) si identifica la porzione anteriore, laterale ed inferiore della parete addominale, corrispondente alla fossa iliaca (destra e sinistra), quindi stiamo parlando di una zona posta più in alto e più lateralmente rispetto al pube. L’inguine è delimitato dall’anca, identificato in superficie dalla piega che connette l’arto inferiore al tronco, pertanto è il corrispettivo caudale dell’ascella, alla quale è accomunato per la presenza del caratteristico gruppo linfonodale, nonché di caratteristiche cutanee comuni (in particolar modo, le ghiandole sudoripare apocrine).
Con “inguine” (anche chiamato “regione inguinale”, in inglese “groin”) si identifica la porzione anteriore, laterale ed inferiore della parete addominale, corrispondente alla fossa iliaca (destra e sinistra), quindi stiamo parlando di una zona posta più in alto e più lateralmente rispetto al pube. L’inguine è delimitato dall’anca, identificato in superficie dalla piega che connette l’arto inferiore al tronco, pertanto è il corrispettivo caudale dell’ascella, alla quale è accomunato per la presenza del caratteristico gruppo linfonodale, nonché di caratteristiche cutanee comuni (in particolar modo, le ghiandole sudoripare apocrine).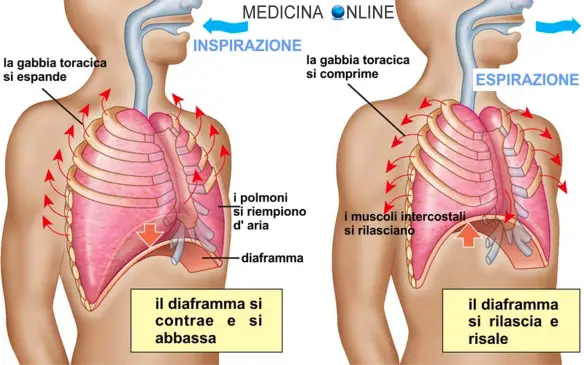 Il diaframma o diaframma toracico è un muscolo impari, cupoliforme e laminare che separa la cavità toracica da quella addominale. Il diaframma è il più importante muscolo respiratorio. Il diaframma è una lamina muscolo-tendinea avente la forma di una cupola la cui convessità è rivolta superiormente verso il torace e la cui concavità è rivolta inferiormente verso l’addome. Esso è formato da un ampio tendine centrale detto centro frenico dal quale originano i fasci carnosi del muscolo che si inseriscono sullo sterno, sulle coste e sulle vertebre lombari.
Il diaframma o diaframma toracico è un muscolo impari, cupoliforme e laminare che separa la cavità toracica da quella addominale. Il diaframma è il più importante muscolo respiratorio. Il diaframma è una lamina muscolo-tendinea avente la forma di una cupola la cui convessità è rivolta superiormente verso il torace e la cui concavità è rivolta inferiormente verso l’addome. Esso è formato da un ampio tendine centrale detto centro frenico dal quale originano i fasci carnosi del muscolo che si inseriscono sullo sterno, sulle coste e sulle vertebre lombari.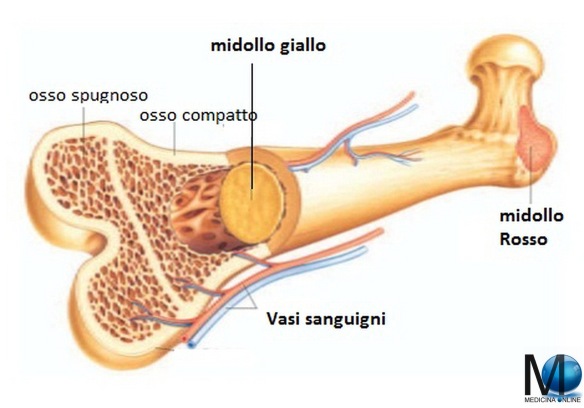 Qual è la differenza tra il midollo osseo e le cellule staminali?
Qual è la differenza tra il midollo osseo e le cellule staminali?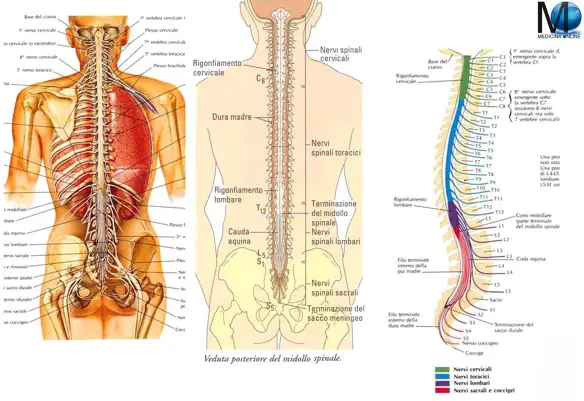 Il midollo spinale è la parte extra cranica del sistema nervoso centrale, è situato all’interno del canale vertebrale nella della colonna vertebrale ed è responsabile della trasmissione degli impulsi nervosi dal centro alla periferia e viceversa. Il midollo spinale dà origine, con i nervi spinali, al sistema nervoso periferico. Ovviamente non può essere trapiantato e sue lesioni possono portare a paralisi tanto più gravi quanto si verificano più in alto. Lesioni del midollo spinale possono essere così gravi da condurre a morte il soggetto.
Il midollo spinale è la parte extra cranica del sistema nervoso centrale, è situato all’interno del canale vertebrale nella della colonna vertebrale ed è responsabile della trasmissione degli impulsi nervosi dal centro alla periferia e viceversa. Il midollo spinale dà origine, con i nervi spinali, al sistema nervoso periferico. Ovviamente non può essere trapiantato e sue lesioni possono portare a paralisi tanto più gravi quanto si verificano più in alto. Lesioni del midollo spinale possono essere così gravi da condurre a morte il soggetto.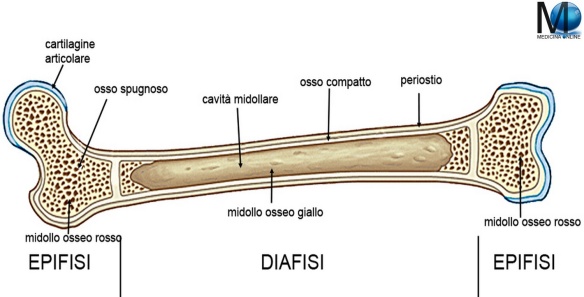
 Molto spesso si parla di anestesia epidurale e di anestesia spinale come se fossero sinonimi. Esistono delle differenze? Le due tecniche portano a risultati simili, la differenza è soprattutto tecnica. Entrambe vengono comunemente impiegate per l’anestesia del taglio cesareo. Entrambe sono tecniche di anestesia loco-regionale maggiore.
Molto spesso si parla di anestesia epidurale e di anestesia spinale come se fossero sinonimi. Esistono delle differenze? Le due tecniche portano a risultati simili, la differenza è soprattutto tecnica. Entrambe vengono comunemente impiegate per l’anestesia del taglio cesareo. Entrambe sono tecniche di anestesia loco-regionale maggiore. Immunità specifica umorale
Immunità specifica umorale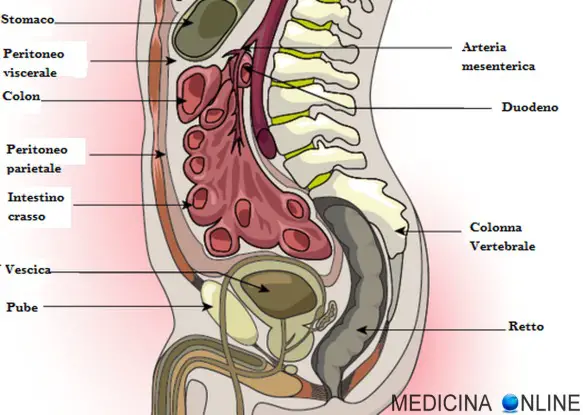 Il peritoneo è una membrana sierosa mesoteliale, sottile e quasi trasparente, che si trova nell’addome e costituisce il rivestimento della cavità addominale e di parte di quella pelvica (peritoneo parietale), inoltre ricopre anche gran parte dei visceri contenuti al suo interno (peritoneo viscerale), fissandoli al contempo alle pareti della cavità (legamenti dei visceri).
Il peritoneo è una membrana sierosa mesoteliale, sottile e quasi trasparente, che si trova nell’addome e costituisce il rivestimento della cavità addominale e di parte di quella pelvica (peritoneo parietale), inoltre ricopre anche gran parte dei visceri contenuti al suo interno (peritoneo viscerale), fissandoli al contempo alle pareti della cavità (legamenti dei visceri).