 La cistifellea (chiamata anche colecisti o vescicola biliare, oppure gallbladder in inglese) è un organo sito nell’addome, al di sotto del fegato, di modeste dimensioni che supporta la digestione immagazzinando la bile prodotta dal fegato.
La cistifellea (chiamata anche colecisti o vescicola biliare, oppure gallbladder in inglese) è un organo sito nell’addome, al di sotto del fegato, di modeste dimensioni che supporta la digestione immagazzinando la bile prodotta dal fegato.
Dove si trova la cistifellea?
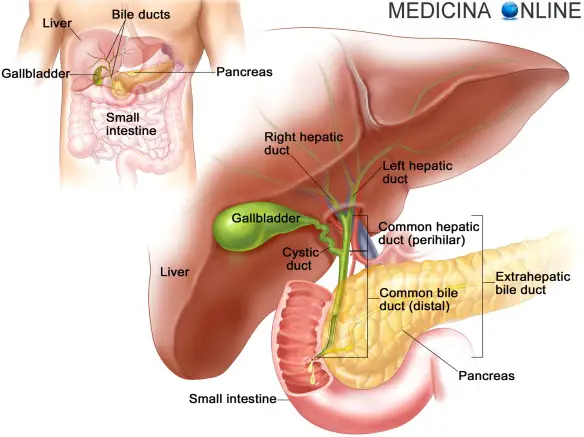
È localizzata sotto il fegato, nella zona superiore destra dell’addome, più in particolare nella porzione anteriore del solco sagittale destro (fossa cistica) della faccia inferiore del fegato. Corrisponde sulla parete addominale al punto di Murphy (detto anche punto cistico), ossia il punto di incrocio della linea tangente al margine laterale del muscolo retto dell’addome e la linea orizzontale tangente al punto più declive dell’arcata costale. Si pone a livello della 9ª e 10ª costa e tra la 12ª vertebra toracica e la 2ª vertebra lombare.
Quanto è grande la cistifellea?
La cistifellea è un organo piriforme lungo 7-10 cm e con una capacità di 50 ml, di colore grigio o verde; la cistifellea ha una forma simile a una pera rovesciata.
Leggi anche:
- Colangite sclerosante primitiva autoimmune: cura, sopravvivenza
- Colangite acuta: cause, sintomi, diagnosi, terapia, dieta
- Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
A che serve la cistifellea?
Il suo compito è quello di immagazzinare e concentrare la bile (un liquido giallo-verdastro prodotto dagli epatociti del fegato) durante il digiuno. La bile verrà poi utilizzata durante i processi digestivi allo scopo di facilitare la digestione e l’assorbimento dei grassi e delle vitamine liposolubili, e neutralizzare l’acidità del chimo proveniente dallo stomaco.
Si può vivere senza cistifellea?
E’ possibile una vita senza cistifellea? A tale proposito leggi: Si può vivere senza cistifellea?
Anatomia della colecisti
La cistifellea risulta quasi per intero rivestita dal peritoneo della faccia viscerale del fegato andando così a costituire il foglietto inferiore del legamento coronario di questo. Talvolta la cistifellea è incorporata parzialmente nel parenchima epatico (cistifellea intraparenchimatosa), oppure è legata al fegato da un corto mesentere peritoneale (cistifellea mesenteriale). Su di essa si distinguono un fondo, un corpo e un collo. Il collo è la porzione più mediale e vicina all’ilo, connessa al fegato mediante un mesentere in cui passa l’arteria cistica, ramo dell’arteria epatica propria; può presentare un infundibolo, detto tasca di Hartmann. Il corpo è adagiato nella fossa cistica, costituisce la porzione intermedia della cistifellea. Il fondo è l’espansione laterale del corpo, ed è spesso in rapporto con il colon trasverso o talvolta con la parete addominale anteriore; si può protrudere oltre il margine inferiore del fegato per uno o due centimetri.
Cenni di patologia
La cistifellea può essere sede di calcoli (Calcolosi biliare o Colelitìasi), che si formano a causa di un eccesso di colesterolo e di calcio inorganico; è un problema abbastanza comune (ne viene colpita circa il 15% della popolazione) e la diagnosi attualmente si basa sull’ecografia del fegato e delle vie biliari. Nei casi più gravi si rende necessaria la terapia chirurgica mediante laparoscopia in anestesia generale. Una dieta equilibrata ricca di frutta e verdura riduce notevolmente la possibilità di una loro formazione. La sindrome di Habba causa uno svuotamento precoce della bile contenuta nella cistifellea che si riversa nell’intestino e provoca condizioni di diarrea cronica, spesso scambiata per IBS.
Leggi anche:
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Atresia biliare nel neonato: sintomi, diagnosi e terapia
- Empiema della colecisti: cause, sintomi, diagnosi, rischi, cure
- Dieta per le malattie del fegato: cibi consigliati e consigli
- Manovra e segno di Murphy positivo o negativo: cos’è e cosa indica
- Bile: dove si trova, a che serve e da cosa è composta?
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
- Dove si trova il fegato ed a che serve?
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Trachea: anatomia e funzioni in sintesi
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra laringe, faringe e trachea
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Dove si trova il pancreas ed a che serve?
- Glucagone: cos’è, a cosa serve, alto, adrenalina e diabete
- Somatostatina: cos’è ed a cosa serve? Efficacia come farmaco antitumorale
- Dolore nel lato sinistro e destro del corpo: a cosa corrisponde?
- Differenza tra dolore somatico, viscerale, superficiale e profondo
- Differenza tra intestino tenue e crasso
- Feci nere e melena: cause e cure in adulti e neonati
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

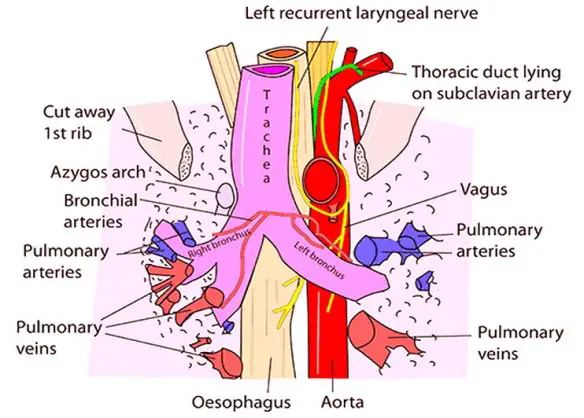 La trachea e l’esofago sono strutture anatomiche che decorrono verticalmente e parallelamente partendo entrambe dalla faringe con la trachea posizionata anteriormente all’esofago. Durante la
La trachea e l’esofago sono strutture anatomiche che decorrono verticalmente e parallelamente partendo entrambe dalla faringe con la trachea posizionata anteriormente all’esofago. Durante la  Termini come effetto collaterale, reazione avversa, evento avverso non sono affatto sinonimi e non vanno usati indifferentemente, come spesso succede. Proviamo a spiegarne qui le differenze.
Termini come effetto collaterale, reazione avversa, evento avverso non sono affatto sinonimi e non vanno usati indifferentemente, come spesso succede. Proviamo a spiegarne qui le differenze.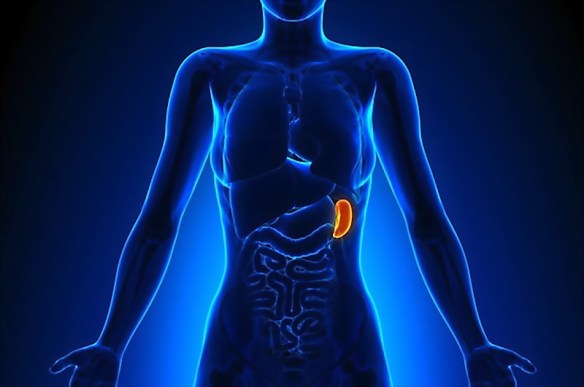 In un
In un  Un paziente mi ha chiesto tempo fa quale differenza ci fosse tra la febbre e la piressia. La risposta è decisamente rapida: tra la febbre e la piressia non c’è alcuna differenza, i due termini (fever e pyrexia in inglese) sono infatti sinonimi ed entrambi indicano:
Un paziente mi ha chiesto tempo fa quale differenza ci fosse tra la febbre e la piressia. La risposta è decisamente rapida: tra la febbre e la piressia non c’è alcuna differenza, i due termini (fever e pyrexia in inglese) sono infatti sinonimi ed entrambi indicano: Le “controindicazioni” (in inglese “contraindication“) sono tutte quelle circostanze che sconsigliano l’impiego di un farmaco, di una terapia o di un procedimento diagnostico, in quanto aumentano il rischio nell’utilizzo di quel farmaco. Le controindicazioni possono essere assolute o relative.
Le “controindicazioni” (in inglese “contraindication“) sono tutte quelle circostanze che sconsigliano l’impiego di un farmaco, di una terapia o di un procedimento diagnostico, in quanto aumentano il rischio nell’utilizzo di quel farmaco. Le controindicazioni possono essere assolute o relative.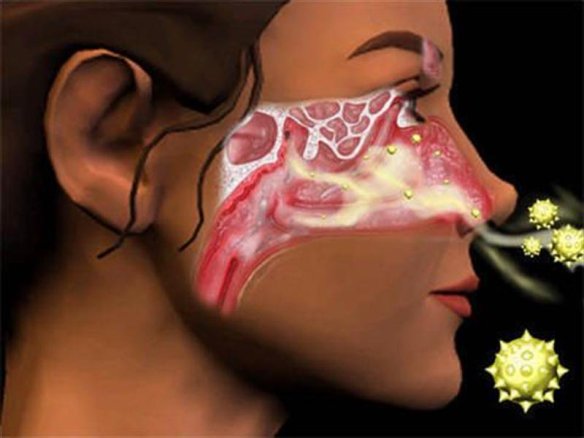 Il “naso chiuso”, chiamato scientificamente “ostruzione delle vie respiratorie nasali” o più semplicemente “congestione nasale” è uno dei problemi più diffusi e fastidiosi dell’apparato respiratorio. Nella maggioranza dei casi è un problema che tende a risolversi in pochi giorni e che non indica nulla di grave.
Il “naso chiuso”, chiamato scientificamente “ostruzione delle vie respiratorie nasali” o più semplicemente “congestione nasale” è uno dei problemi più diffusi e fastidiosi dell’apparato respiratorio. Nella maggioranza dei casi è un problema che tende a risolversi in pochi giorni e che non indica nulla di grave. Una delle domande che mi sento rivolgere più spesso quando prescrivo un farmaco è:
Una delle domande che mi sento rivolgere più spesso quando prescrivo un farmaco è: