 La sindrome del bambino scosso (anche chiamata con l’acronimo SBS, o Trauma cranico abusivo o ancora sindrome da scuotimento; in Continua a leggere
La sindrome del bambino scosso (anche chiamata con l’acronimo SBS, o Trauma cranico abusivo o ancora sindrome da scuotimento; in Continua a leggere
Archivi categoria: Pediatria e malattie dell’infanzia
Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
 In questo mio predente articolo avevamo parlato di ipospadia: Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
In questo mio predente articolo avevamo parlato di ipospadia: Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
Oggi vediamo qual è la terapia per l’ipospadia.
L’intervento chirurgico è l’unico trattamento terapeutico in grado di curare l’ipospadia. L’operazione si rende necessaria per tre motivi:
- Motivo funzionale. Ricostruendo l’uretra e posizionando il meato urinario nel punto corretto, il paziente non incontra più difficoltà durante la minzione.
- Motivo sessuale. Per permettere la normale erezione del pene. Questo aspetto è molto importante se il paziente soffre di pene curvo congenito
- Motivo estetico. Un aspetto normale del pene infonde sicurezza al paziente ed elimina ogni imbarazzo, dovuto ai deficit di natura sessuale.
A che età operarsi?
L’intervento chirurgico si può effettuare a qualsiasi età, ma quella consigliata è compresa tra i 4 e i 18 mesi di vita. Per i seguenti motivi: primo, il decorso post-operatorio è meno traumatico per un neonato (che non lo ricorderà), rispetto a quello di un adulto; secondo, si evitano le spiacevoli complicazioni che affliggono l’adulto con ipospadia.
Se non si agisce in questo primo arco di tempo, si consiglia di aspettare il 5°-6° anno di vita. Si è osservato, infatti, che, nei bambini di età compresa tra i 2 e i 4 anni, il decorso post-operatorio è di difficile gestione e il trauma psicologico è notevole.
Leggi anche: Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Chi sono i candidati ideali per l’intervento?
Tutti coloro che presentano ipospadia possono sottoporsi all’intervento. Tuttavia, i casi più lievi, in cui il meato urinario è dislocato appena sotto la punta del glande, possono evitare l’operazione. Questi pazienti possono condurre un vita normale anche senza intervento correttivo.
Viceversa, i casi moderati-gravi necessitano dell’operazione, specialmente se all’ipospadia si aggiungono le già citate anomalie anatomiche associate.
Leggi anche: L’autopalpazione del testicolo ti salva dal cancro testicolare
Come si svolge l’intervento per correggere l’ipospadia?
Il chirurgo ricostruisce il canale uretrale e il nuovo meato urinario, grazie a del tessuto prelevato dalla mucosa buccale o dal prepuzio (proveniente dalla parte dorsale del pene). A tal proposito, non bisogna trascurare il seguente dettaglio: occorre evitare di sottoporre il neonato a circoncisione (cioè alla rimozione chirurgica del prepuzio, come gesto culturale o per questioni igieniche) prima dell’operazione di ipospadia.
La durata dell’intervento può variare da una a tre ore, durante le quali il paziente è sottoposto ad anestesia generale.
Le tecniche di intervento sono assai numerose; ognuna ha una procedura particolare, in alcuni casi suddivisa in due momenti. La scelta di una tecnica chirurgica, piuttosto che di un’altra, dipende dall’esperienza del chirurgo, dal tipo di ipospadia e dalla conformazione del pene. Le tecniche chirurgiche attualmente più impiegate sono:
- Tecnica di Mathieu
- Tecnica di Duckett
- Tecnica di Snodgrass
- Tecnica di Bracka in due tempi.
Leggi anche: Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
Successo e complicazioni dell’intervento
La maggior parte degli interventi chirurgici di ipospadia (circa il 90%) riesce con successo e senza complicazioni future. Tuttavia, una piccola percentuale di casi, il 10% circa, è soggetta a fistola uretrale o a stenosi uretrale. Di fronte a queste complicazioni, si rende purtroppo necessario effettuare un secondo intervento.
- La fistola uretrale consiste nella formazione di un foro, che mette in comunicazione la nuova uretra ricostruita con l’esterno.
- La stenosi uretrale è un restringimento della nuova uretra, che impedisce il passaggio dell’urina.
I fattori che incidono sulla buona riuscita dell’intervento, sono:
- accuratezza ed esperienza del chirurgo;
- strumentazioni adeguate;
- età del paziente.
Cosa fare dopo l’operazione?
I pazienti sono dimessi dopo un giorno di degenza ospedaliera, ma necessitano di una protratta assistenza post-operatoria (in particolare quelli più piccoli), lunga anche diverse decine di giorni. Le misure di assistenza consistono in:
- Applicazione di un catetere. Il catetere è fondamentale per drenare le urine, contenute nella vescica, durante i primi 10 giorni che seguono l’intervento. Senza di esso, l’orinazione non sarebbe possibile.
- Medicazione della ferita. Essa prevede che il pene venga bendato e immobilizzato per qualche giorno, per scongiurare infezioni e consentire ai tessuti di rimarginarsi.
Leggi anche: Glande del pene: funzioni, anatomia ed immagini
Dopo l’operazione: cosa è normale e cosa deve preoccupare?
Dopo l’intervento, è normale subire una leggera perdita di sangue e di urine. Deve allarmare, invece, la comparsa di pus, febbre e arrossamento cutaneo: ciò vuol dire che è in corso un’infezione. In questi frangenti, è opportuno rivolgersi al medico.
Infine, per 2-3 mesi è consigliabile non comprimere la zona interessata e non utilizzare la bicicletta.
Prognosi
La buona percentuale di riuscita dell’intervento e i benefici, che ne derivano, fanno sì che la prognosi dell’ipospadia sia positiva. Viceversa, un’ipospadia non curata influenza, in modo negativo, il tenore di vita. Come si è detto, l’intervento svolto in giovane età è meno traumatico rispetto a quello effettuato sull’adulto. D’altro canto, un bambino necessita di un’assistenza post-operatoria più attenta. Escluse queste differenze, però, l’anomalia anatomica si risolve allo stesso modo e con la stessa percentuale di successo.
Un discorso diverso meritano i casi più gravi: essi, oltre a presentare altre malformazioni anatomiche del pene e dell’apparato urinario, sono caratterizzati da intersessualità. Per questi pazienti, sono raccomandate sia l’operazione chirurgica (per risolvere l’ipospadia e le patologie associate) sia una terapia ormonale a base di testosterone.
Leggi anche:
- Ho sofferto di ipospadia e non riesco ad avere un figlio: cosa posso fare?
- Differenza tra fimosi serrata e non serrata
- Impianto di protesi testicolare: quando, come e perché si effettua
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
- L’autopalpazione del testicolo ti salva dal cancro testicolare
- Com’è fatto il pene al suo interno?
- Micropene: quanto misura, complicazioni, c’è una cura?
- Testicolo ritenuto (criptorchidismo): terapia e complicazioni
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Balanite, lichen planus, verruche, candida, gonorrea: le infezioni del pene
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Come indossare un profilattico in modo semplice e sicuro
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Zone erogene femminili: scopri i punti insospettabili che le danno piacere
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su Tumblr e su Pinterest, grazie!
Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
L’ipospadia è un’anomalia anatomica congenita – presente fin dalla nascita – che altera la struttura dell’uretra normale. Nei pazienti affetti, il canale uretrale è più corto rispetto al normale e la sua apertura non risiede dove dovrebbe, cioè nella punta del pene. Ciò determina diversi disturbi, che riguardano la minzione e l’eiaculazione. I casi più gravi di ipospadia meritano un’attenzione particolare, in quanto si associano, di frequente, ad altre malformazioni del pene. L’ipospadia richiede un intervento chirurgico, che ricostruisca l’uretra e posizioni la sua apertura in corrispondenza della punta del pene. È un’operazione delicata, ma con una buona percentuale di successo. Si raccomanda di eseguirla nei primi anni di vita.
Anatomia di pene e uretra
Per capire al meglio cosa avviene nell’ipospadia, è opportuno fare un breve ripasso dell’anatomia del pene e dell’uretra.
Il pene è situato tra pube e perineo. Esso ha forma cilindrica ed è composto, principalmente, da tre strutture: il corpo, la testa e il prepuzio. Il corpo è costituito dai due corpi cavernosi, paralleli tra loro e posti nella fascia dorsale (lato superiore) del pene, e dal corpo spongioso posto nella fascia ventrale (lato inferiore). Queste tre strutture sono avvolte da tessuto connettivo. Nei corpi cavernosi passano le arterie cavernose, mentre nel corpo spongioso passa l’uretra. All’origine del corpo c’è lo scroto, contenente i testicoli.
La testa corrisponde al glande, il quale presenta un’apertura sulla punta, il cosiddetto meato urinario, attraverso cui fuoriescono urina e sperma. Il glande è circondato da una zona particolare, chiamata corona. Infine, il prepuzio è una strato di pelle, che serve a ricoprire il glande.
L’uretra è un canale di circa 18-20 centimetri, che origina dalla vescica e serve a condurre verso l’esterno l’urina durante la minzione e (nell’uomo) lo sperma durante l’eiaculazione. L’uretra attraversa il pavimento pelvico e il pene. Nell’uomo, la sua apertura, o meato urinario, risiede nel glande, in corrispondenza della punta.
Leggi anche: Com’è fatto il pene al suo interno?
Cos’è l’ipospadia?
L’ipospadia è un’anomalia anatomica congenita del pene, caratterizzata da un’alterata struttura dell’uretra e da un posizionamento errato della sua apertura. Infatti, il canale è più breve e il meato urinario, anziché trovarsi nella punta del glande, occupa un punto qualsiasi della fascia ventrale (lato inferiore) del pene.
Leggi anche: Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Tipi di ipospadia
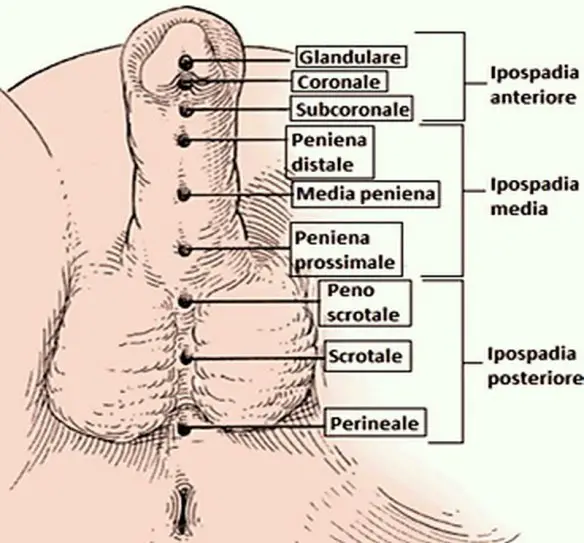
Esistono diverse forme di ipospadia, a seconda di dove si posizioni l’apertura dell’uretra, l’ipospadia può essere di vari tipi (vedi foto in basso):
- Ipospadia anteriore. È la forma meno grave: il meato è solo leggermente spostato rispetto al normale; esso può risiedere tra glande e porzione subcoronale. Allontanandosi dal meato urinario normale, prende il nome di: glandulare (superiormente alla corona), coronale ( a livello della corona del glande), o subcoronale (al di sotto della corona).
- Ipospadia media (chiamata anche ipospadia peniena dal momento che il meato anormale è sito sull’asta peniena). È la forma di gravità intermedia. L’apertura può trovarsi in un punto compreso tra la zona subcoronale e l’attaccatura dello scroto. Allontanandosi dal meato normale, si classifica in distale, media e prossimale.
- Ipospadia posteriore. È la forma più grave. Sono comprese in questa categoria tutte le ipospadie, il cui meato è situato tra scroto e perineo. Si divide in peno-scrotale (il meato anormale è sito sull’attaccatura dello scroto), scrotale (meato sullo scroto) e perineale (il meato è situato sul perineo, a distanza variabile dall’ano).
Anomalie associate all’ipospadia ed intersessualità
Le forme più gravi di ipospadia sono spesso associate ad altre anomalie anatomiche del pene o dell’apparato urinario. Tra queste, la più frequente è il cosiddetto pene curvo congenito. Tuttavia, possono presentarsi anche criptorchidismo, idrocele, ernia inguinale e malformazioni renali. Queste associazioni, se presenti, vanno prese in notevole considerazione, perché potrebbero essere collegate a una condizione di intersessualità, in cui un individuo ha caratteri sessuali sia maschili che femminili. Le cause di intersessualità comprendono alterazioni sia dei cromosomi sessuali che degli ormoni sessuali. Per approfondire: Intersessualità: cause, tipi, sintomi, terapia
Cos’è il pene curvo congenito?
Consiste in un curvatura eccessiva del pene, dovuta a un minore sviluppo della fascia ventrale del pene e a uno sviluppo maggiore di quella dorsale. Di conseguenza, chi ne soffre ha difficoltà d’erezione: il pene, infatti, rimane curvato verso il basso.
Il pene curvo congenito, come dice il nome stesso, è presente fin dalla nascita, ma il paziente se ne accorge dopo lo sviluppo puberale. L’associazione più frequente è tra pene curvo congenito e l’ipospadia media (meato anormale sito sull’asta del pene).
Leggi anche: Pene curvo o storto: potrebbe essere “induratio penis plastica” (malattia di La Peyronie)
Diffusione dell’ipospadia
L’esatta incidenza dell’ipospadia non è nota: alcuni dati sostengono che, a presentare tale anomalia, sia un individuo ogni 300 nuovi maschi; altri studi statistici parlano di un malato ogni 100 nuovi maschi. Quello che invece è assolutamente certo è che le tre forme di ipospadia si verificano con frequenza diversa: l’ipospadia anteriore è quella più comune, in quanto caratterizza il 75% circa dei casi; al secondo posto si posiziona l’ipospadia posteriore, con un buon 20%, che – come prima accennato – statisticamente è la forma maggiormente associata al pene curvo congenito.
L’ultimo posto è occupato dall’ipospadia media, la più grave, che colpisce il 5% circa dei malati.
Quali sono le cause dell’ipospadia?
Allo stato attuale della ricerca scientifica, l’esatta causa dell’ipospadia non è stata ancora del tutto chiarita. Le ipotesi più probabili sono due: la prima riguarda il testosterone e lo sviluppo fetale; la seconda è legata alla familiarità.
- Testosterone e sviluppo fetale. Alcuni ormoni sessuali maschili, in particolare il testosterone, si occupano, durante lo sviluppo fetale, della corretta formazione di uretra e pene. Nell’ipospadia, questo processo fondamentale viene meno. Non si conosce ancora cosa avvenga di preciso. Pare che si produca meno testosterone o che il testosterone secreto sia inefficace. Tale ipotesi, che vede protagonista il testosterone, spiegherebbe anche per quale motivo alcuni casi di ipospadia (in particolare quelli più gravi) siano caratterizzati da intersessualità.
- Familiarità. Secondo alcuni dati statistici, il 20% dei casi di ipospadia presenta, almeno, un altro familiare con la stessa anomalia. La componente familiare, pertanto, gioca un ruolo non trascurabile.
Leggi anche: Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
Fattori di rischio per l’ipospadia
Sulla base dei dati statistici, si sono individuati alcuni fattori di rischio. Essi riguardano la madre del futuro nascituro affetto da ipospadia. Tali fattori sono:
- età della madre superiore ai 40 anni;
- fumo;
- esposizione a sostanze chimiche (per esempio, pesticidi);
- assunzione di progesterone sintetico.
Sintomi, segni e complicanze
Come ormai dovrebbe essere chiaro, il principale segno dell’ipospadia riguardano l’uretra: il canale, che la costituisce, è incompleto e la sede della sua apertura verso l’esterno si trova in posizione scorretta. Pertanto, il meato urinario non risiede nella punta del glande, come di norma dovrebbe, ma è situato in un punto differente lungo la fascia ventrale del pene. A questo segno sono collegati i sintomi tipici dell’ipospadia:
- difficoltà a urinare;
- eiaculazione difficoltosa e precoce;
- disturbi psicologici (il paziente si sente menomato in una zona estremamente importante);
- pene curvo congenito.
L’associazione tra pene curvo congenito ed ipospadia, determina:
- difficoltà d’erezione;
- prepuzio incompleto.
Leggi anche: L’autopalpazione del testicolo ti salva dal cancro testicolare
Difficoltà della diagnosi precoce in fase neonatale
L’ipospadia è una malformazione congenita; pertanto, il paziente nasce con tale anomalia. Ciò nonostante, essa può passare inosservata a un’osservazione poco attenta del neonato, specialmente se è in forma lieve. Inoltre, i bambini indossano i pannolini e ciò contribuisce a non accorgersi del problema. Tuttavia la patologia si manifesta in pochi anni, quando il bambino comincia a usare la toilette, dal momento che insorgono le prime difficoltà causate dall’orinazione male orientata.
Leggi anche: Micropene: quanto misura, complicazioni, c’è una cura?
Ipospadia durante la pubertà
Il giovane può soffrire disagi psicologici nel sentirsi diverso dai coetanei. La difficoltà nell’orientare il getto dell’urina – specie se il meato alterato è molto distante dalla sua posizione normale – lo costringe spesso a non poter stare in piedi ma ad urinare da seduto, cosa da lui associata “alle femmine”, con tutti i problemi che possono scaturire in una fase così delicata dell’infanzia.
Ipospadia dopo la pubertà e nell’età adulta
A pubertà conclusa, l’ipospadia influenza in maniera determinante la vita dei pazienti. I disturbi non riguardano più solo la minzione, ma anche l’eiaculazione durante un rapporto sessuale ed il rapporto intimo con la partner, nel continuo timore di mostrarsi nudi ed essere giudicato. Una volta che il paziente diviene consapevole dei suoi disturbi, può arrivare a soffrire di depressione. Egli, infatti, si sente “diverso” e le difficoltà riscontrate, sia nella vita quotidiana sia in quella sessuale, aumentano la sensazione di sconforto morale. Non va dimenticato, inoltre, che tutti questi problemi vengono decisamente amplificati nel caso in cui l’ipospadia sia accompagnata dal cosiddetto pene ricurvo congenito.
Leggi anche: Testicolo ritenuto (criptorchidismo): terapia e complicazioni
Diagnosi di ipospadia
La diagnosi di ipospadia si effettua mediante un esame fisico del pene. Solo in questo modo, il medico può valutare la posizione del meato urinario e la presenza di eventuali anomalie associate, come il pene curvo congenito e il criptorchidismo.
Nonostante l’ipospadia sia visibile già dalla nascita, è possibile che essa passi inosservata. Per evitare ciò, è sufficiente esaminare attentamente il neonato. L’importanza di una diagnosi precoce è fondamentale per intervenire tempestivamente ed evitare le ripercussioni fisiche e psicologiche a cui va incontro l’adulto con ipospadia. Come si è detto, le ipospadie più gravi potrebbero essere collegate a fenomeni di intersessualità. Per sapere se il paziente ne è afflitto, si eseguono dei test genetici e di valutazione ormonale.
Terapia per l’ipospadia
Per conoscere le opzioni terapeutiche per l’ipospadia, vi invita a continuare la lettura con questo articolo: Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
Leggi anche:
- Ho sofferto di ipospadia e non riesco ad avere un figlio: cosa posso fare?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Glande del pene: funzioni, anatomia ed immagini
- Differenza tra fimosi serrata e non serrata
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Impianto di protesi testicolare: quando, come e perché si effettua
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Balanite, lichen planus, verruche, candida, gonorrea: le infezioni del pene
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Come indossare un profilattico in modo semplice e sicuro
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Zone erogene femminili: scopri i punti insospettabili che le danno piacere
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su Tumblr e su Pinterest, grazie!
Sindrome di Asperger in bambini ed adulti: primi sintomi, terapie
 La sindrome di Asperger (dal nome di uno psichiatra pediatra austriaco stimato dalla psichiatra che ha diagnosticato per prima questa malattia, Lorna Wing) è una malattia classificata fra i disturbi pervasivi dello sviluppo (DPS), ovvero quando sono presenti compromissioni nelle tre aree di sviluppo del bambino, quali interazione sociale, comunicazione verbale e non, repertorio di attività e interessi. La sindrome di Asperger è una forma lieve di questo tipo di disturbi, poiché non manifesta né difficoltà comunicative e né nello sviluppo cognitivo.
La sindrome di Asperger (dal nome di uno psichiatra pediatra austriaco stimato dalla psichiatra che ha diagnosticato per prima questa malattia, Lorna Wing) è una malattia classificata fra i disturbi pervasivi dello sviluppo (DPS), ovvero quando sono presenti compromissioni nelle tre aree di sviluppo del bambino, quali interazione sociale, comunicazione verbale e non, repertorio di attività e interessi. La sindrome di Asperger è una forma lieve di questo tipo di disturbi, poiché non manifesta né difficoltà comunicative e né nello sviluppo cognitivo.
Epidemiologia della sindrome di Asperger
Ne soffrono tre persone su 10mila e il 90% di questi sono di sesso maschile.
Cause della sindrome di Asperger
Le cause della sindrome di Asperger non sono state ancora del tutto chiarite, anche se la causa sembrerebbe essere di origine genetica. L’ipotesi è che la sindrome sia influenzata dall’azione sinergica di più geni in qualche modo alterati. Secondo lo psicologo clinico Tony Attwood, studioso della sindrome da numerosi anni, potrebbe favorire il disturbo l’età avanzata della madre o/e del padre.Si tratta comunque di un’ipotesi non dimostrata scientificamente, almeno per ora. Altri studi hanno permesso di osservare che a giocare un suo peso potrebbe essere l’età elevata soprattutto del padre.
Leggi anche:
- Le malattie genetiche più diffuse al mondo
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
Primi sintomi della sindrome di Asperger nei bambini
La sindrome di Asperger prevede la compromissione dell’interazione sociale, ovvero la tendenza all’isolamento del bambino affetto a 360°, anche per le forme di contatto più banali. Un bambino con la sindrome di Asperger, prova dei sentimenti di affetto, ma ha difficoltà di interazione con gli altri bambini, di goffaggine, anche se non in maniera acuta come nei casi di autismo. La maturità emotiva dei bambini con sindrome di Asperger è di solito inferiore di tre anni rispetto ai coetanei. I sintomi non sono visibili generalmente entro i primi tre anni di vita, solo dai 30 mesi di un bambino si possono cogliere le manifestazioni della sindrome di Asperger, ed è con la scuola che questa malattia risulta del tutto evidente: difficoltà nelle interazioni sociali, problemi di comunicazione, comportamenti ripetitivi e stereotipati, attività e interessi limitati, iperattività e disattenzione, ansia emergono palesemente fra i banchi di scuola quando il bambino si trova fra i compagni. La diagnosi può essere fatta con una buona accuratezza nei bambini dopo i 5 anni, mentre la diagnosi in bambini più piccoli non è sufficientemente attendibile.
Sintomi della sindrome di Asperger negli adulti
L’individuo malato, nei casi in cui non abbiamo a che fare con un mutismo selettivo, riesce ad avere una comunicazione con un’altra persona, ma risulterà sicuramente prolisso e ripetitivo su argomenti di suo interesse. L’adulto con questa sindrome ha poi la caratteristica di non comprendere le reazioni altrui di voler cambiare argomento o di interruzione della comunicazione per noia del discorso. Il tono di un malato di sindrome di Asperger sarà meno monotono che in un autistico, ma comunque di una prosodia povera. Il linguaggio sarà “strano”, forbito per certe età, ma che trasmetterà un chiaro senso di incoerenza. Ironia e sarcasmo non sono quasi per nulla compresi da chi ha questa sindrome; così come la gestualità e tutto quello che riguarda la comunicazione non verbale, è escluso da questi soggetti.
Leggi anche: Persone famose con la Sindrome di Asperger
Differenze sostanziali tra la sindrome di Asperger e l’autismo.
Il bambino con Asperger può sviluppare attaccamento per i famigliari (cosa che non avviene in caso di autismo); è consapevole della presenza degli altri intorno a sé, nonostante i suoi atteggiamenti e la sua comunicazione siano anomali; è loquace e prolisso, anche se il suo approccio verbale avviene sempre a sproposito o inopportunamente (invece i bimbi con autismo parlano pochissimo o per niente). Inoltre, il bambino con Asperger si rende pienamente conto della sua condizione di diversità rispetto a chi non ha il problema.
Caratteristiche della sensibilità sensoriale nei soggetti con sindrome di Asperger:
- Alcuni adulti con sindrome di Asperger ritengono che nella vita di tutti i giorni la loro sensibilità sensoriale ha un impatto maggiore rispetto alle problematiche che riguardano lo stringere amicizie, gestire le emozioni e trovare un impiego adatto.
- La sensibilità più comune è quella verso suoni specifici, ma ci possono essere anche sensibilità tattili, sensibilità riguardanti l´intensità della luce, il gusto e la consistenza di alcuni cibi, nonché la sensibilità verso certi odori.
- Ci può essere una reazione spropositata o al contrario sottotono rispetto ad un dolore fisico, al disagio e all’equilibrio, la percezione del movimento e l´orientamento corporeo possono risultare insoliti.
- In ambienti sensorialmente stimolanti, come ad esempio la classe, il bambino con una grande sensibilità sensoriale diventa iper vigilante, teso e distraibile, non sapendo quando arriverà la successiva dolorosa esperienza sensoriale.
- Sappiamo che questi segni sono presenti in maniera maggiore nell´infanzia e diminuiscono gradualmente durante l´adolescenza, ma rimangono caratteristiche permanenti per alcuni adulti con sindrome di Asperger.
Gli “interessi speciali”: caratteristiche
La sindrome di Asperger è caratterizzata anche da rigidità del pensiero e comportamenti bizzarri e inusuali, di cui fa parte la scarsità di interessi, paradossalmente parallela a curiosità solo per un determinato argomento (per esempio la geografia) o una attività, denominati “interessi speciali”. L´interesse può essere fonte di divertimento, apprendimento, identità, autostima e può essere utilizzato in maniera costruttiva dai genitori, insegnanti e terapeuti, inoltre quando si considerano gli aspetti positivi dell’interesse speciale è importante considerare non solo i benefici per la persona con Asperger ma anche gli eventuali benefici per la società che possono scaturire da questi interessi. Ecco una lista di caratteristiche tipiche degli interessi speciali:
- L’interesse speciale può durare periodi molto lunghi (anche due o tre anni), per poi esaurirsi.
- Una delle caratteristiche che differenzia un hobby da un interesse speciale di rilevanza clinica è il focus verso l´interesse o la peculiarità dell’argomento
- Interessi speciali o insoliti possono svilupparsi già dal secondo o terzo anno di età e possono iniziare a manifestarsi attraverso l´interesse per parti di un oggetto come le ruote di una macchinina o gli interruttori elettrici
- La fase successiva può riguardare la fissazione verso qualcosa che non sia né un gioco né una persona o riguardo una particolare categoria di oggetti e la collezione di un gran numero di questi
- Successivamente è possibile che inizi la raccolta di fatti e dati riguardo uno specifico argomento
- La maggior parte della conoscenza che riguarda l´interesse speciale è appresa in maniera autodidatta e rivolta verso se stesso
- Durante l´eta pre-adolescenziale ed adolescenziale l´interesse può riguardare l´elettronica ed i computer, la letteratura di finzione, la fantascienza e a volte può essere diretto verso una particolare persona.
- Sembrano esserci due particolari categorie di interesse: la collezione e l´acquisizione della conoscenza di un argomento o concetto specifico
- Alcune ragazze Asperger possono sviluppare un interesse speciale verso la narrativa piuttosto che verso i fatti
- A volte l´interesse speciale può riguardare gli animali ma con un livello tale di intensità che il bambino si comporterà come l´animale di suo interesse.
Come comportarsi con un bambino con sindrome di Asperger?
Visti i sintomi, risulta evidente la conseguente necessità di un affiancamento di sostegno nella formazione e nell’educazione del bambino da parte di personale competente, non tanto per un deficit intellettuale (il quoziente intellettivo nella maggior parte dei casi è nella norma, se non talvolta addirittura superiore), quanto per le difficoltà sociali e comportamentali e anche perché è ricorrente in questa sindrome la tendenza alla depressione ed ai disturbi d’ansia.
Leggi anche:
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Talassemia: cos’è, sintomi, cure, differenti tipi ed alimentazione
- Celiachia: cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
Sindrome di Asperger, abilità cognitive e scuola:
- Alcuni bambini Asperger iniziano ad andare a scuola avendo delle abilità scolastiche maggiori rispetto ai loro coetanei.
- Ci sono più bambini Asperger di quanti ci si aspetti verso gli estremi delle abilità cognitive (alto potenziale e/o problemi di apprendimento).
- A scuola gli insegnanti capiscono presto che il bambino ha uno stile di apprendimento che lo distingue dagli altri e che presenta abilità nel comprendere il mondo logico e della fisica, notando dettagli, ricordando e sistematizzando i fatti in maniera sistematica.
- I bambini Asperger possono essere facilmente distraibili, specialmente in classe. Quando si dedicano alla risoluzione di un problema, sembrano avere la mente a binario unico e hanno paura di sbagliare.
- Progredendo nel percorso scolastico, gli insegnanti notano difficoltà nelle abilità organizzative specialmente riguardo i compiti per casa e gli esami.
- Se un bambino Asperger non ha successo sociale a scuola, il risultato scolastico diventa la motivazione primaria per andare a scuola e determina lo sviluppo dell’autostima.
Sindrome di Asperger, abilità motorie:
- Si nota una certa goffaggine motoria in almeno il 60% dei bambini con Asperger, ma molti studi che utilizzano procedure specializzate mostrano che specifiche problematiche nel movimento riguardano quasi tutti i bambini con sindrome di Asperger.
- Quando camminano o corrono la coordinazione può risultare immatura e gli adulti con sindrome di Asperger possono avere un´andatura strana, a volte idiosincratica che manca di fluidità ed efficacia.
- Alcuni bambini con sindrome di Asperger possono avere uno sviluppo immaturo nell’abilità del prendere, lanciare e calciare la palla.
- Una descrizione più accurata del semplice essere goffi può essere una carente pianificazione di movimento e tempi lenti di preparazione mentale (una lenta programmazione mentale?).
- Le insegnanti possono mostrare preoccupazione riguardo le difficoltà nella scrittura a mano.
- La goffaggine motoria sembra non interessare le attività sportive come il nuoto, l’utilizzo del trampolino, giocare a golf e l´equitazione.
Come comportarsi con un adulto con sindrome di Asperger?
I soggetti alla sindrome di Asperger inoltre vanno seguiti anche nella fase adulta, specie se hanno in contemporanea altre patologie, cosa non affatto rara: nel 25% dei casi si tratta di epilessia, vi sono poi disturbi psichiatrici, deficit visivi e uditivi, altre anomalie genetiche e disturbi del sonno.
Adulti con sindrome di Asperger e mondo del lavoro
Gli “Aspie”, il modo in cui si autodefiniscono le persone con l’Asperger, in Italia trovano purtroppo grande difficoltà ad inserirsi nel mondo del lavoro. Sicuramente manca negli operatori del settore un’adeguata conoscenza scientifica della sindrome e questo vanifica la possibilità di poter usufruire delle capacità uniche di persone in grado di produrre lavori di elevata qualità. Ma è anche assai arduo per un Aspie poter accedere alle liste di collocamento come prevede la legge 68/99 in materia di assunzione da parte delle imprese pubbliche e private di persone disabili o portatrici di handicap.
Cure per la sindrome di Asperger
Non vi sono cure specifiche e risolutive per la sindrome di Asperger, tuttavia vi sono delle terapie e farmaci efficaci, volti a moderare sintomi come le ossessioni maniacali, la depressione, l’ansia, l’iperattività e a migliorare l’interazione sociale e la comunicazione con gli altri. L’ambiente famigliare e sociale che sta intorno ad una persona affetta da sindrome di Asperger è fondamentale, per questo è importante che le persone siano consapevoli di questo stato: pazienza, calma e comprensione sono elementi fondamentali, mentre il contrario potrebbe peggiorare la malattia.
“Allenamento” per i genitori di bambini con sindrome di Asperger
Tutti gli interventi educativi o di tipo psico-comportamentale indirizzati al bambino non riescono quasi mai a garantire risultati soddisfacenti. Da qui nascono nei genitori sensazioni di frustrazione e fallimento che possono peggiorare ulteriormente la situazione famigliare. Una buona soluzione è rappresentata dagli interventi di “parent-training” (allenamento dei genitori), mirati a insegnare ai genitori quali comportamenti e quali strategie possono migliorare il rapporto con il bambino e la relazione tra il bambino e il mondo esterno.
Leggi anche:
- Sindrome dell’idiota sapiente: cause, caratteristiche e sintomi
- Sindrome del tramonto o del crepuscolo: cause, sintomi e cura
- Ritardo mentale nei bambini lieve, moderato, grave: si guarisce?
- Che cos’è l’intelligenza umana: definizione, significato e psicologia
- Quoziente d’intelligenza: valori, significato, test ed ereditarietà
- Problem solving: cos’è, caratteristiche, tecniche, fasi ed esempi
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Sindrome di Tourette: si può guarire definitivamente? Come si guarisce?
- Cos’è un cromosoma ed a che serve?
- Differenza tra allele dominante e recessivo
- Differenza tra omozigote ed eterozigote
- Differenza tra gene e allele
- Differenza tra genotipo e fenotipo
- Quanti cromosomi hanno esseri umani, scimmie, cani, gatti e topi?
- Quanti cromosomi ha chi è affetto da Sindrome di Down?
- Cos’è un gene ed a che serve?
- Cosa sono gli alleli ed a che servono?
- Differenza tra cellule eucariote e procariote
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
 Prima di iniziare la lettura di questo articolo, vi consiglio di leggere: Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
Prima di iniziare la lettura di questo articolo, vi consiglio di leggere: Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
Il riscontro di vermi nelle feci è un evento piuttosto rivoltante, ma non certo raro. Si stima infatti che gli elminti (così vengono scientificamente chiamati questi parassiti) infettino circa tre miliardi di persone nel mondo. I più comuni alle nostre latitudini sono senza ombra di dubbio i vermi dei bambini (Enterobius vermicularis), detti anche ossiuri, la cui prevalenza in età pediatrica oscilla tra il 30 ed il 70%.
Vermi nei bimbi: diffusione e sintomi
I bambini sono più suscettibili a questa infestazione sia per l’immaturità dei sistemi di difesa, sia per l’abitudine a giocare con il fango e a portare le mani alla bocca senza averle lavate. In questa infestazione, i vermi nelle feci appaiono come piccolissime striscioline filiformi, bianche e mobili. Le femmine, infatti misurano mediamente dagli otto ai tredici millimetri (0.8 – 1.3 cm), mentre i maschi – più piccoli – non superano i 5 mm. Aldilà dell’esame macroscopico delle feci, la presenza di ossiuri può essere testimoniata da un forte prurito notturno nella regione anale e perianale; le femmine, infatti, migrano dall’intestino a questa sede per deporre le loro uova. Il conseguente grattamento e l’abitudine a portare le mani alla bocca, come si può facilmente intuire, favoriscono l’autoinfestazione.
Riconoscere i vermi nelle feci
Analizzare le feci di una persona, per quanto disgustoso possa sembrare, può aiutare a rivelare la presenza di vermi intestinali. Non sempre, però, come nel caso degli ossiuri, i parassiti hanno grandezza sufficiente per essere individuati facilmente ad occhio nudo. D’altronde, quando le dimensioni dei vermi divengono importanti lo scenario si fa ancor più disgustoso. Gli elminti, infatti, hanno dimensioni variabilissime ed in alcuni casi superano abbondantemente il metro di lunghezza. E’ il caso della tenia, un platelminta segmentato (cestode), che può raggiungere gli 8-9 metri. Generalmente, in questo caso, nelle feci si ritrova non tanto il verme intero, quanto alcuni sui segmenti bianco-giallognoli, simili a pezzetti di tagliatelle e definiti proglottidi. La sintomatologia associata può essere assente o limitata a nausea, turbe dell’alvo e dolori addominali. Il principale veicolo di trasmissione è rappresentato dall’ingestione di carni crude o poco cotte infettate dalle larve.
Leggi anche:
- Ascaridi: cause, sintomi, contagio, trasmissione, uova, cura definitiva
- Piattole: cosa sono, si vedono, quanto durano, come eliminarle?
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Feci dure, stitichezza e dolore defecazione: cause e cure
Gli ascaridi
Altri vermi dalle dimensioni considerevoli, chiamati ascaridi (Ascaris lumbricoides), determinano la geoelmintiasi più frequente nel nostro paese. Anche nel resto del mondo, l’ascaridiasi è un’infestazione ubiquitaria e piuttosto diffusa. Il termine geoelmentiasi spiega le modalità di trasmissione di questi organismi; brevemente, l’uomo elimina le uova nel terreno, dove diventano embrionate e acquisiscono la capacità di infestare altri uomini. Le uova, pertanto, non sono immediatamente infestanti come quelle degli ossiuri, ma devono trascorre un certo tempo nel terreno per “maturare”. La mancanza di servizi igienici o l’uso di acque nere per irrigare i campi contribuiscono alla diffusione dell’infestazione, tipica – ma non esclusiva – delle zone rurali. La femmina di Ascaris lumbricoides raggiungere una lunghezza di 40 cm per un peso di circa 9 grammi. Oltre al riscontro visivo di questi vermi di colore bianco crema o rosato nelle feci, l’ascaridiasi può caratterizzarsi per sintomi di natura respiratoria o gastrointestinale (a seconda dello stadio di sviluppo degli esemplari). I primi a comparire – in occasione della migrazione delle larve attraverso i polmoni – sono quelli respiratori, con tosse stizzosa, dispnea e tracce di sangue nell’espettorato. A livello intestinale, invece, la sintomatologia è spesso specifica o limitata, caratterizzata da crampi addominali, nausea e vomito. Soprattutto nei Paesi in via di sviluppo, l’ascaridiasi può causare complicanze potenzialmente gravi, se non addirittura letali.
Per approfondire: Ossiuri (vermi intestinali): cause, trasmissione, come vederli, cura definitiva
Leggi anche:
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Perché vengono i pidocchi, come riconoscerli ed eliminarli
Altri parassiti intestinali diffusi
Altri vermi intestinali piuttosto comuni sono l’Ancylostoma duodenale ed il Necator americanus, responsabili dell’anchilostomiasi. Si tratta sempre di una geoelmintiasi, in cui però le larve – anziché essere ingerite – penetrano attraverso la pelle che prende contatto con il terreno contaminato. Questi nematodi, leggermente ricurvi, raggiungono una lunghezza di 6- 12 mm (0,6 – 1,2 cm). Grazie al particolare apparato buccale, si ancorano saldamente alla mucosa duoedeno-digiunale, assorbendo notevoli quantità di sangue. Il paziente, pertanto, può divenire anemico, manifestando pallore, debolezza, dispnea ed unghie fragili.
Nella triocefalosi, il parassita (Trichuris trichiura) raggiunge una lunghezza di 3-5 cm ed assomiglia ad una frusta, con l’estremità cefalica sottile e cilindrica, e quella posteriore tozza e di colore rosa.
Leggi anche:
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Fare un clistere evacuativo: procedura semplice con peretta
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
Vermi nelle feci: ripercussioni sulla salute generale
Il riscontro di un verme nelle feci non è certo un’esperienza piacevole, ma le ripercussioni sulla salute del paziente sono generalmente lievi. Statisticamente posso dire che è molto peggio essere infettati da organismi piccolissimi, come alcuni virus o batteri. Una volta individuato il parassita, inoltre, è generalmente possibile debellarlo con relativa facilità, ricorrendo ad una breve terapia farmacologica.
Vermi nelle feci: terapia farmacologica
In genere, è sufficiente assumere in singola dose farmaci antiparassitari specifici (es. mebendazolo, pyrantel o albendazolo) per uccidere il verme (non le uova!). La dose di farmaco può eventualmente essere somministrata nuovamente dopo 14 giorni.
Le forme asintomatiche non necessitano generalmente di alcun trattamento, dato che i sintomi regrediscono da soli e il parassita viene eliminato tramite le evacuazioni. La patologia è altamente contagiosa: per questo motivo, come misura precauzionale si consiglia di estendere la terapia farmacologica a tutti i componenti della famiglia del soggetto colpito.
Prevenzione dei parassiti
La prevenzione è rivolta essenzialmente al rispetto delle elementari norme igieniche, come l’accurata e frequente pulizia delle mani, l’attento lavaggio degli alimenti da consumare crudi e la generosa cottura delle carni (in particolare quelle suine macinate). Particolare prudenza quando ci si reca in Paesi sottosviluppati (attenzione anche a camminare scalzi e a dove si fa il bagno). Ecco una pratica lista:
- detergere quotidianamente la tavoletta del WC;
- cambiare le lenzuola del letto ogni 3-4 giorni;
- lavarsi sempre le mani prima di consumare un pasto;
- evitare di graffiare con le unghie la zona perianale, nonostante il prurito;
- tagliare regolarmente le unghie;
- non mettere le unghie o le mani in bocca.
Quale contenitore sterile usare per l’esame delle feci?
In caso di un eventuale esame delle feci, per raccogliere e conservare correttamente il campione di feci da inviare in laboratorio, è necessario usare un contenitore sterile apposito, dotato di spatolina. Il prodotto di maggior qualità, che ci sentiamo di consigliare per raccogliere e conservare le feci, è il seguente: http://amzn.to/2C5kKig
Leggi anche:
- Farmaci e terapie per i vermi intestinali di bambini e adulti
- Vermox (mebendazolo) compresse 500 mg foglio illustrativo
- Yomesan (niclosamide) 500 mg compresse masticabili, foglio illustrativo
- Combantrin compresse 250 mg e sospensione orale 250 mg/5 ml, foglio illustrativo
- Pirantel: indicazioni, posologia, effetti collaterali, controindicazioni
- Zentel (albendazolo) compresse 400 mg foglio illustrativo
- Albendazolo: indicazioni, posologia, effetti collaterali, controindicazioni
- Feci nere e melena: cause e cure in adulti e neonati
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Afte, nevralgia, herpes ed altre cause di dolore alla lingua (glossodinia)
- Dolore alla lingua ed alla bocca: cause, complicanze, dieta e terapia
- Alitosi: il tipo di odore del tuo alito cattivo rivela la patologia che hai
- Alito cattivo: tutti i rimedi migliori per combattere l’alitosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Il calendario delle vaccinazioni obbligatorie per i vostri figli
 Quali sono e quando far fare le vaccinazioni obbligatorie ai nostri figli? Sul tema il dibattito è ancora acceso e, secondo quanto denuncia il Ministero della Salute, le vaccinazioni dei piccolini sono effettivamente in calo e addirittura sono scese sotto il livello minimo previsto dal Piano nazionale di prevenzione vaccinale spingendo l’autorità ad intervenire concretamente, tutto ciò a causa di alcune teorie pseudo-scientifiche che si diffondono con estrema rapidità sul web. Ma di questo parlerò un’altra volta.
Quali sono e quando far fare le vaccinazioni obbligatorie ai nostri figli? Sul tema il dibattito è ancora acceso e, secondo quanto denuncia il Ministero della Salute, le vaccinazioni dei piccolini sono effettivamente in calo e addirittura sono scese sotto il livello minimo previsto dal Piano nazionale di prevenzione vaccinale spingendo l’autorità ad intervenire concretamente, tutto ciò a causa di alcune teorie pseudo-scientifiche che si diffondono con estrema rapidità sul web. Ma di questo parlerò un’altra volta.
Leggi anche: Febbre alta nei bambini e neonati: quali farmaci e cosa fare
Vaccinazioni obbligatorie: quali sono?
Le vaccinazioni obbligatorie per i bambini sono complessivamente quattro: antidifterica, antitetanica, antipoliomielitica e antiepatitevirale B. Le altre, quelle contro la pertosse, il morbillo, la parotite, la rosolia e l’Haemophilus influenzae b (Hib), sono invece facoltative, ma fortemente incentivate dal Sistema sanitario che ne suggerisce l’uso garantendone la gratuità.
Leggi anche: Febbre dopo vaccino: come curarla e quanto dura?
Modalità di somministrazione dei vaccini
Le modalità di somministrazione dei vaccini obbligatori sono sostanzialmente due: l’antidifterica e l’antitetanica, infatti, si possono somministrare insieme con il DT, il cosiddetto vaccino combinato, oppure – se i genitori acconsentono ad aggiungere alle prime due la vaccinazione facoltativa contro la pertosse – con il vaccino trivalente antidifterico-tetanico-pertossico (DTP).
Vaccinazioni obbligatorie: da 3 a 11 mesi
I bambini iniziano a sottoporsi alle vaccinazioni a partire dal terzo mese di vita quando, sostanzialmente, sono chiamati a fare il primo ciclo delle obbligatorie che sarà seguito da un secondo ciclo al quinto mese e da un terzo all’undicesimo.
Leggi anche: Cos’è il vaccino esavalente? Quando, come e perché farlo?
Vaccinazioni facoltative e richiami: da 13 mesi a 6 anni
A partire dai tredici mesi, e comunque entro i quindici, arriva quindi il momento delle vaccinazioni facoltative che poi devono essere ripetute al sesto anno di età quando si dovranno rifare anche tre delle quattro obbligatorie (ovvero antidifterica, antitetanica, antipoliomielitica). In questa occasione, poi, i bambini che avranno optato per il vaccino trivalente saranno nuovamente vaccinati anche contro la pertosse.
Vaccinazioni nell’adolescenza
Il rischio di difterite, tetano e pertosse, infine, verrà nuovamente combattuto con un ultimo ciclo di vaccinazioni tra i 14 e i 16 anni di età. Questo, in sostanza, è il calendario delle vaccinazioni obbligatorie e facoltative ma le scadenze non sono determinanti: se per qualche ragione si allungano infatti i tempi tra una dose e l’altra, infatti, l’efficacia del ciclo non viene compromessa a patto che questo venga portato a termine.
Leggi anche:
- Differenza tra vaccino, siero e antidoto
- Vaccini: servono davvero? Tutte le verità scientifiche
- Vaccini anti meningite: quanti sono, quando farli, quali sono indispensabili, effetti collaterali
- Febbre dopo vaccino: come curarla e quanto dura?
- Aumentano i bimbi col morbillo: colpa delle campagne anti-vaccinazione diffuse su internet
- Sempre meno casi di Covid in Italia ma si temono focolai dalla guerra in Ucraina
- Differenza tra vaccino e profilassi con esempi
- Differenza tra vaccino Salk e Sabin
- Differenza tra vaccino ed immunoglobuline
- Differenza tra vaccino trivalente, quadrivalente ed esavalente
- Differenza tra profilassi e prevenzione
- Differenza tra profilassi diretta e indiretta con esempi
- Differenza tra immunizzazione attiva e passiva
- Differenza tra profilassi attiva e passiva con esempi
- Cos’è la poliomielite? Importanza del vaccino e controindicazioni
- Cos’è il vaccino esavalente? Quando, come e perché farlo?
- Vaccini: servono davvero? Tutte le verità scientifiche
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra allele dominante e recessivo
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Febbre dopo vaccino: come curarla e quanto dura?
 A vostro figlio è venuta la febbre dopo aver fatto il vaccino? E’ un fatto assolutamente comune e che non deve destare eccessiva preoccupazione. Molti genitori sono spaventati dalla possibilità che si verifichi questo effetto collaterale, specie col primo figlio, e quasi 2 su 10 preferiscono – anche per questo – addirittura evitare del tutto i vaccini, incuranti dei grandi rischi che questa scelta, sempre più comune, comporta. La vaccinazione, infatti, resta il modo più sicuro ed efficace di combattere alcune gravi malattie e la febbre che può comparire dopo le vaccinazioni non deve in alcun modo spaventare: ecco perché viene e quanto dura.
A vostro figlio è venuta la febbre dopo aver fatto il vaccino? E’ un fatto assolutamente comune e che non deve destare eccessiva preoccupazione. Molti genitori sono spaventati dalla possibilità che si verifichi questo effetto collaterale, specie col primo figlio, e quasi 2 su 10 preferiscono – anche per questo – addirittura evitare del tutto i vaccini, incuranti dei grandi rischi che questa scelta, sempre più comune, comporta. La vaccinazione, infatti, resta il modo più sicuro ed efficace di combattere alcune gravi malattie e la febbre che può comparire dopo le vaccinazioni non deve in alcun modo spaventare: ecco perché viene e quanto dura.
Leggi anche: Il calendario delle vaccinazioni obbligatorie per i vostri figli
Vaccini neonati (e bambini): perché viene la febbre?
Le vaccinazioni (sia quelle obbligatorie che quelle facoltative) agiscono tramite l’iniezione nell’organismo dei virus che devono prevenire anche se in forma attenuata o non più vivi per attivare gli anticorpi necessari ad ottenere l’immunità. La comparsa di questi microrganismi aggressivi nel corpo, però, stimola una risposta immediata e la difesa attuata come reazione dal corpo – specialmente in neonati e bambini – può manifestarsi con la comparsa di qualche episodio febbrile.
Leggi anche: Febbre alta nei bambini e neonati: quali farmaci e cosa fare
Febbre da vaccino: quali sono le tempistiche
Sulla durata della febbre dopo i vaccini non esiste uno standard fisso ma, generalmente, l’aumento della temperatura si manifesta tra 2 e 24 ore dopo l’iniezione e scompare entro un paio di giorni. Fa eccezione il caso del vaccino trivalente (contro morbillo, parotite e rosolia): in questo caso, infatti, la febbre da vaccino può manifestarsi tra 5 e 15 giorni dopo la somministrazione.
Leggi anche: Cos’è il vaccino esavalente? Quando, come e perché farlo?
Febbre post vaccino: i rimedi
La cura per la febbre dopo il vaccino è la stessa consigliata in caso di febbre in età pediatrica. Tra le azioni indispensabili c’è quella di tenere i piccoli ben idratati (somministrando loro acqua, tè deteinato e succhi di frutta o spremute) rinfrescandoli spesso con panni umidi o impacchi di ghiaccio. Dietro consulto con il medico, poi, è possibile somministrare paracetamolo o creme specifiche per far passare il gonfiore dalla zona dove è stata praticata l’iniezione.
Leggi anche:
- Vaccini anti meningite: quanti sono, quando farli, quali sono indispensabili, effetti collaterali
- Che significa incubazione? Cos’è il periodo di incubazione di virus e batteri?
- Differenza tra vaccino e profilassi con esempi
- Differenza tra vaccino Salk e Sabin
- Differenza tra vaccino ed immunoglobuline
- Differenza tra profilassi attiva e passiva con esempi
- Cos’è la poliomielite? Importanza del vaccino e controindicazioni
- Vaccini: servono davvero? Tutte le verità scientifiche
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Meningite batterica e virale: sintomi, profilassi, cura e vaccini
- Differenza tra allele dominante e recessivo
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Raffreddore nel neonato: come curarlo, cosa fare e prevenirlo
 Il raffreddore è un’infezione del tratto respiratorio superiore che può essere causato da diversi virus ma che non risparmia nemmeno i bambini più piccoli visto che il neonato può contare solo su un sistema immunitario ancora in formazione. Malanno stagionale per eccellenza, comunque, il nasino chiuso (e tutto quello che ne consegue) non devono spaventare le mamme e i papà ma, visto che – specialmente nei primi mesi di vita del bebè – i timori sono all’ordine del giorno, ecco rimedi contro il raffreddore.
Il raffreddore è un’infezione del tratto respiratorio superiore che può essere causato da diversi virus ma che non risparmia nemmeno i bambini più piccoli visto che il neonato può contare solo su un sistema immunitario ancora in formazione. Malanno stagionale per eccellenza, comunque, il nasino chiuso (e tutto quello che ne consegue) non devono spaventare le mamme e i papà ma, visto che – specialmente nei primi mesi di vita del bebè – i timori sono all’ordine del giorno, ecco rimedi contro il raffreddore.
Raffreddore bambini: come curarlo?
Se si presenta nel corso dei primi tre mesi di vita, anche il più banale dei raffreddori deve essere visto da un pediatra che saprà consigliare ai neo-genitori il metodo migliore per intervenire. Nell’attesa della visita, però, è necessario liberare il naso dei bebè (che, in questo periodo della loro vita, non hanno ancora imparato a respirare con la bocca) utilizzando delle semplicissime pompette create ad hoc e facilmente disponibili in farmacia. Se il muco è abbondante, poi, è preferibile – prima dell’aspirazione – lavare le narici del bimbo con qualche goccia (2 o 3 al massimo) di soluzione fisiologica di modo che la pulizia risulti più approfondita.
Leggi anche: Febbre dopo vaccino: come curarla e quanto dura?
Prevenire il raffreddore: come fare?
Nel caso dei bambini (piccoli o più grandi che siano), poi, vige sempre l’antica regola secondo la quale prevenire è meglio di curare. Per assicurare ai figli un autunno e un inverno lontani dal raffreddore, quindi, è indispensabile far loro respirare il più possibile aria pulita evitando di tenerli chiusi in casa e senza rinunciare alle passeggiate all’aperto anche durante i mesi più freddi. Contemporaneamente, poi, ci si dovrà ricordare di areare la loro cameretta e gli spazi della casa nei quali i piccoli trascorrono la maggior parte del tempo. Anche un ambiente troppo secco, poi, può facilitare la comparsa del raffreddore: per questo è utile servirsi di umidificatori ad hoc e, quando si riscontrano i primi sintomi di nasino chiuso, sottoporre i bambini a bagni di vapore lasciando scorrere l’acqua calda in bagno finché l’ambiente non diventerà “nebbioso” e rimanendo poi nella stanza il più a lungo possibile almeno una volta al giorno.
Leggi anche:
- Febbre alta nei bambini e neonati: quali farmaci e cosa fare
- Il calendario delle vaccinazioni obbligatorie per i vostri figli
- Cos’è il vaccino esavalente? Quando, come e perché farlo?
- Raffreddore: rimedi naturali e farmacologici
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Perché viene la tosse e come faccio a farla passare?
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- La dieta anti-freddo per rafforzare il tuo sistema immunitario: mai più raffreddore!
- Pienezza auricolare (orecchie tappate): cause, cure, complicazioni e quando chiamare il medico
- Perché quando cambia il tempo fanno male ossa, cicatrici e testa
- Perché quando cambia il tempo ho dolori alle ossa e mal di testa?
- Metereopatia: perché quando cambia il tempo hai dolori a collo e schiena
- Perché quando cambia il tempo fanno male le cicatrici e come far passare il dolore
- Cambio di clima: prevenire e combattere gli effetti sulle articolazioni
- Perché quando piove le ferite fanno male?
- Geloni alle mani e ai piedi: sintomi e rimedi naturali
- Autunno: 10 consigli per affrontare il cambio di stagione al meglio
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Le 14 cose che sicuramente non sai sul raffreddore
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
