L’ipospadia è un’anomalia anatomica congenita – presente fin dalla nascita – che altera la struttura dell’uretra normale. Nei pazienti affetti, il canale uretrale è più corto rispetto al normale e la sua apertura non risiede dove dovrebbe, cioè nella punta del pene. Ciò determina diversi disturbi, che riguardano la minzione e l’eiaculazione. I casi più gravi di ipospadia meritano un’attenzione particolare, in quanto si associano, di frequente, ad altre malformazioni del pene. L’ipospadia richiede un intervento chirurgico, che ricostruisca l’uretra e posizioni la sua apertura in corrispondenza della punta del pene. È un’operazione delicata, ma con una buona percentuale di successo. Si raccomanda di eseguirla nei primi anni di vita.
Anatomia di pene e uretra
Per capire al meglio cosa avviene nell’ipospadia, è opportuno fare un breve ripasso dell’anatomia del pene e dell’uretra.
Il pene è situato tra pube e perineo. Esso ha forma cilindrica ed è composto, principalmente, da tre strutture: il corpo, la testa e il prepuzio. Il corpo è costituito dai due corpi cavernosi, paralleli tra loro e posti nella fascia dorsale (lato superiore) del pene, e dal corpo spongioso posto nella fascia ventrale (lato inferiore). Queste tre strutture sono avvolte da tessuto connettivo. Nei corpi cavernosi passano le arterie cavernose, mentre nel corpo spongioso passa l’uretra. All’origine del corpo c’è lo scroto, contenente i testicoli.
La testa corrisponde al glande, il quale presenta un’apertura sulla punta, il cosiddetto meato urinario, attraverso cui fuoriescono urina e sperma. Il glande è circondato da una zona particolare, chiamata corona. Infine, il prepuzio è una strato di pelle, che serve a ricoprire il glande.
L’uretra è un canale di circa 18-20 centimetri, che origina dalla vescica e serve a condurre verso l’esterno l’urina durante la minzione e (nell’uomo) lo sperma durante l’eiaculazione. L’uretra attraversa il pavimento pelvico e il pene. Nell’uomo, la sua apertura, o meato urinario, risiede nel glande, in corrispondenza della punta.
Leggi anche: Com’è fatto il pene al suo interno?
Cos’è l’ipospadia?
L’ipospadia è un’anomalia anatomica congenita del pene, caratterizzata da un’alterata struttura dell’uretra e da un posizionamento errato della sua apertura. Infatti, il canale è più breve e il meato urinario, anziché trovarsi nella punta del glande, occupa un punto qualsiasi della fascia ventrale (lato inferiore) del pene.
Leggi anche: Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Tipi di ipospadia
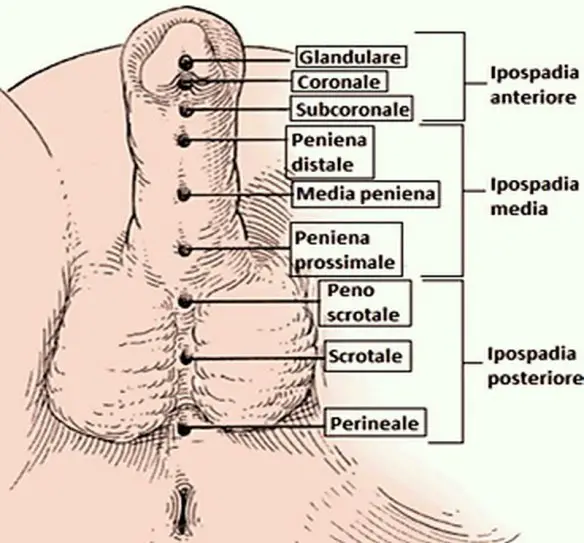
Esistono diverse forme di ipospadia, a seconda di dove si posizioni l’apertura dell’uretra, l’ipospadia può essere di vari tipi (vedi foto in basso):
- Ipospadia anteriore. È la forma meno grave: il meato è solo leggermente spostato rispetto al normale; esso può risiedere tra glande e porzione subcoronale. Allontanandosi dal meato urinario normale, prende il nome di: glandulare (superiormente alla corona), coronale ( a livello della corona del glande), o subcoronale (al di sotto della corona).
- Ipospadia media (chiamata anche ipospadia peniena dal momento che il meato anormale è sito sull’asta peniena). È la forma di gravità intermedia. L’apertura può trovarsi in un punto compreso tra la zona subcoronale e l’attaccatura dello scroto. Allontanandosi dal meato normale, si classifica in distale, media e prossimale.
- Ipospadia posteriore. È la forma più grave. Sono comprese in questa categoria tutte le ipospadie, il cui meato è situato tra scroto e perineo. Si divide in peno-scrotale (il meato anormale è sito sull’attaccatura dello scroto), scrotale (meato sullo scroto) e perineale (il meato è situato sul perineo, a distanza variabile dall’ano).
Anomalie associate all’ipospadia ed intersessualità
Le forme più gravi di ipospadia sono spesso associate ad altre anomalie anatomiche del pene o dell’apparato urinario. Tra queste, la più frequente è il cosiddetto pene curvo congenito. Tuttavia, possono presentarsi anche criptorchidismo, idrocele, ernia inguinale e malformazioni renali. Queste associazioni, se presenti, vanno prese in notevole considerazione, perché potrebbero essere collegate a una condizione di intersessualità, in cui un individuo ha caratteri sessuali sia maschili che femminili. Le cause di intersessualità comprendono alterazioni sia dei cromosomi sessuali che degli ormoni sessuali. Per approfondire: Intersessualità: cause, tipi, sintomi, terapia
Cos’è il pene curvo congenito?
Consiste in un curvatura eccessiva del pene, dovuta a un minore sviluppo della fascia ventrale del pene e a uno sviluppo maggiore di quella dorsale. Di conseguenza, chi ne soffre ha difficoltà d’erezione: il pene, infatti, rimane curvato verso il basso.
Il pene curvo congenito, come dice il nome stesso, è presente fin dalla nascita, ma il paziente se ne accorge dopo lo sviluppo puberale. L’associazione più frequente è tra pene curvo congenito e l’ipospadia media (meato anormale sito sull’asta del pene).
Leggi anche: Pene curvo o storto: potrebbe essere “induratio penis plastica” (malattia di La Peyronie)
Diffusione dell’ipospadia
L’esatta incidenza dell’ipospadia non è nota: alcuni dati sostengono che, a presentare tale anomalia, sia un individuo ogni 300 nuovi maschi; altri studi statistici parlano di un malato ogni 100 nuovi maschi. Quello che invece è assolutamente certo è che le tre forme di ipospadia si verificano con frequenza diversa: l’ipospadia anteriore è quella più comune, in quanto caratterizza il 75% circa dei casi; al secondo posto si posiziona l’ipospadia posteriore, con un buon 20%, che – come prima accennato – statisticamente è la forma maggiormente associata al pene curvo congenito.
L’ultimo posto è occupato dall’ipospadia media, la più grave, che colpisce il 5% circa dei malati.
Quali sono le cause dell’ipospadia?
Allo stato attuale della ricerca scientifica, l’esatta causa dell’ipospadia non è stata ancora del tutto chiarita. Le ipotesi più probabili sono due: la prima riguarda il testosterone e lo sviluppo fetale; la seconda è legata alla familiarità.
- Testosterone e sviluppo fetale. Alcuni ormoni sessuali maschili, in particolare il testosterone, si occupano, durante lo sviluppo fetale, della corretta formazione di uretra e pene. Nell’ipospadia, questo processo fondamentale viene meno. Non si conosce ancora cosa avvenga di preciso. Pare che si produca meno testosterone o che il testosterone secreto sia inefficace. Tale ipotesi, che vede protagonista il testosterone, spiegherebbe anche per quale motivo alcuni casi di ipospadia (in particolare quelli più gravi) siano caratterizzati da intersessualità.
- Familiarità. Secondo alcuni dati statistici, il 20% dei casi di ipospadia presenta, almeno, un altro familiare con la stessa anomalia. La componente familiare, pertanto, gioca un ruolo non trascurabile.
Leggi anche: Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
Fattori di rischio per l’ipospadia
Sulla base dei dati statistici, si sono individuati alcuni fattori di rischio. Essi riguardano la madre del futuro nascituro affetto da ipospadia. Tali fattori sono:
- età della madre superiore ai 40 anni;
- fumo;
- esposizione a sostanze chimiche (per esempio, pesticidi);
- assunzione di progesterone sintetico.
Sintomi, segni e complicanze
Come ormai dovrebbe essere chiaro, il principale segno dell’ipospadia riguardano l’uretra: il canale, che la costituisce, è incompleto e la sede della sua apertura verso l’esterno si trova in posizione scorretta. Pertanto, il meato urinario non risiede nella punta del glande, come di norma dovrebbe, ma è situato in un punto differente lungo la fascia ventrale del pene. A questo segno sono collegati i sintomi tipici dell’ipospadia:
- difficoltà a urinare;
- eiaculazione difficoltosa e precoce;
- disturbi psicologici (il paziente si sente menomato in una zona estremamente importante);
- pene curvo congenito.
L’associazione tra pene curvo congenito ed ipospadia, determina:
- difficoltà d’erezione;
- prepuzio incompleto.
Leggi anche: L’autopalpazione del testicolo ti salva dal cancro testicolare
Difficoltà della diagnosi precoce in fase neonatale
L’ipospadia è una malformazione congenita; pertanto, il paziente nasce con tale anomalia. Ciò nonostante, essa può passare inosservata a un’osservazione poco attenta del neonato, specialmente se è in forma lieve. Inoltre, i bambini indossano i pannolini e ciò contribuisce a non accorgersi del problema. Tuttavia la patologia si manifesta in pochi anni, quando il bambino comincia a usare la toilette, dal momento che insorgono le prime difficoltà causate dall’orinazione male orientata.
Leggi anche: Micropene: quanto misura, complicazioni, c’è una cura?
Ipospadia durante la pubertà
Il giovane può soffrire disagi psicologici nel sentirsi diverso dai coetanei. La difficoltà nell’orientare il getto dell’urina – specie se il meato alterato è molto distante dalla sua posizione normale – lo costringe spesso a non poter stare in piedi ma ad urinare da seduto, cosa da lui associata “alle femmine”, con tutti i problemi che possono scaturire in una fase così delicata dell’infanzia.
Ipospadia dopo la pubertà e nell’età adulta
A pubertà conclusa, l’ipospadia influenza in maniera determinante la vita dei pazienti. I disturbi non riguardano più solo la minzione, ma anche l’eiaculazione durante un rapporto sessuale ed il rapporto intimo con la partner, nel continuo timore di mostrarsi nudi ed essere giudicato. Una volta che il paziente diviene consapevole dei suoi disturbi, può arrivare a soffrire di depressione. Egli, infatti, si sente “diverso” e le difficoltà riscontrate, sia nella vita quotidiana sia in quella sessuale, aumentano la sensazione di sconforto morale. Non va dimenticato, inoltre, che tutti questi problemi vengono decisamente amplificati nel caso in cui l’ipospadia sia accompagnata dal cosiddetto pene ricurvo congenito.
Leggi anche: Testicolo ritenuto (criptorchidismo): terapia e complicazioni
Diagnosi di ipospadia
La diagnosi di ipospadia si effettua mediante un esame fisico del pene. Solo in questo modo, il medico può valutare la posizione del meato urinario e la presenza di eventuali anomalie associate, come il pene curvo congenito e il criptorchidismo.
Nonostante l’ipospadia sia visibile già dalla nascita, è possibile che essa passi inosservata. Per evitare ciò, è sufficiente esaminare attentamente il neonato. L’importanza di una diagnosi precoce è fondamentale per intervenire tempestivamente ed evitare le ripercussioni fisiche e psicologiche a cui va incontro l’adulto con ipospadia. Come si è detto, le ipospadie più gravi potrebbero essere collegate a fenomeni di intersessualità. Per sapere se il paziente ne è afflitto, si eseguono dei test genetici e di valutazione ormonale.
Terapia per l’ipospadia
Per conoscere le opzioni terapeutiche per l’ipospadia, vi invita a continuare la lettura con questo articolo: Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
Leggi anche:
- Ho sofferto di ipospadia e non riesco ad avere un figlio: cosa posso fare?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Glande del pene: funzioni, anatomia ed immagini
- Differenza tra fimosi serrata e non serrata
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Impianto di protesi testicolare: quando, come e perché si effettua
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Balanite, lichen planus, verruche, candida, gonorrea: le infezioni del pene
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Come indossare un profilattico in modo semplice e sicuro
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Zone erogene femminili: scopri i punti insospettabili che le danno piacere
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
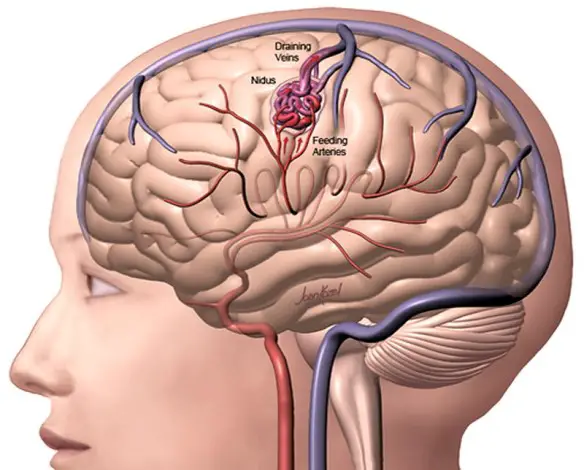 Le malformazioni artero-venose cerebrali sono patologie complesse che consistono in anomalie vascolari in cui le arterie, spesso ipertrofiche, confluiscono in una o più vene di scarico saltando il letto capillare (che fisiologicamente riduce la pressione). Il trattamento è spesso multidisciplinare: endovascolare, neurochirurgico e radiochirurgico.
Le malformazioni artero-venose cerebrali sono patologie complesse che consistono in anomalie vascolari in cui le arterie, spesso ipertrofiche, confluiscono in una o più vene di scarico saltando il letto capillare (che fisiologicamente riduce la pressione). Il trattamento è spesso multidisciplinare: endovascolare, neurochirurgico e radiochirurgico.
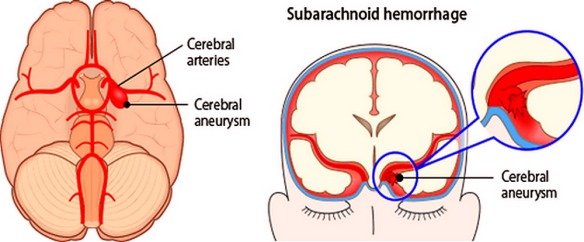 L’emorragia subaracnoidea (anche abbreviata ESA e chiamata subarachnoid hemorrhage in inglese) è un’emorragia – ovvero una fuoriuscita più o meno copiosa di sangue da un vaso leso – che si produce all’interno dello spazio subaracnoideo (lo spazio tra le meningi in cui scorrono le arterie cerebrali). Tra le cause più frequenti all’origine di questo tipo di emorragia ci sono
L’emorragia subaracnoidea (anche abbreviata ESA e chiamata subarachnoid hemorrhage in inglese) è un’emorragia – ovvero una fuoriuscita più o meno copiosa di sangue da un vaso leso – che si produce all’interno dello spazio subaracnoideo (lo spazio tra le meningi in cui scorrono le arterie cerebrali). Tra le cause più frequenti all’origine di questo tipo di emorragia ci sono 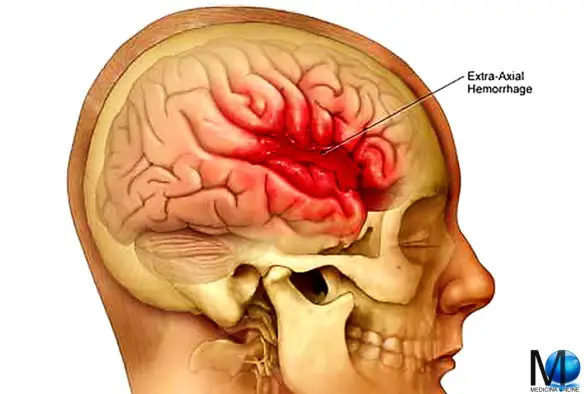 L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso, spesso sclerotico, dell’encefalo. Solitamente risulta associata a ipertensione ed aneurisma. L’emorragia cerebrale è caratterizzata dalla comparsa acuta di deficit neurologici dovuti alla rottura di un vaso arterioso cerebrale e al conseguente stravaso di sangue all’interno del cervello stesso.
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso, spesso sclerotico, dell’encefalo. Solitamente risulta associata a ipertensione ed aneurisma. L’emorragia cerebrale è caratterizzata dalla comparsa acuta di deficit neurologici dovuti alla rottura di un vaso arterioso cerebrale e al conseguente stravaso di sangue all’interno del cervello stesso.
 Questo dolcissimo bambino si chiama Ollie Trezise ed è amorevolmente chiamato dalla mamma “Il vero Pinocchio” per il suo naso sporgente causato da
Questo dolcissimo bambino si chiama Ollie Trezise ed è amorevolmente chiamato dalla mamma “Il vero Pinocchio” per il suo naso sporgente causato da  L’acido folico, anche detto vitamina b9, o folato, o acido pteroil-glutamico, è un fondamentale costituente degli acidi nucleici (il DNA, l’RNA presenti nel nucleo della cellula), viene assunto attraverso il cibo e sintetizzato dai batteri intestinali. E’ una vitamina termolabile (si distrugge col calore) ed idrosolubile, (tende a perdersi con l’acqua). L’acido folico è così importante per il nostro corpo che dal 1998 la Food and Drug Administration (organismo statunitense per la sorveglianza sui farmaci e sugli alimenti), ha disposto un’ aggiunta di 0,14 mg di folato per ogni 100 g di prodotto, per tutti i cereali (pasta, pane, riso) ed i suoi derivati.
L’acido folico, anche detto vitamina b9, o folato, o acido pteroil-glutamico, è un fondamentale costituente degli acidi nucleici (il DNA, l’RNA presenti nel nucleo della cellula), viene assunto attraverso il cibo e sintetizzato dai batteri intestinali. E’ una vitamina termolabile (si distrugge col calore) ed idrosolubile, (tende a perdersi con l’acqua). L’acido folico è così importante per il nostro corpo che dal 1998 la Food and Drug Administration (organismo statunitense per la sorveglianza sui farmaci e sugli alimenti), ha disposto un’ aggiunta di 0,14 mg di folato per ogni 100 g di prodotto, per tutti i cereali (pasta, pane, riso) ed i suoi derivati. Un bambino indiano di due anni è stato operato per risolvere la sua rara malformazione: è nato con tre peni. Questa malformazione prende il nome di “diphallia”, anche se in questo specifico caso si potrebbe parlare di “trifallia”. I dottori hanno definito i peni in esubero come masse “fatte di ossa e pelle”, l’urina infatti passa solo da uno. Il bimbo è stato operato e sottoposto anche ad una colostomia, cioè un abboccamento chirurgico tra colon e parete addominale per permettere alle feci di fuoriuscire attraverso una via alternativa all’ano. I medici hanno corretto la malformazione rimuovendo uno dei tre peni e unito tra loro gli altri due. “Desideravamo solo che il nostro bambino avesse una vita normale – hanno dichiarato i familiari del piccolo – e siamo grati ai dottori per aver portato a termine con successo l’intervento chirurgico”. La “diphallia” è una malformazione estremamente rara: il primo caso è stato registrato nel 1609 e, da allora, la letteratura medica ne ha registrati appena un centinaio. Se vuoi sapere qualcosa di più su questa malformazione, leggi anche:
Un bambino indiano di due anni è stato operato per risolvere la sua rara malformazione: è nato con tre peni. Questa malformazione prende il nome di “diphallia”, anche se in questo specifico caso si potrebbe parlare di “trifallia”. I dottori hanno definito i peni in esubero come masse “fatte di ossa e pelle”, l’urina infatti passa solo da uno. Il bimbo è stato operato e sottoposto anche ad una colostomia, cioè un abboccamento chirurgico tra colon e parete addominale per permettere alle feci di fuoriuscire attraverso una via alternativa all’ano. I medici hanno corretto la malformazione rimuovendo uno dei tre peni e unito tra loro gli altri due. “Desideravamo solo che il nostro bambino avesse una vita normale – hanno dichiarato i familiari del piccolo – e siamo grati ai dottori per aver portato a termine con successo l’intervento chirurgico”. La “diphallia” è una malformazione estremamente rara: il primo caso è stato registrato nel 1609 e, da allora, la letteratura medica ne ha registrati appena un centinaio. Se vuoi sapere qualcosa di più su questa malformazione, leggi anche: