
Un uomo grasso con alcol e cibo spazzatura, un uomo magro che fa sport
Cos’è un fattore di rischio?
I fattori di rischio sono condizioni che risultano correlati statisticamente ad una o più patologie. Ciò significa che la presenza di un fattore di rischio non è necessariamente causa di patologia, ma la presenza di uno di essi – e ancor di più la contemporanea presenza di più fattori di rischio – ne aumenta notevolmente il rischio di insorgenza e di sviluppo. Parimenti l’assenza di un fattore di rischio NON esclude necessariamente la comparsa della malattia, ma ne diminuisce il rischio di insorgenza e di sviluppo. I fattori di rischio sono classificabili in:
- Familiari, fattori legati alla famiglia;
- Ambientali, fattori legati al luogo in cui si vive;
- Occupazionali, fattori legati alla professione svolta;
- Chimici, fattori legati all’esposizione ad agenti chimici;
- Biomeccanici, movimenti ripetuti o carichi pesanti;
- Relazionali, lavoro notturno, burn out, mobbing;
- Psicosociali, legati al carattere e alla psicologia dell’individuo.
I fattori di rischio si dividono tradizionalmente in due grandi gruppi:
- fattori di rischio non modificabili;
- fattori di rischio modificabili.
Qual è la differenza tra fattore di rischio modificabile e non modificabile?
I fattori di rischio non modificabili (o “fattori di rischio immodificabili”) sono quei fattori di rischio che il paziente non può in nessun modo modificare, come ad esempio:
- l’età (alcune malattie sono statisticamente più probabili ad una certa età piuttosto che in un’altra);
- il sesso (alcune patologie sono più diffuse nell’uomo che nella donna ed altre viceversa);
- la ereditarietà/familiarità (avere un parente con una certa malattia, aumenta il rischio di averla a propria volta).
I fattori di rischio modificabili sono invece quelli che il soggetto può modificare ad esempio cambiando dieta, smettendo di fumare, assumendo un dato farmaco o iniziando a svolgere attività fisica in modo continuato. I fattori di rischio modificabili più importanti sono:
- alimentazione errata;
- sovrappeso od obesità, leggi anche: L’obesità è una malattia;
- fumo di sigaretta: leggi anche tutti i miei articoli sullo smettere di fumare;
- vita sedentaria: leggi anche tutti i miei articoli sul fare attività fisica e sport;
- assunzione di farmaci, ormoni o droghe;
- consumo di alcool;
- ipertensione arteriosa, per approfondire leggi anche: Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure;
- iperglicemia e diabete, leggi anche: Emoglobina glicata alta, valori normali, IFCC e diabete;
- dislipidemia: alterazioni della quantità di lipidi circolanti nel sangue, in particolare del colesterolo, dei trigliceridi, dei fosfolipidi, assai più frequentemente in aumento (ipercolesterolemia, ipertrigliceridemia, iperfosfolipidemia). Per approfondire leggi: Eccesso di colesterolo (ipercolesterolemia): perché è pericoloso?;
- esposizione ad agenti biologici batteri, virus;
- esposizione a radiazioni ionizzanti;
- esposizione ad agenti inquinanti.
Cos’è un fattore protettivo?
Un “fattore protettivo” o “fattore di protezione” è l’opposto di un fattore di rischio, cioè una condizione che diminuisce il rischio di sviluppare una data patologia. Parlando in generale, fattori che proteggono da molte malattie – in particolare quelle cardiovascolari – sono:
- svolgere periodicamente attività fisica adeguata alla propria età;
- alimentarsi in modo corretto (evitando le abbuffate di grassi e consumando giornalmente frutta e verdura);
- idratarsi in modo corretto, bevendo una quantità adeguata al proprio metabolismo. Per approfondire: Idratazione corretta quanta acqua bere al giorno e perché è così importante.
E’ importante comunque ricordare che ovviamente la presenza di uno o più fattori di protezione NON esclude necessariamente la comparsa della malattia, come l’assenza di un fattore di protezione non implica necessariamente la comparsa della malattia.
Fattore protettivo modificabile o non modificabile
Quelli appena elencati sono fattori protettivi modificabili, cioè – salvo alcune eccezioni – è il paziente che può scegliere se svolgere una attività sportiva o non farlo ed è sempre lui che sceglie se mangiare e bere nel modo corretto. Esistono anche fattori protettivi non modificabili (o “immodificabili”): ad esempio nascere da due genitori che non hanno mai sofferto di malattie cardiovascolari è un fattore protettivo non modificabile per le malattie cardiovascolari.
I migliori prodotti per abbassare il colesterolo e dimagrire
Qui di seguito trovate una lista di prodotti di varie marche, che sono estremamente utili per abbassare il colesterolo e dimagrire, fattori protettivi che diminuiscono il rischio di ipertensione, ictus cerebrale ed infarto del miocardio:
- Integratore di lievito di Riso Rosso e Coenzima Q10 per abbassare il colesterolo: http://amzn.to/2kCViII
- Equilibra Colest-Ok: http://amzn.to/2otZbVO
- Pharmalife Biostatine Forte: http://amzn.to/2j6NdMi
- Integratore di Omega 3: http://amzn.to/2CKj6CM
- Capsule di cromo picolinato per abbassare glicemia e colesterolo: http://amzn.to/2ou0C6E
- Integratore di riso rosso, cromo, gamma orizanolo, coenzima Q10 e policosanoli: http://amzn.to/2j8CLE3
- Integratore di Moringa Oleifera biologica disintossicante: http://amzn.to/2yLaEQL
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Libro “Colesterolo e trigliceridi. Ricette per una corretta alimentazione”: http://amzn.to/2CLyxea
- Test per il controllo di colesterolo HDL, LDL e trigliceridi: http://amzn.to/2AH0u5j
- Integratore di glucomannano per dimagrire: http://amzn.to/2k5Yiy0
- Termogenico brucia-grassi: http://amzn.to/2AYWvFh
Leggi anche:
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Trigliceridi: cosa sono, alti, bassi, valori normali e dieta
- Differenza tra colesterolo e trigliceridi
- Differenza tra colesterolo buono e cattivo
- Differenza tra colesterolo totale e colesterolo HDL
- Colesterolo e calcolo dell’indice di rischio cardiovascolare
- Perché l’ostruzione della carotide è così pericolosa?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Pressione arteriosa: i momenti della giornata in cui è più alta
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Sarò iperteso per tutta la vita? Dovrò continuare ad assumere il farmaco per sempre?
- Non riesco a controllare la pressione arteriosa alta
- Cosa fare in caso di picco di pressione arteriosa elevato?
- A che ora del giorno misurare la pressione arteriosa?
- Come si misura la pressione arteriosa? Guida facile
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Poligono di Willis: anatomia e varianti anatomiche
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Cos’è l’anamnesi? Significato medico e come si fa con esempi
- Differenza tra anamnesi patologica prossima e remota
- Esame obiettivo generale: come farlo, importanza ed esempi
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra infarto ed ischemia
- Differenza tra infarto ed angina
- Differenza tra angina stabile ed instabile
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
- I dubbi su pacemaker e ICD: carica, impulsi, cellulare, banca ed aereo
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Differenza tra pressione del sangue e pressione arteriosa
- Differenza tra pressione del braccio destro e sinistro
- Come funziona uno sfigmomanometro (apparecchio per la pressione)
- Differenza tra pressione venosa centrale e periferica
- Cos’è la pressione venosa centrale e perché si misura?
- Cos’è la pressione sistemica di riempimento?
- Perché la pressione venosa è inferiore a quella arteriosa
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!

 I fattori di rischio cardiovascolare sono condizioni che risultano statisticamente correlate ad una patologia cardiovascolare (come infarto del miocardio ed ictus cerebrale). I fattori di rischio cardiovascolare si dividono tradizionalmente in fattori di rischio non modificabili e fattori di rischio modificabili. Per capire meglio cos’è con precisione un “fattore di rischio“, leggi questo articolo:
I fattori di rischio cardiovascolare sono condizioni che risultano statisticamente correlate ad una patologia cardiovascolare (come infarto del miocardio ed ictus cerebrale). I fattori di rischio cardiovascolare si dividono tradizionalmente in fattori di rischio non modificabili e fattori di rischio modificabili. Per capire meglio cos’è con precisione un “fattore di rischio“, leggi questo articolo:  Per comprendere meglio quello di cui stiamo parlando, ti consiglio di leggere prima questo mio articolo:
Per comprendere meglio quello di cui stiamo parlando, ti consiglio di leggere prima questo mio articolo: 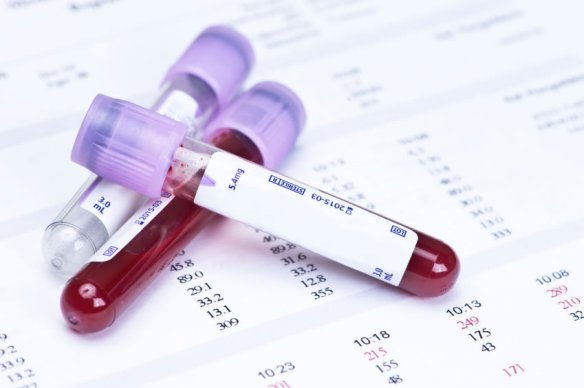 Il valori di colesterolo e trigliceridi, specialmente del colesterolo LDL, devono rimanere nei limiti normali: valori superiori rappresentano un fattore di rischio cardiovascolare (per approfondire, leggi anche:
Il valori di colesterolo e trigliceridi, specialmente del colesterolo LDL, devono rimanere nei limiti normali: valori superiori rappresentano un fattore di rischio cardiovascolare (per approfondire, leggi anche:  Il colesterolo – parola che deriva dal greco chole (bile) e stereos (solido) – è una molecola appartenente alla classe degli steroli, molto importante per il corretto funzionamento dell’uomo e degli animali in generale. Demonizzato (in parte a ragione) in campo medico, bisogna però ricordare che una giusta quantità di colesterolo è necessario alla vita: basti pensare che se in questo preciso momento io togliessi completamente tutto il colesterolo dal vostro corpo, voi morireste.
Il colesterolo – parola che deriva dal greco chole (bile) e stereos (solido) – è una molecola appartenente alla classe degli steroli, molto importante per il corretto funzionamento dell’uomo e degli animali in generale. Demonizzato (in parte a ragione) in campo medico, bisogna però ricordare che una giusta quantità di colesterolo è necessario alla vita: basti pensare che se in questo preciso momento io togliessi completamente tutto il colesterolo dal vostro corpo, voi morireste.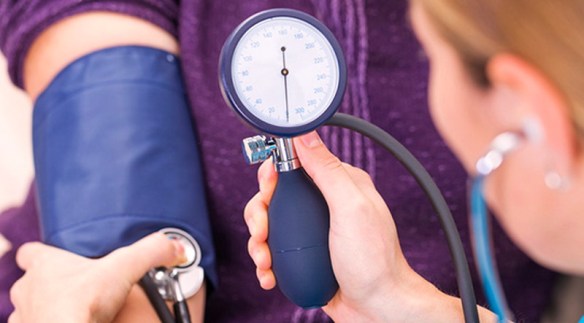 L’ipertensione arteriosa, comunemente chiamata pressione alta, è una condizione clinica in cui la pressione del sangue nelle arterie della circolazione sistemica risulta elevata. Colpisce oltre 10 milioni di persone in Italia, delle quali solo ¼ è in grado di tenerla sotto controllo.
L’ipertensione arteriosa, comunemente chiamata pressione alta, è una condizione clinica in cui la pressione del sangue nelle arterie della circolazione sistemica risulta elevata. Colpisce oltre 10 milioni di persone in Italia, delle quali solo ¼ è in grado di tenerla sotto controllo.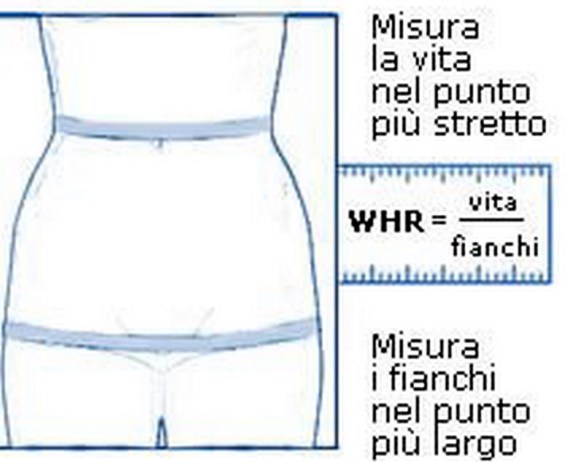
 Cos’è la circonferenza addominale?
Cos’è la circonferenza addominale?