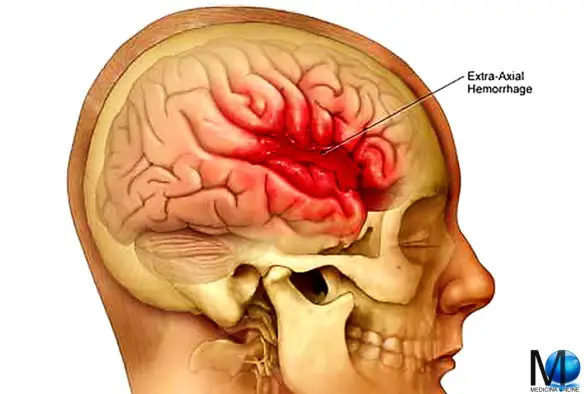
Una emorragia cerebrale può causare un pericoloso aumento della pressione intracranica
La “pressione intracranica” o “pressione endocranica” (acronimo “PIC) è, come intuibile, la pressione presente all’interno del cranio. La pressione intracranica è direttamente proporzionale al volume intracranico. Nell’adulto il volume intracranico è di circa 1700 ml e comprende:
- l’encefalo (che corrisponde ad un volume di 1450 ml),
- il liquor (stimato intorno ai 140 ml),
- il sangue intravascolare (150 ml).
Il volume e, di conseguenza, la pressione intracranica devono rimanere costanti poiché, dal momento che la scatola cranica non si può espandere, un aumento della pressione può non solo danneggiare direttamente le delicate strutture presenti all’interno del cranio per compressione, ma danneggiarle anche indirettamente interferendo con il flusso ematico cerebrale, dal momento che un aumento esagerato della pressione intracranica crea un “muro pressorio” che impedisce al sangue – in arrivo dal cuore – di irrorare normalmente i tessuti cerebrali.
Vi sono cinque meccanismi principali che giustificano un aumento della pressione intracranica:
1. Aumento del volume (effetto massa). Abbiamo prima visto che il volume intracranico non deve aumentare, pena l’aumento della pressione intracranica. In effetti l’aumento volumetrico delle strutture contenuto nel cranio, sia per l’aumento di volume di strutture preesistenti che di strutture neoformate, è la più importante e frequente causa di ipertensione intracranica. L’aumento di volume può essere dovuto ad un tumore cerebrale, un ascesso, un’emorragia (ad esempio in caso di ictus emorragico, con formazione di ematoma), una contusione o un infarto massivo, un ematorna epidurale o subdurale, oppure un edema cerebrale acuto come si verifica negli stati anossici, nell’encefalopatia ipertensiva, in alcuni tipi di encefalite, nell’intossicazione da ac-
qua, nei traumi cerebrali e nella sindrome di Reye.
2. Aumento della pressione venosa da trombosi del seno sagittale, insuffi-
cienza cardiaca od ostruzione della vena cava superiore, che fanno au-
mentare il volume del sangue nelle vene piali e nei seni durali, con pro-
babile ostacolo anche al riassorbimento del liquor.
3. Ostacolo al flusso e al riassorbimento del liquor con conseguente idroce-
[alo: l’ostruzione può essere a livello dei ventricoli, nei punti di assorbi-
mento dei vili i aracnoidei o intorno alla base del cranio. Le cause prin-
cipali sono i tumori, la meningite e l’emorragia subaracnoidea.
4. Espansione del comparto liquorale, che causa anche idrocefalo, in rari
casi provocata da un eccesso di produzione di liquor determinato da un
papilloma del plesso coroideo o da un aumento acuto del volume di LCS
per un’ emorragia subaracnoidea.
5. Rigonfiamento cerebrale diffuso pseudotumorale, che si sviluppa se non
vi è pressione differenziale tra i ventricoli e lo spazio Iiquorale sopra la
convessità cerebrale. La maggior parte dei casi è idiopatica.
Queste condizioni di ipertensione endocranica vengono descritte di seguito.
Con la testa e il tronco sollevati di 45°, la pressione oscilla normalmen-
te tra 2 e 5 mmHg. Si parla di ipertensione endocranica o intracranica
quando la pressione del LCS è superiore a 200 mmH20 (14 mmHg), anche
se livelli stabili fino a 30 mmHg non sono pericolosi. Sopra tali livelli, ini-
ziano a comparire segni clinici di aumento della pressione intracranica: ce-
falea, nausea, vomito e ottundimento, seguiti da paralisi del retto laterale,
papilledema, annebbiamento visivo e, infine, cecità. I segni dovuti a dislo-
cazioni delle strutture cerebrali all’interno del cranio, come la dilatazione
pupillare, le paralisi dell’abducente, l’ottundimento o lo stupor, l’aumento
della pressione arteriosa sistolica e la bradìcardia (risposta di Cushing da
compressione bulbare), non hanno un rapporto diretto con l’entità della
pressione intracranica. I pazienti conservano una normale funzione men-
tale e un’adeguata circolazione cerebrale anche con pressioni fino a 30-40
mmHg, purché sia mantenuta la pressione arteriosa. A 40-50 mml-Ig il nus-
so ematico cerebrale si riduce; aumenti ritmici della pressione Iiquorale
(onde di Lundberg) si sovrappongono e sopraggiunge il coma.
La prevenzione degli innalzamenti della pressione intracranica sopra i
15-20 mml-Ig sembra migliorare la prognosi delle malattie associate a iper-
tensione endocranica. Misure efficaci sono: collocare la testa e le spalle
con un’angolazione di 15-20° rispetto al piano di decubito; controllare l’as-
sunzione di acqua per os sostituendola con soluzione salina per via endo-
venosa; iperventilazione meccanica per ridurre la CO2; impiego di agenti
iperosmolari o diuretici (per mantenere I’osrnolalità sopra le 290 m’Osm/l),
La riduzione della P co, attraverso J’iperventilazione causa vasocostrizione,
che riduce il volume plasmatico cerebrale, il che a sua volta abbassa la
pressione intracranica (anche se solo per un’ora o meno). Il rnannitolo,
somministrato in bolo alla dose di 0,25-0,5 g/kg per via endovenosa ogni
3-4 ore, è l’agente iperosmolare più diffuso. Alcuni neurochirurghi prefe-
riscono usare la furosemide, il glicerolo o una soluzione salina ipertonica,
specialmente in sala operatoria. L’indicazione all’impiego di alte dosi di
barbiturici al fine di ridurre la pressione intracranica è ancora oggetto di
controversie, sia per il rischio di ipotensione, sia per l’assenza di sufficienti
evidenze sperimentali di efficacia. In molti casi la rimozione chirurgica di
una massa focale (tumore o ematoma subdurale, epidurale o intraparen-
chimale) o la decompressione di un edema cerebrale ìnfartuale mediante
emicraniectomia costituiscono i mezzi più efficaci per ridurre la PIe.
Leggi anche:
- Visita neurologica: svolgimento, esami, patologie, quando è necessaria?
- Ipertensione endocranica: valori, cause, bradicardia, terapie
- Pseudotumor cerebri (ipertensione endocranica benigna) cause e cure
- Transilluminazione della testa di un neonato per la diagnosi di idrocefalo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Pressione intracranica e pressione di perfusione cerebrale
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Meningi: anatomia, funzioni e patologia in sintesi
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Sindrome della sella vuota: cause, sintomi, diagnosi e terapie
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Shunt cerebrale e intervento per il drenaggio permanente
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Emorragia cerebrale: conseguenze, riabilitazione e recupero
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Coma da emorragia cerebrale: quanto può durare?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Differenza tra emicrania con aura ed emicrania senza aura
- Cos’è l’aura emicranica?
- Ictus cerebrale emorragico e ischemico: cause, sintomi, diagnosi, cure, rischi
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Sindrome frontale o ipofrontalità: cause, sintomi, conseguenze, diagnosi, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Demenza senile: cause, sintomi, decorso e cure
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Malformazioni artero-venose cerebrali: sintomi e cura
- Ischemia: cos’è, cause, conseguenze, rischi, cure
- Necrosi: significato, definizione, sinonimo, cause, cure
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Test di Romberg: cos’è, a che serve, come si esegue
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Differenza tra proencefalo, mesencefalo, romboencefalo, telencefalo, diencefalo
- Differenza tra metencefalo e mielencefalo
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Parestesie: significato, cause, rischi, diagnosi, cure, rimedi, esercizi
- Epilessia infantile ed in adulti: cause, sintomi, diagnosi, cosa fare
- Epilessia: come riconoscere un attacco e soccorrere un ammalato
- Differenza tra epilessia e convulsioni
- Differenza tra epilessia e sincope
- Differenza tra epilessia parziale e generalizzata
- Epilessia: riconoscere in tempo l’arrivo di una crisi e come comportarsi
- Epilessia infantile: come comportarsi col proprio figlio?
- Esame della sensibilità tattile, dolorifica, termica, vibratoria in neurologia
- Esame delle funzioni motorie e dei riflessi in neurologia
- Esame delle funzioni cerebrali superiori (corticali) in neurologia
- Asterissi (asterixis) in neurologia: caratteristiche, significato, esecuzione
- Torcicollo spasmodico e spasmi linguali, facciali, oromandibolari, della mano (distonie focali)
- Tic, ritmie, movimenti stereotipati, acatisia e trasalimento nel paziente neurologico
- Disturbi della stazione eretta e della deambulazione in neurologia
- Esame della motilità oculare e disturbi dei movimenti coniugati in neurologia
- Sordità, esame dell’udito e tecniche audiologiche speciali in neurologia
- Aprassia ideazionale, ideomotoria e melocinetica: sintomi, diagnosi, cure
- Aprassia: significato, etimologia, tipi, zone del cervello coinvolte
- Aprassia: test usati per la diagnosi e tipici errori aprassici
- Aprassia costruttiva (apractognosia): cause, sintomi, diagnosi, terapie
- Disartria: cause, sintomi, diagnosi, trattamento
- Perdita della coordinazione muscolare: l’atassia
- Differenze tra aprassia, atassia, disprassia, afasia, disartria, anartria
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielopatia: significato, tipi, sintomi, diagnosi,cure, consigli, prognosi
- Anche gli esseri umani possono avere una coda
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Segni meningei e irritazione meningi in bambini ed adulti
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
- Differenza tra meningite e meningismo: qual è più grave?
- Differenza tra meningite, encefalite, meningoencefalite, encefalomielite
- Differenza tra meningite virale e batterica
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morte cerebrale: diagnosi, sintomi, risveglio, durata, si può guarire?
- Coma: cause, risveglio, tipi, quanto dura, fasi, segni, irreversibile
- Differenza tra coma e coma farmacologico
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Sindrome locked-in: cause, riabilitazione, respirazione, cure
- Stato di minima coscienza: evoluzione, risveglio, riabilitazione
- Stato vegetativo: risveglio, riabilitazione, durata e caratteristiche
- Differenza tra stato vegetativo, di minima coscienza, coma, sonno e stato soporoso
- Differenza tra sindrome locked-in e stato vegetativo
- Differenza tra stato vegetativo persistente e permanente
- Differenza tra stato vegetativo e stato di minima coscienza
- Commozione cerebrale: cos’è, cosa fare, conseguenze, tempi di recupero
- Differenza tra commozione cerebrale, trauma cranico e contusione cerebrale
- Trauma cranico: ematoma, commotivo, sintomi tardivi, cosa fare
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Poligono di Willis: anatomia e varianti anatomiche
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Cervello maschile e femminile: quali sono le differenze?
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Si può morire di epilessia?
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
- Segni meningei e irritazione meningi in bambini ed adulti
- Sindrome pseudobulbare: cause, sintomi, diagnosi e terapie
- Malattia di Binswanger: cause, sintomi, diagnosi, cure
- Sistema piramidale e fascio genicolato: anatomia, decorso, funzioni
- Sistema extrapiramidale: anatomia, decorso, vie, funzioni, patologie
- Differenza tra via piramidale ed extrapiramidale
- Miclono: cause, sintomi, caratteristiche, quando preoccuparsi, cure
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Spasmi muscolari e mioclonie: cura, trattamento e rimedi
- Spasmi muscolari e mioclonie: come si fa la diagnosi?
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenza tra discinesia, ipocinesia, ipercinesia, tardiva e primaria
- Fascicolazioni muscolari, il tremolio spontaneo di un muscolo: cause e cure
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
