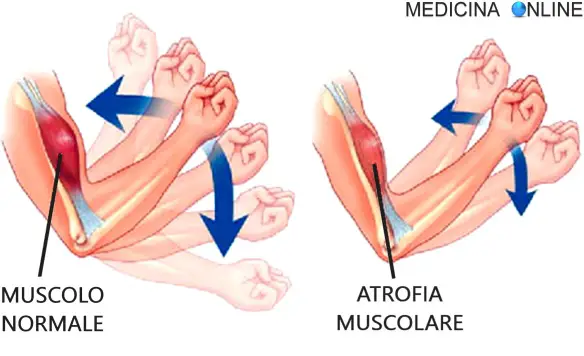
 Con “debolezza ad un braccio” o “debolezza alle braccia” ci si riferisce alla astenia (cioè alla perdita di forza muscolare) che può interessare uno o ambedue gli arti superiori (le braccia). La mancanza di forza può verificarsi da sola o può accompagnare una debolezza che interessa altre parti del corpo e può insorgere in concomitanza con altri sintomi e segni (dolore al braccio incluso). In presenza di debolezza al braccio, il soggetto può avere difficoltà a muovere il braccio interessato o a svolgere le attività quotidiane. In alcuni casi, la terapia fisica può contribuire a migliorare la forza del braccio. Nel caso la debolezza sia accompagnata da dolore, gli antidolorifici possono essere di aiuto nella risoluzione di ambedue i sintomi. Il trattamento comunque dipende dalla causa sottostante della debolezza e non esiste una unica terapia che risolva tutti i casi.
Con “debolezza ad un braccio” o “debolezza alle braccia” ci si riferisce alla astenia (cioè alla perdita di forza muscolare) che può interessare uno o ambedue gli arti superiori (le braccia). La mancanza di forza può verificarsi da sola o può accompagnare una debolezza che interessa altre parti del corpo e può insorgere in concomitanza con altri sintomi e segni (dolore al braccio incluso). In presenza di debolezza al braccio, il soggetto può avere difficoltà a muovere il braccio interessato o a svolgere le attività quotidiane. In alcuni casi, la terapia fisica può contribuire a migliorare la forza del braccio. Nel caso la debolezza sia accompagnata da dolore, gli antidolorifici possono essere di aiuto nella risoluzione di ambedue i sintomi. Il trattamento comunque dipende dalla causa sottostante della debolezza e non esiste una unica terapia che risolva tutti i casi.
Le cause che a monte possono determinare debolezza al braccio, sono molte e di varia natura: ortopediche, neurologiche, endocrinologiche. La possibile eziologia include lesioni o infezioni a carico del braccio, atrofia muscolare (conseguente per esempio ad alcuni disturbi muscolari o alla mancanza d’uso dell’arto, ad esempio qualora fosse stato ingessato), malattie neurodegenerative, anemie, microfratture, danni a carico dei nervi e/o dei muscoli o compressione della colonna vertebrale oppure alcune condizioni ereditarie e malattie immunitarie o immunologicheo perfino alcune patologie di interesse psichiatrico. L’ictus cerebrale è una causa grave e potenzialmente fatale di una improvvisa debolezza al braccio che interessa un solo lato del corpo. Altra causa grave di debolezza è l’infarto del miocardio, in cui la debolezza al braccio sinistro si associa ad un forte dolore. Una debolezza temporanea alle braccia può essere causata anche da semplici raffreddori o influenze. La malnutrizione per difetto, ad esempio una dieta povera di vitamine, sali minerali e proteine ad alto valore biologico, può favorire l’astenia alle braccia.
Sebbene la debolezza al braccio non sia in genere grave, se compare improvvisamente e si associa a debolezza ad un solo lato del corpo e mal di testa, essa può essere un segno di ictus cerebrale: in questo caso si consiglia di non andare oltre nella lettura di questo articolo e contattare immediatamente il Numero Unico per le Emergenze 112. Si consiglia di chiamare i soccorsi anche qualora la mancanza di forza si associa a perdita di coscienza, confusione, vertigini, improvviso intorpidimento, perdita di sensibilità della zona, amnesia, paralisi, alterazioni della vista o difficoltà a parlare. Anche in assenza di tali sintomi, nel caso la debolezza al braccio sia persistente o rappresenti motivo di preoccupazione o di impediamento sul lavoro, vi consiglio comunque di parlarne col vostro medico di Medicina Generale (il medico “di famiglia”) evitando di sottovalutere il problema.
Leggi anche: Pubalgia del podista: cause, diagnosi e rimedi
Sintomi e segni
La debolezza al braccio o alle braccia è di per sé un sintomo. Ad essa possono sovrapporsi altri sintomi e/o segni, che variano a seconda della condizione, della patologia o del disturbo sottostanti. Altri eventuali sintomi e segni sono molto importanti per il medico, perché – poiché le possibili cause di debolezza sono molto varie – permettono al medico di restringere il campo delle ipotesi diagnostiche ed inviare il paziente al giusto professionista (ad esempio un ortopedico, un neurologo o un fisiatra, oppure ad un fisioterapista). Dividiamo ora i possibili sintomi e segni associati alla debolezza al braccio, in base a tipo e “settore” medico.
Sintomi e segni generali
Sintomi e segni generali potenzialmente associati all’astenia al braccio, sono:
- malessere generale;
- stanchezza;
- febbre;
- prurito;
- difficoltà respiratoria;
- letargia.
Leggi anche: Prurito alla pelle: cos’è e come fare per alleviarlo?
Sintomi e segni infiammatori
Sintomi e segni che suggeriscono una causa infiammatoria dell’astenia al braccio, sono:
- arrossamento del braccio;
- calore avvertito al braccio;
- dolore al braccio;
- gonfiore del braccio.
Per approfondire: I cinque segni cardinali dell’infiammazione
Sintomi e segni ortopedici
Sintomi e segni che suggeriscono una causa ortopedica dell’astenia al braccio, sono:
- gonfiore al braccio;
- dolore muscolare;
- mobilità ridotta (range di movimento delle articolazioni del braccio ridotto);
- impossibilità ad eseguire un dato movimento;
- crampi al braccio e/o ad altre parti del corpo;
- dolore alla spalla, al braccio, all’avambraccio, alla mano o alle dita della mano;
- gonfiore a carico delle articolazioni.
Leggi anche: Perché vengono i crampi? Cosa sono, come prevenirli e come farli passare?
Sintomi e segni neurologici
Sintomi e segni che suggeriscono una causa neurologica dell’astenia al braccio, sono:
- paralisi del braccio e/o di altra parte del corpo (gamba, volto…);
- perdita della sensibilità del braccio e/o di altra parte del corpo;
- confusione mentale;
- amnesia;
- svenimento;
- difficoltà a masticare o deglutire;
- difficoltà a parlare o a capire quello che gli altri dicono;
- improvvisa cecità e/o sordità;
- spasmi muscolari;
- formicolio;
- coma.
Leggi anche:
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Coreoatetosi: cause, sintomi, diagnosi e terapie
- Distonia focale e generalizzata: tipi, sintomi, diagnosi e terapie
- Parestesie: significato, cause, rischi, diagnosi, cure, rimedi, esercizi
- Fascicolazioni muscolari, il tremolio spontaneo di un muscolo: cause e cure
Sintomi e segni endocrinologici
Sintomi e segni che suggeriscono una causa endocrinologica dell’astenia al braccio (con probabile interessamento della tiroide, che potrebbe essere ipofunzionante, come avviene nel paziente ipotiroideo):
- debolezza generale del corpo;
- facile affaticabilità;
- aumento di peso;
- sonno eccessivo;
- eccessiva sensibilità al freddo;
- costipazione;
- secchezza e pallore della pelle;
- gonfiore al volto e alle palpebre;
- voce rauca;
- depressione;
- dificoltà nella memoria;
- problemi di memoria;
- eloquio lento;
- mixedema (accumulo di liquidi sottocutaneo);
- frequenti e crampi muscolari;
- mestruazioni irregolari o abbondanti;
- capelli sottili e fragili.
Leggi anche:
Sintomi e segni psichiatrici
Sintomi e segni che suggeriscono una causa psichiatrica dell’astenia al braccio, sono:
- anoressia (perdita dell’appetito);
- perdita di peso;
- sintomi depressivi;
- ideazioni suicidarie;
- allucinazioni uditive o visive.
Sintomi e segni che potrebbero indicare la presenza di una condizione grave o fatale
In alcuni casi, la debolezza al braccio può essere un sintomo di una condizione grave (come un ictus cerebrale o una grave infezione) che necessita di una valutazione medica immediata. Si consiglia di chiamare il 112 in presenza di uno qualsiasi dei seguenti sintomi, soprattutto se più di uno sono presenti contemporaneamente:
- alterazione del livello di coscienza;
- parlare in modo confuso, sbagliando le parole o dicendo frasi senza senso;
- non capire quello che gli altri dicono;
- febbre alta;
- paralisi di una o più parti del corpo (gamba, viso…);
- paralisi di un solo lato del corpo;
- formicolio a carico di un solo lato del corpo;
- alterazioni o perdita della vista e/o dell’udito;
- perdita della sensibilità;
- gravi vertigini;
- forte mal di testa;
- dolore intenso alla testa (come un “colpo di pugnale”).
Leggi anche:
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
Cause e fattori di rischio
La debolezza al braccio può insorgere a seguito di una serie di eventi o disturbi che colpiscono muscoli, ossa, articolazioni, sistema nervoso o metabolismo. Può essere accompagnata da una debolezza più generalizzata, come in caso di alcuni disturbi ereditari, oppure essere conseguente ad una lesione specifica a carico del braccio.
Cause muscolo-scheletriche
Possibili cause muscolo-scheletriche della debolezza al braccio, sono:
- lesione al braccio;
- cisti (sacca benigna contenente liquido, aria o altri materiali);
- frattura ossea;
- infezione dei tessuti molli del braccio;
- distrofia muscolare;
- sarcopenia;
- miopatie;
- tendinite (infiammazione di un tendine);
- lesione del legamento di una articolazione;
- postura sbagliata;
- atrofia del muscolo a causa del mancato uso (ad esempio se il braccio è stato a lungo ingessato, è normale sentirlo debole quando il gesso viene tolto).
Leggi anche:
Cause neurologiche
Possibili cause neurologiche della debolezza al braccio, sono:
- ictus cerebrale ischemio od emorragico;
- tia (attacco ischemico transitorio);
- sclerosi multipla;
- sclerosi laterale amiotrofica (SLA);
- atrofia muscolare progressiva;
- sindrome del tunnel carpale;
- paralisi cerebrale;
- nervo reciso (ad esempio a causa di un trauma);
- miastenia gravis;
- intrappolamento o compressione di un nervo, come per esempio del nervo ulnare;
- patologie del cervelletto;
- radicolopatia (compressione di un nervo nella colonna vertebrale).
Leggi anche:
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Che significa malattia autoimmune? Spiegazione ed esempi
- Sindrome delle fascicolazioni benigne e da crampi: cause, sintomi, cure
- Atetosi: etimologia, cause, caratteristiche, sintomi associati, terapia farmacologica e chirurgica
- Corea di Sydenham (ballo di San Vito): cause, sintomi, diagnosi, terapia, prognosi, recidive
- Corea di Huntington: cause, sintomi, diagnosi, polisonnografia, cure
Cause endocrinologiche
Possibili cause muscolo-scheletriche della debolezza al braccio, sono:
- patologie tiroidee (ad esempio ipotiroidismo).
Per approfondire: Ipotiroidismo: sintomi, diagnosi, cura farmacologica e consigli dietetici
Cause psichiatriche
Possibili cause psichiatriche della debolezza al braccio, sono:
- depressione;
- anoressia nervosa;
- sindrome di Münchhausen.
Per approfondire:
Cause reumatologiche
Possibili cause reumatologiche della debolezza al braccio, sono:
- artrite;
- artrosi;
- artrite reumatoide;
- osteoporosi;
- lupus eritematoso sistemico.
Per approfondire:
Altre possibili cause
Altre possibili cause della debolezza al braccio, sono:
- malnutrizione per difetto;
- anemia;
- squilibrio elettrolitico;
- presenza di parassiti (ad esempio una tenia);
- fibromialgia (condizione cronica che causa dolore, rigidità e dolorabilità);
- avvelenamento da metalli pesanti (come l’avvelenamento da piombo);
- ingestione di sostanze tossiche (come piante, funghi o sostanze velenose).
Per approfondire:
Cause gravi o fatali
Cause gravi o potenzialmente fatali o che comunque sono in grado di determinare o favorire dei danni permanenti ed invalidanti, che richiedono una immediata valutazione medica, possono essere:
- attacco ischemico transitorio (TIA);
- ictus cerebrale emorragico od ischemico;
- infarto del miocardio;
- tumore cerebrale;
- infezione grave e sistemica, accompagnata da febbre alta.
Leggi anche:
- Cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
Potenziali complicanze
La debolezza al braccio in sé di solito non è una condizione grave. Una lieve debolezza può essere temporanea e risolversi spontaneamente. Tuttavia, poiché può essere causata da patologie gravi, un mancato trattamento in alcuni casi potrebbe comportare l’insorgere di gravi complicazioni e danni permanenti, tra cui:
- paralisi di una o più parti del corpo;
- incapacità permanente di parlare e/o comprendere un dialogo;
- perdita permanente della coordinazione muscolare;
- perdita permanente della sensibilità di una o più parti del corpo;
- diffusione metastatica di un eventuale tumore maligno cerebrale;
- sepsi (diffusione sistemica dell’infezione).
Diagnosi
In caso di astenia al braccio, per diagnosticare il problema che ha determinato il sintomo, il medico si può servire di vari strumenti. Per prima cosa l’anamnesi, in cui il paziente descrive i suoi sintomi, eventuali altre patologie, il tipo di lavoro che svolge ed altre informazioni utili. Il medico può fare delle domande come ad esempio se la debolezza è comparsa all’improvviso o gradatamente oppure se è insorta in seguito ad uno specifico evento o se il paziente si alimenta in modo corretto. Successivamente è necessario un esame obiettivo, in cui il medico andrà a ricercare sul corpo del paziente eventuali segni, come gonfiore, arrossamenti e perdita della sensibilità. A questo punto il medico, avendo teoricamente già sospettato il tipo di causa, indirizzerà il paziente ad alcuni specifici esami di laboratorio e/o di diagnostica per immagini e/o specialistici. Ad esempio il paziente potrebbe essere sottoposto ad esame del sangue oppure a radiografie, ecografie articolari, TC del cranio, risonanza magnetica, elettrocardiogramma, ecocolordoppler cardiaco, spirometria, elettroencefalogramma o elettromiografia.
Terapia
Come abbiamo visto in questo articolo, sono davvero moltissime le cause di una debolezza ad uno o entrambe le braccia: proprio per questo motivo non esiste una unica terapia che risolva il problema in tutti i casi. Il trattamento specifico dipende dalla causa a monte che ha determinato l’astenia e può includere un variegato gruppo di trattamenti farmacologici, chirurgici, fisioterapici e/o psicoterapici. Parlando in modo generale, alcuni consigli per ridurre la debolezza al braccio “idiopatica” (cioè di cui non si conosce la causa), possono essere:
- alimentarsi in modo corretto;
- assumere ogni giorno un integratore multivitaminico multiminerale completo, come questo: https://amzn.to/3IlmND4
- smettere di fumare;
- non assumere alcolici;
- perdere peso se obesi o in sovrappeso;
- aumentare di peso se sottopeso;
- evitare la vita sedentaria;
- irrobustire il muscolo bicipite ed il tricipite con un semplice manubrio dal peso adeguato al proprio stato di forma, come questo: https://amzn.to/3Cb2ggK
Leggi anche:
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Differenza tra ginocchio valgo e varo
- Strabismo rotuleo: cause, sintomi e rimedi
- Formicolio alla gamba ed al piede: cause, diagnosi, sintomi e rimedi
- Differenza tra stiramento, strappo, contrattura, distorsione e distrazione
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Colpo della strega: cause, sintomi, rimedi e prevenzione
- Tendine e muscolo semitendinoso: anatomia, funzioni ed uso chirurgico
- Differenza tra tendine rotuleo e semitendinoso
- Differenza delle lesioni dei legamenti crociato anteriore e posteriore
- Tendinite del rotuleo: cause, sintomi e rimedi dell’infiammazione
- Valgismo di arti inferiori e ginocchio: cause, sintomi e rimedi
- Muscolo piriforme: anatomia, funzioni e cosa fare se è infiammato
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Differenza tra sciatalgia e finta sciatalgia
- Nervo sciatico (ischiatico): anatomia, funzioni e patologie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare?
- Usura della cartilagine del ginocchio: sintomi, diagnosi e cura
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Come si chiamano le dita dei piedi?
- Femore: anatomia, funzioni e muscoli in sintesi
- Quanto pesano scheletro ed ossa?
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra legamento e tendine con esempi
- Differenza tra legamento ed articolazione con esempi
- Quanti muscoli abbiamo nel nostro corpo?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Il cercine glenoideo (detto anche labbro glenoideo; in inglese glenoid labrum) è un anello fibro-cartilagineo fissato attorno al margine della cavità glenoidea della scapola. Purtroppo la cavità glenoidea riesce a coprire solo un terzo della testa dell’omero e ciò determina una notevole instabilità articolare che può dare luogo a gravi lussazioni. Per quanto concerne le rotture riguardanti la porzione anteroinferiore del labbro, esse sono state studiate in modo approfondito dalla scienza medica, cosa che non è invece avvenuta per le lesioni della parte superiore, la cui potenzialità patologica è stata compresa chiaramente solo grazie alla moderna tecnica artroscopica. L’artroscopia è un intervento chirurgico di lieve entità finalizzato a visualizzare una determinata articolazione usando un endoscopio speciale (detto appunto artroscopio). Il vantaggio di utilizzare l’artroscopia consta nel fatto che l’endoscopio riesce sia ad effettuare una rapida diagnosi sia ad operare l’articolazione infortunata, con un notevole risparmio in termini di tempo e di minore invasività dell’esame/operazione chirurgica. Fu solo negli anni ’80 del secolo scorso che le lesioni del labbro superiore del cercine glenoideo furono descritte con precisione e nel 1990 fu ideato un termine specifico per indicarle: SLAP (acronimo inglese di Superior Labrum from Anterior to Posterior lesion).
Il cercine glenoideo (detto anche labbro glenoideo; in inglese glenoid labrum) è un anello fibro-cartilagineo fissato attorno al margine della cavità glenoidea della scapola. Purtroppo la cavità glenoidea riesce a coprire solo un terzo della testa dell’omero e ciò determina una notevole instabilità articolare che può dare luogo a gravi lussazioni. Per quanto concerne le rotture riguardanti la porzione anteroinferiore del labbro, esse sono state studiate in modo approfondito dalla scienza medica, cosa che non è invece avvenuta per le lesioni della parte superiore, la cui potenzialità patologica è stata compresa chiaramente solo grazie alla moderna tecnica artroscopica. L’artroscopia è un intervento chirurgico di lieve entità finalizzato a visualizzare una determinata articolazione usando un endoscopio speciale (detto appunto artroscopio). Il vantaggio di utilizzare l’artroscopia consta nel fatto che l’endoscopio riesce sia ad effettuare una rapida diagnosi sia ad operare l’articolazione infortunata, con un notevole risparmio in termini di tempo e di minore invasività dell’esame/operazione chirurgica. Fu solo negli anni ’80 del secolo scorso che le lesioni del labbro superiore del cercine glenoideo furono descritte con precisione e nel 1990 fu ideato un termine specifico per indicarle: SLAP (acronimo inglese di Superior Labrum from Anterior to Posterior lesion).
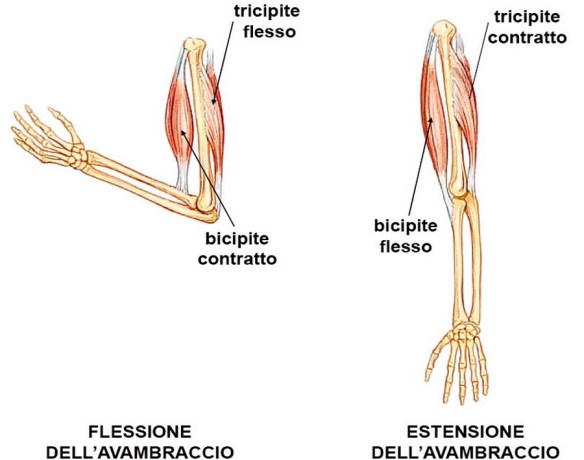
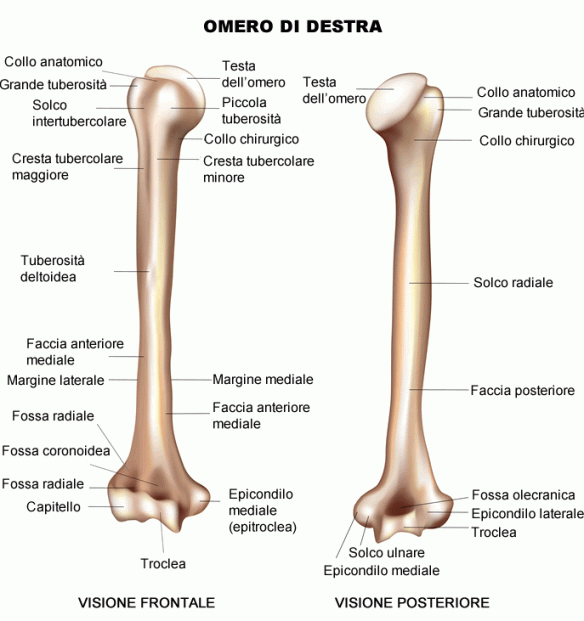 L’omero (pronuncia: òmero, per distinguerlo da Oméro, il poeta greco autore dell’Iliade e dell’Odissea) è un osso lungo, pari e simmetrico, che forma lo scheletro del braccio. L’omero è l’UNICO osso del braccio. Si articola superiormente con la scapola e (articolazione scapolo-omoerale) e inferiormente con le due ossa dell’avambraccio, radio e ulna (articolazione del gomito).
L’omero (pronuncia: òmero, per distinguerlo da Oméro, il poeta greco autore dell’Iliade e dell’Odissea) è un osso lungo, pari e simmetrico, che forma lo scheletro del braccio. L’omero è l’UNICO osso del braccio. Si articola superiormente con la scapola e (articolazione scapolo-omoerale) e inferiormente con le due ossa dell’avambraccio, radio e ulna (articolazione del gomito). Con “debolezza ad un braccio” o “debolezza alle braccia” ci si riferisce alla astenia (cioè alla perdita di forza muscolare) che può interessare uno o ambedue gli arti superiori (le braccia). La mancanza di forza può verificarsi da sola o può accompagnare una debolezza che interessa altre parti del corpo e può insorgere in concomitanza con altri sintomi e segni (dolore al braccio incluso). In presenza di debolezza al braccio, il soggetto può avere difficoltà a muovere il braccio interessato o a svolgere le attività quotidiane. In alcuni casi, la terapia fisica può contribuire a migliorare la forza del braccio. Nel caso la debolezza sia accompagnata da dolore, gli antidolorifici possono essere di aiuto nella risoluzione di ambedue i sintomi. Il trattamento comunque dipende dalla causa sottostante della debolezza e non esiste una unica terapia che risolva tutti i casi.
Con “debolezza ad un braccio” o “debolezza alle braccia” ci si riferisce alla astenia (cioè alla perdita di forza muscolare) che può interessare uno o ambedue gli arti superiori (le braccia). La mancanza di forza può verificarsi da sola o può accompagnare una debolezza che interessa altre parti del corpo e può insorgere in concomitanza con altri sintomi e segni (dolore al braccio incluso). In presenza di debolezza al braccio, il soggetto può avere difficoltà a muovere il braccio interessato o a svolgere le attività quotidiane. In alcuni casi, la terapia fisica può contribuire a migliorare la forza del braccio. Nel caso la debolezza sia accompagnata da dolore, gli antidolorifici possono essere di aiuto nella risoluzione di ambedue i sintomi. Il trattamento comunque dipende dalla causa sottostante della debolezza e non esiste una unica terapia che risolva tutti i casi. Con “sindrome del tunnel carpale” (in inglese “c
Con “sindrome del tunnel carpale” (in inglese “c