Cucinare con il forno a microonde fa male alla nostra salute? E’ una domanda che mi sento fare spesso dai miei pazienti. Forse è perché agli occhi di tante persone, inserire Continua a leggere
Cucinare con il forno a microonde fa male alla nostra salute? E’ una domanda che mi sento fare spesso dai miei pazienti. Forse è perché agli occhi di tante persone, inserire Continua a leggere
Archivi tag: cancro
Sigarette elettroniche: benzene (cancerogeno) e tracce di nicotina anche nelle ricariche “nicotina zero”
 Nuove scoperte e nuove indagini dei Nas contribuiscono a mettere la massima cautela quando si parla di sigarette elettroniche come l’alternativa salutare alle sigarette tradizionali, soprattutto quando i prodotti in esame provengono dalla Cina. Un gruppo di specialisti dell’Università di Torino interpellati dal pm Raffaele Guariniello, nell’ambito dell’inchiesta sulla salubrità delle sigarette elettroniche, ha scoperto nelle ricariche alcune irregolarità importanti. La perizia tecnica è stata condotta su alcuni campioni di prodotto importato dalla Cina e sequestrato dai carabinieri del Nas di Torino. Le analisi degli esperti rivelano che “mediamente il livello di nicotina presente è inferiore alla quantità dichiarata” sulle confezioni.
Nuove scoperte e nuove indagini dei Nas contribuiscono a mettere la massima cautela quando si parla di sigarette elettroniche come l’alternativa salutare alle sigarette tradizionali, soprattutto quando i prodotti in esame provengono dalla Cina. Un gruppo di specialisti dell’Università di Torino interpellati dal pm Raffaele Guariniello, nell’ambito dell’inchiesta sulla salubrità delle sigarette elettroniche, ha scoperto nelle ricariche alcune irregolarità importanti. La perizia tecnica è stata condotta su alcuni campioni di prodotto importato dalla Cina e sequestrato dai carabinieri del Nas di Torino. Le analisi degli esperti rivelano che “mediamente il livello di nicotina presente è inferiore alla quantità dichiarata” sulle confezioni.
Nei campioni messi invece in commercio con la dicitura “nicotina zero” è stata comunque riscontrata la presenza di nicotina. Insomma una persona può essere convinta di non assumere nicotina mentre invece questa è presente lo stesso. Infine il dato più preoccupante: i periti hanno trovato livelli “significativi e preoccupanti” di benzene (sostanza cancerogena presente nelle sigarette ordinarie) nei liquidi di ricarica, dello stesso ordine di grandezza prodotto da una sigaretta tradizionale. Il PM Guariniello ha comunicato i dati delle analisi al Ministero della Salute. Aspettiamo con un po’di preoccupazione di sapere quali saranno le nuove scoperte.
Leggi anche:
- Fumi le sigarette “light” perché fanno meno male? Grande errore
- Il video shock che ti farà passare definitivamente la voglia di fumare
- Per quali motivi si ingrassa dopo aver smesso di fumare?
- Perché fumi? La risposta più diffusa è anche la più sbagliata
- La vera rivoluzione è smettere di fumare
- I 5 comportamenti che rendono il fumatore simile ad un eroinomane. Il fumo NON è un vizio né un’abitudine: è una tossicodipendenza
- Quali sono le sigarette che fanno più male alla salute? E quelle che fanno meno male?
- Le 10 fasi (più una) che accomunano tutti i fumatori
- Vuoi guadagnare 150 euro al mese senza fare nulla per il resto della tua vita? Ecco come fare
- Tutte le falsità che girano su internet a proposito delle sigarette
- Il momento migliore per smettere di fumare è ADESSO: prima smetti e più a lungo vivrai
- I benefici dello smettere di fumare
- Perché anche 10 anni dopo aver smesso di fumare, il rischio di tumore è più elevato rispetto a chi non ha mai fumato?
- Fumare non fa male: mio nonno fumava 50 sigarette al giorno e ha vissuto bene fino a 90 anni
- Smettere di fumare: quanto e per quanto tempo ingrasserò? L’esperienza mia e dei miei pazienti
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- I 10 motivi per smettere di fumare se vai in palestra o fai sport
- Tabagismo in aumento tra i giovanissimi: un 15enne su quattro fuma abitualmente
- Vi racconto perché chi fuma sigarette elettroniche per smettere, non solo è destinato a fallire, ma fumerà ancora più di prima
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
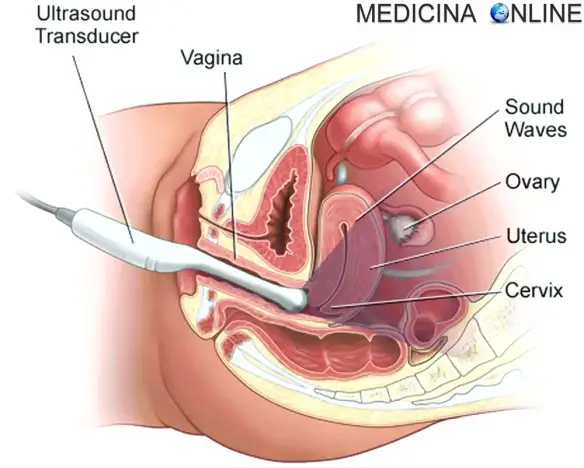
L’ecografia transvaginale esplora gli organi genitali interni femminili
L’ecografia trans-vaginale o “ecografia transvaginale“, a volte abbreviata con ECO-TV o ETV o TVS (acronimo dall’inglese “Trans-Vaginal Sonography”) o TVU (da “Trans-Vaginal Ultrasonography) è una tecnica diagnostica per immagini, che indaga morfologia e stato di salute degli organi genitali interni femminili, usando una sonda ad ultrasuoni ad elevata frequenza che viene introdotta nella vagina.
Chi la effettua?
L’ecografia transvaginale viene effettuata dal medico ginecologo o da altro personale medico competente.
Quando si usa?
L’ecografia trans-vaginale viene effettuata in tre casi principali:
- sospetto di patologie riguardanti l’apparato genitale femminile;
- visualizzazione precoce della camera gestazionale nelle pazienti con sospetta gravidanza;
- valutazione ostetrica della lunghezza cervicale e valutazione dell’eventuale funneling.
Quali patologie indaga?
L’elevata frequenza della sonda permette un alto potere risolutivo che consente l’osservazione e la misurazione di diverse patologie e condizioni, tra cui:
- gravidanza extrauterina;
- adenomiosi ed endometriosi;
- malformazioni;
- masse ovariche ed altre condizioni patologiche degli annessi (ad esempio cisti, PCOS…);
- ascessi o processi infettivi localizzati;
- iperplasia endometriale;
- leiomiomatosi uterina;
- neoplasie cervico-endometriali (cancro);
- infertilità o sterilità;
- polipi endometriali o cervicali.
Vantaggi
L’ecografia trans-vaginale, grazie all’uso di una sonda ad alta frequenza, permette di indagare in modo dettagliato utero, ovaie ed annessi, oltre che di controllare la gravidanza nel primo trimestre o nel quadro di tecniche di riproduzione assistita.
Rispetto all’ecografia pelvica trans-addominale (nella quale la sonda ecografica viene appoggiata sull’addome inferiore) permette una migliore visualizzazione di utero, endometrio, cervice uterina, tube di Falloppio, ovaie e dello spazio parauterino, comprensivo delle logge parieto-coliche e del cavo del Douglas. Tale maggior precisione e dettaglio è dato dalla vicinanza della sonda ecografica alle strutture da esaminare e dalla mancanza dello “scherma” rappresentato dagli organi e dai tessuti che inevitabilmente incontrano gli ultrasuoni nella via trans-addominale (in particolare vescica e tessuto adiposo, soprattutto se la donna è fortemente obesa).
Rispetto alle indagini eseguite con radiografia o con TC, l’ecografia trans-vaginale NON usa radiazioni ionizzanti, quindi può essere eseguita più volte in sicurezza ed anche nelle donne incinte, senza pericoli per il feto.
Svantaggi
Rispetto all’ecografia pelvica trans-addominale, l’ecografia trans-vaginale è certamente più invasiva, più fastidiosa e più rischiosa. In genere ha anche un costo maggiore rispetto all’ecografia pelvica trans-addominale. Non può essere eseguita nelle donne vergini (con imene intatto e non particolarmente elastico).
E’ una tecnica operatore-dipendente: la sua capacità di individuare eventuali patologie è fortemente legata all’esperienza del medico che la esegue.
Preparazione all’esame
La paziente viene invitata ad urinare prima dell’esame e, una volta a vescica vuota, viene fatta spogliare dalla vita in giù e distendere in un lettino per esami in posizione ginecologica. Talvolta, però, si richiede di avere la vescica piena (bere e non urinare nell’ora precedente all’esame) per effettuare anche l’ecografia pelvica esterna.
Procedura
L’ecografia transvaginale viene considerata una metodica moderatamente invasiva; mentre nell’ecografia tradizionale trans-addominale la sonda viene posizionata sulla parte bassa dell’addome, in quella trans-addominale la sonda viene introdotta all’interno della vagina. Tale sonda ha una elevata frequenza, è lunga e stretta, viene rivestita con materiale monouso (simile ad un profilattico) ed è di piccole dimensioni (poco più di 1 cm di diametro). La sonda viene inserita più facilmente in vagina grazie al gel per ultrasonografia, consentendo un ingresso agevole ed indolore.
Quanto dura?
L’esame si completa generalmente in 10 – 15 minuti, tranne quei casi in cui si rilevano anomalie che possono richiedere altro tempo per essere analizzate.
Cosa fare al termine dell’esame?
Al termine dell’indagine si può tornare alle normali attività giornaliere e lavorative. Non occorre farsi accompagnare da altre persone, visto che al termine dell’esame si è auto-sufficienti. Dopo l’esame si può tranquillamente guidare e gestire strumenti e mezzi pericolosi, visto che l’esame non induce sonnolenza.
L’esame è doloroso?
L’esame non è doloroso, tuttavia viene considerato fastidioso da molte pazienti. Si può avvertire fastidio e pressione soprattutto durante le fasi di penetrazione della sonda.
L’esame è rischioso?
L’esame, usando ultrasuoni, non è rischioso per la salute della donna, né per quella dell’eventuale feto. In rarissimi casi la sonda potrebbe determinare delle lesioni all’interno della vagina.
Controindicazioni
L’esame non presenta particolari controindicazioni. Non può essere eseguita nelle donne vergini (con imene intatto e poco elastico) che vogliano conservare l’integrità dell’imene.
L’ecografia trans-vaginale si può effettuare su una donna vergine?
Nelle donne vergini, con imene intatto, l’esame non può essere eseguito, salvo quei casi in cui l’imene intatto è comunque sufficientemente elastico da consentire l’esecuzione del test. E’ il medico a decidere se eseguire o non eseguire l’esame.
L’ecografia trans-vaginale si può eseguire con le mestruazioni?
L’indagine può essere eseguita in qualunque fase del ciclo mestruale e – se necessario ed urgente – anche in presenza di mestruazioni, tuttavia, preferibilmente non dovrebbe essere eseguita durante le mestruazioni.
Alternative
Se per qualche motivo non è possibile eseguire una ecografia trans-vaginale, si può eseguire al suo posto:
- una ecografia trans-addominale (con sonda poggiata sulla parte inferiore dell’addome);
- una ecografia ecografia trans-rettale (con sonda inserita nell’ano).
Costo
Il prezzo di una ecografia trans-vaginale eseguita privatamente, oscilla in genere tra 80 e 250 euro.
Leggi anche:
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Tube di Falloppio chiuse: cosa sono e come “aprirle”?
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Idrosalpinge: cos’è, ecografia, cura, gravidanza, intervento
- Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
- Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
- Differenza tra isterosalpingografia e isteroscopia
- Differenza tra isteroscopia e laparoscopia
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Differenza tra isteroscopia e colposcopia
- Tumore dell’endometrio: sopravvivenza, metastasi, si guarisce?
- Sindrome da iperstimolazione ovarica dopo pick up
- La visita senologica: come, quando e perché farla?
- Una ragazza vergine può fare la visita ginecologica?
- A cosa serve e come si fa l’autopalpazione del seno?
- Autopalpazione della mammella: come farla nel modo giusto [VIDEO]
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
- Differenza tra clitoride e punto G
- Il punto G esiste davvero o non esiste? Lo hanno tutte le donne?
- Come si chiama il punto G in inglese, francese, spagnolo e tedesco?
- Quanto è lungo il clitoride più grande del mondo?
- Qual è la lunghezza media di clitoride e glande clitorideo?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Quanto a lungo può durare una erezione del pene?
- Non riesco a trovare il punto G: come fare?
- Come distinguere un vero orgasmo femminile da uno “finto”
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Sintomi di eccitazione sessuale femminile e maschile
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
L’autopalpazione del testicolo ti salva dal cancro testicolare
 L’incidenza del cancro testicolare è in continuo aumento con tre picchi significativi: il primo in età infantile, il secondo dai 15 ai 35 anni (il tumore più diffuso in questa fascia d’età) ed il terzo oltre i 50 anni. In Italia colpisce cinque uomini ogni centomila abitanti, un numero che, purtroppo, tende ad aumentare; quelli bilaterali hanno un’incidenza del 2 per cento.
L’incidenza del cancro testicolare è in continuo aumento con tre picchi significativi: il primo in età infantile, il secondo dai 15 ai 35 anni (il tumore più diffuso in questa fascia d’età) ed il terzo oltre i 50 anni. In Italia colpisce cinque uomini ogni centomila abitanti, un numero che, purtroppo, tende ad aumentare; quelli bilaterali hanno un’incidenza del 2 per cento.
Cause del cancro testicolare
Tra le cause ipotizzate per il tumore al testicolo vengono annoverati: gli estrogeni (ormoni femminili) contenuti nella carne, negli insaccati ed in altri alimenti con grassi animali; l’inquinamento atmosferico, specialmente nelle grandi città; la predisposizione familiare; l’ipogonadismo (volume testicolare notevolmente ridotto); il criptorchidismo (testicoli non discesi nella sacca scrotale, anche se fissati successivamente nello scroto, cioé l’orchidopessi) hanno un’incidenza 10-20 volte superiore al normale.
Leggi anche:
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
Sintomi
I sintomi possono iniziare con un’infiammazione e manifestarsi come epididimite e/o orchite, idrocele o semplice dolore. In ogni caso, ogni alterazione testicolare o tumefazione che non regredisca con cure mediche dev’essere considerata sospetta e, quindi, meritevole di un’ecografia scrotale e di un eventuale dosaggio dei marker tumorali.
Vi sono dei segnali, anche se non strettamente patognomonici di tumore al testicolo, da non trascurare, come il rigonfiamento del testicolo, la perdita di volume di un testicolo, la sensazione di pesantezza nello scroto, un dolore sordo nella parte inferiore dell’addome o all’inguine, l’improvvisa formazione di liquido nello scroto, dolore o senso di “disagio” nel testicolo o nello scroto, sangue nelle urine, il rigonfiamento o il rammollimento delle mammelle. Un test importante da potere fare a casa è l’autopalpazione.
Leggi anche:
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Impianto di protesi testicolare: quando, come e perché si effettua
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
Come si fa l’autopalpazione del testicolo
La palpazione dei testicoli va effettuata dopo la doccia o un bagno caldo, quando lo scroto è del tutto rilasciato. Davanti ad uno specchio, in piedi, bisogna verificare che non siano presenti rigonfiamenti, quando siano presenti non allarmiamoci: può trattarsi semplicemente di una raccolta di liquido (idrocele), di una dilatazione delle vene del funicolo spermatico (varicocele) o di un’ernia inguino-scrotale.
Un testicolo più basso e/o leggermente più grosso rispetto all’altro non è patologico. Il testicolo va esaminato con entrambe le mani, con indice e medio nella zona inferiore e pollice in quella superiore. Un movimento inizialmente superficiale e rotatorio consentirà di esplorarne la superficie che, in condizioni di normalità, è liscia, uniforme e teso-elastica. La presenza di una irregolarità e/o formazione dura, aderente al piano sottostante, è da considerare sospetta.
Si continua l’esplorazione esercitando una modesta pressione in modo da percepire, se presente, un nodulo nel parenchima testicolare che potrà avere forma e dimensioni variabili, solitamente quanto una piccola nocciola, più duro rispetto al tessuto circostante. Questo tipo di palpazione non dovrebbe determinare dolore in condizioni fisiologiche.
Un altro elemento del testicolo da esplorare dall’alto in basso è l’epididimo (la struttura molle-parenchimatosa, tubulare, situata dietro e lateralmente al testicolo). Se l’epididimo è dolente al tatto, il più delle volte si tratta di epididimite (infiammazione dell’epididimo), o, se si apprezzano formazioni rotondeggianti da pochi millimetri a qualche centimetro, si tratta di comuni cisti.
L’autopalpazione dovrebbe essere eseguita una volta al mese dai quattordici anni in su, in modo da individuare con precocità qualsiasi formazione sospetta.
In caso di tumore, la chirurgia è indicata
Accertata la presenza di un tumore, l’asportazione del testicolo è sempre indicata, oltre che per estirpare il cancro, per studiare la malattia con l’esame istologico, indispensabile per la successiva fase terapeutica: radioterapia per i tumori seminomatosi, linfoadenomectomia retro peritoneale associata a cicli di chemioterapia per quelli non seminomatosi.
Oggi, grazie a nuovi chemioterapici, dopo la chirurgia, oltre il 95 per cento dei pazienti affetti dal tumore al testicolo guarisce. La maggiore complicanza è rappresentata dall’infertilità, ma, con le tecniche di fecondazione assistita, in molti casi è risolvibile.
Leggi anche:
- Perché la pelle del pene è più scura rispetto al resto del corpo?
- Composizione, caratteristiche e produzione dello sperma
- Differenza tra sperma, liquido seminale, plasma seminale e spermatozoi
- Differenza tra oligospermia e azoospermia
- Differenza tra eiaculazione precoce e ritardata
- Differenza tra idrocele e varicocele
- Differenza tra testicolo destro e sinistro
- Differenza tra testicolo e scroto
- Differenza tra spermatozoo e cellula uovo
- Perché il glande ha un colore diverso rispetto al resto del pene?
- Com’è fatto il pene al suo interno?
- Micropene: quanto misura, complicazioni, c’è una cura?
- Testicolo ritenuto (criptorchidismo): terapia e complicazioni
- Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
- Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Colonscopia tradizionale o colonscopia virtuale: quale scegliere?
 Della colonscopia tradizionale ne ho parlato qui. In questo articolo parlo invece di un relativamente nuovo sistema di colonscopia, denominata “virtuale”, nata nel 1994. La procedura è una buona alternativa alla colonscopia tradizionale realizzata grazie all’endoscopia.
Della colonscopia tradizionale ne ho parlato qui. In questo articolo parlo invece di un relativamente nuovo sistema di colonscopia, denominata “virtuale”, nata nel 1994. La procedura è una buona alternativa alla colonscopia tradizionale realizzata grazie all’endoscopia.
Cos’è la colonscopia virtuale?
La colonscopia virtuale (in inglese “virtual colonoscopy”, “CT colonography” o “CT pneumocolon” o “MR colonography”) è una procedura di diagnostica per immagini che permette di studiare le pareti interne del colon (intestino crasso) e del colon in maniera non invasiva, risparmiando al paziente il fastidio fisico e psicologico legato alla procedura tradizionale, che necessita dell’inserimento di una sonda endoscopica nell’intestino tramite l’ano).
Quali sono i vantaggi rispetto alla tecnica tradizionale?
Oltre all’indubbio vantaggio di evitare al paziente il fastidio dell’inserimento di una sonda nell’ano, altri vantaggi della colonscopia virtuale rispetto a quella tradizionale sono diversi:
- è meno rischiosa (la sonda della colonscopia tradizionale in rari casi può lesionale l’intestino);
- non servono sedativi. La mancanza di sedazione riduce anche il rischio globale della procedura poiché alcune persone possono avere reazioni avverse anche gravi (ad esempio shock allergico) ai farmaci sedativi utilizzati durante la colonscopia convenzionale;
- la durata dell’esame è inferiore;
- permette di studiare l’intero colon, mentre la colonscopia tradizionale in alcuni casi non permette la valutazione completa del colon destro (cieco);
- fornisce immagini più chiare e dettagliate rispetto a una radiografia o ad una TC convenzionale;
- le dimissioni sono immediate con possibilità di guidare e riprendere al più presto le normali attività giornaliere e lavorative senza alcun problema né fastidio residuo.
Infine la colonscopia virtuale, rispetto a quella tradizionale, fornisce un vantaggio secondario nel rivelare malattie o anomalie al di fuori del colon. Uno studio su adulti asintomatici sottoposti a colonscopia virtuale di routine ha rilevato che è stato rilevato circa un cancro extracolonico insospettato ogni 300 screening oltre a circa un cancro del colon-retto invasivo ogni 500 screening, per un tasso complessivo di circa un cancro insospettato di qualsiasi tipo rilevato ogni 200 screening. Il cancro del colon-retto invasivo è stato il tumore maligno più comune rilevato, seguito dal carcinoma a cellule renali.
Svantaggi
La colonscopia virtuale presenta alcuni svantaggi:
- durante la colonscopia virtuale – al contrario di quel che avviene in quella tradizionale – NON è possibile effettuare tecniche diagnostiche e interventistiche come prelevare campioni di tessuto (biopsia) o rimuovere polipi, quindi è necessario eseguire comunque una colonscopia convenzionale se vengono rilevate anomalie;
- allo stato attuale della tecnologia, la colonscopia virtuale NON ha lo stesso livello di dettaglio fornito da una colonscopia convenzionale, quindi polipi più piccoli tra 2 e 10 millimetri di diametro potrebbero non essere visualizzati nelle immagini;
- ha una bassa capacità di individuare lesioni piatte (poco rilevate rispetto alla parete intestinale);
- la colonscopia virtuale eseguita tramite TC espone il paziente a radiazioni ionizzanti che, seppur minime, ne impedisce l’esecuzione in gravidanza. Per lo stesso motivo la colonscopia virtuale non può essere effettuata troppe volte in un tempo ravvicinato, esattamente come avviene con una radiografia o una TC.
Nonostante i molti vantaggi forniti dalla tecnica virtuale, la colonscopia tradizionale con endoscopia è ancora oggi considerata il “gold standard” per lo screening del cancro del colon-retto dalla stragrande maggioranza delle comunità mediche e di ricerca.
Quando si usa una colonscopia virtuale?
La procedura è usata per diagnosticare le malattie del colon e intestinali, tra cui polipi, diverticolosi e cancro al colon-retto. E’ usata quando, all’analisi delle feci, si riscontra presenza di sangue occulto o quando, per forte ansia, è impossibile eseguire una colonscopia tradizionale o il paziente si oppone fortemente all’inserimento della sonda nell’ano.
Con quali sintomi e segni si esegue l’esame?
La colonscopia virtuale potrebbe essere indicata in presenza di vari sintomi e segni, specie se fastidiosi e persistenti, tra cui:
- dolori addominali;
- sanguinamento rettale (occulto o macroscopico);
- feci nere (melena);
- stipsi cronica;
- diarrea cronica;
- anemia sideropenica di origine sconosciuta (potrebbe essere determinata da un sanguinamento intestinale causato dalla presenza di un tumore maligno);
- tenesmo (sensazione di incompleta evacuazione delle feci);
- emissione di escrementi nastriformi o di altro materiale che può indicare la presenza di numerosi parassiti intestinali;
- vomito fecaloide;
- presenza di abbondante muco nelle feci;
- sintomi e segni di occlusione o subocclusione intestinale;
- sintomi e segni che potrebbero indicare la presenza di polipi, di diverticoli, di stenosi intestinale o di un cancro al colon-retto.
Per approfondire:
- Ossiuri (vermi intestinali): cause, trasmissione, come vederli, cura definitiva
- Feci nere e melena: cause e cure in adulti e neonati
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Differenza tra occlusione e subocclusione
- Polipi intestinali: sintomi, segni, esami, diagnosi, screening
- Feci dalla bocca: il vomito fecaloide
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
Quale tecnologia usa?
La colonscopia virtuale viene eseguita tramite tomografia computerizzata (TC, in questo caso si usano radiazioni ionizzanti, le stesse usate nelle radiografie) o mediante risonanza magnetica (MRI). La colonscopia virtuale tramite risonanza magnetica ha il vantaggio di non esporre il paziente alle radiazioni ionizzanti.
Controindicazioni
Non esistono controindicazioni particolari all’esecuzione di una colonscopia virtuale, tuttavia, se eseguita con tecnica TC, non deve essere eseguita in gravidanza ed è preferibile evitare di eseguire troppe volte l’esame in un tempo ravvicinato, dal momento che vengono usate radiazioni ionizzanti.
Gravidanza
La colonscopia virtuale eseguita con tecnica TC (tomografia computerizzata), dal momento che usa radiazioni ionizzanti, NON deve essere eseguita in gravidanza, poiché potrebbe avere un effetto teratogeno, ovvero determinare malformazioni nel feto. La colonscopia virtuale eseguita con tecnica RM (risonanza magnetica) può essere eseguita in gravidanza, ma solo in casi particolari. Durante la gravidanza, infatti, le risonanze magnetiche non sono controindicate in senso assoluto, anche se la prudenza consiglia di evitarle nelle prime 10-12 settimane a meno che non siano assolutamente indispensabili e urgenti. In definitiva quindi, durante la gravidanza, è comunque preferibile effettuare una colonscopia tradizionale, con endoscopia.
Come ci si prepara all’esame?
Sebbene i preparativi per la colonscopia virtuale varino, al paziente viene solitamente chiesto di assumere lassativi o altri agenti orali a casa il giorno prima della procedura per eliminare le feci dal colon. Una supposta viene anche utilizzata per pulire il retto da qualsiasi materia fecale rimanente. Al paziente può anche essere somministrata una soluzione progettata per ricoprire eventuali feci residue che potrebbero non essere state eliminate dal lassativo, chiamata “etichettatura fecale”. Ciò consente al medico (di solito un radiologo consulente), visualizzando le immagini 3D, di sottrarre efficacemente le feci residue, che altrimenti potrebbero dare risultati falsi positivi.
Procedura
La colonscopia virtuale si svolge nel reparto di radiologia di un ospedale o di un centro medico. Durante la procedura:
- Il paziente viene posto in posizione supina (con la pancia verso l’alto) sul lettino.
- Al paziente può essere somministrato un dosaggio di butilscopolamina (BUSCOPAN ®) per via endovenosa per ridurre al minimo l’attività muscolare nell’area.
- Un tubo sottile può essere inserito nell’ano, in modo che l’aria possa essere pompata attraverso il tubo per gonfiare il colon per una migliore visualizzazione.
- Il tavolo si muove attraverso lo scanner per produrre una serie di sezioni trasversali bidimensionali lungo la lunghezza del colon. Un programma per computer mette insieme queste immagini per creare un’immagine tridimensionale che può essere visualizzata sullo schermo video.
- Al paziente viene chiesto di trattenere il respiro durante la scansione per evitare distorsioni delle immagini.
- La scansione viene quindi ripetuta con il paziente sdraiato in posizione prona (con la pancia verso il basso).
- Dopo l’esame, le immagini prodotte dallo scanner devono essere elaborate in un’immagine 3D che consente al medico di muoversi attraverso l’intestino come se stesse effettuando una normale colonscopia.
- Eventuali anomalie sono valutate in genere da un medico radiologo, da un medico gastroenterologo e/o da un chirurgo generale.
Quanto dura l’esame?
L’esame dura circa 10-15 minuti.
L’esame è doloroso o fastidioso?
La colonscopia virtuale non richiede sedativi e non è doloroso, tuttavia alcuni pazienti possono trovare fastidioso l’inserimento del tubo sottile nell’ano, se previsto.
Dopo l’esame
Il paziente può riprendere la normale attività dopo la procedura, ma se vengono rilevate anomalie e il paziente necessita di una colonscopia convenzionale, può essere eseguita lo stesso giorno.
Prezzo
Il costo di una colonscopia virtuale effettuata privatamente oscilla generalmente tra i 120 ed i 500 euro.
Leggi anche:
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Differenza tra colonscopia e gastroscopia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- Differenza tra colonscopia e pancolonscopia
- Differenza tra colonscopia e clisma opaco: preparazione e a cosa servono?
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Polipi intestinali: tipi, cause, fattori di rischio, fattori protettivi
- Polipi intestinali: sintomi, segni, esami, diagnosi, screening
- Polipi intestinali: terapia, chirurgia, colectomia, farmaci, prevenzione
- Poliposi gastrointestinale giovanile: cause, sintomi, diagnosi, terapia
- Poliposi infantile e giovanile: cause, sintomi, diagnosi, terapia
- Poliposi adenomatosa familiare: cause, sintomi, diagnosi, terapia
- Sindrome di Peutz-Jeghers: cause, sintomi, diagnosi, terapia
- Sindrome di Bannayan-Riley-Ruvalcaba: cause, sintomi, diagnosi, terapia
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Colonscopia: cos’è, quando si fa, preparazione e rischi
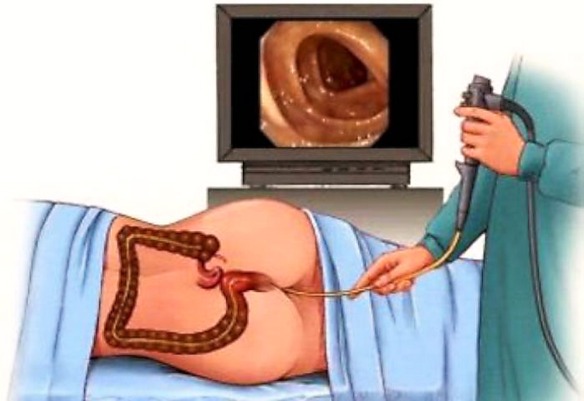 La colonscopia è una procedura diagnostica e terapeutica mediamente invasiva usata per la visione diretta delle pareti interne del grosso intestino (colon). A tale scopo si utilizza una sottile sonda flessibile – chiamata colonscopio – munita di telecamera all’apice. Il colonscopio viene inserito previa lubrificazione per via anale e poi fatta risalire pian piano nel retto e negli altri tratti dell’intestino crasso, per incontrare nell’ordine:
La colonscopia è una procedura diagnostica e terapeutica mediamente invasiva usata per la visione diretta delle pareti interne del grosso intestino (colon). A tale scopo si utilizza una sottile sonda flessibile – chiamata colonscopio – munita di telecamera all’apice. Il colonscopio viene inserito previa lubrificazione per via anale e poi fatta risalire pian piano nel retto e negli altri tratti dell’intestino crasso, per incontrare nell’ordine:
- sigma,
- colon discendente,
- colon trasverso,
- colon ascendente,
- cieco.
Raggiunto l’ultimo tratto dell’intestino tenue, chiamato ileo, il colonscopio viene ritirato con altrettanta delicatezza.
Al fine di garantire una migliore visualizzazione della mucosa colica, durante la colonscopia si rende necessaria la distensione delle pareti intestinali, che viene ottenuta insufflando anidride carbonica attraverso il colonscopio; questo speciale strumento, oltre a fungere da videocamera e insufflare aria, può – all’occorrenza – pulire le pareti del colon con acqua, aspirare il contenuto intestinale o fungere da veicolo di strumenti chirurgici con cui eseguire prelievi di tessuto o asportare polipi.
La colonscopia non ha quindi fini esclusivamente diagnostici, ma può essere utilizzata anche per eseguire biopsie ed interventi terapeutici. Ad ogni modo, la sua applicazione principale rimane l’indagine dello stato di salute della mucosa colica, al fine di individuare eventuali lesioni, ulcerazioni, occlusioni o masse tumorali nelle immagini che scorrono sullo schermo.
Come si svolge una colonscopia?
Il paziente viene fatto sdraiare ed il medico inserisce il colonscopio per via anale. Durante l’intera operazione il paziente si mantiene sdraiato sul fianco sinistro, ma può essere invitato dal medico ad eseguire piccoli movimenti; antidolorifici e tranquillanti possono essere somministrati per rendere più confortevole l’esame ed attenuare le sensazioni spiacevoli, specie in pazienti ansiosi o con bassa soglia del dolore. Nel complesso, l’indagine si protrae per circa 30-40 minuti.
Leggi anche:
- Colonscopia tradizionale o colonscopia virtuale?
- Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Salmonella: come si prende, è contagiosa, terapia in bambini e adulti
Colonscopia: le indicazioni
La colonscopia riconosce essenzialmente due grossi campi applicativi: lo screening del cancro al colon e la ricerca di elementi diagnostici in presenza di segni e sintomi di natura intestinale.
Cancro al colon
La colonscopia può essere eseguito come indagine di primo o secondo livello per lo screening del cancro al colon. Per la popolazione priva di fattori di rischio importanti oltre l’età, le linee guida consigliano di eseguire una colonscopia od una sigmoidoscopia tra i 58 ed i 60 anni, da ripetere ogni decennio. I due esami sono basati sugli stessi principi metodologici, con la differenza che la sigmoidoscopia si limita allo studio endoscopico dell’ultimo tratto del colon; il suo principale svantaggio è dato dal fatto che poco meno della metà dei polipi adenomatosi e dei tumori si forma nei tratti superiori, mentre dall’altro lato esibisce l’importante vantaggio di essere meno invasiva rispetto e di esporre il paziente ad un minor grado di rischio. La colonscopia, dall’altro lato, pur essendo considerata il “gold standard” per lo screening del tumore al colon, richiede una preparazione più fastidiosa, un tempo di esecuzione più lungo e presenta un rischio maggiore di effetti collaterali negativi (come perforazione intestinale e sanguinamento), che si possono verificare in 2-3 casi su 1000 esami. Per questo motivo, nelle persone a rischio medio-basso, la colonscopia trova principalmente applicazione come indagine di secondo livello dopo il riscontro di sangue occulto nelle feci o di polipi mediante sigmoidoscopia.
In presenza di altri fattori di rischio, come la poliposi del colon o la familiarità per questa ed altre forme tumorali, il medico può consigliare l’esecuzione di una colonscopia come indagine di primo livello a partire dai 40/50 anni di età ogni cinque o dieci anni.
Malattie intestinali
Oltre che nello screening del cancro al colon-retto, la colonscopia viene tipicamente utilizzata per indagare le origini di sintomi come dolori addominali, sanguinamento rettale, stipsi o diarrea cronica, frequenti alterazioni dell’alvo (periodi di stitichezza alternati ad episodi diarroici), anemia sideropenica di origine sconosciuta, tenesmo (sensazione di incompleta evacuazione delle feci), emissione di escrementi nastriformi e abbondante presenza di muco nelle feci. Molti di questi sintomi sono riconducibili anche alle forme tumorali del cancro al colon-retto.
Rischi ed effetti collaterali della colonscopia
Per rispondere a questa domanda, leggi: Colonscopia: rischi, effetti collaterali e complicanze
Controindicazioni alla colonscopia
La colonscopia è sconsigliata in caso di diverticolite acuta, megacolon tossico e nel recupero da interventi chirurgici in questo tratto di intestino, per la maggiore suscettibilità al rischio di perforazioni intestinali. In alcuni casi la colonscopia tradizionale, quella di cui stiamo parlando, può essere sostituita dalla colonscopia virtuale.
Come ci si prepara ad una colonscopia?
Particolarmente indicati i lassativi osmotici – come isomalto, lattulosio, mannitolo, mannite, maltitolo e polialcoli in genere – che trattengono acqua nel lume intestinale per effetto osmotico e producono così feci fluide (è importante l’utilizzo insieme ad abbondante acqua). Particolarmente indicate le piante ad azione sedativa ed antispastica, come Valeriana, Passiflora, Camomilla, tiglio, menta piperita, biancospino, sambuco, vischio, luppolo, kava kava, Melissa ed Achillea millefoglie.
In vista della colonscopia è importante interrompere l’utilizzo di erbe medicinali in grado di diminuire la capacità coagulativa del sangue come gingko biloba ed aglio.
Leggi anche:
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Differenza tra colonscopia e gastroscopia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- Differenza tra colonscopia e pancolonscopia
- Differenza tra colonscopia e clisma opaco: preparazione e a cosa servono?
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
- Ecografia della tiroide: a cosa serve, come si svolge e come ci si prepara all’esame
- Qual è la differenza tra risonanza magnetica aperta e chiusa?
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Cos’è una ecografia, a che serve e quali organi può indagare?
- La mammografia: un esame rapido che può salvarti la vita
- L’ecografia mammaria: un esame innocuo ed indolore che ti può salvare vita
- L’ecografia transvaginale esplora gli organi genitali interni femminili
- Feci nere e melena: cause e cure in adulti e neonati
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Colite pseudomembranosa: cause, sintomi, diagnosi, terapia, complicanze, prognosi, mortalità
- Colite ischemica: epidemiologia, cause, fattori di rischio, segni e sintomi
- Colite ischemica: diagnosi, terapia, prognosi, mortalità, complicanze e prevenzione
- Colite collagenosica: cause, sintomi, segni, diagnosi, trattamento e prognosi
- Colite microscopica: cause, sintomi, segni, diagnosi, trattamento e prognosi
- Colite linfocitica: cause, sintomi, segni, diagnosi, trattamento e prognosi
- Colite aspecifica (indeterminata): cause, sintomi, diagnosi, trattamento, prognosi
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Polipi intestinali: tipi, cause, fattori di rischio, fattori protettivi
- Polipi intestinali: sintomi, segni, esami, diagnosi, screening
- Polipi intestinali: terapia, chirurgia, colectomia, farmaci, prevenzione
- Poliposi gastrointestinale giovanile: cause, sintomi, diagnosi, terapia
- Poliposi infantile e giovanile: cause, sintomi, diagnosi, terapia
- Poliposi adenomatosa familiare: cause, sintomi, diagnosi, terapia
- Sindrome di Peutz-Jeghers: cause, sintomi, diagnosi, terapia
- Sindrome di Bannayan-Riley-Ruvalcaba: cause, sintomi, diagnosi, terapia
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
Il vino aumenta rischio di tumore al seno
 Il vino aumenta il rischio di cancro al seno, anche se consumato moderatamente. È questo il risultato di uno studio, pubblicato sulla rivista scientifica Alchohol and Alcoholism dai ricercatori dell’Istituto Mario Negri di Milano, che hanno collaborato con l’Università Milano Bicocca e l’Università tedesca di Heidelberg.
Il vino aumenta il rischio di cancro al seno, anche se consumato moderatamente. È questo il risultato di uno studio, pubblicato sulla rivista scientifica Alchohol and Alcoholism dai ricercatori dell’Istituto Mario Negri di Milano, che hanno collaborato con l’Università Milano Bicocca e l’Università tedesca di Heidelberg.
Rischio raddoppiato con tre bicchieri di vino
La ricerca rivela che un bicchiere di vino al giorno aumenterebbe il rischio del 5% che arriverebbe al 50% con tre bicchieri. Le mamme e le donne devono essere consapevoli di questi dati proprio perché l’incidenza di rischio è considerevole anche con l’assunzione di dosi limitate di alcool. La prevenzione del tumore alla mammella è importante, in particolare dopo i 35 anni è bene effettuare con regolarità le visite e gli esami, come l’ ecografia della mammella e la mammografia. L’allattamento è un fattore preventivo importante perché porta a maturazione le cellule del seno rendendole più forti, assieme a un’alimentazione sana ed equilibrata e a una regolare attività fisica.
Lo studio accurato
Lo studio ha rivisto e incluso nelle analisi 113 articoli che hanno fornito dati sul tumore alla mammella. Sono stati presi in esame 44.552 casi di non bevitrici e 77.539 casi di bevitrici dimostrando che il tumore alla mammella è diverso dagli altri associati all’alcool proprio per le piccole dosi che aumentano il rischio.
Leggi anche:
- Come prevenire i tumori ed il cancro? I 10 cambiamenti che consiglio
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Vuoi avere un seno più bello? Comincia con la postura e la ginnastica giusta
- Dimagrire senza perdere seno
- A cosa serve e come si fa l’autopalpazione del seno?
- La mammografia: un esame rapido che può salvarti la vita
- Anomalie del seno: il capezzolo introflesso
- Tumore al seno: quando fare i test genetici?
- L’ecografia mammaria: un esame innocuo ed indolore che ti può salvare vita
- Ginnastica per tonificare il seno
- Avere un seno perfetto con olio di jojoba, fitoestrogeni e qualche semplice esercizio
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- I fitoestrogeni aumentano il rischio di cancro al seno?
- Aumentare il seno in modo naturale con queste 6 piante
- Fitoestrogeni: rimedi naturali in menopausa
- Isoflavoni di soia: proprietà e controindicazioni (tiroide e metabolismo)
- Olio di borragine: funziona davvero per aumentare il seno in modo naturale?
- Fitoestrogeni e isoflavoni del trifoglio per il trattamento della menopausa
- Fitoestrogeni in menopausa: efficacia, effetti indesiderati e raccomandazioni
- Fitoestrogeni, ormoni e tumore alla mammella: legami pericolosi
- Soia: dose, proprietà e controindicazioni nel tumore al seno
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Endometriosi: cause, sintomi e menopausa
- Estrogeni, sindrome premestruale, vampate di calore e menopausa
- Aumentare gli estrogeni naturalmente e senza farmaci
- Rimedi per la secchezza vaginale in menopausa
- La menopausa rovina la tua pelle, ecco i consigli per mantenerla giovane
- Menopausa: 8 consigli per affrontarla al meglio
- Menopausa: quali cambiamenti aspettarsi e come gestirli
- Pavimento pelvico: come cambia durante la menopausa?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
I tumori si sconfiggono anche a tavola, con i cibi anti-cancro
 Una buona alimentazione può prevenire molte forme di tumore maligno (pensiamo soprattutto al cancro che interessa a vari livelli l’apparato digerente) e può essere anche di parziale aiuto (pur non sostituendosi mai alle terapie farmacologiche e chirurgiche) DOPO che un cancro è stato diagnosticato. In questo senso alcuni alimenti sono migliori di altri, vediamo quali.
Una buona alimentazione può prevenire molte forme di tumore maligno (pensiamo soprattutto al cancro che interessa a vari livelli l’apparato digerente) e può essere anche di parziale aiuto (pur non sostituendosi mai alle terapie farmacologiche e chirurgiche) DOPO che un cancro è stato diagnosticato. In questo senso alcuni alimenti sono migliori di altri, vediamo quali.
Tè verde
Il tè verde possiede i polifenoli, in particolare l’EGCG, che riducono la neovascolarizzazione necessaria allo sviluppo dei tumori e metastasi. E’ un antiossidante ed attiva gli enzimi del fegato che a loro volta eliminano le tossine e le scorie dal corpo. In laboratorio amplifica gli effetti della radioterapia. Il tè verde giapponese (sencha, matcha, gyokuro, ecc.) è particolarmente ricco di EGCG.
Va tenuto in infusione dai cinque ai dieci minuti e bevuto entro un’ora.
Curcuma
La curcuma è un potente antinfiammatorio e favorisce l’apoptosi delle cellule cancerose. In laboratorio amplifica l’effetto della chemioterapia. Per essere assimilata dal corpo la curcuma deve essere mescolata al pepe nero che va diluito nell’olio extra vergine d’oliva o di lino.
Mezzo cucchiaino di curcuma mescolata con un cucchiaino di olio extra vergine d’oliva ed una generosa presa di pepe nero, aggiungere un filo di sciroppo di agave. Si mette nelle verdure, minestre o al condimento delle insalate.
Zenzero
Lo zenzero è un potente antinfiammatorio ed antiossidante; riduce la formazione dei nuovi vasi sanguigni ed in infuso riduce la nausea portata dalla chemio o dalla radio.
Gratuggiare lo zenzero sopra le verdure mentre cuociono. Oppure marinare dello zenzero gratuggiato con della frutta nel succo di limone (aggiungere sciroppo d’agave se si preverisce più dolce). Si può anche fare una infusione per dieci-quindici minuti di zenzero tagliato a fettine in acqua bollente.
Leggi anche:
- Differenza tra adenocarcinoma e carcinoma con esempi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
Crocifere
I cavoli di ogni tipo, dai cavolfiori ai broccoli o cavolini di Bruxelles, contengono molecole anticancro oltre a detossificare le sostanze cancerogene. Attenzione però evitare la bollitura, è necessaria una cottura breve al vapore oppure nel wok per non distruggere le molecole suddette.
Aglio, cipolla, porro, scalogno, erba cipollina
L’aglio è un’erba di molteplici usi, nel nostro caso favoriscono l’apoptosi delle cellule del cancro al colon, al seno, al polmone, alla prostata e della leucemia. Le molecole attive dell’aglio però sono efficaci quando viene schiacciato ed assorbito in un pò d’olio.
Quindi aglio e cipolla possono essere sminuzzati e fatti dorare in olio extra vergine d’oliva, quindi aggiunti a verdure mescolate con curcuma.
Frutta e verdura ricche di carotene
Carote, patate dolci, zucche, pomodori, cachi, albicocche, barbabietole contengono vitamina A e licopeni i quali inibiscono la progressione delle cellule tumorali e stimolano il sistema immunitario in particolare rendendo più attive le cellule NK. Per il tumore al seno è consigliabile un maggior consumo di alimenti ricchi di carotene.
Il licopene dei pomodori è particolarmente efficace per il cancro alla prostata, ma i pomodori vanno cotti e senza aggiunta di zucchero.
Funghi
I funghi maitake, shiitake, enokitake, cremini champignon, cardarelli contengono polisaccaridi e lentinane che moltiplicano le cellule immunitarie. Sostengono la chemioterapia. Possono essere mescolati nelle minestre di verdura, oppure cotti nel wok con altre verdure, grigliati al forno.
Leggi anche:
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
- Aumentare il ferro in modo naturale, specie in gravidanza
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
Erbe e spezie
Il rosmarino, il timo, l’origano, il prezzemolo, il basilico e la menta sono ricchi di oli essenziali della famiglia dei terpeni, quindi aumentano l’apoptosi delle cellule cancerose. Svolgono anche azione antiossidante ed antinfiammatoria.
Alghe
Le alghe marine rallentano la crescita del cancro al seno, alla prostata, alla pelle e al colon. Le alghe wakeme e kombu stimolano le cellule del sistema immunitario. Le principali sono: nori, kombu, wakame, arame e dulse. Sono utilizzabili nelle minestre o aggiunte nella cottura dei fagioli o delle lenticchie.
Frutti di bosco
Le fragole, i lamponi, i mirtilli, le more contengono acido ellagico e polifenoli che stimolano eliminazione degli agenti cancerogeni e inibiscono l’angiogenesi. Si possono mangiare durante la prima colazione coi fiocchi multicereali, oppure come macedonia, vanno bene anche quelli surgelati che mantengono le molecole anticancro.
Agrumi
Arance, mandarini, limoni sono antinfiammatori e stimolano la detossificazione degli agenti cancerogeni tramite il fegato.
Succo di melagrana
Ha potenti effetti antinfiammatori, riduce la crescita del tumore alla prostata. Consumarne un bicchiere al giorno al mattino a colazione.
Vino rosso
Il vino rosso contiene polifenoli, in particolare il resveratrolo che rallenta le fasi di progressione del cancro oltre che proteggere le cellule dall’invecchiamento. Non bisogna però superare il bicchiere di vino rosso al giorno ed anzi, nuovi studi sembrano addirittura andare verso una ancora maggiore restrizione (meno di un bicchiere di vino al giorno). Ad ogni modo cercate di usare il buon senso e non esagerate mai con nessun alcolico!
Cioccolato fondente
Il cioccolato fondente contiene numerosi e potenti antiossidanti, ritarda la crescita delle cellule cancerose e limita l’angiogenesi. Il cioccolato con il latte però annulla tutti gli effetti. E’ delizioso spolverizzato di zenzero e di bucce di mandarino.
Leggi anche:
- Beta carotene: cos’è, a cosa serve e in quali cibi lo trovo?
- Anemia da carenza di ferro: cause, sintomi e cure
- Ecco come il nostro corpo ci segnala la carenza di vitamine
- Prendere il sole fa bene alla salute del cuore: la vitamina D riduce il rischio di coronaropatia
Vitamina D
E’ prodotta dalla pelle durante l’esposizione al sole, che pertanto, senza esagerare, ha effetti benefici in numerose forme tumorali. E’ contenuta anche nel salmone, nello sgombro e nelle anguille.
Omega 3
L’omega 3 è presente nel pesce grasso e riduce lo stato infiammatorio ritardando la crescita delle cellule cancerose dei tumori al seno, al colon, al polmone, alla prostata, al rene, ecc.. Il rischio tumore decresce in chi consuma pesce grasso almeno due volte alla settimana. Preferite i pesci piccoli come le sardine, le acciughe e gli sgombri. Il pesce surgelato perde in gran parte il contenuto di omega 3. Anche i semi di lino sono ricchi di omega 3, molto efficaci nei tumori alla prostata. Macinare i semi di lino e mescolarli al latte di soia, oppure ai cereali della prima colazione.
Probiotici
Nell’intestino vi sono dei batteri utili alla digestione e all’equilibrio del sistema immunitario. I probiotici inibiscono la crescita delle cellule tumorali del colon. Yogurt e kefir biologici sono fonti di probiotici, ma anche l’aglio, la cipolla, il pomodoro, gli asparagi.
Selenio
Il selenio è un oligoelemento presente nel terreno,ma si trova anche nel pesce, nei frutti di mare e nelle frattaglie. Il selenio stimola le cellule immunitarie in particolare le NK.
Leggi anche:
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Tumore del colon retto: terapia personalizzata col test RAS
- Anticorpi monoclonali contro il tumore del colon retto metastatico
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!