 Il PSA (acronimo di Prostatic Specific Antigen, in italiano Antigene Prostatico Specifico, anche chiamato semenogelasi), è un enzima, appartenente alla classe delle idrolasi, che viene prodotto dalla prostata, la ghiandola posta lungo l’uretra che produce la parte liquida dello sperma. L’esame del PSA è un esame che viene utilizzato per individuare precocemente gli uomini che possono sviluppare il carcinoma della prostata, uno dei più diffusi tumori maligni del sesso maschile, essendo il PSA un formidabile marker tumorale. I marker tumorali o marcatori tumorali sono quelle sostanze riscontrabili nel sangue o nel liquido ascitico che presentano un aumento significativo della loro concentrazione in presenza di alcuni tipi di tumore. Un aumento di uno specifico marker, può far scattare nel medico un “campanello d’allarme” ed indurlo ad effettuare ulteriori analisi per individuare il tumore correlato all’aumento di quel determinato marker. L’aumento di un dato marker, non basta comunque da solo per poter fare diagnosi di tumore.
Il PSA (acronimo di Prostatic Specific Antigen, in italiano Antigene Prostatico Specifico, anche chiamato semenogelasi), è un enzima, appartenente alla classe delle idrolasi, che viene prodotto dalla prostata, la ghiandola posta lungo l’uretra che produce la parte liquida dello sperma. L’esame del PSA è un esame che viene utilizzato per individuare precocemente gli uomini che possono sviluppare il carcinoma della prostata, uno dei più diffusi tumori maligni del sesso maschile, essendo il PSA un formidabile marker tumorale. I marker tumorali o marcatori tumorali sono quelle sostanze riscontrabili nel sangue o nel liquido ascitico che presentano un aumento significativo della loro concentrazione in presenza di alcuni tipi di tumore. Un aumento di uno specifico marker, può far scattare nel medico un “campanello d’allarme” ed indurlo ad effettuare ulteriori analisi per individuare il tumore correlato all’aumento di quel determinato marker. L’aumento di un dato marker, non basta comunque da solo per poter fare diagnosi di tumore.
Che funzioni ha il PSA?
La funzione fisiologica del PSA è la dissoluzione della gelatina che serve a intrappolare gli spermatozoi e che è composta di semenogelline e di fibronectina. Il PSA catalizza la proteolisi di queste due proteine e favorisce la liquefazione del coagulo, lasciando che gli spermatozoi siano liberati.
Perché eseguire il PSA?
Il PSA è una proteina presente nel sangue dell’uomo e che risulta essere elevata in varie situazioni, tra cui la presenza di tumore della prostata. Conoscere il PSA può essere quindi utile per sospettare o meno la presenza di un tumore prostatico, soprattutto nei pazienti considerati più a rischio.
Leggi anche: Prostata: anatomia, dimensioni, posizione e funzioni in sintesi
PSA alto significa cancro alla prostata?
All’inizio dell’articolo avevo scritto chiaramente che l’aumento di un marker tumorale, non basta da solo per poter fare diagnosi di tumore ed il PSA, nonostante sia senza dubbio uno dei marker più “capaci” nell’indicare la reale presenza di un tumore prostatico, non fa differenza. E’ quindi importante sottolineare il fatto che alti valori di PSA non sono necessariamente sinonimo di cancro prostatico.
Leggi anche: Visita andrologica completa di pene e testicoli [VIDEO]
In quali altri casi il PSA aumenta?
Il PSA può aumentare non solo in caso di cancro prostatico, ma può risultare elevato anche in presenza di:
- ipertrofia prostatica benigna (adenoma prostatico): l’ipertrofia prostatica benigna (più correttamente denominata “iperplasia prostatica benigna“) è una patologia benigna che si presenta solitamente dopo i 50-60 anni, e consiste in un ingrossamento della parte centrale della prostata, che può diventare anche 2-3 volte più grande del normale.È dovuta all’aumento degli estrogeni che si ha in età avanzata, ed essendo la prostata ricca di recettori per gli estrogeni, subisce facilmente l’influsso di questo cambiamento ormonale. L’ingrossamento della prostata, pur essendo una neoplasia benigna, dà origine a problemi soprattutto di origine meccanica. La pressione della prostata ingrossata contro vescica e uretra rende difficoltosa la minzione, addirittura risulta difficile iniziare ad urinare e svuotare completamente la vescica. Di conseguenza, i residui che rimangono nella vescica possono essere la causa di infezioni secondarie, conseguenti all’ipertrofia prostatica.Le difficoltà nel controllo dell’urina possono portare a casi estremi in cui sia necessario l’uso del catetere. Le cure vanno dai rimedi farmacologici e fitoterapici fino all’intervento chirurgico. Per approfondire: Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure
- infezione urinaria;
- infiammazione (prostatite): la prostatite è l’infiammazione della prostata, può essere dovuta a svariate cause e le diverse forme di prostatiti colpiscono circa il 14% della popolazione nazionale.
Principalmente, le prostatiti acute e croniche sono di origine batterica e si curano con antibiotici sistemici. Le forme acute iniziano con un dolore che aumenta velocemente e si risolvono, se ben curate in pochi giorni: i sintomi sono febbre, brividi, problemi o dolore a urinare, urgenza e difficoltà nella minzione, nausea e vomito, dolori diffusi.Nelle forme croniche il dolore aumenta più lentamente e per la guarigione completa possono volerci anni: anche in questo caso vi è urgenza di urinare spesso ma con risultati poco soddisfacenti, dolore nella zona pelvica che aumenta con l’eiaculazione.Esistono poi anche prostatiti che non sono causate da batteri e vengono chiamate prostatosi. Vi è poi un particolare tipo di prostatite, particolarmente dolorosa, detta prostatite cronica o sindrome del dolore pelvico cronico: in questo caso le cause della patologia sono sconosciute e generalmente vengono imputate ad una qualche forma di prostatosi (dove l’agente patogeno è un microbo ma non un batterio) o ad un problema nel sistema nervoso o stress psicologico. Il dolore coinvolge anche schiena, pene e addome e può aumentare durante o subito dopo l’eiaculazione e la minzione, con gravi conseguenze sulla qualità della vita della persona che viene colpita.Infine, esiste la prostatite infiammatoria asintomatica, che non necessita generalmente di trattamento e viene scoperta casualmente quando si va ad indagare su altre affezioni dell’apparato urinario o riproduttore maschile;
- manovre o solleciti dell’apparato urinario per esempio, dovuti al posizionamento di un catetere, cistoscopia;
- un recente rapporto sessuale con eiaculazione;
- una recente masturbazione con eiaculazione;
- eiaculazioni frequenti;
- una visita con esplorazione digito-rettale, a tal proposito leggi anche: Esplorazione rettale digitale della prostata: fa male? A che serve?;
- un’ecografia transrettale;
- minimi traumatismi ripetuti, dovuti all’uso della bicicletta o alle vibrazioni da guida prolungata di moto.
Per i motivi sopra esposti , se possibile è sempre meglio effettuare il test del PSA a distanza di qualche giorno dalle condizioni sopra menzionate (quelle evitabili ovviamente).
Leggi anche: Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
Che significa PSA totale e PSA free (libero)?
Il PSA totale è la somma della quantità di PSA libero e di PSA legato a proteine di trasporto, misurato in nanogrammi per millilitro, disciolti nel plasma.
Se il valore di PSA totale risulta elevato, il laboratorio procede in automatico al calcolo del ratio (cioè del rapporto) tra il PSA totale ed il PSA free, cioè il PSA libero, analisi che viene eseguita sullo stesso siero già prelevato. Infatti, se il rapporto tra il PSA-totale e il PSA-free è ancora alterato, aumenta la probabilità che l’anomalia sia dovuta a tumore della prostata maligno e, quindi, il medico consiglierà ulteriori esami di approfondimento, come, per esempio, una ecografia transrettale e una biopsia, al fine di arrivare alla certezza della diagnosi. Va ricordato che non esistono sintomi specifici del tumore del carcinoma della prostata, se non quelli dovuti all’ostruzione determinata dall’ingrossamento della ghiandola che è causa di indebolimento del getto delle urine, aumento della frequenza ad urinare sia di giorno che di notte e stimolo impellente ad urinare, sintomi che non sono distinguibili da quelli dell’ipertrofia prostatica benigna.
Leggi anche: Esplorazione rettale digitale della prostata [VIDEO]
Da che età è consigliabile controllare il PSA?
E’ un esame utile a titolo di prevenzione e deve essere effettuato dai 40 anni di età in poi, insieme alla visita urologica. In caso di patologie tumorali in famiglia, soprattutto a livello prostatico, i controlli dovrebbero essere anticipati di almeno cinque anni.
Ogni quanto fare l’esame?
E’ consigliabile effettuarlo una volta ogni due anni (anche meno in soggetti a rischio, con casi di tumore in famiglia e con frequenti sintomi di malattia urinaria).
Leggi anche: Il peperoncino e gli altri cibi che irritano la tua prostata e possono causarti eiaculazione precoce
Come si fa l’esame del PSA?
Il PSA si valuta grazie ad un semplice prelievo di sangue venoso in cui non è necessario il digiuno, anche se è consigliabile perché in questo modo il siero è più fluido. Nelle ventiquattro ore precedenti l’esecuzione dell’analisi, è necessario non andare in bici o in motocicletta (il sellino, infatti, stimola la prostata), non avere rapporti sessuali o altri stimoli di alcun genere sulla prostata (per esempio l’esplorazione manuale rettale durante la visita dall’urologo). Tutto questo perché se la ghiandola viene stimolata comincia a produrre PSA e, quindi, l’analisi potrebbe risultare falsata in eccesso.
Leggi anche: Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
I valori normali di PSA
I valori normali di PSA per un uomo adulto, sono:
- PSA totale 0-4 ng/ml (ng/ml si legge “nanogrammi per millilitro di sangue)
- Rapporto PSA free/PSA totale superiore a 0,20
Interpretare i valori
Per interpretare i valori del PSA totale e libero ed il loro rapporto, serve tener presente che:
- se il valore del PSA totale è inferiore a 4 nanogrammi per millilitro di sangue, non vi è nulla da segnalare. Il PSA, infatti, viene prodotto normalmente dalla prostata, per cui un valore, anche se basso, di questa proteina è sempre presente nel sangue.
- se il suo valore è uguale o superiore a 4 nanogrammi per millilitro di sangue, siamo in presenza di una anomalia che potrebbe essere causata da una infezione delle vie urinarie, ipertrofia prostatica benigna oppure dal più preoccupante carcinoma della prostata. Il laboratorio in automatico esegue il PSA-free, cioè il PSA-libero, che è la quota di PSA che generalmente circola libero nel sangue:
- se il PSA libero / PSA totale ha unrapporto basso, inferiore a 0,2: in questo caso abbiamo un PSA totale di cui la maggior parte è costituita da PSA legato, quindi prodotto probabilmente da cellule tumorali. In questo caso la diagnosi è di un’alta probabilità di tumore maligno;
- se il PSA libero / PSA totale ha rapporto normale o elevato, maggiore di 0,2: in questo caso abbiamo un PSA totale di cui la maggior parte è costituita da PSA libero, prodotto da una ghiandola prostatica che difficilmente presenta un tumore maligno.
Leggi anche: Prostata: ogni quanto tempo fare il controllo del PSA?
Valutare il PSA a casa
La valutazione del PSA può essere effettuata anche a casa, usando un test pratico ed affidabile come quello consigliato dal nostro Staff medico: https://amzn.to/44JmBFz
Valore del PSA e probabilità di tumore
Più è alto il valore di PSA, maggiore sarà il rischio di tumore prostatico:
- PSA totale 0-4: c’è il 10% di probabilità di avere un tumore alla prostata, che nel 90% dei casi coinvolge solo la prostata senza aver fatto metastasi;
- PSA totale 4-10: c’è il 25% di probabilità di avere un tumore alla prostata, che nel 70% dei casi coinvolge solo la prostata senza aver fatto metastasi:
- PSA totale >10: c’è il 50% di probabilità di avere un tumore alla prostata, che nel 50% dei casi coinvolge solo la prostata senza aver fatto metastasi.
Leggi anche: Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
Il tumore della prostata
Il cancro alla prostata è la neoplasia maschile più diffusa: in Italia ne vengono colpiti più di 40.000 uomini ogni anno, principalmente individui che abbiano superato i 50 anni di età. È un tumore strettamente legato all’età anagrafica, tanto che quasi tutti gli over 80 presentano l’inizio di una neoplasia alla prostata, anche asintomatica. La buona notizia riguardo a questo tumore maligno è che nella maggior parte dei casi si tratta di un tipo di cancro poco aggressivo per due motivi: tende a non dare metastasi (fatto che migliora la prognosi) od a produrle molto tardivamente e tende a progredire piano, crescendo con estrema lentezza. Ne esistono tuttavia forme aggressive con crescita rapida e facilità nel produrre metastasi, che viaggiano attraverso i vasi sanguigni e i vasi linfatici andando ad attecchire soprattutto come metastasi ossee, rilevabili con la scintigrafia ossea. I fattori di rischio per il cancro alla prostata sono l’età superiore a 40 anni, l’appartenenza all’etnia afro-americana, la predisposizione familiare (parenti con cancro alla prostata o al seno), il fumo di sigaretta, l’obesità e consumo di alimenti ricchi di grassi saturi, frequenti infezioni alla prostata. Inizialmente, il tumore alla prostata può essere asintomatico, cioè a non dare al paziente alcuna manifestazione della sua presenza, almeno fino a quando la sua dimensione non induce i primi sintomi e segni, del tutto simili a patologie benigne, come difficoltà nella minzione (urgenza, frequenza, sensazione di svuotamento incompleto della vescica), seguiti da un aggravamento del quadro generale con possibilità di:
- sangue nelle urine o nello sperma;
- eiaculazionedolorosa;
- minzione dolorose;
- disfunzione erettile;
- dolori diffuso in zona pelvica e addominale;
- spossatezza e perdita di appetito;
- incontinenza urinaria;
- perdita di peso nelle fasi avanzate.
La conseguenza più grave è data dalle metastasi ossee, che portano ad una eccezionale fragilità dello scheletro, che è indolenzito e indebolito al punto tale per cui anche i traumi più lievi causano fratture (fratture patologiche). La rimozione chirurgica della prostata è un rimedio risolutivo nella maggioranza dei casi, ma può condurre a disfunzione erettile permanente, salvo gli interventi chirurgici detti di “nerve sparing“, che conservano la funzionalità erettiva del pene perché permettono di asportare la ghiandola prostatica i fasci di nervi responsabili dell’erezione peniena. Per approfondire: Tumore maligno della prostata (carcinoma prostatico): cause, sintomi e terapie
Ho il PSA elevato, che faccio?
Nel caso di PSA elevato, è SEMPRE IMPORTANTE eseguire una visita urologica o andrologica con analisi attenta di eventuali sintomi urinari presenti, come la minzione frequente. Durante la visita, il medico provvederà ad una esplorazione digito-rettale e – se necessario – una ecografia transrettale che analizzi la prostata e calcoli il suo volume: il volume prostatico associato al valore di PSA è infatti molto utile al medico per fare una corretta diagnosi.
Leggi anche: Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
Integratori alimentari per il benessere della prostata
Qui di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di diminuire infiammazioni e bruciori e migliorare la salute della prostata:
Leggi anche:
- Due eiaculazioni consecutive sono possibili? Come funziona una eiaculazione?
- Finasteride per ipertrofia prostatica ed alopecia androgenetica
- Finasteride e disfunzione erettile: la Sindrome post finasteride
- Propecia (Finasteride): collaterali e foglietto illustrativo
- Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Com’è fatto il pene al suo interno?
- Micropene: quanto misura, complicazioni, c’è una cura?
- Testicolo ritenuto (criptorchidismo): terapia e complicazioni
- Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
- Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
- L’autopalpazione del testicolo ti salva dal cancro testicolare
- Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- Cos’è il perineo maschile e femminile, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi Punto G maschile: trovare e stimolare il punto L per provare orgasmi più intensi ed aumentare la forza dell’eiaculazione
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Cosa accade e cosa si prova quando si frattura il pene?
- Priapismo: quando l’erezione dura più di quattro ore
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 L’esame delle feci è un esame che si esegue su un campione fecale raccolto dal paziente secondo le modalità prescritte dal medico. Tale esame comprende tre valutazioni principali:
L’esame delle feci è un esame che si esegue su un campione fecale raccolto dal paziente secondo le modalità prescritte dal medico. Tale esame comprende tre valutazioni principali:
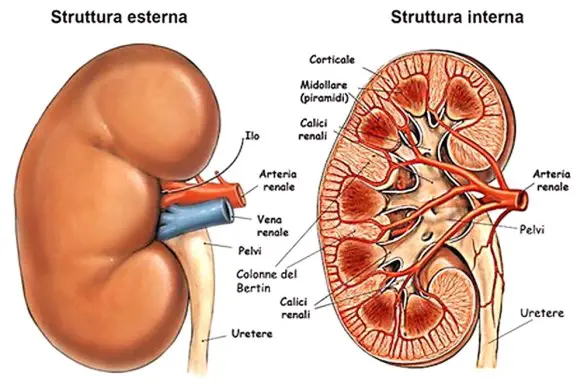 La clearance della creatinina (o creatina clearance, o ClCr) misura la quantità di sangue depurato dalla creatinina a livello glomerulare, per unità di tempo. Si esprime in mL/min. Il presupposto è che la creatinina (un prodotto di degradazione della fosfocreatina, presente nel tessuto muscolare scheletrico) sia interamente escreta con le urine e che pertanto quantità di creatinina eliminata nelle urine nel corso di un minuto sia uguale alla quantità di creatinina passata attraverso i glomeruli renali nello stesso intervallo di tempo. La quantità di creatinina eliminata nelle urine nel corso di un minuto si ottiene moltiplicando la concentrazione della creatinina nelle urine delle 24 ore (espressa in mg/mL) per il flusso urinario temporizzato (espresso in mL/min), ottenendo così i mg/min. Dividendo questo prodotto per la creatinina sierica (espressa in mg/mL) si ottiene la quantità di sangue depurato dalla creatinina a livello glomerulare in un minuto (espresso in mL/min).
La clearance della creatinina (o creatina clearance, o ClCr) misura la quantità di sangue depurato dalla creatinina a livello glomerulare, per unità di tempo. Si esprime in mL/min. Il presupposto è che la creatinina (un prodotto di degradazione della fosfocreatina, presente nel tessuto muscolare scheletrico) sia interamente escreta con le urine e che pertanto quantità di creatinina eliminata nelle urine nel corso di un minuto sia uguale alla quantità di creatinina passata attraverso i glomeruli renali nello stesso intervallo di tempo. La quantità di creatinina eliminata nelle urine nel corso di un minuto si ottiene moltiplicando la concentrazione della creatinina nelle urine delle 24 ore (espressa in mg/mL) per il flusso urinario temporizzato (espresso in mL/min), ottenendo così i mg/min. Dividendo questo prodotto per la creatinina sierica (espressa in mg/mL) si ottiene la quantità di sangue depurato dalla creatinina a livello glomerulare in un minuto (espresso in mL/min). L’azotemia è un parametro che indica la quantità di azoto non proteico nel sangue ed è di tutta evidenza che se si hanno valori di azotemia oltre i limiti consigliati, vi è qualcosa che non va. Solitamente si tratta di un problema alimentare, ma potrebbe anche trattarsi di una ridotta funzione renale o del fatto che si beve molto meno di quanto si dovrebbe nell’arco della giornata. Ad ogni modo, per comprendere meglio il problema, è necessario innanzi tutto capire in che modo e perché l’azoto non proteico va a finire nel sangue.
L’azotemia è un parametro che indica la quantità di azoto non proteico nel sangue ed è di tutta evidenza che se si hanno valori di azotemia oltre i limiti consigliati, vi è qualcosa che non va. Solitamente si tratta di un problema alimentare, ma potrebbe anche trattarsi di una ridotta funzione renale o del fatto che si beve molto meno di quanto si dovrebbe nell’arco della giornata. Ad ogni modo, per comprendere meglio il problema, è necessario innanzi tutto capire in che modo e perché l’azoto non proteico va a finire nel sangue.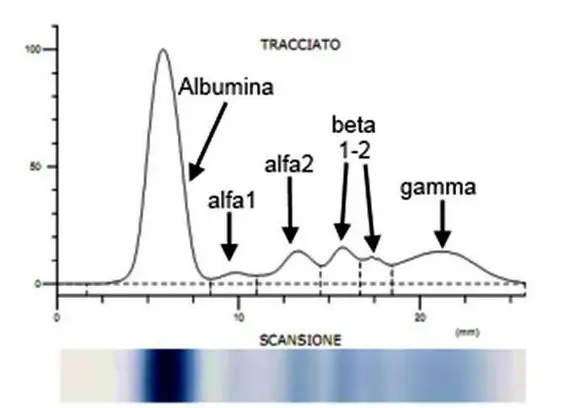 L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero.
L’elettroforesi delle proteine del siero (o siero proteine) viene anche chiamata protidogramma ed è una analisi di laboratorio in uso da diversi anni e ancora sempre attuale, che permette di separare, identificare e valutare le proteine del siero. L’emocromo, anche chiamato esame emocromocitometrico, è un esame del sangue che può fornire al medico indicazioni importanti relativamente agli elementi presenti nel sangue: globuli rossi, globuli bianchi e piastrine.
L’emocromo, anche chiamato esame emocromocitometrico, è un esame del sangue che può fornire al medico indicazioni importanti relativamente agli elementi presenti nel sangue: globuli rossi, globuli bianchi e piastrine. Il PSA (acronimo di Prostatic Specific Antigen, in italiano Antigene Prostatico Specifico, anche chiamato semenogelasi), è un enzima, appartenente alla classe delle idrolasi, che viene prodotto dalla prostata, la ghiandola posta lungo l’uretra che produce la parte liquida dello sperma. L’esame del PSA è un esame che viene utilizzato per individuare precocemente gli uomini che possono sviluppare il carcinoma della prostata, uno dei più diffusi tumori maligni del sesso maschile, essendo il PSA un formidabile marker tumorale. I marker tumorali o marcatori tumorali sono quelle sostanze riscontrabili nel sangue o nel liquido ascitico che presentano un aumento significativo della loro concentrazione in presenza di alcuni tipi di tumore. Un aumento di uno specifico marker, può far scattare nel medico un “campanello d’allarme” ed indurlo ad effettuare ulteriori analisi per individuare il tumore correlato all’aumento di quel determinato marker. L’aumento di un dato marker, non basta comunque da solo per poter fare diagnosi di tumore.
Il PSA (acronimo di Prostatic Specific Antigen, in italiano Antigene Prostatico Specifico, anche chiamato semenogelasi), è un enzima, appartenente alla classe delle idrolasi, che viene prodotto dalla prostata, la ghiandola posta lungo l’uretra che produce la parte liquida dello sperma. L’esame del PSA è un esame che viene utilizzato per individuare precocemente gli uomini che possono sviluppare il carcinoma della prostata, uno dei più diffusi tumori maligni del sesso maschile, essendo il PSA un formidabile marker tumorale. I marker tumorali o marcatori tumorali sono quelle sostanze riscontrabili nel sangue o nel liquido ascitico che presentano un aumento significativo della loro concentrazione in presenza di alcuni tipi di tumore. Un aumento di uno specifico marker, può far scattare nel medico un “campanello d’allarme” ed indurlo ad effettuare ulteriori analisi per individuare il tumore correlato all’aumento di quel determinato marker. L’aumento di un dato marker, non basta comunque da solo per poter fare diagnosi di tumore.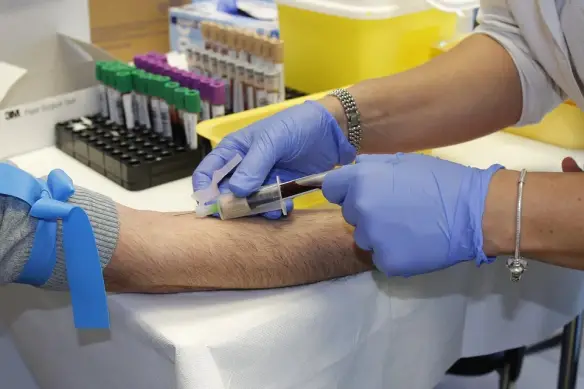 Gli esami di laboratorio disponibili per la diagnosi di carenza di ferro validi sia quando è associata ad anemia, sia quando si verifica in modo isolato, sono molteplici e possono essere catalogati distinguendoli in esami biochimici ed esami ematologici:
Gli esami di laboratorio disponibili per la diagnosi di carenza di ferro validi sia quando è associata ad anemia, sia quando si verifica in modo isolato, sono molteplici e possono essere catalogati distinguendoli in esami biochimici ed esami ematologici: