 Con testicolo ritenuto o criptorchidismo (dal greco “cripto”, nascosto) ci si riferisce ad una malformazione urologica, caratterizzata dalla mancata discesa del testicolo nel sacco scrotale. Il criptorchidismo può associarsi ad altre anomalie del tratto genito-urinario (es: ipospadia) e nel 70% dei casi riguarda il testicolo destro. Il testicolo anomalo si può trovare in un punto qualsiasi del tragitto che normalmente compie durante la vita fetale dal polo inferiore del rene allo scroto attraversando il canale inguinale. L’interruzione di questo cammino fisiologico porta ad avere il testicolo in una posizione diversa da quella normale che è quella costituita dallo scroto.
Con testicolo ritenuto o criptorchidismo (dal greco “cripto”, nascosto) ci si riferisce ad una malformazione urologica, caratterizzata dalla mancata discesa del testicolo nel sacco scrotale. Il criptorchidismo può associarsi ad altre anomalie del tratto genito-urinario (es: ipospadia) e nel 70% dei casi riguarda il testicolo destro. Il testicolo anomalo si può trovare in un punto qualsiasi del tragitto che normalmente compie durante la vita fetale dal polo inferiore del rene allo scroto attraversando il canale inguinale. L’interruzione di questo cammino fisiologico porta ad avere il testicolo in una posizione diversa da quella normale che è quella costituita dallo scroto.
Leggi anche: Testicoli e scroto: dimensioni, anatomia e funzioni in sintesi
Sede del testicolo ritenuto: differenza tra criptorchidismo vero ed ectopico
Il più delle volte il testicolo lo troviamo nel sottocutaneo della regione inguinale od in sede sottofasciale in pieno canale inguinale (criptorchidismo vero). In tali casi nello scroto esiste un solo testicolo (quello disceso normalmente) e quindi l’altro è “nascosto”. Il testicolo nascosto (testicolo criptorchide) si può classificare in base alla sua posizione nel tragitto di discesa:
- addominale alta,
- addominale bassa,
- inguinale,
- soprascrotale,
- scrotale alta.
Quando invece il testicolo si viene a trovare in un punto al di fuori del tragitto del percorso previsto per la sua “migrazione” dalla cavità addominale allo scroto, si parla di ectopia testicolare o criptorchidismo ectopico.

Inoltre il testicolo può essere:
- testicolo ectopico: testicolo disceso oltre l’anello inguinale esterno ma è posizionato all’esterno al di fuori dello scroto;
- testicolo ritenuto: il testicolo è posto a monte dell’anello inguinale esterno lungo la via di migrazione dello stesso (fino al rene).
Nel bambino il criptorchidismo va anche distinto dal “testicolo retrattile” (testicolo normalmente disceso nello scroto, ma in grado di risalire nel canale inguinale per mezzo del riflesso cremasterico e da dove può essere manualmente riportato in sede) e dal “testicolo mobile” (testicolo normalmente disceso nello scroto, che si muove facilmente dentro e fuori dal sacco scrotale per effetto della contrazione del muscolo cremastere). Vi sono poi dei casi di criptorchidismo acquisito (testicolo normalmente disceso alla nascita, che successivamente risale nel canale inguinale ad es. a seguito di un’ernia e non è più riposizionabile in sede). Ancora diverso è il caso di completa assenza di entrambi i testicoli (anorchidia) o di uno soltanto (monorchidia).
Leggi anche: Scroto: dimensioni, anatomia e funzioni in sintesi
Quanto è diffuso?
Il criptorchidismo si realizza nel 3-5% dei nati a termine e nel 9-30% dei pre-termine. In Italia, secondo queste percentuali, annualmente possiamo avere dai 10.000 ai 90.000 casi. Il criptorchidismo ha una frequenza di circa 1 bambino su 100, la sua incidenza sembra essere aumentata negli ultimi 30 anni soprattutto a causa dell’aumentata esposizione a tossici ambientali (estrogeni, pesticidi, radiazioni).
Leggi anche: Poliorchidismo: l’uomo nato con tre testicoli [FOTO]
Criptorchidismo nel neonato
Il criptorchidismo è abbastanza frequente nel neonato, ma generalmente regredisce entro il primo anno di età, con una discesa spontanea del testicolo, attraverso il canale inguinale, nel sacco scrotale senza che vi siano interventi terapeutici.
Quando preoccuparsi?
La mancata discesa del testicolo è da considerarsi patologica se non avviene entro il termine del primo anno di vita.
Leggi anche: L’autopalpazione del testicolo ti salva dal cancro testicolare
Cause
Le cause di questa malformazione sono congenite per mancata formazione e/o attivazione di strutture e fattori che sovrintendono allo sviluppo del testicolo. Alla luce di recenti studi, volti alla ricerca della cause che contribuiscono alla manifestazione del criptorchidismo, è emerso che questo difetto genitale risulti notevolmente influenzato dagli ormoni. Più precisamente, si tratta di disfunzioni ormonali a livello ipotalamico ed ipofisario: l’insensibilità del testicolo alle gonadotropine (insieme di ormoni che stimolano le gonadi: FSH, LH, hCG) sembra essere la causa principale del criptorchidismo. Nonostante quanto affermato, il meccanismo che regola la responsività ormonale rimane tuttora oggetto di studio per molti autori, poiché non ci sono dimostrazioni inconfutabili. Sembra, comunque, che anche il testosterone vi sia implicato.
Inoltre il particolare peptide INSL3, fattore 3-insulino-simile(INSulin-Like factor 3,) sembra essere l’elemento imputabile alla discesa del testicolo, precisamente durante la fase embrionale: è chiaro come un’alterazione genetica di questo fattore possa considerarsi, a tutti gli effetti, una causa di criptorchidismo.
Oltre alla mutazione genetica di INSL3, anche altre patologie potrebbero considerarsi elementi causali di criptorchidismo, tra cui:
- l’ipospadia, una anomalia congenita causata dall’incompleto sviluppo dell’uretra, viene spesse volte associata al criptorchidismo;
- il micropene, la condizione in cui la lunghezza del membro risulta inferiore a 2,5 deviazioni standard rispetto alla norma. Il micropene sembra essere provocato da una carenza di gonadotropine durante lo stadio fetale;
- la retrazione del gubernaculum testis, il legamento scrotale che collega il testicolo alla regione inguinale, responsabile sia della “spinta” della gonade verso la borsa scrotale, sia del suo mantenimento all’interno della sacca;
- la sindrome della disgenesia testicolare (TDS) potrebbe causare criptorchidismo: la TDS sembra essere l’esito di anomalie embrionali e fetali, conseguenza, a sua volta, di fattori ambientali (ad esempio inquinamento).
I fattori causali responsabili del criptorchidismo acquisito sono spesso controversi; ad ogni modo, questi sembrano imputabili ad interventi chirurgici per l’ernia inguinale.
Leggi anche:
- Micropene: quanto misura, complicazioni, c’è una cura?
- Ipospadia nel bambino e nell’adulto: sintomi, diagnosi e cure
- Ipospadia nel bambino e nell’adulto: terapia chirurgica e post-operatorio
Diagnosi
La diagnosi del criptorchidismo non risulta particolarmente complicata, tutt’alto: in particolare, nei casi di criptorchidismo monolaterale senza ipospadia (anomalo sviluppo dell’uretra), gli accertamenti di laboratorio non sono indispensabili, poiché già dal semplice esame obiettivo il medico evince il disturbo del paziente. Situazione differente si ha, invece, nelle forme bilaterali o monolaterali di criptorchidismo con ipospadia, in cui gli accertamenti diagnostici di laboratorio, considerando la possibilità di un’anorchia (assenza di entrambi i testicoli), sono pressoché imprescindibili: LH, FSH, cariogramma (rappresentazione del corredo cromosomico di una cellula/individuo) e valutazione del testosterone pre/post stimolazione con hCG (human chorionic gonadotropin).
Leggi anche: Torsione del testicolo: sintomi, cure, conseguenze, neonati. E’ doloroso?
Complicanze
La mancata discesa del testicolo nella sacca scrotale porta ad una alterazione del funzionamento dell’organo, non solo in termini di produzione degli spermatozoi (riduzione) ma anche in termini di riproduzione cellulare con tendenza allo sviluppo di tumori maligni del testicolo. Sembra che ad influire negativamente sia la temperatura (il testicolo ritenuto ha una temperatura di 1 grado maggiore di quello in sede normale), quindi si rende necessario riposizionare il testicolo nello scroto prima della pubertà per evitare problemi di sterilità. Se invece l’intervento si effettua tardivamente le possibilità di ripresa sono minori od addirittura nulle. In tali casi si preferisce asportare il testicolo sia per evitare il rischio di neoplasie sia perché è dimostrato che il testicolo superstite talora funziona meglio in assenza di testicolo criptorchide.
Leggi anche: Differenza tra infertilità e sterilità
Terapie
Esistono terapie mediche (da effettuare entro il primo anno di età) e chirurgiche (se entro il primo anno di età il testicolo non è disceso nella sacca scrotale) da attuare in età pediatrica per prevenire i danni sulla fertilità e per migliorare le possibilità diagnostiche precoci di tumori testicolari.
L’iter terapeutico del criptorchidismo prevede che il testicolo venga riportato all’interno dello scroto precocemente (entro il biennio di vita) con un trattamento medico e/o chirurgico appropriato in modo da salvaguardarne la sua funzionalità e in modo da evitare che vada incontro ad una degenerazione neoplastica (circa il 12% dei tumori testicolari riscontrati in età adulta sono correlati a criptorchidia). Ogni decisione di trattamento è comunque rimandata al compimento del 12º mese di età quando è terminato il periodo in cui è ancora possibile assistere ad una discesa spontanea. La terapia medica (di tipo ormonale) deve essere eseguita entro i primi 18 mesi di vita e porta ad una risoluzione del problema nel 15-30% dei casi. Il trattamento chirurgico del criptorchidismo infantile mira a riportare il testicolo nella sacca scrotale, e viene definito con il termine Orchidopessi o Orchidopessia. Generalmente, si effettua una incisione sull’addome verso l’interno della piega inguinale. Si riposiziona il testicolo nello scroto e lo si fissa nella “borsa” tramite una seconda incisione dello scroto.
Leggi anche:
- Testicoli piccoli: quali sono le cause e le dimensioni normali?
- Testicolo gonfio e dolorante: cause, diagnosi e terapie
- Impianto di protesi testicolare: quando, come e perché si effettua
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
- Com’è fatto il pene al suo interno?
- Differenza tra sperma, liquido seminale, plasma seminale e spermatozoi
- Posso mettere incinta una donna dopo una vasectomia?
- Dopo una vasectomia si eiacula ancora?
- Vasectomia: dopo quanto avere rapporti e rischio di gravidanza
- La vasectomia è reversibile?
- La vasectomia protegge da HIV ed altre malattie sessualmente trasmissibili?
- Perché la pelle del pene è più scura rispetto al resto del corpo?
- Composizione, caratteristiche e produzione dello sperma
- Differenza tra oligospermia e azoospermia
- Differenza tra eiaculazione precoce e ritardata
- Differenza tra idrocele e varicocele
- Differenza tra testicolo destro e sinistro
- Differenza tra testicolo e scroto
- Differenza tra spermatozoo e cellula uovo
- Perché il glande ha un colore diverso rispetto al resto del pene?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Prima di iniziare la lettura dell’articolo, vi consiglio di leggere:
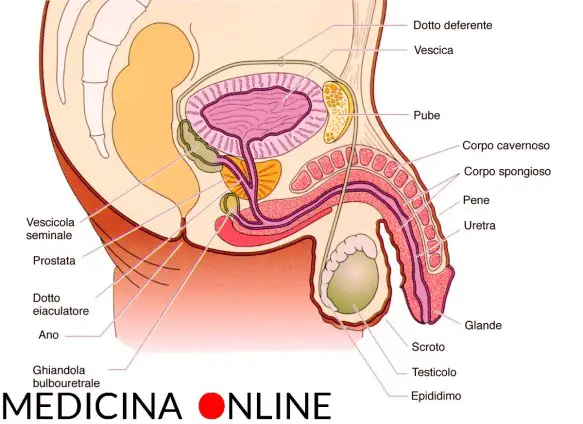
Prima di iniziare la lettura dell’articolo, vi consiglio di leggere: 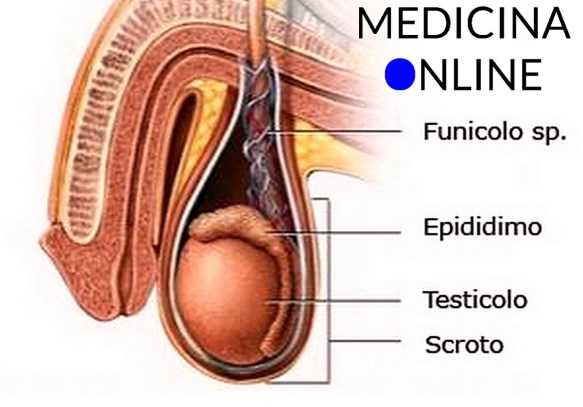 Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.
Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno. Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere questo articolo:  In questo articolo:
In questo articolo:  La pubertà è un periodo della vita di un essere umano in cui avvengono marcati cambiamenti psichici, morfologici e funzionali attraverso i quali il corpo di un bambino diviene un corpo adulto capace di riprodursi producendo autonomamente i propri ormoni sessuali. I cambiamenti che avvengono in pubertà riguardano soprattutto lo sviluppo dei caratteri sessuali secondari, la maturazione delle gonadi (testicolo e ovaio, che iniziano la gametogenesi, cioè la formazione di spermatozoi ed oociti) e modificazioni psicologiche e comportamentali (come lo sviluppo della pulsione sessuale).
La pubertà è un periodo della vita di un essere umano in cui avvengono marcati cambiamenti psichici, morfologici e funzionali attraverso i quali il corpo di un bambino diviene un corpo adulto capace di riprodursi producendo autonomamente i propri ormoni sessuali. I cambiamenti che avvengono in pubertà riguardano soprattutto lo sviluppo dei caratteri sessuali secondari, la maturazione delle gonadi (testicolo e ovaio, che iniziano la gametogenesi, cioè la formazione di spermatozoi ed oociti) e modificazioni psicologiche e comportamentali (come lo sviluppo della pulsione sessuale).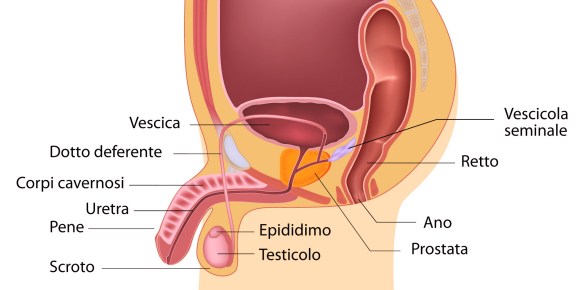 Un uomo nato con tre testicoli ha spopolato su internet pubblicando su Reddit una foto che raffigura il suo scroto contenente tre testicoli. Il giovane ha scritto: “Ho aspettato con ansia di compiere 18 anni per farvi vedere come è avere tre testicoli”.
Un uomo nato con tre testicoli ha spopolato su internet pubblicando su Reddit una foto che raffigura il suo scroto contenente tre testicoli. Il giovane ha scritto: “Ho aspettato con ansia di compiere 18 anni per farvi vedere come è avere tre testicoli”. La ginecomastia è una condizione caratterizzata dallo sviluppo delle mammelle (composte da tessuto ghiandolare e grasso) nell’uomo. Deve essere distinta in ginecologia “vera” e “falsa”. In presenza di elevate concentrazioni plasmatiche di estrogeni (come nel caso di tumori testicolari secernenti estradiolo o nel transessualismo), si può osservare anche un’attività secretoria dei dotti (evento comunque raro). Una ginecomastia fisiologica (normale) e transitoria si può osservare nel neonato (ginecomastia neonatale) in seguito all’esposizione del tessuto mammario all’azione degli estrogeni materni e/o placentari.
La ginecomastia è una condizione caratterizzata dallo sviluppo delle mammelle (composte da tessuto ghiandolare e grasso) nell’uomo. Deve essere distinta in ginecologia “vera” e “falsa”. In presenza di elevate concentrazioni plasmatiche di estrogeni (come nel caso di tumori testicolari secernenti estradiolo o nel transessualismo), si può osservare anche un’attività secretoria dei dotti (evento comunque raro). Una ginecomastia fisiologica (normale) e transitoria si può osservare nel neonato (ginecomastia neonatale) in seguito all’esposizione del tessuto mammario all’azione degli estrogeni materni e/o placentari.