 Lo zinco è un microelemento, cioè un minerale presente nell’organismo in piccole quantità. In un individuo adulto ne sono presenti circa 2 grammi che sono importanti per miliardi di reazioni chimiche coinvolte nel metabolismo di proteine, lipidi, carboidrati ed acidi nucleici. Inoltre è necessario per il funzionamento di diversi ormoni, inclusi quelli della tiroide, l’insulina, gli ormoni sessuali e l’ormone della crescita. La sua presenza è importante sia per stabilizzare le membrane e altri componenti cellulari, sia per la struttura e l’integrità degli organi. È essenziale per la divisione cellulare e per la crescita e lo sviluppo durante la gravidanza, l’infanzia e l’adolescenza. Inoltre è coinvolto nella sintesi del DNA, nell’espressione dei geni, nella risposta immunitaria, nella guarigione delle ferite e nella riparazione dei tessuti. Infine è coinvolto nella percezione del gusto e dell’olfatto.
Lo zinco è un microelemento, cioè un minerale presente nell’organismo in piccole quantità. In un individuo adulto ne sono presenti circa 2 grammi che sono importanti per miliardi di reazioni chimiche coinvolte nel metabolismo di proteine, lipidi, carboidrati ed acidi nucleici. Inoltre è necessario per il funzionamento di diversi ormoni, inclusi quelli della tiroide, l’insulina, gli ormoni sessuali e l’ormone della crescita. La sua presenza è importante sia per stabilizzare le membrane e altri componenti cellulari, sia per la struttura e l’integrità degli organi. È essenziale per la divisione cellulare e per la crescita e lo sviluppo durante la gravidanza, l’infanzia e l’adolescenza. Inoltre è coinvolto nella sintesi del DNA, nell’espressione dei geni, nella risposta immunitaria, nella guarigione delle ferite e nella riparazione dei tessuti. Infine è coinvolto nella percezione del gusto e dell’olfatto.
In quali cibi è presente lo zinco?
Lo zinco si trova soprattutto nelle ostriche, nel lievito, nel fegato, nella carne, nelle uova, nel pesce, nei cereali, nel latte e suoi derivati. Tuttavia, l’organismo riesce ad assorbire solo una quota variabile tra il 20 e il 30% circa delle quantità presenti negli alimenti. Inoltre quello presente nei vegetali è in una forma meno disponibile e più difficilmente assorbibile.
Quanto zinco assumere ogni giorno?
Il valore di riferimento europeo per il fabbisogno giornaliero di zinco è 15 mg. Nelle donne il fabbisogno aumenta durante l’allattamento, arrivando a 19 mg al giorno.
Zinco: proprietà in ambito sessuale
Lo zinco è un ottimo alleato per la sessualità maschile: infatti stimola la produzione di testosterone, il quale aumenta la funzionalità delle vescicole seminali e della prostata, migliorando il rapporto e potenzialmente aumentando la quantità di sperma disponibile. Per assumerlo puoi usare anche un integratore alimentare come questo: http://amzn.to/2iupUvz
Quali conseguenze può determinare la carenza di zinco?
È raro che una carenza di zinco possa provocare gravi conseguenze. Tuttavia, un apporto insufficiente di questo nutriente può determinare cambiamenti della
pelle e perdita dei capelli, diarrea, infezioni ricorrenti, problemi psicologici. Nei casi più gravi una carenza può portare a ritardi nello sviluppo e nella maturazione sessuale, impotenza o perdita di peso e compromettere gusto, olfatto e guarigione delle ferite. Inoltre una carenza di zinco può aumentare il rischio di carenza di vitamina A.
Leggi anche:
- Integratore di Ossido Nitrico per erezioni potenti e durature
- Aumentare il testosterone: metodi naturali e cose da evitare
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Magnesio: proprietà curative, a cosa serve e controindicazioni
Quali conseguenze può determinare un eccesso di zinco?
L’assunzione di dosi eccessive di zinco provoca in genere vomito, nausea o diarrea, irritabilità, sonnolenza, anemia e vertigini. Un eccesso di zinco accumulato nel tempo può invece alterare il metabolismo del rame e del ferro, interferire con la salute dei globuli rossi, ridurre il livello di alcuni globuli bianchi e compromettere le funzioni immunitarie. Inoltre troppo zinco può ridurre il colesterolo HDL, quello considerato “buono”, influenzare il funzionamento del cuore e di alcuni enzimi pancreatici.
Integratori alimentari efficaci nel migliorare il benessere della prostata
Qui di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, associabili allo zinco, potenzialmente in grado di migliorare la salute della prostata ed aumentare il testosterone e le prestazioni sessuali maschili. Ogni prodotto viene periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Estratto di radice di Maca peruviana: http://amzn.to/2AVOn7P
- Ginkgo Biloba: http://amzn.to/2j0EdvE
- Ginseng coreano: http://amzn.to/2iZiZP1
- Ossido Nitrico: http://amzn.to/2iXspKA
- Arginina: http://amzn.to/2yc70Pv
- Citrullina: http://amzn.to/2ybVQtR
- ZMA (Zinco/Magnesio/Vitamina B6): http://amzn.to/2BgYpRg
- Guaranà: http://amzn.to/2AXfXl9
- Tribulus Terrestris: http://amzn.to/2BEbSPl
- Muira Puama: http://amzn.to/2jZ8cAM
- Fieno greco: http://amzn.to/2AVrdhJ
- Cordyceps Sinensis: http://amzn.to/2B6TTVK
- Carnitina: http://amzn.to/2islmFV
- Taurina: http://amzn.to/2AU6lrp
- Vitamine e sali minerali: http://amzn.to/2iXrBW4
- Acido folico: http://amzn.to/2ycaCRA
- Allicina: http://amzn.to/2ATNLzJ
- Damiana: http://amzn.to/2AVPSmp
- Saw Palmetto: http://amzn.to/2AxY7FT
- Calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Omega 3: http://amzn.to/2AdJXtx
Leggi anche:
- Integratore di arginina e carnitina per aumentare la quantità di sperma
- Quali sono i cibi con più vitamina C, vitamina E, magnesio e beta carotene?
- Ecco come il nostro corpo ci segnala la carenza di vitamine
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Liberarsi dalla dipendenza affettiva e dalla paura dell’abbandono
- A che serve la vitamina B12?
- Assumi abbastanza vitamina D? I sintomi che indicano la sua carenza e i cibi che ne contengono in abbondanza
- Aumentare il ferro in modo naturale, specie in gravidanza
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Beta carotene: cos’è, a cosa serve e in quali cibi lo trovo?
- Anemia da carenza di ferro: cause, sintomi e cure
- Prendere il sole fa bene alla salute del cuore: la vitamina D riduce il rischio di coronaropatia
- Hai voglia di un cibo in particolare? E’ il tuo corpo che ti rivela le carenze nutrizionali che hai
- Proteggere la pelle dal freddo e prevenirne l’invecchiamento: l’importanza degli integratori di vitamine
- Vitamina K: perché è importante per i neonati
- Il potere degli antiossidanti: le vitamine A ed E contrastano l’invecchiamento della pelle
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!

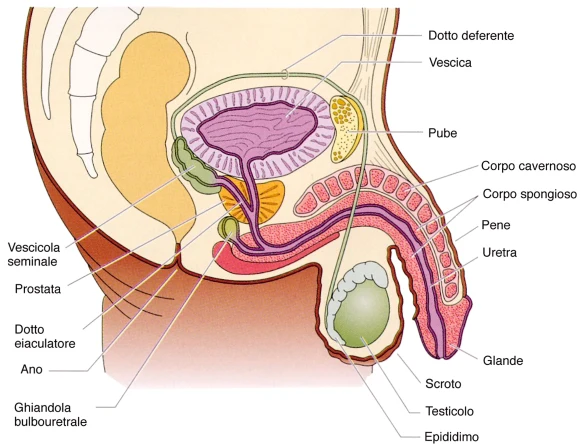 Le infezioni del pene e del glande sono diversi processi infettivi di origine batterica, virale, parassitaria o fungina che coinvolgono i genitali maschili ma che possono diffondersi anche ad altre aree del corpo e trasmettersi sessualmente al partner. Tra le infezioni più diffuse ricordiamo la balanite, le verruche genitali, la candidosi, il lichen planus e la gonorrea.
Le infezioni del pene e del glande sono diversi processi infettivi di origine batterica, virale, parassitaria o fungina che coinvolgono i genitali maschili ma che possono diffondersi anche ad altre aree del corpo e trasmettersi sessualmente al partner. Tra le infezioni più diffuse ricordiamo la balanite, le verruche genitali, la candidosi, il lichen planus e la gonorrea. Il monossido di azoto (anche chiamato “ossido nitrico” o “NO”; in inglese “nitric oxide”) nel corpo umano rappresenta un importante neurotrasmettitore con effetto vaso-dilatatore attraverso la stimolazione dell’enzima guanilato ciclasi ed è utilizzato per la terapia dell’ipertensione polmonare, in particolare nei neonati affetti da insufficienza respiratoria ipossemica. Per la sua capacità vasodilatatoria, l’ossido nitrico riveste una fondamentale importanza nell’erezione del pene, dove è proprio la dilatazione dei vasi sanguigni che permette l’afflusso di sangue necessario per mantenere una erezione potente e per lunghi periodi.
Il monossido di azoto (anche chiamato “ossido nitrico” o “NO”; in inglese “nitric oxide”) nel corpo umano rappresenta un importante neurotrasmettitore con effetto vaso-dilatatore attraverso la stimolazione dell’enzima guanilato ciclasi ed è utilizzato per la terapia dell’ipertensione polmonare, in particolare nei neonati affetti da insufficienza respiratoria ipossemica. Per la sua capacità vasodilatatoria, l’ossido nitrico riveste una fondamentale importanza nell’erezione del pene, dove è proprio la dilatazione dei vasi sanguigni che permette l’afflusso di sangue necessario per mantenere una erezione potente e per lunghi periodi. Quasi la metà dei casi di disfunzione erettile (quella che una volta veniva chiamata “impotenza”), non dipendono da cause organiche, bensì dalla psiche: paura ed ansia da prestazione possono impedire i corretti meccanismi di erezione del pene, a tutte le età.
Quasi la metà dei casi di disfunzione erettile (quella che una volta veniva chiamata “impotenza”), non dipendono da cause organiche, bensì dalla psiche: paura ed ansia da prestazione possono impedire i corretti meccanismi di erezione del pene, a tutte le età. L’uomo del terzo millennio è in crisi in tutte le fasce di età, giovani compresi, un disagio che coinvolge aspetti comportamentali, sociali e relazionali. Lo sostiene, nella Giornata internazionale dell’uomo, il prof.Carlo Foresta che con la sua equipe padovana studia da anni i problemi legati alla sessualità maschile. Dalla ricerca, presentata oggi, emerge che i giovani, figli di una civiltà che ha modificato negativamente l’ambiente, hanno subito modificazioni del sistema endocrino riproduttivo e sessuale. La stessa chiave di lettura può essere utilizzata, secondo Foresta, per valutare l’impercettibile ma significativa riduzione della lunghezza del pene dei giovani ventenni e la riduzione della distanza ano-genitale che si determina quando gli ormoni testicolare sono più bassi o funzionano meno. I giovani sono inoltre figli di una società profondamente cambiata nella sua strutturazione: sono di frequente figli unici, figli di genitori anziani, figli di genitori separati. La conseguenza di queste modificazioni è alla base di un isolamento familiare sostituito da internet.
L’uomo del terzo millennio è in crisi in tutte le fasce di età, giovani compresi, un disagio che coinvolge aspetti comportamentali, sociali e relazionali. Lo sostiene, nella Giornata internazionale dell’uomo, il prof.Carlo Foresta che con la sua equipe padovana studia da anni i problemi legati alla sessualità maschile. Dalla ricerca, presentata oggi, emerge che i giovani, figli di una civiltà che ha modificato negativamente l’ambiente, hanno subito modificazioni del sistema endocrino riproduttivo e sessuale. La stessa chiave di lettura può essere utilizzata, secondo Foresta, per valutare l’impercettibile ma significativa riduzione della lunghezza del pene dei giovani ventenni e la riduzione della distanza ano-genitale che si determina quando gli ormoni testicolare sono più bassi o funzionano meno. I giovani sono inoltre figli di una società profondamente cambiata nella sua strutturazione: sono di frequente figli unici, figli di genitori anziani, figli di genitori separati. La conseguenza di queste modificazioni è alla base di un isolamento familiare sostituito da internet.
 La mammella è costituita da tre componenti fondamentali:
La mammella è costituita da tre componenti fondamentali: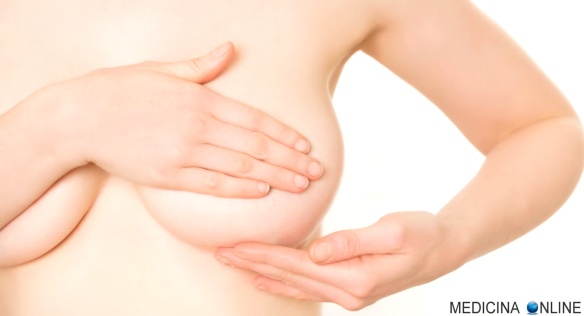 Sentire qualcosa sotto le dita quando si palpa il seno è sempre un elemento di ansia per una donna. Eppure i cosiddetti “noduli” non sono, nella maggior parte dei casi, sintomi preoccupanti. Come spiegano le linee guida della Società italiana di senologia, molto dipende dall’età di comparsa della formazione.
Sentire qualcosa sotto le dita quando si palpa il seno è sempre un elemento di ansia per una donna. Eppure i cosiddetti “noduli” non sono, nella maggior parte dei casi, sintomi preoccupanti. Come spiegano le linee guida della Società italiana di senologia, molto dipende dall’età di comparsa della formazione.