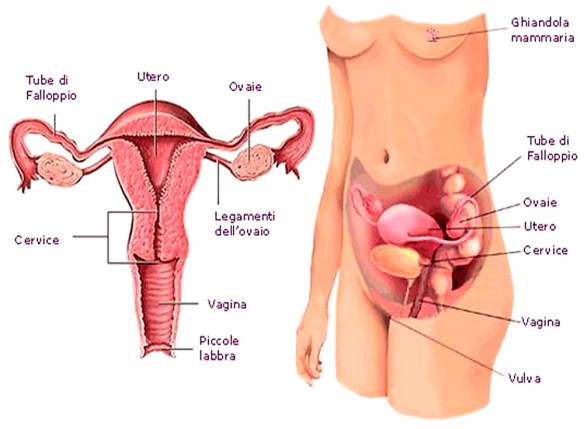
 L’apparato genitale femminil è l’insieme degli organi e delle strutture anatomiche che permettono la riproduzione e l’accoppiamento nella donna, studiato dal medico ginecologo. L’apparato genitale femminile è composto da due parti principali:
L’apparato genitale femminil è l’insieme degli organi e delle strutture anatomiche che permettono la riproduzione e l’accoppiamento nella donna, studiato dal medico ginecologo. L’apparato genitale femminile è composto da due parti principali:
- genitali interni;
- genitali esterni.
Genitali interni
I genitali interni sono:
- Ovaie. Le ovaie sono organi pari, piccoli, situati sulle pareti laterali della piccola pelvi. Le ovaie sono formate da follicoli ovarici che liberano le cellule uovo mature chiamate ovuli: queste discendono nelle Tube di Falloppio dove avviene la fecondazione (se l’ambiente è favorevole e sono presenti spermatozoi attivi). Se l’uovo non viene fecondato entro 24 ore, viene eliminato tramite la mestruazione, se invece viene fecondato, l’ovulo discende nell’utero dove si forma lo zigote.
- Salpinge. Tromba o tuba di Falloppio.
- Utero. L’utero è un organo impari, cavo, muscolare. Assomiglia alla forma di una pera rovesciata ed ha il compito di accogliere il feto durante la gestazione. Si trova tra il retto e la vescica. La cavità dell’utero è distinta in tre parti: corpo, in rapporto con la vescica e delimita lo spazio o cavo vescica-uterino, collo ed istmo.
- Vagina. La vagina è il canale antistante l’utero e, nel rapporto sessuale, è l’organo che accoglie il genitale maschile (pene). La vagina è la sede in cui si può prevenire meccanicamente o chimicamente la fecondazione, inserendo appositi sistemi, quali ad es. il diaframma e la spirale intrauterina o I.U.D. (Intra Uterine Device), che vanno a chiudere la bocca dell’utero e/o inibire la fecondazione.
Leggi anche:
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Ovaio: anatomia, funzioni e patologie in sintesi
Genitali esterni
I genitali esterni sono:
- pube (anche chiamato “monte di Venere”);
- clitoride (ricoperto dal prepuzio clitorideo);
- grandi labbra;
- piccole labbra;
- orifizio uretrale;
- imene;
- orifizio vaginale;
- perineo.
Leggi anche:
- Vagina: anatomia, funzioni e patologie in sintesi
- Clitoride: dove si trova e come stimolarlo per provare piacere
Funzioni dell’apparato genitale femminile
L’apparato genitale femminile ha funzioni sia riproduttive che endocrine:
- funzione riproduttiva: produce gameti femminili;
- funzione endocrina: produce ormoni femminili, quali gli estrogeni e i progestinici.
Principali patologie dell’apparato sessuale femminile
Le principali patologie e condizioni dell’apparato sessuale femminile, sono:
- vaginiti: insieme di infiammazioni che coinvolgono la vagina, spesso causati da mancanza di igiene adeguata;
- amenorrea: mancanza del flusso mestruale;
- dismenorrea: mestruazioni dolorose;
- vaginismo: spasmo involontario dei muscoli vaginali e perivaginali nel momento della penetrazione del pene o del tentativo – reale o immaginario – di penetrazione. Il vaginismo rende dolorosi, se non addirittura impossibili, i rapporti sessuali;
prolasso vaginale: spostamento verso il basso delle pareti vaginali per cedimento delle strutture di sostegno e sospensione della vagina; - climaterio: insieme dei sintomi legati alla menopausa
- infezioni da Candida Albicans, un fungo che viene trasmesso dal maschio durante i rapporti sessuali;
- fibroma: tumore benigno, da tenere sotto stretto controllo medico in quanto se trascurato potrebbe evolvere nella forma maligna;
- anomalie congenite, rappresentate da uteri malformati in varia maniera (per esempio doppi o con setti);
- polipi endometriali e del canale cervicale: spesso benigni, richiedono però valutazione istologica per la possibile presenza di atipie;
- cancro endometriale, più frequente in donne in perimenopausa;
- patologie del collo uterino: sostanzialmente includono le infiammazioni ed il cancro.
Leggi anche:
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Differenza tra vagina e vulva
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
- Imene: anulare, imperforato, tipologie, resistenza e funzioni
- Rottura dell’imene (deflorazione): come avviene, è dolorosa?
- Rottura dell’imene (deflorazione): si perde sangue e quanto?
- Come si fa a capire se l’imene si è davvero rotto o no?
- Rottura dell’imene (deflorazione): fa sempre male?
- Imene: dove si trova e come riconoscerlo
- A che serve l’imene?
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Differenze tra orgasmo vaginale e clitorideo
- Di quanto si allunga la vagina durante l’atto sessuale?
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Non riesco a rimanere incinta: colpa dell’utero
- Differenza tra infertilità e impotenza
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Come si fa a capire se una ragazza è vergine o no?
- Come si fa a capire se un ragazzo è vergine o no? E come si comporta?
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
- Carcinoma dell’ovaio: quali sono i sintomi da non sottovalutare?
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Come e quando fare il test di gravidanza
- Che possibilità ho di rimanere incinta?
- Ho dimenticato di prendere la pillola contraccettiva, cosa faccio? Rischio di rimanere incinta?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Rimanere incinta: i 30 migliori consigli alla coppia per aumentare le possibilità di gravidanza
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Capire se sono incinta: i primi sintomi di gravidanza
- Perché ho un ritardo del ciclo? Quanti giorni devono passare prima di preoccuparmi? Come mi devo comportare?
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Restare incinta vergine senza penetrazione è possibile?
- Problemi di infertilità? E’ utile effettuare il Post-coital test
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- A che velocità viaggiano sperma e spermatozoi? Quanto è lungo il loro viaggio?
- Per quanto vivono gli spermatozoi dopo un’eiaculazione in vagina e nell’ambiente?
- Come fa uno spermatozoo a fecondare un ovulo femminile?
- Com’è fatto uno spermatozoo e quanto è piccolo rispetto al gamete femminile?
- Astenospermia: spermiogramma, spermatozoi deboli e fattori che influenzano la loro motilità
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Come capire se una donna ha avuto davvero un orgasmo? Ecco i segnali del piacere femminile
- Non ho mai raggiunto l’orgasmo: è un problema? Quali soluzioni?
- Il sesso è davvero importante in una coppia?
- Amore senza sesso o sesso senza amore?
- Come distinguere un vero orgasmo femminile da uno “finto”
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Orgasmo femminile: dieci consigli per raggiungerlo più facilmente
- Differenza tra orgasmo maschile e femminile
- L’orgasmo e le altre fasi del ciclo di risposta sessuale
- Orgasmo maschile e femminile: nuovo studio sulle differenze fisiologiche
- Qual è la lunghezza media del pene?
- Come raggiungere un orgasmo femminile lungo ed intenso
- Orgasmo femminile: una donna su 5 non lo ha mai provato in vita sua
- Dare un nome al proprio pene ed altre cose che fanno gli uomini di nascosto
- Come avere un orgasmo vaginale
- Orgasmo femminile: le posizioni migliori per raggiungerlo
- Sintomi di eccitazione sessuale femminile e maschile
- Cos’è il liquido emesso da una donna durante l’orgasmo?
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Endometriosi: cause, sintomi e menopausa
- Estrogeni, sindrome premestruale, vampate di calore e menopausa
- Aumentare gli estrogeni naturalmente e senza farmaci
- Rimedi per la secchezza vaginale in menopausa
- La menopausa rovina la tua pelle, ecco i consigli per mantenerla giovane
- Menopausa: 8 consigli per affrontarla al meglio
- Menopausa: quali cambiamenti aspettarsi e come gestirli
- Pavimento pelvico: come cambia durante la menopausa?
- Imenoplastica: la ricostruzione chirurgica dell’imene lacerato
- Tornare vergine senza chirurgia, grazie all’imene finto
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Nelle fasi del desiderio sessuale e dell’eccitazione, le reazioni degli organi maschili e femminili sono ovviamente diverse, così come è anche diversa la sensazione orgasmica e la sua manifestazione, anche se vi possono essere fenomeni comuni ad entrambi come le contrazioni muscolari dell’ano, dei muscoli pelvici e degli organi sessuali.
Nelle fasi del desiderio sessuale e dell’eccitazione, le reazioni degli organi maschili e femminili sono ovviamente diverse, così come è anche diversa la sensazione orgasmica e la sua manifestazione, anche se vi possono essere fenomeni comuni ad entrambi come le contrazioni muscolari dell’ano, dei muscoli pelvici e degli organi sessuali.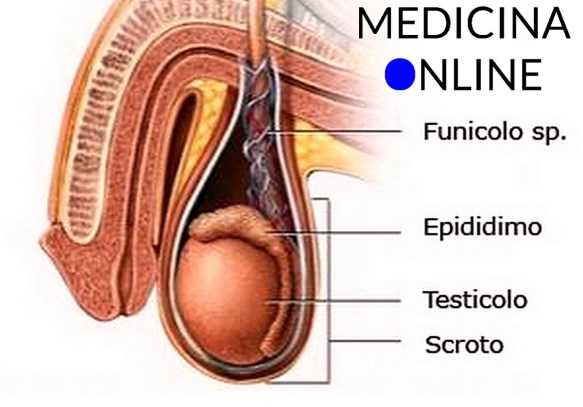 Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno.
Il testicolo (anche chiamato didimo e testicle in inglese) fa parte dell’apparato genitale maschile, in numero di due, all’interno della sacca scrotale, è la gonade maschile. Piccoli nel feto e nel bambino, i testicoli crescono rapidamente di volume alle soglie della pubertà; nell’adulto raggiungono il peso di circa 10-20 grammi ciascuno. Uno dei luoghi comuni più diffusi al mondo, soprattutto nella cultura occidentale, è quello secondo cui il comportamento maschile sarebbe molto più orientato alla sessualità rispetto a quello femminile. Per dirla in altri termini si è a lungo pensato (e in parte si pensa ancora) che gli uomini fossero promiscui e poligami, mentre le donne schive e monogame.
Uno dei luoghi comuni più diffusi al mondo, soprattutto nella cultura occidentale, è quello secondo cui il comportamento maschile sarebbe molto più orientato alla sessualità rispetto a quello femminile. Per dirla in altri termini si è a lungo pensato (e in parte si pensa ancora) che gli uomini fossero promiscui e poligami, mentre le donne schive e monogame. Pochi uomini affrontano l’ansia da prestazione sessuale iniziando dall’aspetto psicologico: diciamo che per risolvere il problema è sempre più facile e pratico iniziare dall’aspetto fisico, ma è un errore perché l’ansia è nella mente e non nel fisico. Esistono tanti metodi collaudati per affrontare e vincere l’aspetto psicologico. Esercizi che possono coinvolgere la coppia, con lo scambio di stimoli ma senza un approccio diretto. Evitando di fatto l’atto sessuale e la conseguente conclusione.
Pochi uomini affrontano l’ansia da prestazione sessuale iniziando dall’aspetto psicologico: diciamo che per risolvere il problema è sempre più facile e pratico iniziare dall’aspetto fisico, ma è un errore perché l’ansia è nella mente e non nel fisico. Esistono tanti metodi collaudati per affrontare e vincere l’aspetto psicologico. Esercizi che possono coinvolgere la coppia, con lo scambio di stimoli ma senza un approccio diretto. Evitando di fatto l’atto sessuale e la conseguente conclusione.
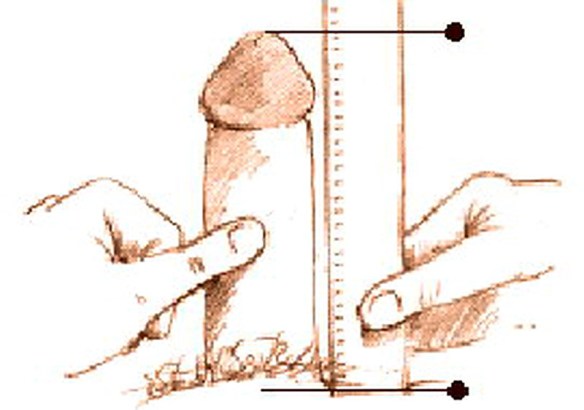 Nel caso in cui il vostro pene fosse affetto da curvatura, dovrete ovviamente raddrizzarlo per effettuare la misurazione, in quanto in un pene curvo, a causa della curvatura, la lunghezza e l’altezza del pene non corrispondono. Se non raddrizzate il pene, questo risulterà in una misura più corta rispetto a quella che realmente è, difatti la lunghezza effettiva data dall’arco non corrisponderà a quella proiettata (quella reale che conta). In alternativa potete usare un metro da sarta, che non è rigido.
Nel caso in cui il vostro pene fosse affetto da curvatura, dovrete ovviamente raddrizzarlo per effettuare la misurazione, in quanto in un pene curvo, a causa della curvatura, la lunghezza e l’altezza del pene non corrispondono. Se non raddrizzate il pene, questo risulterà in una misura più corta rispetto a quella che realmente è, difatti la lunghezza effettiva data dall’arco non corrisponderà a quella proiettata (quella reale che conta). In alternativa potete usare un metro da sarta, che non è rigido. In ogni fase della vita si sperimenta un diverso approccio alla sessualità: dall’adolescenza alla menopausa, ecco cosa succede. Per capire meglio come cambia la sessualità nelle diverse fasi della vita, è opportuno partire dal concetto di salute sessuale: secondo l’OMS (Organizzazione Mondiale della Sanità) è “uno stato di benessere fisico, emotivo, mentale e sociale correlato alla sessualità […],richiede un approccio positivo e rispettoso alla sessualità ed alle relazioni sessuali”, questa definizione rende evidente la molteplicità di fattori che si intersecano nella costruzione del proprio benessere sessuale.
In ogni fase della vita si sperimenta un diverso approccio alla sessualità: dall’adolescenza alla menopausa, ecco cosa succede. Per capire meglio come cambia la sessualità nelle diverse fasi della vita, è opportuno partire dal concetto di salute sessuale: secondo l’OMS (Organizzazione Mondiale della Sanità) è “uno stato di benessere fisico, emotivo, mentale e sociale correlato alla sessualità […],richiede un approccio positivo e rispettoso alla sessualità ed alle relazioni sessuali”, questa definizione rende evidente la molteplicità di fattori che si intersecano nella costruzione del proprio benessere sessuale.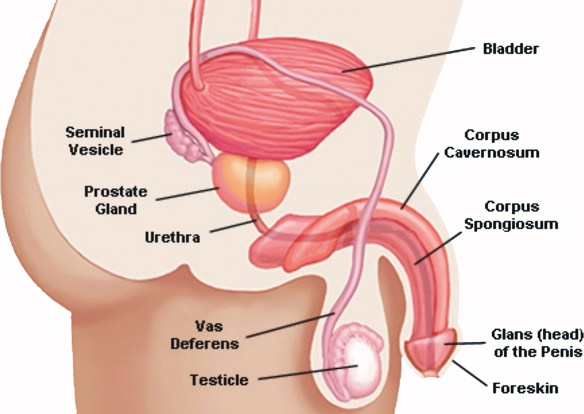 Il liquido seminale, noto anche come sperma, è costituito da spermatozoi immersi in un mezzo liquido chiamato plasma seminale. Quest’ultimo è essenziale per la maturazione, il metabolismo e la vita degli spermatozoi, nonché per la sopravvivenza degli stessi dopo l’eiaculazione (emissione, al culmine dell’atto sessuale (orgasmo), del liquido seminale attraverso l’uretra). Gli spermatozoi, invece, rappresentano le cellule riproduttrici maschili, che una volta rilasciate in vagina, insieme alle altre componenti dello sperma, risalgono l’apparato riproduttivo femminile per fecondare la cellula uovo.Appena emesso, il liquido seminale coagula, assumendo una consistenza gelatinosa ed un colore bianco-lattiginoso. Pochi minuti dopo l’eiaculazione inizia il processo di dissoluzione del coagulo e rifluidificazione dello sperma, che si completa nei 20 minuti successivi per opera di specifici enzimi. Nell’eiaculato, oltre alle componenti già elencate (spermatozoi più plasma seminale), si riscontrano anche cellule immature provenienti dalla spermogenesi e cellule epiteliali di sfaldamento.La sintesi degli spermatozoi avviene all’interno dei tubuli seminiferi dei testicoli (contributo del 2-5% al volume complessivo dello sperma), mentre il plasma viene prodotto dalle vescicole seminali (contributo del 60-70% al volume spermatico), dalla prostata (20/30%) e in misura inferiore dalle ghiandole bulbo-uretrali (< 1%).Leggi anche:
Il liquido seminale, noto anche come sperma, è costituito da spermatozoi immersi in un mezzo liquido chiamato plasma seminale. Quest’ultimo è essenziale per la maturazione, il metabolismo e la vita degli spermatozoi, nonché per la sopravvivenza degli stessi dopo l’eiaculazione (emissione, al culmine dell’atto sessuale (orgasmo), del liquido seminale attraverso l’uretra). Gli spermatozoi, invece, rappresentano le cellule riproduttrici maschili, che una volta rilasciate in vagina, insieme alle altre componenti dello sperma, risalgono l’apparato riproduttivo femminile per fecondare la cellula uovo.Appena emesso, il liquido seminale coagula, assumendo una consistenza gelatinosa ed un colore bianco-lattiginoso. Pochi minuti dopo l’eiaculazione inizia il processo di dissoluzione del coagulo e rifluidificazione dello sperma, che si completa nei 20 minuti successivi per opera di specifici enzimi. Nell’eiaculato, oltre alle componenti già elencate (spermatozoi più plasma seminale), si riscontrano anche cellule immature provenienti dalla spermogenesi e cellule epiteliali di sfaldamento.La sintesi degli spermatozoi avviene all’interno dei tubuli seminiferi dei testicoli (contributo del 2-5% al volume complessivo dello sperma), mentre il plasma viene prodotto dalle vescicole seminali (contributo del 60-70% al volume spermatico), dalla prostata (20/30%) e in misura inferiore dalle ghiandole bulbo-uretrali (< 1%).Leggi anche: