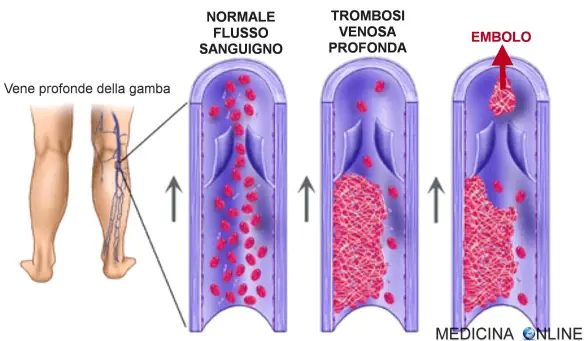
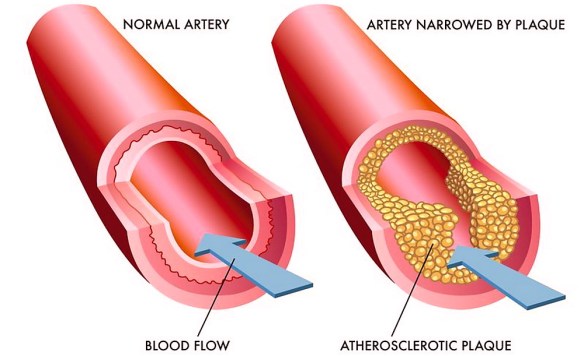
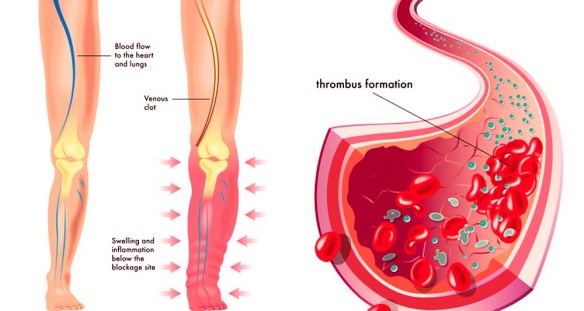
 La trombosi è un processo patologico che consiste nella formazione di trombi all’interno dei vasi sanguigni, che ostacolano o impediscono la normale circolazione del sangue. La differenza tra trombosi arteriosa e venosa consiste nel tipo di vaso coinvolto. Le trombosi venose o flebotrombosi, associate spesso a varici, sono più frequenti e si localizzano maggiormente negli arti inferiori; si distinguono in trombosi venosa profonda (TVP) e superficiale. Per quanto riguarda le lesioni arteriose, i trombi possono essere in relazione all’aterosclerosi.
La trombosi è un processo patologico che consiste nella formazione di trombi all’interno dei vasi sanguigni, che ostacolano o impediscono la normale circolazione del sangue. La differenza tra trombosi arteriosa e venosa consiste nel tipo di vaso coinvolto. Le trombosi venose o flebotrombosi, associate spesso a varici, sono più frequenti e si localizzano maggiormente negli arti inferiori; si distinguono in trombosi venosa profonda (TVP) e superficiale. Per quanto riguarda le lesioni arteriose, i trombi possono essere in relazione all’aterosclerosi.
Ecco una sintetica classificazione delle trombosi più comuni:
Trombosi venose
-
-
- Flebotrombosi;
- Trombosi venosa profonda;
- Tromboflebite;
- Sindrome della classe economica;
- Sindrome di Paget-von Schroetter.
-
Trombosi arteriose
Trombosi ascendente dell’aorta addominale: si ha quando una placca aterosclerotica interessa cronicamente il carrefour aortico, oppure le arterie iliache comuni. Mentre circoli collaterali sostengono il flusso all’arto, evitando di dare una sintomatologia importante, a monte della stenosi aterosclerotica si ha flusso turbolento e stasi ematica che causano trombosi. Quest’ultima sale sia “capillarmente”, cioè arrampicandosi lungo le pareti dell’aorta, sia “orizzontalmente” con strati che si sovrappongono. Ciò comporta:
-
-
- Sindrome di Leriche, caratterizzata da assenza dei polsi su entrambi gli arti, claudicatio glutea ed impotenza nel maschio.
- Quando la trombosi arriva alla arteria mesenterica inferiore e la blocca, vengono compromessi i circoli collaterali che la stessa arteria mesenterica inferiore rifornisce.
- Salendo blocca anche le arterie lombari con conseguente ischemia midollare e paraplegia.
- Può arrivare alle arterie renali dando insufficienza renale acuta.
-
Trombosi sistemiche
- Trombocitopenia indotta da eparina;
- Phlegmasia coerulea dolens;
- Sindrome da anticorpi antifosfolipidi.
Per approfondire:
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombo e placca aterosclerotica
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
Leggi anche:
- Qual è la differenza tra arteria e vena?
- Glomerulo renale: schema, funzione e flusso ematico renale
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Filtrazione glomerulare, riassorbimento e secrezione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

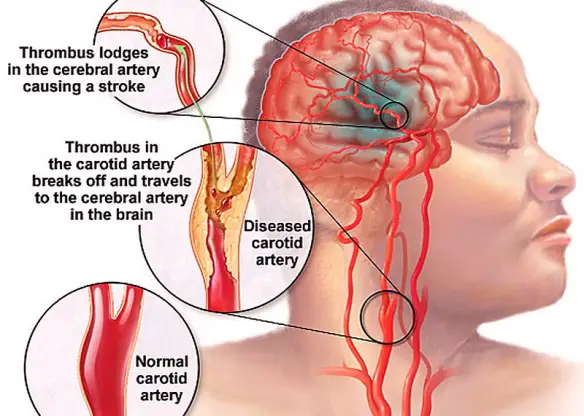
 Il trombo è una massa solida costituita da fibrina contenente piastrine, globuli rossi e bianchi, che si forma per coagulazione del sangue all’interno di un sistema cardiovascolare non interrotto: questa caratteristica lo distingue dal coagulo, che invece si forma all’esterno del sistema cardiovascolare quando esso presenti un’interruzione, oppure all’interno di un sistema cardiovascolare dopo la morte dell’individuo. I trombi possono formarsi in qualsiasi punto del sistema cardiovascolare e sono sempre ancorati alla parete del vaso.
Il trombo è una massa solida costituita da fibrina contenente piastrine, globuli rossi e bianchi, che si forma per coagulazione del sangue all’interno di un sistema cardiovascolare non interrotto: questa caratteristica lo distingue dal coagulo, che invece si forma all’esterno del sistema cardiovascolare quando esso presenti un’interruzione, oppure all’interno di un sistema cardiovascolare dopo la morte dell’individuo. I trombi possono formarsi in qualsiasi punto del sistema cardiovascolare e sono sempre ancorati alla parete del vaso.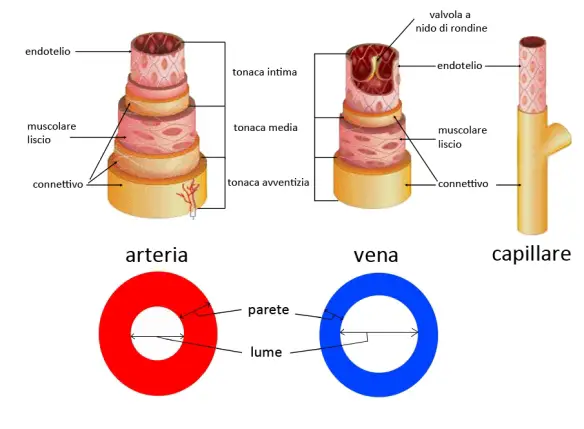 Se ti interessa capire nello specifico la differenza funzionale e morfologica tra arteria e vena, ti consiglio di leggere questo articolo:
Se ti interessa capire nello specifico la differenza funzionale e morfologica tra arteria e vena, ti consiglio di leggere questo articolo: 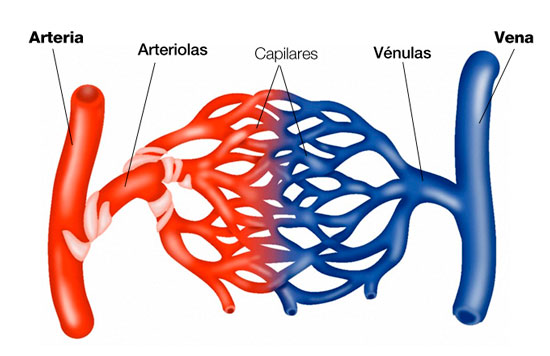
 I meccanismi fisiologici alla base dell’autoregolazione vascolare del flusso arterioso cerebrale sono molteplici e finalizzati alla modulazione del tono arteriolareIl tono arteriolare aumenta (per aumentare la pressione) quando la pressione sistolica si abbassa e si riduce (per diminuire la pressione) quando la pressione sistolica si eleva. Il termine d’autoregolazione cerebrovascolare si riferisce alla proprietà dei vasi di resistenza cerebrali di dilatarsi quando la pressione arteriosa è ridotta e di costringersi quando è aumentata. Lo scopo di questo meccanismo è di mantenere costante il flusso durante le variazioni della pressione di perfusione cerebrale.
I meccanismi fisiologici alla base dell’autoregolazione vascolare del flusso arterioso cerebrale sono molteplici e finalizzati alla modulazione del tono arteriolareIl tono arteriolare aumenta (per aumentare la pressione) quando la pressione sistolica si abbassa e si riduce (per diminuire la pressione) quando la pressione sistolica si eleva. Il termine d’autoregolazione cerebrovascolare si riferisce alla proprietà dei vasi di resistenza cerebrali di dilatarsi quando la pressione arteriosa è ridotta e di costringersi quando è aumentata. Lo scopo di questo meccanismo è di mantenere costante il flusso durante le variazioni della pressione di perfusione cerebrale.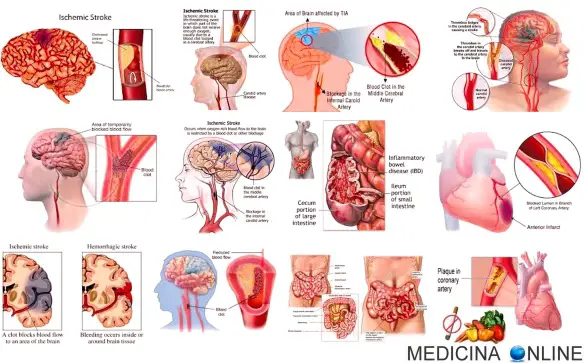 Mi capita spesso che i pazienti mi chiedano lumi riguardo la parola “infarto”. Tutti sanno cosa sia, ma quando gli chiedi cosa significa esattamente, non tutti… sanno cosa sia! Cerchiamo oggi di fare un po’ di chiarezza. Inizio col dire che quando comunemente si usa la parola “infarto”, nella maggior parte dei contesti è praticamente ovvio che ci stiamo riferendo all’infarto del miocardio. Ma in realtà tale parola può riferirsi a diverse patologie.
Mi capita spesso che i pazienti mi chiedano lumi riguardo la parola “infarto”. Tutti sanno cosa sia, ma quando gli chiedi cosa significa esattamente, non tutti… sanno cosa sia! Cerchiamo oggi di fare un po’ di chiarezza. Inizio col dire che quando comunemente si usa la parola “infarto”, nella maggior parte dei contesti è praticamente ovvio che ci stiamo riferendo all’infarto del miocardio. Ma in realtà tale parola può riferirsi a diverse patologie. Non sarà l’alimento che ci rende più desiderabili in una serata galante, tuttavia l’aglio è uno di quei cibi con proprietà meravigliose che la natura ci mette a disposizione per darci la possibilità di mantenerci in salute. Ad esempio questa pianta – appartenente alla famiglia delle Liliaceae – ha azione chelante, cioè favorisce l’aggregazione delle molecole di alcuni metalli pesanti come mercurio e cadmi (tanto diffusi nel nostro ambiente industrializzato ed inquinato) favorendone così l’espulsione da parte dell’organismo e confermandosi, come vedremo continuando la lettura, un fattore protettivo nei confronti nei tumori. Utile anche contro le allergie; è un antinfiammatorio e un antibatterico ed antimicotico naturale; è poi un vero tesoro di antiossidanti e contrasta il processo di invecchiamento a carico dei tessuti rendendoci anche più giovani e belli. Ha notevole attività antispastica, utile per prevenire spasmi muscolari e dolori addominali; aiuta a prevenire ed alleviare la claudicazione intermittente (dolore nelle gambe provocato dall’arteriosclerosi); incrementa leggermente il livello di serotonina nel cervello aiutando a combattere lo stress e la depressione; se hai smesso di fumare ti aiuta a non ingrassare e ripulisce il circolo dalle scorie della sigaretta. L’aglio era anche usato dagli antichi Greci e Romani per aumentare la virilità maschile e la libido: grazie alla sua azione vasodilatatrice, l’aglio ha in effetti la proprietà di favorire l’afflusso sanguigno ai genitali, permettendo una più facile erezione del pene e contrastando la disfunzione erettile.
Non sarà l’alimento che ci rende più desiderabili in una serata galante, tuttavia l’aglio è uno di quei cibi con proprietà meravigliose che la natura ci mette a disposizione per darci la possibilità di mantenerci in salute. Ad esempio questa pianta – appartenente alla famiglia delle Liliaceae – ha azione chelante, cioè favorisce l’aggregazione delle molecole di alcuni metalli pesanti come mercurio e cadmi (tanto diffusi nel nostro ambiente industrializzato ed inquinato) favorendone così l’espulsione da parte dell’organismo e confermandosi, come vedremo continuando la lettura, un fattore protettivo nei confronti nei tumori. Utile anche contro le allergie; è un antinfiammatorio e un antibatterico ed antimicotico naturale; è poi un vero tesoro di antiossidanti e contrasta il processo di invecchiamento a carico dei tessuti rendendoci anche più giovani e belli. Ha notevole attività antispastica, utile per prevenire spasmi muscolari e dolori addominali; aiuta a prevenire ed alleviare la claudicazione intermittente (dolore nelle gambe provocato dall’arteriosclerosi); incrementa leggermente il livello di serotonina nel cervello aiutando a combattere lo stress e la depressione; se hai smesso di fumare ti aiuta a non ingrassare e ripulisce il circolo dalle scorie della sigaretta. L’aglio era anche usato dagli antichi Greci e Romani per aumentare la virilità maschile e la libido: grazie alla sua azione vasodilatatrice, l’aglio ha in effetti la proprietà di favorire l’afflusso sanguigno ai genitali, permettendo una più facile erezione del pene e contrastando la disfunzione erettile.