 Con leucemia indifferenziata acuta (anche chiamata leucemia acuta a cellule staminali o leucemia acuta indifferenziata) ci si riferisce ad un tipo di leucemia piuttosto raro in cui le Continua a leggere
Con leucemia indifferenziata acuta (anche chiamata leucemia acuta a cellule staminali o leucemia acuta indifferenziata) ci si riferisce ad un tipo di leucemia piuttosto raro in cui le Continua a leggere
Archivi tag: biopsia
Leucemia acuta e cronica: cause, tipi, sopravvivenza e cura
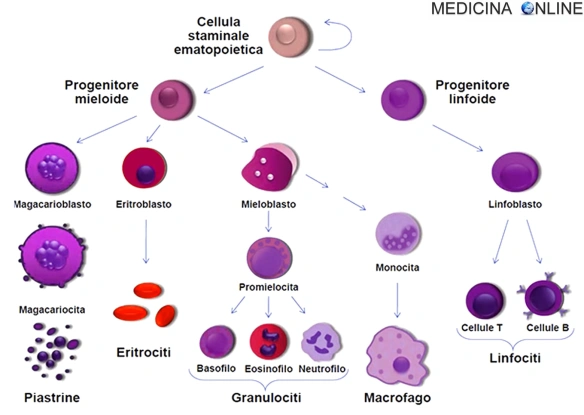 Il termine “leucemia” in medicina indica una insieme di malattie tumorali caratterizzate dalla proliferazione neoplastica ed incontrollata di una cellula staminale emopoietica che si traduce in un Continua a leggere
Il termine “leucemia” in medicina indica una insieme di malattie tumorali caratterizzate dalla proliferazione neoplastica ed incontrollata di una cellula staminale emopoietica che si traduce in un Continua a leggere
Differenza tra gastroscopia e biopsia
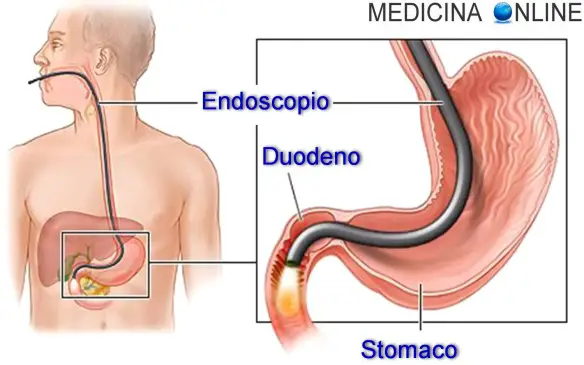 Con “endoscopia” in medicina, si indica in generale una tecnica diagnostica/terapeutica che usa un particolare strumento chiamato “endoscopio” (un tubo flessibile e mobile dotato di videocamera all’estremità che restituisce l’immagine su un monitor) per osservare tessuti dall’interno del corpo, raggiungibili dall’esterno tramite strutture anatomiche (bocca, naso, ano…) o piccole incisioni. Più specificatamente la “gastroscopia” (anche chiamata “esofagogastroduodenoscopia” o “EGDS“) è un tipo particolare di endoscopia digestiva nella quale l’endoscopio viene inserito attraverso la bocca e può indagare le alte vie digerenti, cioè esofago, stomaco e duodeno (la prima parte dell’intestino tenue).
Con “endoscopia” in medicina, si indica in generale una tecnica diagnostica/terapeutica che usa un particolare strumento chiamato “endoscopio” (un tubo flessibile e mobile dotato di videocamera all’estremità che restituisce l’immagine su un monitor) per osservare tessuti dall’interno del corpo, raggiungibili dall’esterno tramite strutture anatomiche (bocca, naso, ano…) o piccole incisioni. Più specificatamente la “gastroscopia” (anche chiamata “esofagogastroduodenoscopia” o “EGDS“) è un tipo particolare di endoscopia digestiva nella quale l’endoscopio viene inserito attraverso la bocca e può indagare le alte vie digerenti, cioè esofago, stomaco e duodeno (la prima parte dell’intestino tenue).
La gastroscopia ha un importante scopo diagnostico in un gran numero di patologie, tra cui l’ernia iatale, l’esofagite, la gastrite, la gastroduodenite, l’ulcera duodenale e vari tipi di tumori. La gastroscopia permette anche – durante l’esame – di effettuare una biopsia, cioè un prelievo di tessuto che verrà poi inviato all’anatomo patologo per una approfondita analisi che porterà ad una diagnosi e quindi una cura adeguata alla patologia.
Leggi anche:
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra gastroscopia, endoscopia digestiva ed endoscopia
- Differenza tra gastroscopia e esofagogastroduodenoscopia
- Differenza tra gastroscopia ed ecografia
- Differenza tra colonscopia e gastroscopia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale: quale scegliere?
- Colonscopia: rischi, effetti collaterali e complicanze
- Differenza tra intestino tenue e crasso (anatomia e funzioni)
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Che significa malattia terminale?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia cronica? Esempi di malattia cronica
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenze tra ileostomia, colostomia e urostomia
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza tra gastroscopia ed ecografia
 Cos’è una gastroscopia?
Cos’è una gastroscopia?
Con “endoscopia” in medicina, si indica in generale una tecnica diagnostica/terapeutica che usa un particolare strumento chiamato “endoscopio” (un tubo flessibile e mobile dotato di videocamera all’estremità che restituisce l’immagine su un monitor) per osservare tessuti dall’interno del corpo, raggiungibili dall’esterno tramite strutture anatomiche (bocca, naso, ano…) o piccole incisioni. Più specificatamente la “gastroscopia” (anche chiamata “esofagogastroduodenoscopia” o “EGDS“) è un tipo particolare di endoscopia digestiva nella quale l’endoscopio viene inserito attraverso la bocca e può indagare le alte vie digerenti, cioè esofago, stomaco e duodeno (la prima parte dell’intestino tenue).
Per quale motivo si effettua una gastroscopia?
La gastroscopia ha un importante scopo diagnostico – anche tramite la possibilità di effettuare biopsie – in un gran numero di patologie, tra cui l’ernia iatale, l’esofagite, la gastrite, la gastroduodenite, l’ulcera duodenale e vari tipi di tumori.
Cos’è una ecografia gastrica?
L’ecografia è un’indagine semplice e innocua che si basa sull’emissione di ultrasuoni, innocui per l’organismo, tanto che è possibile farla anche ad una donna incinta. Gli ultrasuoni sono onde emesse da una sonda fatta passare sulla pelle, che viene prima ricoperta da un sottile strato di gel. Le onde sono riflesse in diversa misura dai diversi tessuti: per questo l’ecografia può distinguere tra cisti a contenuto liquido o masse solide. Quando una ecografia si rivolge all’addome, solitamente mediante l’uso di sonde a frequenza medio-bassa, si parla più correttamente di “ecografia addominale” (e non di ecografia gastrica) e serve per indagare l’addome nel suo complesso (parte dello stomaco, colecisti, vie biliari, duodeno, fegato, pancreas, intestini…).
Per quale motivo si effettua una ecografia addominale?
L’ecografia ha un ruolo importante nella diagnosi di svariate patologie addominali (infiammazioni, masse anomale, malformazioni…) che riguardano gli organi appena elencati.
Vantaggi della gastroscopia rispetto all’ecografia
La gastroscopia – nella maggioranza dei casi – è in grado di fornire informazioni più accurate rispetto all’ecografia. La gastroscopia ha anche l’enorme vantaggio di potersi associare all’eventuale prelievo di una piccola quantità di tessuto anomalo (biopsia) o di permettere vere e proprie tecniche terapeutiche (asportazioni di lesioni circoscritte), funzionalità impossibili con una ecografia.
Vantaggi dell’ecografia rispetto alla gastroscopiascopia
Di contro i vantaggi di una ecografia sono nell’essere un esame decisamente meno invasivo, fastidioso (non necessita di sedazione come invece spesso accade nella gastroscopia) e rischioso (minori rischi di sanguinamento e perforazione dello stomaco e del duodeno). I rischi di una ecografia sono praticamente assenti e può essere effettuato varie volte, anche in caso di donna in gravidanza. L’ecografia è infine un esame più rapido, meno costoso e di più facile reperibilità negli studi medici.
Gastroscopia ed ecografia: quale dei due è il migliore?
La risposta a questa domanda è “dipende”. Alcune patologie fanno preferire una tecnica piuttosto che l’altra. Solo nel caso in cui alla diagnosi si voglia far immediatamente seguire una terapia od una biopsia, la gastroscopia diventa una scelta praticamente obbligata rispetto all’ecografia. Sarà comunque il medico, e non il paziente, a decidere la tecnica maggiormente indicata, soppesando vantaggi, svantaggi ed ipotesi diagnostica.
Leggi anche:
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra gastroscopia, endoscopia digestiva ed endoscopia
- Differenza tra gastroscopia e esofagogastroduodenoscopia
- Differenza tra gastroscopia e biopsia
- Differenza tra colonscopia e gastroscopia
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- Differenza tra colonscopia e pancolonscopia
- Differenza tra colonscopia e clisma opaco: preparazione e a cosa servono?
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale: quale scegliere?
- Colonscopia: rischi, effetti collaterali e complicanze
- Differenza tra intestino tenue e crasso (anatomia e funzioni)
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Differenze tra risonanza magnetica, TAC, PET, MOC, radiografia, ecografia ed endoscopia
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Che significa malattia terminale?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia cronica? Esempi di malattia cronica
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenze tra ileostomia, colostomia e urostomia
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Quando si fa l’esame istologico e perché?
 L’esame istologico è una tecnica diagnostica che consiste nell’osservazione al microscopio di un campione di tessuto prelevato direttamente dal paziente (biopsia) nel sito in cui si sospetta si stia sviluppando una patologia, ad esempio un tumore. La biopsia consiste nel prelievo di un campione di cellule o di tessuto ottenuto – tramite varie metodiche – dal corpo del paziente. Esistono quattro tipi di biopsia:
L’esame istologico è una tecnica diagnostica che consiste nell’osservazione al microscopio di un campione di tessuto prelevato direttamente dal paziente (biopsia) nel sito in cui si sospetta si stia sviluppando una patologia, ad esempio un tumore. La biopsia consiste nel prelievo di un campione di cellule o di tessuto ottenuto – tramite varie metodiche – dal corpo del paziente. Esistono quattro tipi di biopsia:
- biopsia escissionale: prelievo di un nodulo o di una lesione completa sospetta;
- biopsia incisionale: prelievo di un campione di nodulo o di tessuto sospetto;
- biopsia percutanea: prelievo di un campione di nodulo o di tessuto sospetto tramite un ago di grosso calibro attraverso la cute;
- agoaspirato: particolare procedura tramite la quale il prelievo di un campione di nodulo, tessuto sospetto o versamento si esegue tramite aspirazione con ago sottile, anche sotto controllo radiografico o ecografico.
Per quale motivo sottoporsi a biopsia ed esame istologico?
Sono molti i motivi che spingono un medico a richiedere un esame istologico, principalmente è quello di capire se un certo tessuto è interessato da una data patologia o no e se quella patologia è benigna o maligna. Se ci si è appena sottoposti a un intervento chirurgico di qualsiasi tipo, ad esempio può succedere di eseguire un esame istologico sull’eventuale materiale asportato. Si tratta, infatti, di una prassi e serve a scongiurare complicazioni post-operatorie. Un esame di questo tipo, però, potrebbe essere richiesto anche in altre occasioni: dopo l’asportazione di un neo sospetto, nel caso in cui siano state identificate masse o noduli sospetti (al seno ad esempio), o se si è da poco subito un aborto per quanto riguarda le pazienti ostetrico-ginecologiche. In questo secondo caso l’esame istologico viene svolto direttamente sul feto e può essere un valido aiuto nell’identificare le cause fisiologiche che hanno portato all’interruzione della gravidanza. Nel primo caso, invece, serve a escludere la presenza di più specifiche patologie.
Leggi anche: Differenza tra esame istologico, biopsia, agoaspirato ed agobiopsia
L’importanza del sito di prelievo
Uno degli aspetti più delicati di questo tipo di esame diagnostico è il punto esatto in cui si decide di effettuare la biopsia: se il tumore è piccolo, ad esempio, è possibile “mancare il bersaglio” ed avere così un campione “sano” che rappresenta un falso negativo (cioè siamo portati a pensare che non ci sia patologia mentre in realtà essa è presente). Per tale motivo è bene affidare le biopsie a specialisti esperti, che in genere eseguono il prelievo con l’aiuto di uno strumento di indagine come l’ecografia o la TC.
L’analisi dell’anatomo-patologo
Il tessuto prelevato con la biopsia viene posto su un vetrino ed analizzato al microscopio da un medico specializzato in anatomia patologica, chiamato anatomo-patologo, che è in grado di identificare le cellule osservate come aventi caratteristiche normali o tumorali. Dal punto di vista della forma e dell’aspetto, infatti, le cellule tumorali sono diverse dalle corrispettive cellule normali: possono cambiare i contorni e la disposizione nel tessuto, oltre all’aspetto del nucleo, la parte centrale che contiene il materiale genetico. Generalmente più la cellula è “diversa” dalle cellule del tessuto dove si è sviluppato il tumore, più la prognosi è maligna. Alla fine dell’indagine istologica, dopo un complesso ragionamento clinico che tiene conto di molti fattori, l’anatomo-patologo stila un referto, che contiene elementi fondamentali come:
- l’elenco dei tessuti di cui si è richiesta l’analisi;
- la descrizione macroscopica degli stessi materiali, effettuata a occhio nudo dall’anatomo-patologo;
- i dettagli che sono venuti fuori dopo l’osservazione al microscopio;
- un’ipotesi di diagnosi.
L’anatomo-patologo indica una ipotesi di diagnosi, che quindi non è necessariamente esatta, ma darà delle indicazioni al medico che ha richiesto l’esame istologico, indicazioni che sono importanti per formulare una diagnosi certa. In questo il medico sarà aiutato da altri strumenti diagnostici come l’anamnesi, l’esame obiettivo, la propria esperienza ed eventuali esami di laboratorio e di diagnostica per immagini (RX, TAC, ecografie, risonanza magnetica…).
Perché il risultato dell’esame istologico è importante?
Il risultato dell’esame istologico è estremamente importante per definire – assieme ad altri esami come TAC e risonanza magnetica – una serie di informazioni che possono condizionare di molto l’iter terapeutico. L’esame istologico fornisce indicazioni su:
- la diagnosi (tumore maligno, benigno);
- gli eventuali trattamenti (chirurgia, radioterapia, chemioterapia adiuvante e neoadiuvante…);
- la prognosi (fausta, infausta).
Leggi anche:
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Tumore al seno C1 C2 C3 C4 C5: cosa significa il referto?
- Differenza tra tumore e tessuto normale con esempi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia terminale?
- Chemioterapia: durata, in pastiglie, come funziona, fa male, perché farla?
- Differenza tra chemioterapia adiuvante e neoadiuvante
- Differenza tra chemioterapia sistemica e loco-regionale
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Broncoscopia polmonare con biopsia: rischi e complicazioni gravi
- Cancro al seno: metastasi e sintomi avanzati del tumore
- Come riconoscere un nodulo maligno del seno da uno benigno?
- Riconoscere il cancro al seno: sintomi precoci e tardivi
- Tumore al seno nell’uomo sintomi, dolore, sopravvivenza e guarigione
- Tumore al seno: sintomi e segni visibili
- Tumore al seno: stadiazione, prognosi e sopravvivenza
- Differenza tra ecografia e mammografia nella diagnosi di tumore al seno
- Noduli al seno: quando preoccuparsi ed andare dal medico?
- Cancro al seno: sintomi precoci, diagnosi, terapia e prevenzione
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto: terapia personalizzata col test RAS
- Quanto tempo mi rimane da vivere?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Cure palliative: cosa sono ed a che servono?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra malattia acuta e cronica con esempi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza tra esame istologico, biopsia, agoaspirato ed agobiopsia

In breve: l’esame istologico è una procedura tramite il quale si analizza un campione bioptico ottenuto tramite biopsia, la quale può essere effettuata con varie metodologie, tra cui una in particolare chiamata agoaspirato (chiamata anche “agobiopsia”). L’esame istologico è importante perché permette, assieme ad altri esami diagnostici, di arrivare ad una diagnosi, di impostare le cure più efficaci e di prevedere l’andamento della malattia.
L’esame istologico è una tecnica diagnostica che consiste nell’osservazione al microscopio di un campione di tessuto prelevato direttamente dal paziente nel sito in cui si sospetta si stia sviluppando una patologia, ad esempio un tumore. Il prelievo viene posto su un vetrino ed analizzato al microscopio da un medico specializzato in anatomia patologica, chiamato anatomo-patologo, che è in grado di identificare le cellule osservate come aventi caratteristiche normali o tumorali. Dal punto di vista della forma e dell’aspetto, infatti, le cellule tumorali sono diverse dalle corrispettive cellule normali: possono cambiare i contorni e la disposizione nel tessuto, oltre all’aspetto del nucleo, la parte centrale che contiene il materiale genetico. Generalmente più la cellula è “diversa” dalle cellule del tessuto dove si è sviluppato il tumore, più la prognosi è maligna. Alla fine dell’indagine istologica, dopo un complesso ragionamento clinico che tiene conto di molti fattori, l’anatomo-patologo stila un referto che è estremamente importante per definire – assieme ad altri esami come TAC e risonanza magnetica – la diagnosi, gli eventuali trattamenti (chirurgia, radioterapia, chemioterapia adiuvante e neoadiuvante…) e la prognosi (fausta, infausta).
La biopsia consiste nel prelievo di un campione di cellule o di tessuto ottenuto – tramite varie metodiche – dal corpo del paziente, che sarà poi sottoposto all’esame istologico, cioè esaminato al microscopio per accertare l’eventuale presenza di cellule atipiche, come abbiamo descritto nel precedente paragrafo. Esistono quattro tipi di biopsia:
- biopsia escissionale: prelievo di un nodulo o di una lesione completa sospetta;
- biopsia incisionale: prelievo di un campione di nodulo o di tessuto sospetto;
- biopsia percutanea: prelievo di un campione di nodulo o di tessuto sospetto tramite un ago di grosso calibro attraverso la cute;
- agoaspirato (anche chiamato “agobiopsia”): particolare procedura tramite la quale il prelievo di un campione di nodulo, tessuto sospetto o versamento si esegue tramite aspirazione con ago sottile, anche sotto controllo radiografico o ecografico.
Uno degli aspetti più delicati di questo tipo di esame diagnostico è il punto esatto in cui si decide di effettuare il prelievo: se il tumore è piccolo, ad esempio, è possibile “mancare il bersaglio” ed avere così un campione “sano” che rappresenta un falso negativo (cioè siamo portati a pensare che non ci sia patologia mentre in realtà essa è presente). Per tale motivo è bene affidare le biopsie a specialisti esperti, che in genere eseguono il prelievo con l’aiuto di uno strumento di indagine come l’ecografia o la TC.
Esistono vari tipi di biopsia, in base al tessuto interessato:
- Biopsia del midollo osseo : prelievo di un piccolo campione di midollo osseo introducendo un ago nell’osso iliaco o nello sterno. Il campione sara’ esaminato al microscopio per accertare l’eventuale presenza di cellule neoplastiche.
- Biopsia delle vescicole seminali : prelievo di liquido dalle vescicole seminali (le ghiandole che producono lo sperma) utilizzando un ago. L’anatomo-patologo analizzera’ quindi il campione al microscopio per accertare la presenza di cellule neoplastiche o di altra patologia.
- Biopsia linfonodale : asportazione totale o parziale di un linfonodo. L’anatomo-patologo analizzera’ quindi il campione al microscopio per accertare la presenza di cellule neoplastiche.
- Biopsia midollare e agoaspirato : aspirazione di un campione di tessuto osseo e di midollo osseo mediante l’introduzione di un ago nella cresta iliaca o nello sterno. I campioni vengono poi analizzati in laboratorio per accertare la presenza di eventuali cellule neoplastiche.
- Biopsia transperineale : tecnica di biopsia prostatica, che si esegue introducendo nella prostata un ago sottile attraverso la cute della regione che separa lo scroto dall’ano.
- Biopsia transrettale : tecnica di biopsia prostatica, che si esegue introducendo nella prostata un ago sottile attraverso il retto, usualmente sotto controllo ecografico.
A questo punto dovrebbe essere chiara la differenza tra i termini citati nel titolo dell’articolo: l’esame istologico è una procedura tramite il quale si analizza un campione bioptico ottenuto tramite biopsia, la quale può essere effettuata con varie metodologie, tra cui una in particolare chiamata agoaspirato (anche chiamata “agobiopsia”).
Leggi anche:
- Quando si fa l’esame istologico e perché?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cos’è un tumore? Perché viene il cancro? Quali sono le cause?
- Tumore al seno C1 C2 C3 C4 C5: cosa significa il referto?
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Broncoscopia polmonare con biopsia: rischi e complicazioni gravi
- Differenza tra tumore e tessuto normale con esempi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Che significa malattia terminale?
- Cancro al seno: metastasi e sintomi avanzati del tumore
- Come riconoscere un nodulo maligno del seno da uno benigno?
- Riconoscere il cancro al seno: sintomi precoci e tardivi
- Tumore al seno nell’uomo sintomi, dolore, sopravvivenza e guarigione
- Tumore al seno: sintomi e segni visibili
- Tumore al seno: stadiazione, prognosi e sopravvivenza
- Chemioterapia: durata, in pastiglie, come funziona, fa male, perché farla?
- Differenza tra chemioterapia adiuvante e neoadiuvante
- Differenza tra chemioterapia sistemica e loco-regionale
- Differenza tra ecografia e mammografia nella diagnosi di tumore al seno
- Noduli al seno: quando preoccuparsi ed andare dal medico?
- Cancro al seno: sintomi precoci, diagnosi, terapia e prevenzione
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto: terapia personalizzata col test RAS
- Quanto tempo mi rimane da vivere?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Cure palliative: cosa sono ed a che servono?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra sintomo e segno con esempi
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra malattia acuta e cronica con esempi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Tumore al seno C1 C2 C3 C4 C5: cosa significa il referto?
 Quando il medico rileva un nodulo mammario, in caso di sospetto di cancro al seno, spesso viene effettuata una indagine diagnostica lievemente invasiva, l’ago aspirato (o anche corebiopsy o mammotome) che consente di prelevare alcune cellule dal tessuto interessato e poi analizzate in laboratorio, dove vengono esaminate al microscopio dall’anatomopatologo.
Quando il medico rileva un nodulo mammario, in caso di sospetto di cancro al seno, spesso viene effettuata una indagine diagnostica lievemente invasiva, l’ago aspirato (o anche corebiopsy o mammotome) che consente di prelevare alcune cellule dal tessuto interessato e poi analizzate in laboratorio, dove vengono esaminate al microscopio dall’anatomopatologo.
Alla fine dell’indagine istologica, dopo un complesso ragionamento clinico che tiene conto di molti fattori, l’anatomopatologo deve definire la natura della lesione e per farlo usa una classificazione internazionale alla quale i patologi fanno riferimento. Questa classificazione si basa su criteri definiti, studiati e condivisi con la comunità di specialisti.
L’anatomopatologo, nel suo referto, indica con una scala da C1 a C5, il
grado di sospetto citologico:
- C1 quadro citologico non sufficiente per definire la diagnosi;
- C2 quadro citologico normale;
- C3 quadro citologico dubbio, verosimilmente benigno;
- C4 quadro citologico dubbio, verosimilmente maligno;
- C5 quadro citologico sicuramente maligno.
Cosa significa C1? Campione inadeguato/non rappresentativo
La categoria C1 designa sia un agoaspirato tecnicamente non ottimale per la
diagnosi (inadeguato) che un agoaspirato comprendente un numero di cellule
epiteliali troppo scarso o di scarsa qualità o mal conservate per potere
formulare una diagnosi citologica (non rappresentativo, non diagnostico). In questo caso probabilmente si dovrà ripetere la biopsia.
Cosa significa C2? Reperto benigno
La categoria C2 designa un agoaspirato adeguato in cui si riscontrano cellule
con caratteri di benignità. Talvolta è possibile anche formulare la diagnosi
specifica di quale sia la lesione benigna (cisti, fibroadenoma, papilloma, mastite,
liponecrosi, ectasia duttale fibrosi, ecc. ).
Cosa significa C3? Atipia in lesione probabilmente benigna
La categoria C3 designa un agoaspirato adeguato con caratteristiche di lesione
benigna, in cui sono inoltre presenti alcuni caratteri di blanda atipia delle
cellule. Per meglio definire una lesione di categoria C3 possono talvolta essere
necessari ulteriori accertamenti (es: ripetere l’esame, fare agobiopsia, o altri esami)
Cosa significa C4? Sospetto di malignità ovvero carcinoma probabile
La categoria C4 designa un agoaspirato con caratteristiche suggestive ma non
definitivamente diagnostiche di malignità. Per meglio definire una lesione di
categoria C4 sono spesso necessari ulteriori accertamenti (es: ripetere
l’esame, fare agobiopsia, o altre indagini diagnostiche).
Cosa significa C5? Maligno ovvero Carcinoma o altre neoplasie maligne
La categoria C5 designa un agoaspirato adeguato comprendente cellule che purtroppo possiedono chiari caratteri di carcinoma, oppure di altre neoplasie maligne.
Leggi anche:
- Cancro al seno: sintomi precoci, diagnosi, terapia e prevenzione
- Riconoscere il cancro al seno: sintomi precoci e tardivi
- Differenza tra tumorectomia, quadrantectomia e mastectomia al seno
- Differenza tra mastectomia semplice, radicale, con conservazione del capezzolo e bilaterale
- Mastectomia: ricostruzione del seno immediata o ritardata
- Ricostruzione del seno dopo intervento chirurgico conservativo
- Tumore al seno: terapie complementari e loro efficacia
- Tumore al seno: sintomi e segni visibili
- Tumore al seno: stadiazione, prognosi e sopravvivenza
- Cancro al seno: metastasi e sintomi avanzati del tumore
- Differenza tra ecografia e mammografia nella diagnosi di tumore al seno
- Noduli al seno: quando preoccuparsi ed andare dal medico?
- Come riconoscere un nodulo maligno del seno da uno benigno?
- Tumore al seno: sintomi e dolore al braccio
- Tumore al seno età: a quanti anni si può verificare?
- Classificazione e stadiazione delle fasi del tumore alla mammella
- Capezzolo retratto (introflesso): cause, cancro al seno e trattamenti
- Capezzolo dolorante e sensibile in uomo, donna, gravidanza e menopausa
- Malattia di Paget del capezzolo: sintomi precoci, cause e cure
- Mammella: anatomia e funzioni del seno e delle ghiandole mammarie
- Divisione in quadranti della mammella (Q1 Q2 Q3 Q4)
- Quadranti mammari, tumore al seno, quadrantectomia e mastectomia radicale
- Breast Unit salvavita: -18% di mortalità in caso di cancro al seno
- Capezzolo femminile: forma, dimensioni, funzioni e simmetria
- Areola femminile: forma, dimensioni, funzioni e simmetria
- Differenza tra capezzolo maschile e femminile
- Differenza tra capezzolo ed areola
- Differenza tra seno della donna e seno dell’uomo
- Gli uomini possono avere il tumore al seno?
- Tumore al seno nell’uomo sintomi, dolore, sopravvivenza e guarigione
- A che età inizia a crescere il seno nelle donne?
- A che età smette di crescere il seno nelle adolescenti?
- E’ normale avere un seno asimmetrico? Esistono rimedi?
- E’ normale avere un seno più grande dell’altro? Rimedi?
- La donna con un enorme seno sulla schiena
- Tumore alla mammella: cause, diagnosi e prevenzione
- La visita senologica: come, quando e perchè farla?
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Differenza dei capezzoli e del seno in gravidanza
- A cosa serve e come si fa l’autopalpazione del seno?
- Autopalpazione della mammella: come farla nel modo giusto [VIDEO]
- Perché ho il seno piccolo? Quali sono i fattori che influenzano la grandezza del mio seno?
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- La mammografia: un esame rapido che può salvarti la vita
- L’ecografia mammaria: un esame innocuo ed indolore che ti può salvare vita
- Ginecomastia: quando è l’uomo ad avere il seno
- Differenza tra ginecomastia vera, falsa, acquisita, congenita e puberale
- L’uomo può allattare al seno?
- Storia di un seno: dall’embrione alla menopausa
- Cos’è la pubertà, a che età inizia e come si manifesta?
- Il reggiseno provoca il cancro al seno? Finalmente abbiamo una risposta
- Perché agli uomini piace così tanto il seno delle donne?
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Differenze tra neonati allattati con latte materno ed artificiale
- Quando una mammella non si sviluppa: la Sindrome di Poland
- Politelia: quando i capezzoli sono troppi, cause e terapie
- Rassodare il seno senza chirurgia con la Radiofrequenza Monopolare
- Aumentare il seno senza chirurgia con i cibi ricchi di fitoestrogeni
- Vuoi avere un seno più bello? Comincia con la postura e la ginnastica giusta
- Dimagrire senza perdere seno
- Prendere il sole al seno fa male? Come abbronzarlo in sicurezza
- Grandezza del seno: le donne del nord battono quelle del sud
- La donna con il seno più grande del mondo [VIDEO]
- I deodoranti che contengono alluminio causano il cancro al seno?
- Esercizi e consigli per rassodare e tonificare il seno
- Il reggiseno che può far crescere il tuo seno
- L’incidenza del tumore al seno in crescita tra le quarant’enni: l’importanza della mammografia
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Rossore ed irritazione della pelle sotto e tra il seno: cause e rimedi
- Fitoestrogeni: rimedi naturali in menopausa
- Ingrandire il seno con l’ipnosi
- Filler ad alta densita’: Macrolane™ per l’aumento del seno senza bisturi
- I fitoestrogeni aumentano il rischio di cancro al seno?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
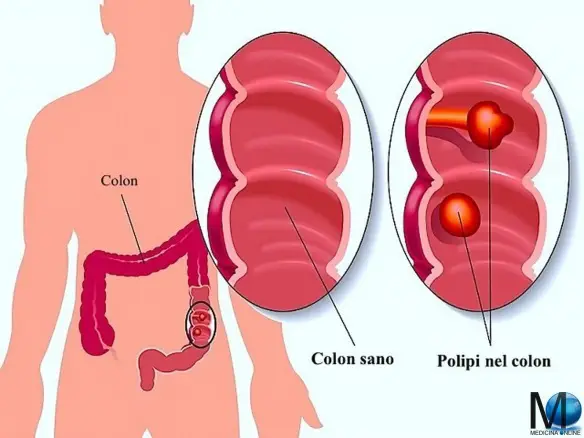 I polipi sono rilievi della mucosa intestinale e dello stomaco di natura per lo più benigna. Alcuni polipi (adenomi) possono, se lasciati in sede e se diventano molto grossi, degenerare e diventare maligni. È accertato che la maggior parte dei tumori maligni dell’intestino derivano da polipi (adenomi) inizialmente benigni.
I polipi sono rilievi della mucosa intestinale e dello stomaco di natura per lo più benigna. Alcuni polipi (adenomi) possono, se lasciati in sede e se diventano molto grossi, degenerare e diventare maligni. È accertato che la maggior parte dei tumori maligni dell’intestino derivano da polipi (adenomi) inizialmente benigni.
Per tale motivo i polipi dello stomaco e dell’intestino vanno asportati.
Oggi è possibile fare questo per via endoscopica e non più come era necessario in passato con un intervento chirurgico.
Come si esegue?
Attraverso un piccolo tubo flessibile con una telecamera in punta o delle lenti (fibre ottiche) e dotato di luce propria, introdotto dalla bocca (gastroscopia) o dal retto (colonscopia), il medico può vedere il polipo.
I polipi possono essere peduncolati o a larga base. I polipi peduncolati sono facilmente asportati in un solo pezzo, recidendo alla base il peduncolo con un particolare elettrobisturi fatto a forma di cappio. I polipi a larga base, specie se di grosse dimensioni, possono dover essere staccati pezzo per pezzo, a volte anche in più di una seduta per un’asportazione completa.
In alcuni casi si utilizza anche il laser per bruciare la base dei grossi polipi. È molto importante rimuovere completamente il polipo per evitare che si riformi.
Esame istologico
Prima di rimuovere il polipo, il medico potrà prelevare piccoli frammenti di tessuto (biopsie), che verranno successivamente inviati al laboratorio per l’analisi microscopica o istologica.
L’esame istologico è molto importante perché consente di diagnosticare la natura del polipo e di verificare se saranno o meno necessari futuri controlli.
In caso di polipi di grosse dimensioni, normalmente è necessaria una verifica ulteriore che escluda la presenza di cellule in via di trasformazione (displasie) e, se presenti, ne individui la posizione.
La polipectomia per via endoscopica è una terapia definitiva nella maggior parte dei casi, ma, quando vi sono delle cellule in avanzata fase di trasformazione (displasia severa) alla base del polipo o nel peduncolo, è necessario un intervento chirurgico che asporti il tratto dell’intestino o dello stomaco interessato.
Complicanze
La polipectomia è una procedura sicura. È necessario, però, che la capacità di coagulazione del sangue del paziente sia normale. Per questo al paziente vengono richiesti gli esami del sangue per accertarlo.
È inoltre importante che venga segnalato al medico l’uso di farmaci (anticoagulanti, antiaggreganti come aspirina o antinfiammatori) che possono modificare la coagulazione del sangue.
L’incidenza di complicanze della polipectomia è relativamente bassa. Le principali complicanze sono l’emorragia nella sede di asportazione del polipo e la perforazione, più frequenti quando si asportano grossi polipi.
Entrambe queste complicanze possono essere risolte con un trattamento medico o endoscopico e solo in alcuni casi potrà essere necessario un intervento chirurgico.
Per approfondire:
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Colonscopia: rischi, effetti collaterali e complicanze
Leggi anche:
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Poliposi gastrointestinale giovanile: cause, sintomi, diagnosi, terapia
- Poliposi infantile e giovanile: cause, sintomi, diagnosi, terapia
- Poliposi adenomatosa familiare: cause, sintomi, diagnosi, terapia
- Sindrome di Peutz-Jeghers: cause, sintomi, diagnosi, terapia
- Sindrome di Bannayan-Riley-Ruvalcaba: cause, sintomi, diagnosi, terapia
- Polipi intestinali: tipi, cause, fattori di rischio, fattori protettivi
- Polipi intestinali: sintomi, segni, esami, diagnosi, screening
- Polipi intestinali: terapia, chirurgia, colectomia, farmaci, prevenzione
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: com’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Stomaco: anatomia e funzioni in sintesi
- Acidità di stomaco in gravidanza: farmaci, cibi e rimedi naturali
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Dieta e reflusso gastroesofageo
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Ma perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Dimagrire riducendo le dimensioni dello stomaco senza chirurgia e bendaggio gastrico
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Glucomannano per dimagrire: nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ai liquidi e ai solidi
- Cistifellea: cos’è, a cosa serve e dove si trova
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Trachea: anatomia e funzioni in sintesi
- Quanto è lungo l’intestino in adulto e neonato (tenue e crasso)
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Differenza tra stipsi, stitichezza e costipazione
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra occlusione e subocclusione
- Si può vivere senza bere acqua? Per quanto tempo?
- Si può vivere senza mangiare cibo? Per quanto tempo?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Differenza tra emorroidi e ragadi
- Differenza tra emorroidi interne ed esterne
- Differenza tra emorroidi e fistole
- Differenza tra emorroidi e tumore
- Gli alimenti più lassativi: addio stitichezza!
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- Cibi che macchiano i denti: quali evitare ed i consigli per mantenerli bianchi
- Feci nere e melena: cause e cure in adulti e neonati
- Differenze tra morbo di Crohn e colite ulcerosa: sintomi comuni e diversi
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Alimentazione e disfagia nel paziente con morbo di Parkinson
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Differenza tra metaplasia, displasia e neoplasia con esempi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
