 Migliorare la qualità della propria alimentazione si può. A tutte le età e in qualsiasi condizione fisio-patologica. Aumentare il consumo di fibre, ridurre l’apporto di zucchero e sale, aumentare l’assunzione di vitamine e mineraliè possibile sostituendo alcuni alimenti di uso comune con alimenti più salutari. Modificando alcune scelte a tavola e non commettendo sempre gli stessi errori sarà più facile controllare il peso, la glicemia, i livelli ormonali, fornendo all’organismo tutti i nutrienti di cui ha bisogno. Introducendo nuovi e diversi alimenti nella dieta quotidiana, inoltre, si rispetta una regola fondamentale: variare spesso le scelte a tavola. Questa risulta la migliore strategia per rifornire il corpo di tutte le sostanze di cui ha bisogno per il mantenimento della salute e dello stato di benessere.
Migliorare la qualità della propria alimentazione si può. A tutte le età e in qualsiasi condizione fisio-patologica. Aumentare il consumo di fibre, ridurre l’apporto di zucchero e sale, aumentare l’assunzione di vitamine e mineraliè possibile sostituendo alcuni alimenti di uso comune con alimenti più salutari. Modificando alcune scelte a tavola e non commettendo sempre gli stessi errori sarà più facile controllare il peso, la glicemia, i livelli ormonali, fornendo all’organismo tutti i nutrienti di cui ha bisogno. Introducendo nuovi e diversi alimenti nella dieta quotidiana, inoltre, si rispetta una regola fondamentale: variare spesso le scelte a tavola. Questa risulta la migliore strategia per rifornire il corpo di tutte le sostanze di cui ha bisogno per il mantenimento della salute e dello stato di benessere.
COLAZIONE
Esempi di colazione comune in Italia sono:
- cappuccino (spesso zuccherato) + brioche;
- latte (spesso zuccherato) o yogurt e biscotti o cereali;
- tè (spesso zuccherato) + fette biscottate con marmellata o creme spalmabili;
- caffè.
Chi salta la colazione e/o beve solo un caffè commette un errore lampante in quanto è accertato quanto sia importante la colazione per le esigenze metaboliche dell’organismo. Chi inizia la giornata con una colazione come quella descritta sopra, non sta soddisfacendo pienamente le linee guida alimentari che raccomandano una colazione nutriente pari a un pasto equilibrato che permetta di raggiungere il 20% -25% dell’energia giornaliera. In questi esempi di colazione, l’apporto di carboidrati e zuccheri ad alto indice glicemico è elevato insieme con l’apporto di grassi provenienti da fonte animale o dai grassi vegetali (olio di palma e olio di cocco) usati dall’industria alimentare mentre risulta basso l’apporto di proteine, sali minerali, vitamine e fibre. Anche il potere saziante, dipendente anche dalla quantità totale di cibo, è inferiore a quello di colazioni più bilanciate.
Esempi di colazione alternativa possono essere:
- Yogurt greco 0% grassi o yogurt di soia + macedonia di frutta + mandorle
- Latte + muesli + frutti di bosco
- Tè o infuso + bresaola + mela
- Pane integrale di segale + ricotta o uovo + frutto
- Frullato preparato con
- Latte di soia
- Crusca d’avena o riso
- Fiocchi d’avena
- Frutta a piacere
PRANZO E CENA
Gli alimenti maggiormente utilizzati durante i pasti sono i cereali e le fonti proteiche animali.
I cereali sono solitamente consumati nella versione raffinata (pasta bianca, pane bianco, riso) dotate di un indice glicemico più alto rispetto alle versioni integrali (pasta integrale, pane integrale, riso integrale) le quali sarebbero da preferire sempre, anche per il loro maggiore apporto di fibra alimentare e di sali minerali.
E’ importante variare i cereali che si consumano durante la settimana. Il corpo umano riceve i giusti apporti dei nutrienti variando spesso le scelte a tavola. Non si deve mangiare solo pasta di semola di grano e/o riso ma anche farro, amaranto, orzo, grano saraceno, segale, riso basmati, riso nero, riso rosso, etc.
Le fonti proteiche animali andrebbero sostituite con prodotti vegetali contenenti proteine per seguire maggiormente iLivelli di Assunzione Raccomandati di Energia e Nutrienti (LARN) che consigliano di apportare 2/3 delle proteine giornaliere da fonte vegetale e solo 1/3 da fonte animale. Perciò carne, formaggi, affettati e uova dovrebbero lasciare il posto con maggior frequenza a legumi e loro derivati, tofu, seitan, frutta secca a guscio.
Per un corretto controllo glicemico fare attenzione ai legumi e al loro contenuto di carboidrati. Occorre utilizzarne sempre una giusta quantità, proporzionata alla propria condizione e al proprio dispendio energetico, per non incorrere in un eccesso glicemico post-prandiale quando nel pasto siano presenti anche i cereali e/o i loro derivati.
Discorso a parte può essere fatto per il pesce in quanto, anche se apporta proteine animali, porta con sé anche una serie di nutrienti “buoni”, come i grassi omega-3, perciò se ne consiglia il consumo di 2-3 porzioni a settimana.
SPUNTINI
Un po’ per abitudine, un po’ per la facilità con cui è possibile reperire certi cibi, gli spuntini sono fatti con alimenti farinacei, salati o dolci che siano, come biscotti, merendine, barrette di cereali, focacce, crackers o altri prodotti da forno. In qualche caso vengono usati dei dolci come gelato, cioccolato, pasticcini o derivati animali come latte, yogurt. Questi alimenti vengono spesso associati anche a una bevanda tipo caffè, tè, succo di frutta. In questo modo i nutrienti che si assumono in maggiori quantità sono i carboidrati/zuccheri insieme con un apporto variabile di grassi saturi e sale.
Gli alimenti sopra elencati possono essere sostituiti con frutta, spremuta, frullato, centrifugato di frutta e verdura, frutta secca a guscio non salata e non tostata, semi vari (girasole, lino, canapa, sesamo, zucca, chia, bacche di goji). In questo caso si opta per uno spuntino più leggero e saziante, ricco di vitamine e sali minerali con un po’ di zuccheri semplici ma dal basso indice glicemico.
Se si desidera un prodotto farinaceo si può preferire un alimento preparato con una farina alternativa alla classica farina di frumento (tipo 0 e 00) come la farina di frumento integrale o una farina integrale di altri cereali (segale, riso, mais, orzo, avena, miglio, grano saraceno). Se si desidera ridurre ulteriormente l’apporto di carboidrati allora è possibile sostituire le farine di cereali con le farine di legumi (ceci, soia, fave, piselli, fagioli) o farina di mandorle. In questi casi lo spuntino sarà comunque a prevalenza di carboidrati ma si sarà abbassato il carico glicemico e aumentato l’apporto di fibra, proteine, vitamine e minerali rispetto ad un analogo prodotto con farine raffinate.
N.B. E’ bene ricordare che la quantità degli alimenti da mangiare deve essere proporzionata alla condizione fisio-patologica, allo stile di vita, ai livelli di attività fisica (che deve essere regolare) e agli eventuali obiettivi da raggiungere (per es. dimagrimento, controllo glicemico, abbassamento del colesterolo, etc.).
| ALIMENTI | POSSIBILI SOSTITUZIONI |
| LATTE |
|
| YOGURT CLASSICO |
|
| FARINA TIPO 0 E TIPO 00 |
|
| LATTICINI E FORMAGGI |
|
| PASTA DI SEMOLA DI GRANO DURO |
|
| RISO (VARIETÀ ARBORIO, CARNAROLI, RIBE, PARBOILED) |
|
| PANE, PIZZA, FOCACCIA, CRACKERS, BISCOTTI E ALTRI PRODOTTI DA FORNO |
|
| CEREALI PER LA PRIMA COLAZIONE |
|
| UOVA |
|
| CARNE |
|
| BURRO, PANNA, MARGARINE |
|
I migliori prodotti per diabetici
Qui di seguito trovate una lista di prodotti di varie marche, estremamente utili per aiutare il diabetico ed il pre-diabetico a mantenere i giusti livelli di glicemia, perdere peso e migliorare la propria salute. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Capsule di cromo picolinato per abbassare glicemia e colesterolo: http://amzn.to/2ou0C6E
- Integratore di cannella per abbassare la glicemia: http://amzn.to/2jdfnFx
- Integratore di acido gymnemico per abbassare la glicemia: http://amzn.to/2ARqgUl
- Integratore di lievito di Riso Rosso e Coenzima Q10 per abbassare il colesterolo: http://amzn.to/2kCViII
- Equilibra Colest-Ok: http://amzn.to/2otZbVO
- Pharmalife Biostatine Forte: http://amzn.to/2j6NdMi
- Integratore di Omega 3: http://amzn.to/2CKj6CM
- Integratore di acido alfa lipoico: http://amzn.to/2yRcdg3
- Integratore di Moringa Oleifera biologica disintossicante: http://amzn.to/2yLaEQL
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Test per misurare la glicemia: http://amzn.to/2yR8tee
- Libro “Diabete: oltre 100 ricette per tutti i gusti”: http://amzn.to/2BCQm1c
- Integratore di glucomannano per dimagrire: http://amzn.to/2k5Yiy0
- Integratore di caffè verde per dimagrire: http://amzn.to/2kHemWn
- Termogenico brucia-grassi: http://amzn.to/2AYWvFh
Leggi anche:
- Il diabetico può mangiare il gelato?
- I diabetici possono mangiare i dolci?
- Il diabetico può mangiare la pizza? Quale preferire?
- Il diabetico può bere caffè?
- Diabete: con cosa posso sostituire lo zucchero?
- Il diabetico può mangiare le uova?
- Il diabetico può bere vino?
- I diabetici possono mangiare lo yogurt?
- Il diabetico può mangiare arance, limoni, mandarini, cedro e bergamotto?
- Il diabetico può mangiare lo zucchero di canna? Quanti carboidrati e calorie ha?
- I diabetici possono mangiare i pop corn?
- Il diabetico può mangiare le carote? Quanti carboidrati e calorie ha?
- Il diabetico può bere birra?
- Diabete: quale verdura e legumi preferire per controllare la glicemia
- Il diabetico può mangiare le fragole ed altra frutta?
- Il diabetico può bere latte? Quanti carboidrati e calorie ha?
- I diabetici possono mangiare i pomodori?
- I diabetici possono mangiare i kiwi?
- Il diabetico può mangiare il riso integrale?
- Il diabetico può mangiare le ciliegie?
- I diabetici possono mangiare ricotta? Quante calorie ha?
- Il diabetico può mangiare l’uva?
- Il diabetico può mangiare le nespole? Quante calorie hanno?
- Il diabetico può mangiare il melone? Quante calorie ha?
- Il diabetico può mangiare la frutta secca?
- I diabetici possono mangiare i peperoni?
- I diabetici possono mangiare lo yogurt greco?
- Il diabetico può mangiare i wurstel? Quante calorie e carboidrati hanno?
- I diabetici possono mangiare ravanelli?
- Il diabetico può mangiare i broccoli? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare datteri, canditi, fichi e prugne secche?
- Il diabetico può mangiare gli asparagi?
- Il diabetico può mangiare la zucca? Quanti carboidrati e calorie contiene?
- Il diabetico può mangiare le zucchine? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare i carciofi? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare le bacche di Goji?
- I diabetici possono mangiare le barbabietole rosse?
- I diabetici possono mangiare le mandorle?
- Il diabetico può mangiare il riso?
- Chi ha il diabete può mangiare l’anguria? In che quantità e quando?
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Indice glicemico: perché è importante per il paziente diabetico
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e dolci
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra indice glicemico e insulinico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Diabete: zucchero o dolcificanti per il diabetico?
- Diabete: il diabetico può mangiare cioccolato? Quale preferire?
- Diabete: lista di alimenti vietati e moderatamente ammessi
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Chi ha il diabete può mangiare l’anguria?
- Ricetta per la granita all’anguria: gustosa, facile e veloce
- Come scegliere l’anguria più buona, matura al punto giusto?
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- L’arma segreta per dimagrire? E’ l’indice glicemico
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Vuoi dimagrire? Meglio i pesi della Zumba!
- Trucchi per dimagrire in fretta: il mentolo
- Bere l’acqua fa dimagrire?
- Per dimagrire è meglio eliminare carboidrati o i grassi? L’esperimento dei due gemelli
- Dimagrire scientificamente: scopri i fattori che aumentano o rallentano il tuo metabolismo
- Dimagrire con le proteine: tutti gli alimenti snellenti
- Vuoi dimagrire? Non ci riuscirai mai se non conosci il concetto di “termogenesi indotta dalla dieta”. Scoprilo ora!
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Denominazione
Denominazione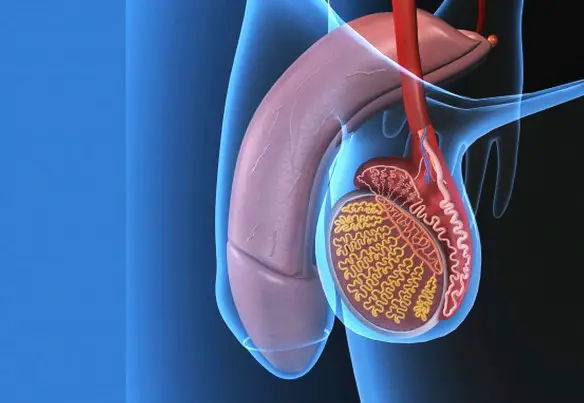 Mediamente la differenza tra la lunghezza di un pene a riposo e dello stesso pene eretto è di circa 7/8 cm. Prendendo le lunghezze medie del pene in Italia, possiamo dire ad esempio che un pene che a riposo misura 7 cm, avrà una lunghezza di circa 15 cm durante l’erezione.
Mediamente la differenza tra la lunghezza di un pene a riposo e dello stesso pene eretto è di circa 7/8 cm. Prendendo le lunghezze medie del pene in Italia, possiamo dire ad esempio che un pene che a riposo misura 7 cm, avrà una lunghezza di circa 15 cm durante l’erezione.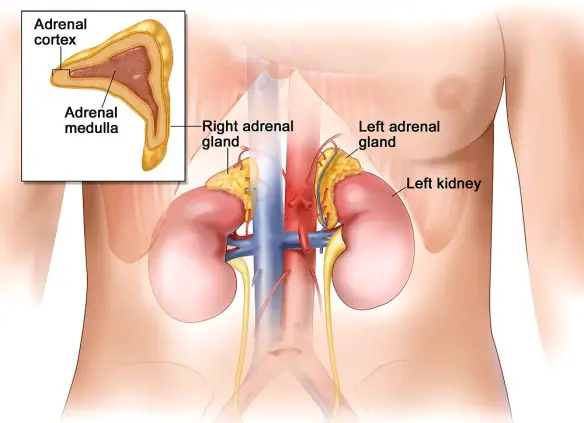
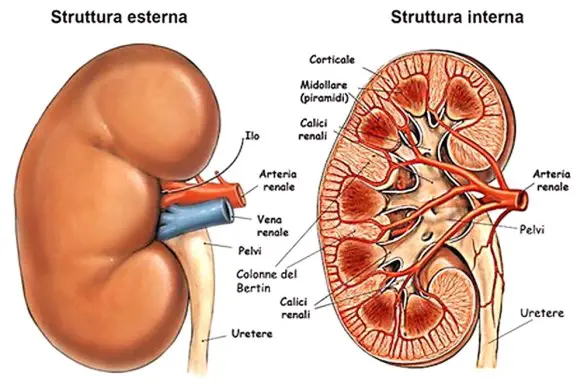 I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.
I reni sono due organi di colore rosso scuro che, insieme alle vie urinarie, costituiscono l’apparato urinario, che filtra dal sangue i prodotti di scarto del metabolismo e li espelle tramite l’urina. I reni inoltre gestiscono l’equilibrio idro-salino nel corpo umano. I reni si trovano ai lati della colonna vertebrale e sono tenuti in sede dalla pressione addominale e da uno spesso tessuto connettivo detto fascia renale. Seppur mantengano la loro posizione, si abbassano e si alzano a seconda delle fasi del respiro. Organi escretori per antonomasia, filtrano ogni minuto 1200 ml di sangue ovvero 1700 litri in un giorno. Entrambi i reni hanno una superficie liscia, una faccia anteriore convessa e una posteriore piana e un po’ incurvata, un polo superiore arrotondato e uno inferiore più appuntito, un margine laterale convesso e uno mediale incavato.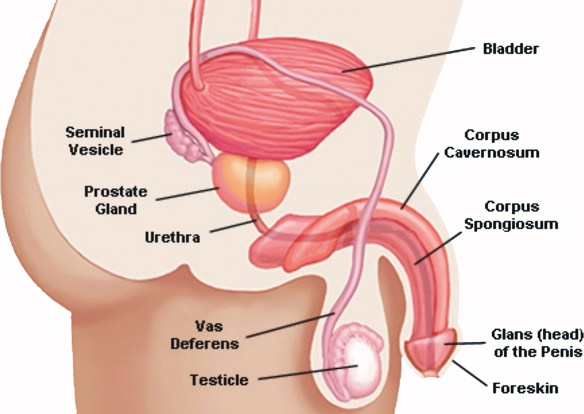 Il glande è quella struttura che si trova all’estremità del pene; su di esso si apre il meato urinario, attraverso fuoriesce l’urina e lo sperma durante l’eiaculazione. Il glande ha forma di tronco di cono, utile a favorire la penetrazione in vagina. Una delle caratteristiche che più risaltano del glande è il fatto che la sua superficie presenta una tinta diversa rispetto alla cute dell’asta peniena. Il glande ha infatti un colore tendente al roseo-violaceo, che diventa di un viola vivo durante l’erezione.
Il glande è quella struttura che si trova all’estremità del pene; su di esso si apre il meato urinario, attraverso fuoriesce l’urina e lo sperma durante l’eiaculazione. Il glande ha forma di tronco di cono, utile a favorire la penetrazione in vagina. Una delle caratteristiche che più risaltano del glande è il fatto che la sua superficie presenta una tinta diversa rispetto alla cute dell’asta peniena. Il glande ha infatti un colore tendente al roseo-violaceo, che diventa di un viola vivo durante l’erezione.