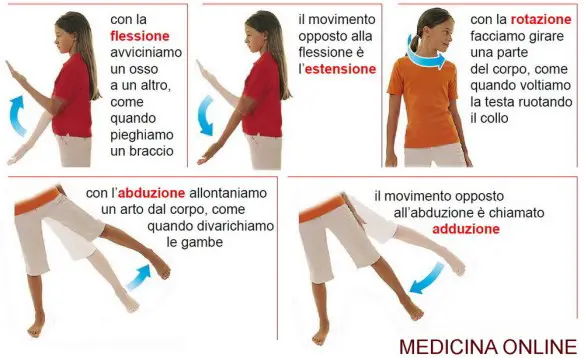
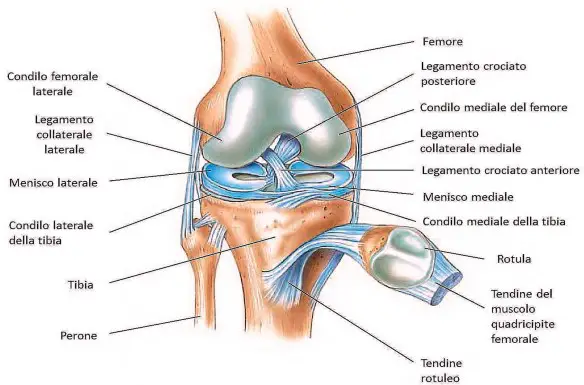
 Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore (LCP) uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia.
Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore (LCP) uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia.
LCA impedisce lo scivolamento in avanti della tibia rispetto al femore, mentre LCP lo scivolamento indietro. LCA controlla anche la rotazione del ginocchio ed impedisce la sua sublussazione nei movimenti di rotazione della gamba.
La rottura del legamento crociato anteriore rappresenta una delle lesioni di più frequente riscontro nella pratica clinica e dopo le lesioni meniscali è la lesione piu’ comune negli atleti.
La ricostruzione artroscopica del legamento crociato anteriore è divenuta nel corso degli anni la tecnica chirurgica di elezione.
Meccanismo della lesione
La lesione del legamento crociato anteriore avviene quando il ginocchio viene forzato in rotazione od in iperestensione. La maggior parte delle lesioni è legata all’ attività sportiva.
Leggi anche:
Come accorgersi della lesione al crociato anteriore?
Nell’immediato il paziente:
- avverte uno schiocco (crac) quando il legamento si rompe,
- avverte dolore e deve abbandonare l’attività,
- sviluppa una tumefazione entro poche ore dovuto al sanguinamento all’ interno del ginocchio,
- sente il ginocchio instabile.
Fase cronica
I sintomi della fase cronica sono: dolore, gonfiore e cedimento.
Il dolore e il gonfiore solitamente si risolvono dopo due-quattro settimane, ma può persistere l’instabilità. All’inizio, i sintomi possono essere avvertiti soltanto praticando attività sportiva ma in seguito si possono manifestare anche nelle attività quotidiane. L’instabilità cronica può portare all’insorgenza di lesioni della cartilagine articolare ed all’instaurarsi precoce di artrosi per i movimenti anormali tra femore e tibia.
Una lesione del legamento crociato anteriore può guarire?
Il LCA è dotato di una scarsa vascolarizzazione che ne impedisce la guarigione in caso di rottura. L’unica possibilità terapeutica è rappresentata quindi, in questo caso, dalla sua ricostruzione.
Perché dovrei sottopormi ad un intervento chirurgico per ricostruire il legamento crociato anteriore?
La ricostruzione del legamento crociato anteriore è necessaria se si è fisicamente attivi e soprattutto se si praticano sport di contatto e che prevedono la rotazione del ginocchio come pallacanestro, pallavolo, rugby, calcetto e calcio. Se si praticano tali sport solo il 10% dei pazienti con una lesione del legamento crociato anteriore riesce a riprendere senza sottoporsi all’ intervento.
Alcuni pazienti possono usare un tutore, modificano però la loro attività e abbandonano lo sport. La soluzione migliore per i soggetti che praticano attività sportiva è l’intervento chirurgico per prevenire episodi di cedimento dovuti alla lesione dell’LCA. Con i successivi episodi di cedimento, c’è il rischio di ulteriori lesioni sia al menisco che alla cartilagine articolare. LCA può essere ricostruito con ottimi risultati, ma la prognosi a lungo termine dipende anche dalle lesioni meniscali e cartilaginee.
L’obiettivo dell’intervento chirurgico è stabilizzare il ginocchio e prevenire altri danni al menisco e alla cartilagine.
Ho bisogno dell’intervento chirurgico se non pratico sport di contatto?
Non sempre. LCA è coinvolto solo nei movimenti di rotazione. A volte la sensazione di cedimento può essere dovuta alla lesione meniscale, che può venire trattata con un intervento chirurgico più semplice.
Chi pratica sport a livello amatoriale ed ha un età più avanzata può anche evitare l’intervento chirurgico modificando le proprie attività ed utilizzando un tutore. Ogni intervento chirurgico comporta dei rischi, quindi chi riesce ad evitare i movimenti di rotazione nella propria attività, può fare a meno della chirurgia ed avere un ginocchio ben funzionante.
Cosa dovrei fare se ho subito una lesione del LCA e voglio continuare con gli sport da contatto?
Continuando l’attività sportiva probabilmente si verificheranno episodi di cedimento con dolore e tumefazione. Chi vuole continuare a praticare gli sport da contatto deve sottoporsi all’intervento chirurgico.
Leggi anche:
Come si può essere sicuri che il LCA è completamente rotto?
Non importa se il LCA è completamente o solo parzialmente rotto. Se il ginocchio è lasso, e ciò può essere misurato con l’esame clinico, il LCA non è più capace di proteggere il ginocchio dai movimenti di rotazione. La RMN può determinare se il legamento è completamente rotto, ma non può differenziare il grado di lassità e non è indispensabile nella maggior parte dei casi per la diagnosi. Trova invece grande utilità nel caso in cui si sospetti la presenza di lesioni associate (di altri legamenti, cartilagine articolare, menischi)
E’ possibile che altre strutture siano interessate oltre il LCA?
Dopo il trauma iniziale, c’è un 50% di possibilità di lesione al menisco (più frequentemente il menisco laterale). Nella fase acuta il menisco può essere riparato. Nella fase cronica la percentuale di lesione meniscale sale al 75% (più frequentemente il menisco mediale), ed in genere la porzione danneggiata va rimossa.
Cosa accade all’ articolazione se il menisco viene rimosso?
A lungo termine, la rimozione totale, o di parte del menisco, è associata ad un aumento dell’incidenza di osteoartrosi. In alcuni particolari tipi di lesione (circa il 10% delle lesioni) tuttavia il menisco può essere riparato.
In altri casi in cui si sia costretti a rimuovere la maggior parte del menisco, questo può essere sostituito con una protesi meniscale biologica.
Quando posso riprendere a camminare dopo l’intervento
Il giorno dopo l’intervento con le stampelle che vanno usate per le prime 4 settimane.
Quanto è mediamente il tempo di ripresa per l’attività sportiva dopo l’intervento?
4-6 mesi. A volte può essere necessario anche un anno per la completa ripresa.
Quanto tempo è necessario per tornare al proprio lavoro?
Dipende dal tipo di lavoro svolto. Se il lavoro comporta un’attività fisica assimilabile all’attività sportiva possono essere necessari 3-4 mesi; se il lavoro è di tipo sedentario si può riprendere in 3-4 settimane.
Leggi anche:
Quando si può riprendere a guidare l’automobile?
Tale attività può essere ripresa quando si è in grado di deambulare senza stampelle. In genere 4 settimane
La fisioterapia riabilitativa è necessaria? E’ impegnativa?
Si è sia necessaria che impegnativa. Dopo l’intervento, è infatti necessaria una corretta fisioterapia riabilitativa impostata in modo da evitare eccessive sollecitazioni al trapianto durante la fase di guarigione che possano condurre alla sua rottura od al suo allungamento. La fisioterapia è necessaria dalla prima fino a circa la dodicesima settimana dall’intervento. Lo scopo della fisioterapia è di ridurre il dolore e la tumefazione, riottenere l’escursione articolare e di aumentare il tono muscolare. La terapia può essere modificata in base ai progressi individuali durante il periodo riabilitativo.
Le fasi del Programma di Riabilitazione prevedono:
- Fase post-operatoria immediata (0-3° settimana) Recupero escursione articolare – Controllo del quadricipite – Deambulazione;
- Fase post-operatoria intermedia (4°-8° settimana) Forza – Propriocezione – Normali attività della vita quotidiana;
- Fase funzionale (9°-24° settimana) Ritorno graduale all’attività sportiva.
Naturalmente la fisioterapia deve essere adeguata perché eccessive sollecitazioni potrebbero indurre sia ad una nuova rottura sia ad un allungamento eccessivo del legamento stesso
C’è bisogno di un altro intervento per rimuovere i mezzi di sintesi?
No, frequentemente i mezzi di sintesi utilizzati sono costruiti con un particolare materiale che viene progressivamente riassorbito ed anche quando si utilizzano mezzi di sintesi metallici non è necessario rimuoverli.
Quanto è il tempo di degenza in ospedale?
Il ricovero in ospedale è di 1-2 giorni.
Avrò necessità di una ginocchiera dopo l’intervento?
Nella maggior parte dei casi non utilizzo nessun tipo di ginocchiera dopo l’intervento chirurgico
Il cedimento può causare dolore anche passata la fase acuta?
Si. Può anche causare un danno ancora maggiore alla cartilagine delle superfici articolari ed ai menischi, portando in seguito alla osteoartrosi.
Leggi anche:
- Tendine e muscolo semitendinoso: anatomia, funzioni ed uso chirurgico
- Differenza tra tendine rotuleo e semitendinoso
- Tendine rotuleo: anatomia, funzioni e patologie in sintesi
- Differenza delle lesioni dei legamenti crociato anteriore e posteriore
- Tendinite del rotuleo: cause, sintomi e rimedi dell’infiammazione
- Valgismo di arti inferiori e ginocchio: cause, sintomi e rimedi
- Pubalgia del podista: cause, diagnosi e rimedi
- Differenza tra ginocchio valgo e varo
- Strabismo rotuleo: cause, sintomi e rimedi
- Formicolio alla gamba ed al piede: cause, diagnosi, sintomi e rimedi
- Strappo muscolare a braccio, coscia, schiena: cosa fare?
- Contrattura muscolare a schiena, coscia, polpaccio, collo: cosa fare?
- Stiramento muscolare: cause, sintomi e rimedi
- Differenza tra stiramento, strappo, contrattura, distorsione e distrazione
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Colpo della strega: cause, sintomi, rimedi e prevenzione
- Muscolo piriforme: anatomia, funzioni e cosa fare se è infiammato
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Differenza tra sciatalgia e finta sciatalgia
- Nervo sciatico (ischiatico): anatomia, funzioni e patologie
TECNICHE CHIRURGICHE
La ricostruzione del legamento crociato anteriore è stata sottoposta a numerose modifiche in relazione alla tecnica chirurgica, al neolegamento utilizzato ed al tipo di fissazione. Le strutture tendinee autologhe più frequentemente utilizzate per la ricostruzione del legamento crociato anteriore sono il terzo centrale del tendine rotuleo ed i tendini del semitendinoso e del gracile.
Qual è il trapianto migliore tra semitendinoso e rotuleo?
La scelta tra i due trapianti non è fondamentale per il risultato dell’intervento. Il risultato finale della ricostruzione del LCA dipende non tanto dal tipo di trapianto utilizzato, quanto piuttosto dalla tecnica chirurgica impiegata, dal tipo di fissazione e dalla riabilitazione post-operatoria.
Trapianti artificiali?
In genere, non utilizzo tale tipo di trapianti, per la più alta incidenza di fallimenti. I trapianti artificiali possono essere indicati in situazioni particolari, come le lesioni legamentose multiple o alcuni re-interventi.
E per quanto riguarda i trapianti da cadavere?
Sono trapianti appunto ottenuti da cadavere. In questo caso esiste, anche se minimo, il rischio di trasmissione di malattie infettive. Il trapianto inoltre impiega più tempo per integrarsi con l’osso e spesso può determinare un allargamento del tunnel. I risultati a lungo termine presentano una più alta incidenza di fallimenti utilizzando questi trapianti. Possono essere indicati in caso di lesioni legamentose multiple o nei re-interventi.
Che tipo di anestesia farò?
In genere per questo tipo di intervento viene utilizzata una anestesia loco-regionale (blocco del nervo sciatico, del nervo otturatorio e del nervo femorale) che inibisce soltanto l’arto da operare seguita da una sedazione. Le altre possibilità sono rappresentate dall’anestesia epidurale che inibisce entrambi gli arti inferiori o dall’anestesia di tipo generale nella quale il paziente non è cosciente.
La scelta comunque del tipo di anestesia verrà concordata insieme all’anestesista in base alle possibili diverse indicazioni.
Come si svolge l’intervento?
Le metodiche che utilizzo più di frequente sono quelle che prevedono come trapianto i tendini del semitendinoso e del gracile (70% dei casi) o il tendine rotuleo (30% dei casi)
Semitendinoso e gracile: i tendini del semitendinoso e del gracile vengono prelevati, attraverso una incisione cutanea di circa 5 cm sulla faccia antero-mediale del ginocchio, con un apposito strumento (tendon stripper) che scolla i tendini dal muscolo.
Tendine rotuleo: si utilizza una striscia di circa 1 cm prelevato dalla parte centrale del tendine rotuleo con due bratte ossee alle sue estremità attraverso una incisione cutanea di circa 5 cm sulla faccia anteriore del ginocchio. Successivamente, in entrambi i casi, la ricostruzione viene eseguita interamente in artroscopia (tecnica chirurgica che permette di osservare l’articolazione del ginocchio attraverso piccole incisioni di circa 1 cm), in modo da ottenere un recupero funzionale più rapido ed un minor dolore post-operatorio. Il tendine viene fatto passare all’interno dell’articolazione attraverso due fori, uno sulla tibia (l’osso della gamba) e l’altro sul femore (l’osso della coscia) utilizzando dei puntatori specifici e viene generalmente fissato con mezzi di sintesi riassorbibili (2 chiodini sul femore ed una vite sulla tibia; oppure un mezzo di sintesi metallico, in titanio, sul femore ed una vite riassorbibile sulla tibia).
Quanto dura l’intervento?
L’intervento di ricostruzione del legamento crociato anteriore in artroscopia dura da 40 minuti ad un’ora. Naturalmente l’intervento può durare più a lungo se vi è necessità di trattare altre lesioni (menisco, cartilagine).
Quali sono le complicazioni potenziali nella ricostruzione dell’ LCA?
Grazie al miglioramento delle tecniche chirurgiche le complicanze post operatorie sono piuttosto rare anche se possibili. Le complicanze generali per questo tipo di intervento, sono le stesse che per ogni altro tipo di intervento: infezioni e flebotrombosi profonda (occlusione di una vena). Le complicanze specifiche sono diminuzione dell’escursione articolare del ginocchio (artrofibrosi), dolore anteriore del ginocchio, dolore e tumefazione persistenti e lassità residua del legamento dovuta al fallimento dell’intervento. Una lesione nervosa o vascolare dopo questo tipo di intervento è estremamente rara.
Le complicanze più frequenti sono quelle elencate di seguito
- Infezioni della ferita o intra-articolari (artrite settica) (< 1%).
- Sanguinamemto ed ematoma, frequente ma solitamente di nessun significato.
- Dolore anteriore di ginocchio (dal 12% al 18%)
- Lesioni nervose o vascolari: di solito vi è una diminuzione della sensibilità (ipoestesia o anestesia) intorno alla ferita per un danno su un ramo nervoso (il ramo infrapatellare del nervo safeno), ma raramente sono danneggiati i nervi o i vasi arteriosi che controllano l’arto inferiore.
- Condromalacia della rotula: perdita di consistenza della cartilagine articolare (in particolare con il prelievo del tendine rotuleo).
- Fratture della rotula (in particolare con il prelievo del tendine rotuleo).
- Tendiniti del tendine rotuleo
- Perdita del tono del quadricipite.
- Rottura degli strumenti chirurgici dentro l’articolazione: rara.
- Fallimento del trapianto: 5-10% a 10 anni.
- Rigidità articolare. Questa può essere corretta durante la riabilitazione, può però residuare con una grave diminuzione del movimento dell’articolazione e può quindi essere necessario un nuovo intervento chirurgico.
- Trombosi venosa profonda.
- Complicanze legate all’anestesia.
Leggi anche:
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare?
- Usura della cartilagine del ginocchio: sintomi, diagnosi e cura
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Come si chiamano le dita dei piedi?
- Femore: anatomia, funzioni e muscoli in sintesi
- Quanto pesano scheletro ed ossa?
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:

 La pubalgia del podista è una sindrome dolorosa che può colpire sia a livello della sinfisi pubica che a livello delle inserzioni muscolo-tendinee degli adduttori e degli addominali. I principali sintomi della pubalgia del podista sono il dolore e l’impotenza funzionale. Il dolore interessa tutto il distretto inguinale dell’atleta, in particolar modo il retto addominale e gli adduttori, nella loro inserzione sul pube.
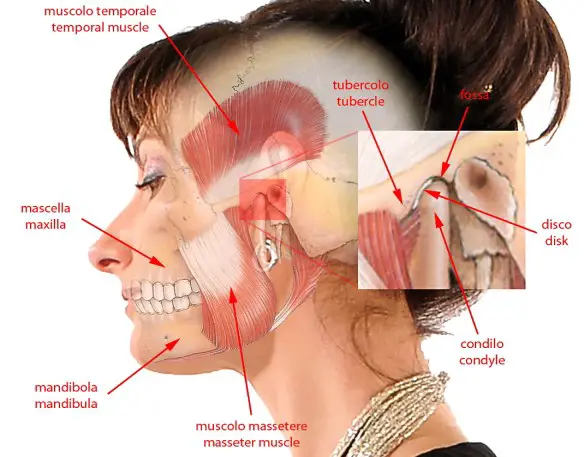
La pubalgia del podista è una sindrome dolorosa che può colpire sia a livello della sinfisi pubica che a livello delle inserzioni muscolo-tendinee degli adduttori e degli addominali. I principali sintomi della pubalgia del podista sono il dolore e l’impotenza funzionale. Il dolore interessa tutto il distretto inguinale dell’atleta, in particolar modo il retto addominale e gli adduttori, nella loro inserzione sul pube.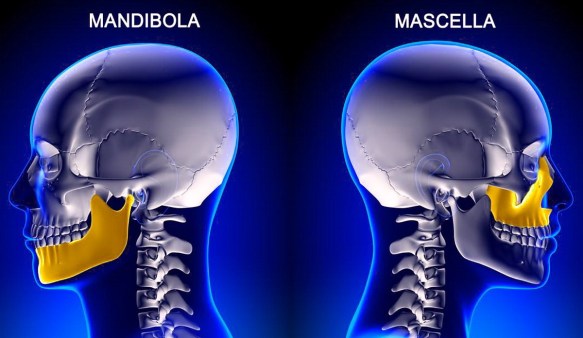 Nel linguaggio di tutti i giorni si usano i termini “mandibola” e “mascella” come se fossero dei sinonimi. Ma è davvero così? In realtà usare mandibola e mascella come se fossero sinonimi è un errore grossolano, purtroppo molto diffuso in Italia, dove ad esempio si usa la parola “mascellone” riferito ad una persona che ha – in realtà – una grossa mandibola e non una grossa mascella. Il termine corretto sarebbe quindi “mandibolone”. Ma dov’è la differenza? Come riportato nell’immagine in alto, dove le due ossa sono evidenziate in giallo, i due termini si riferiscono a due regioni anatomiche ben distinte:
Nel linguaggio di tutti i giorni si usano i termini “mandibola” e “mascella” come se fossero dei sinonimi. Ma è davvero così? In realtà usare mandibola e mascella come se fossero sinonimi è un errore grossolano, purtroppo molto diffuso in Italia, dove ad esempio si usa la parola “mascellone” riferito ad una persona che ha – in realtà – una grossa mandibola e non una grossa mascella. Il termine corretto sarebbe quindi “mandibolone”. Ma dov’è la differenza? Come riportato nell’immagine in alto, dove le due ossa sono evidenziate in giallo, i due termini si riferiscono a due regioni anatomiche ben distinte: Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore (LCP) uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia.
Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore (LCP) uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia.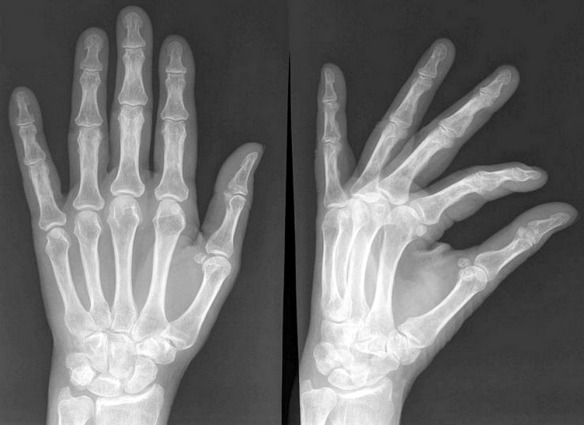 Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore.
Una squadra di ricercatori dell’Università dell’Alberta (Canada) ha svelato il segreto delle dita che “scrocchiano”, un mistero che durava da 77 anni. All’origine del tipico”croc” ci sono delle bolle che si formano all’interno delle nocche. C’è infatti una cavità tra la giuntura della nocca e l’articolazione formata da muscoli e tendini, nella quale ristagna il liquido sinoviale che ricopre e lubrifica l’articolazione e dove si vengono a formare delle bolle di idrogeno e ossigeno. Quando ci scrocchiamo le dita attiviamo la formazione delle bolle e si produce il caratteristico rumore.