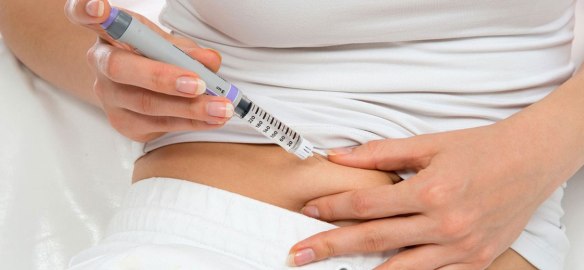
 Un’iniezione più ‘soft’ e una penna con il doppio delle unità di insulina disponibili per ridurre il numero di device da gestire, semplificando così la vita dei pazienti adulti con diabete mellito. Per coloro che richiedono dosi giornaliere totali di insulina rapida superiori alle 20 unità, arriva infatti la nuova insulina lispro U200, da poco disponibile nel nostro Paese in formula ‘2×1’, cioè con una concentrazione doppia rispetto alle altre insuline rapide standard.
Un’iniezione più ‘soft’ e una penna con il doppio delle unità di insulina disponibili per ridurre il numero di device da gestire, semplificando così la vita dei pazienti adulti con diabete mellito. Per coloro che richiedono dosi giornaliere totali di insulina rapida superiori alle 20 unità, arriva infatti la nuova insulina lispro U200, da poco disponibile nel nostro Paese in formula ‘2×1’, cioè con una concentrazione doppia rispetto alle altre insuline rapide standard.
La forza necessaria per erogare il farmaco si riduce fino al 53% e l’iniezione più agevole, unita alla diminuzione del numero di penne da portare con sé, è giudicata favorevole e più gradita dall’88% dei pazienti intervistati in uno studio pubblicato recentemente dal ‘Journal of Diabetes Science and Technology’.
“Attraverso un controllo metabolico adeguato – spiega Giorgio Sesti, presidente della Società italiana di diabetologia (Sid) – è possibile prevenire o ritardare l’insorgenza delle complicanze del diabete, ma questo obiettivo è spesso disatteso: gran parte delle persone con diabete non riesce a raggiungere i target metabolici prefissati. Una delle cause principali di questa difficoltà è connessa alla complessità della gestione quotidiana della terapia, soprattutto nelle persone condiabete di tipo 2 in terapia insulinica: questa comporta da una a quattro o più iniezioni quotidiane, a seconda del piano terapeutico necessario, ed è spesso ‘dimenticata’ se non addirittura abbandonata dai pazienti”.
“Almeno un paziente su tre non segue pienamente le indicazioni del medico e non esegue correttamente il trattamento: questa scarsa aderenza alla terapia la rende inefficace, aumentando il rischio di complicanze. Tra le principali barriere – sottolinea Sesti – vi sono la difficoltà a gestire l’iniezione e la non accettazione della necessità di iniezioni multiple durante la giornata. Le penne pre-riempite con insulina vanno in questa direzione: più gradite ai pazienti rispetto a flaconi e siringhe, sono anche più semplici da usare e garantiscono un’erogazione della dose più accurata, consentendo una maggiore libertà e flessibilità ai pazienti, ma soprattutto migliorando l’aderenza al trattamento e quindi il controllo metabolico”.
La nuova insulina è un’evoluzione delle classiche penne da insulina: contiene un’insulina rapida, utile per il controllo della glicemia dopo i pasti, in una formulazione più concentrata rispetto al passato, con il doppio di unità di insulina nello stesso volume di liquido. “Con questa penna quindi – continua Sesti – basta iniettare la metà del volume per avere la dose consueta: questo riduce la forza necessaria a erogare l’insulina, rendendo l’iniezione più morbida e semplice. Inoltre dimezza il numero di penne da gestire e portare con sé”.
Questi vantaggi “non sono secondari – precisa il presidente Sid – come mostrano anche i risultati di uno studio per comprendere se e quanto la nuova penna potesse essere accolta con favore: l’88% dei pazienti preferisce questo nuovo dispositivo rispetto agli altri disponibili, proprio grazie alla minor forza necessaria per l’iniezione, al minor volume iniettato ogni volta e al ridotto numero di penne da gestire”.
“Per i pazienti che vogliono poter gestire la terapia con un ridotto numero di penne e che apprezzano la facilità di iniezione – conclude Sesti – la nuova penna è senz’altro un’opzione in più per favorire l’aderenza alla cura, il controllo della glicemia nel lungo termine e la prevenzione delle complicanze”.
Per approfondire, leggi anche:
- Diabete: che mangiare a colazione per controllare la glicemia
- Marmellata di pesche senza zucchero: ricetta light e gustosa
- La frutta è meglio sbucciarla o mangiarla intera? Come lavare la buccia per eliminare tutti i batteri ed i pesticidi?
- Pesche per dimagrire: proprietà, calorie, benefici e controindicazioni
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Il diabetico può mangiare il riso?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Trapianto di cellule pancreatiche e pancreas artificiale per dire addio al diabete
- Cosa succede al tuo corpo quando smetti di mangiare pasta e pane
- Peperoncino, sesso, testosterone e prostata: qual è il legame?
- Shirataki, la pasta senza carboidrati e senza glutine che non fa ingrassare e può essere consumata anche da celiaci e diabetici
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Diabete: zucchero o dolcificanti per il diabetico?
- Diabete: il diabetico può mangiare cioccolato? Quale preferire?
- Diabete: lista di alimenti vietati e moderatamente ammessi
- Indice glicemico: perché è importante per il paziente diabetico
- Diabete: come comportarsi col paziente anziano
- Diabete: guida completa a carboidrati, proteine, grassi, fibre, condimenti, bevande e dolci
- Indice glicemico: cos’è, a che serve, perché è così importante?
- Differenza tra indice glicemico e carico glicemico
- Differenza tra indice glicemico e insulinico
- Differenza tra calorie e indice glicemico
- Differenza tra glicemia e indice glicemico
- Differenza tra glicemia e insulina
- Differenza calorie, kilocalorie e Joule: 1 Kcal quante calorie sono?
- Fabbisogno calorico: quante calorie “mangiare” ogni giorno?
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Quante calorie ha il pane? Bianco o integrale: per dimagrire quale scegliere?
- Chi ha il diabete può mangiare l’anguria?
- Stevia: tutta la dolcezza che vuoi a “calorie zero” e senza alterare la glicemia
- Con la dieta mediterranea ti difendi dal diabete
- Zucchero o aspartame: quali sono le differenze?
- Zucchero: il killer del terzo millennio. Ecco i cibi insospettabili dove si nasconde
- Polifenoli, erbe medicinali e staminali: funzionano realmente contro il diabete?
- Pancreas: anatomia e funzioni in sintesi
- Si può vivere senza pancreas? Conseguenze della pancreasectomia
- Differenza tra fegato, pancreas e cistifellea
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- Differenza tra dieta ipocalorica, normocalorica ed ipercalorica
- Dieta ipoglucidica: cos’è e cosa mangiare?
- Dieta zero grano senza pane né pasta: cosa mangiare?
- Dieta mima digiuno: cosa mangiare, esempio e menu
- Dieta chetogenica: cosa mangiare, controindicazioni e rischi
- Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
- Alga bruna o fucus per dimagrire: proprietà e controindicazioni
- Zucchine per dimagrire: proprietà, calorie, e controindicazioni
- Se hai il diabete puoi andare in pensione anticipata
- “Può causare cancro”: procura di Torino avvia inchiesta su farmaco anti-diabete
- Diabete e gengive infiammate: i diabetici rischiano di perdere il sorriso
- Farmaco per diabete ritirato dalle farmacie: ecco i lotti interessati
- Inverti il primo piatto con il secondo: il segreto della dieta anti-diabete
- Contenitori in plastica per il cibo e rischio diabete: studio su mamme e bimbi
- Ecco perché il kiwi è un’ottima scelta per chi soffre di diabete
- I 5 sintomi poco conosciuti del diabete
- Calore sul duodeno: una possibile cura per sconfiggere il diabete
- Diabete: impiantato in Italia nuovo sensore che monitora glicemia
- Pancreas artificiale: monitora e fornisce insulina per il paziente diabetico
- Diabete a Natale: le 10 regole da seguire per tenere sotto controllo la glicemia
- Il cioccolato fondente protegge il cuore e previene il diabete
- Diabete: 5 regole per gestire la glicemia durante le vacanze estive
- 422 milioni di adulti con diabete nel mondo: quadruplicati dal 1980
- Punture sul dito addio, per i bimbi diabetici arriva la tecnica ‘flash’
- Chili di troppo per 27 milioni di italiani, 100 mila nuovi obesi l’anno
- Attenti agli energy drink: “Potrebbero portare al diabete”
- Troppo macho per la dieta, sempre più uomini muoiono di diabete
- I bambini italiani sono i più grassi d’Europa
- Attenti al pisolino: oltre i 40 minuti aumenta rischio diabete
- In Italia 4 milioni di diabetici, cura precoce abbatte le complicanze
- Farmaci al posto di corsa e palestra, arriva lo sport in pillole contro il diabete
- Diabete: un nuovo cerotto analizza sudore e misura glicemia
Articoli sul prediabete:
- Differenza tra prediabete, intolleranza glucidica e diabete
- Come faccio a sapere se sono in prediabete senza saperlo?
- Il prediabete porta sempre al diabete di tipo 2?
- Ho scoperto di avere il prediabete: cosa posso fare per evitare il diabete conclamato?
- Prediabete (intolleranza glucidica): sintomi, dieta e valori ematici
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

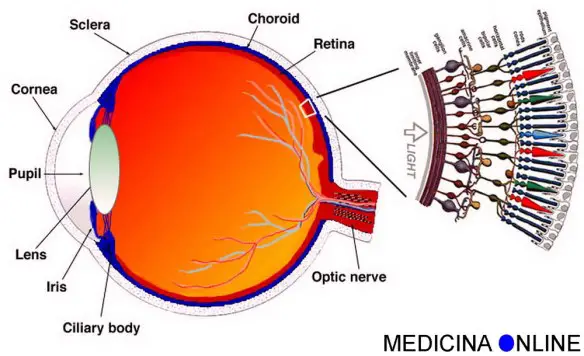 La retinopatia diabetica è una grave complicanza del diabete: colpisce la retina e, in età lavorativa, è la prima causa d’ipovisione e di cecità nei Paesi sviluppati. Si calcola che sia stata diagnosticata una retinopatia a circa un terzo dei diabetici. L’Organizzazione mondiale della sanità stima che i diabetici nel mondo siano 422 milioni. Secondo l’Istat in Italia la prevalenza del diabete è stimata intorno al 5,5% della popolazione (oltre tre milioni di persone); colpisce soprattutto gli anziani e, in particolare, circa 20 persone su cento con più di 75 anni. La IAPB internazionale scrive:
La retinopatia diabetica è una grave complicanza del diabete: colpisce la retina e, in età lavorativa, è la prima causa d’ipovisione e di cecità nei Paesi sviluppati. Si calcola che sia stata diagnosticata una retinopatia a circa un terzo dei diabetici. L’Organizzazione mondiale della sanità stima che i diabetici nel mondo siano 422 milioni. Secondo l’Istat in Italia la prevalenza del diabete è stimata intorno al 5,5% della popolazione (oltre tre milioni di persone); colpisce soprattutto gli anziani e, in particolare, circa 20 persone su cento con più di 75 anni. La IAPB internazionale scrive: La risposta dell’ormone insulina non sempre segue la risposta della glicemia dopo l’assunzione di un alimento o di un pasto. L’indice insulinico nasce per esprimere l’effetto di un dato alimento sui livelli ematici di insulina (insulinemia).
La risposta dell’ormone insulina non sempre segue la risposta della glicemia dopo l’assunzione di un alimento o di un pasto. L’indice insulinico nasce per esprimere l’effetto di un dato alimento sui livelli ematici di insulina (insulinemia). Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze.
Il diabete mellito di tipo 1 e di tipo 2, una volta rispettivamente chiamati “insulino dipendente” ed “insulino resistente”, sono due patologie che vengono spesso confuse, anche perché in effetti portano entrambe ad una alterazione dei livelli glicemici nel sangue, tuttavia sono patologie profondamente diverse per eziologia, diffusione, sintomi e terapie. Vediamo quali sono queste differenze. Il diabete non va in vacanza. Anzi, in estate, le temperature più elevate, i cambiamenti negli abitudinari stili di vita, la mancata aderenza alla terapia vissuta come un peso da ricordare anche nei luoghi di villeggiatura e la sottovalutazione di alcune possibili condizioni climatiche o ambientali, sono tutti fattori che possono scompensare il diabete, avverte Francesco Giorgino, professore ordinario di endocrinologia e malattie metaboliche all’Università di Bari Aldo Moro, ricordando che “oltrepassare le soglie di guardia significa incorrere in pericoli invece evitabili”.
Il diabete non va in vacanza. Anzi, in estate, le temperature più elevate, i cambiamenti negli abitudinari stili di vita, la mancata aderenza alla terapia vissuta come un peso da ricordare anche nei luoghi di villeggiatura e la sottovalutazione di alcune possibili condizioni climatiche o ambientali, sono tutti fattori che possono scompensare il diabete, avverte Francesco Giorgino, professore ordinario di endocrinologia e malattie metaboliche all’Università di Bari Aldo Moro, ricordando che “oltrepassare le soglie di guardia significa incorrere in pericoli invece evitabili”. Prima di rispondere alla domanda del titolo, per comprendere meglio quello di cui stiamo parlando, vi consiglio di leggere questo mio articolo:
Prima di rispondere alla domanda del titolo, per comprendere meglio quello di cui stiamo parlando, vi consiglio di leggere questo mio articolo:  Cene e pranzi si moltiplicano in occasione delle feste di fine anno. E c’è chi ha già fissato l’appuntamento col dietologo subito dopo l’Epifania. Ma nonostante il diabete è possibile affrontare le festività natalizie senza troppi problemi, con le dritte degli esperti della Società italiana di diabetologia (Sid). “Le feste rappresentano un’occasione per riunirsi con i propri familiari e incontrare amici e conoscenti. Come tutti – rassicura Giorgio Sesti, presidente della Società italiana di diabetologia (Sid) – anche la persona con diabete deve godere del tempo speso a tavola durante le festività di fine anno e seguendo poche semplici accortezze, allontana il rischio di peggiorare il proprio stato di salute”.
Cene e pranzi si moltiplicano in occasione delle feste di fine anno. E c’è chi ha già fissato l’appuntamento col dietologo subito dopo l’Epifania. Ma nonostante il diabete è possibile affrontare le festività natalizie senza troppi problemi, con le dritte degli esperti della Società italiana di diabetologia (Sid). “Le feste rappresentano un’occasione per riunirsi con i propri familiari e incontrare amici e conoscenti. Come tutti – rassicura Giorgio Sesti, presidente della Società italiana di diabetologia (Sid) – anche la persona con diabete deve godere del tempo speso a tavola durante le festività di fine anno e seguendo poche semplici accortezze, allontana il rischio di peggiorare il proprio stato di salute”.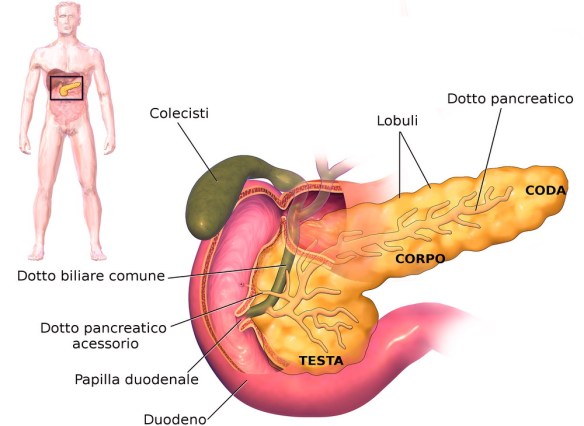 Presso l’Ospedale Niguarda di Milano è stato effettuato il primo trapianto in Europa di cellule pancreatiche che ha permesso ad un paziente di 41 anni di guarire dal diabete di tipo 1 e dire finalmente addio all’insulina. La tecnica utilizzata è stata messa a punto da Camillo Ricordi che dirige il centro Diabetes Research Institute (DRI) dell’Università di Miami dove già in passato sono stati seguiti i primi due casi mondiali. L’intervento ha coinvolto l’équipe della Chirurgia Generale e dei Trapianti, quella dell’Anestesia e Rianimazione 2, la Diabetologia, la Nefrologia e la Terapia Tissutale.
Presso l’Ospedale Niguarda di Milano è stato effettuato il primo trapianto in Europa di cellule pancreatiche che ha permesso ad un paziente di 41 anni di guarire dal diabete di tipo 1 e dire finalmente addio all’insulina. La tecnica utilizzata è stata messa a punto da Camillo Ricordi che dirige il centro Diabetes Research Institute (DRI) dell’Università di Miami dove già in passato sono stati seguiti i primi due casi mondiali. L’intervento ha coinvolto l’équipe della Chirurgia Generale e dei Trapianti, quella dell’Anestesia e Rianimazione 2, la Diabetologia, la Nefrologia e la Terapia Tissutale.